Атрофические изменения в головном мозге при мрт

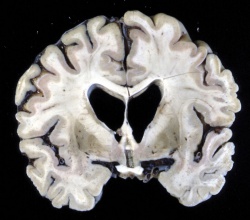 строение мозга
строение мозга
В процессе старения мозг человека уменьшается в весе и размере, наблюдается атрофия мягких тканей. Естественные процессы, вызванные изменениями организма, у всех проходят по-разному. Пациентам, у которых дегенеративные изменения происходят с повышенной активностью, ставят диагноз атрофия мозга.
- Содержимое:
- Виды диагностируемых атрофий
- Проведение обследования
Для состояния характерно медленное, постепенно прогрессирующее течение заболевания. МРТ при атрофии головного мозга позволяет определить степень поражения, а также выявить сопутствующие заболевания: Болезнь Пика и Альцгеймера, старческое слабоумие.
Виды диагностируемых атрофий
Хотя основной причиной развития атрофии является наследственный и возрастной фактор, заболевание может появляться и по другим причинам. В результате, патология не является исключительно заболеванием пожилых людей. Может наблюдаться у детей и в любом другом возрасте.
Принято различать следующие виды атрофии мозга:
- Кортикальная — в результате развития патологии происходит отмирание клеток коры мозга. Кортикальная церебральная атрофия головного мозга 1 степени на МРТ выглядит как очаговое поражение, приходящееся на лобные доли. Со временем дегенеративные изменения начинают затрагивать другие части.
Кортикальная атрофия 2 степени дает о себе знать структурными изменениями коры мозга. Одновременно начинают проявляться изменения в поведении больного. Признаки атрофии коры головного мозга на втором этапе можно определить по забывчивости пациента, беспричинной раздражительности, спутанности сознания. - Мультисистемная — для патологии характерна атрофия сосудов, дегенеративные изменения затрагивают мозговой ствол, мозжечок, спинной мозг. Изменения наблюдаются у пациентов с синдромом Паркинсона, на начальных стадиях проявляется в вегетативной недостаточности. Для диагностики используют томографию с контрастом.
Чтобы проследить тенденции к атрофии, делать МРТ придется несколько раз. Повторное исследование, как правило, назначают спустя месяц после первичного. - Диффузная — не коррелируется с внешними проявлениями. Определить развитие диффузной атрофии на ранних стадиях достаточно проблематично. Зачастую ошибки в заключении встречаются при диагностировании именно диффузной атрофии мозга. Первичные изменения легко спутать с обычными нарушениями в работе мозжечка.
Патологические процессы удается выявить только на поздних стадиях атрофических изменений. Диагноз ставят исключительно на магнитно-резонансной томографии. - Атрофия мозжечка — проявляется как неврологические расстройства мозжечка. Со временем повреждаются различные отделы нервной системы. Атрофические изменения вещества проявляются на поздних стадиях развития. Субатрофические изменения полушарий мозга и мозжечка четко различимы на МРТ.
Томография помогает поставить окончательный диагноз и исключить остальные неврологические причины. У ребенка атрофия мозжечка может встречаться вследствие травмы. - Задняя корковая — характеризуется отложениями в форме бляшек, которые вызывают гибель клеток. Изменения сосредоточены в теменно – затылочной части. Признаки корковой атрофии проявляются в повседневной жизни пациента. Наблюдаются мании, психические расстройства, в том числе сексуального характера. Проявление симптоматики заболевания является прямым показанием к назначению психиатрической терапии и помещения пациента в больницу.
Признаки умеренной атрофии больших полушарий мозга в лобно-теменной области проявляются в отмирании височной мышцы и хорошо просматриваются на снимке МРТ.
Диагноз кортикальная атрофия первой степени означает, что дегенеративные процессы только начались. Хотя не существует эффективной профилактики и терапии заболевания, здоровый образ жизни может поспособствовать хорошему самочувствию пациента.
Проведение обследования мозга на наличие атрофии
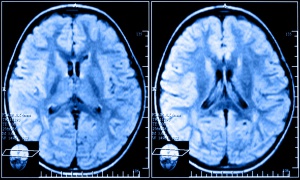 отображение мозга при томографии
отображение мозга при томографии
Магнитно-резонансная томография с помощью автоматизированного анализа результатов позволяет выявить даже атрофии с минимальными явлениями. На начальной стадии патология еще не влияет на поведение и самочувствие пациента, поэтому определить наличие заболевания достаточно проблематично.
Умеренно выраженные атрофические изменения указывают на прогресс в развитии заболевания. Пациенту назначается терапия, способная преодолеть последствия заболевания.
В результате исследования может быть выявлено:
- Нарушения лобно – височной коры — один из самых ярких признаков развивающейся болезни Альцгеймера. По мере развития уничтожаются клетки лобно-височных областей с обеих сторон, что приводит к потере рассудка, нарушениям в поведении пациента. Субатрофии полюса височной доли также могут указывать на неврологическое заболевание Пике.
- Умеренная кортикальная церебральная атрофия — встречается у пожилых людей, чаще всего в возрастном периоде от 50 лет и старше. Разрушения нервной ткани наблюдаются по всему мозгу. Субатрофия больших полушарий является симптомом старческого слабоумия. Небольшие очаги поражения никак не влияют на нормальную деятельность человека и его умственные способности.
- Проявления диффузной церебральной атрофии — развитие провоцируют травмы мозга. Хотя на первичной стадии заболевание проявляется как неврологическое расстройство с локализацией в мозжечке, со временем наблюдается распространение заболевания на остальные части головного мозга.
- Фокальная субатрофия — характерна для пациентов, страдающих эпилептическими припадками. Атрофические изменения структурно незрелого вещества мозга приводят к усугублению проблемы и перерастанию заболевания в хроническую стадию. Причиной заболевания могут быть травмы и патологии, препятствующие нормальному кровотоку (остеохондроз, грыжа шейного отдела и т.д.). В таком случае после устранения катализаторов припадки проходят самостоятельно.
- Атрофии коры полушарий гол.мозга с уменьшением калибра кортикальных извилин. Нарушения связаны с наследственным фактором и могут указывать на развитие болезни Паркинсона, Альцгеймера и т.д. Дополнительным признаком, на который обращают внимание, является наличие сосудистой недостаточности.
- Генерализованная церебральная атрофия — может наблюдаться у новорожденного младенца в результате гипоксии плода или занесения инфекции. Для ребенка проводится ряд реабилитационных мероприятий.
- Субатрофия лобных теменных долей — в основном, начинается, как следствие травмы или инфекции. Терапия носит консервативный характер. Специфического лечения не существует.
Современные методы лечения при атрофии головного мозга включают устранение фактора развития дегенеративных процессов. Назначается медикаментозная терапия, предназначенная для борьбы с последствиями заболевания.
Атрофические изменения коры головного мозга приводят к разрушению нейронных связей, снижению активности функциональных центров. Состояние приводит к нарушению внутримозгового метаболизма, слабоумию, формированию ряда психических заболеваний (Альцгеймера, боковой амиотрофический склероз, деменция).
Клинические симптомы зависят от вида, стадии, степени заболевания. Мультисистемная форма сопровождается диффузной гибелью нейронов, постепенной утратой функций организма.
Атрофия мозга на МРТ
Причины возникновения атрофии мозга
После 50 лет увеличивается риск нейродегенеративных состояний. Повышают вероятность появления нозологической формы провоцирующие факторы:
- Снижение функции почек (недостаточность);
- Длительное увеличение внутричерепного давления (гидроцефалия);
- Частое употребление алкоголя, наркотические средства;
- Инфекционное поражение коры мозга (ретровирусы, полиомиелит, энцефалит);
- Черепно-мозговая травма;
- Сосудистые заболевания (тромбоз, атеросклероз, аневризма);
- Метаболические состояния;
- Психические болезни – Альцгеймера, синдрома Иценко-Кушинга, Паркинсона, Уиппла, Геллервордена-Шпатца.
Увеличивает вероятность нозологии – метаболические расстройства, родовые травмы, половые инфекции, недостаток витаминов группы B, фолиевой кислоты.
Основные причины возникновения атрофии коры мозга
Научные исследования показывают высокую вероятность поражения кортикальных и субкортикальных структур у людей 50-55 лет из-за генетической предрасположенности. Кортикальная атрофия развивается у пациентов, страдающих наследственной хореей Хантингтона.
Другие причины:
- Черепно-мозговые травмы, сопровождающиеся гематомой, гибелью нейронов, формированием кист;
- Хронический алкоголизм, наркомания, прием некоторых медикаментов обеспечивает уменьшение толщины полушарий мозга, подкоркового шара. Длительная спиртовая интоксикация нарушает внутриклеточный метаболизм, обеспечивает постепенное отмирание нейронов;
- Хроническую церебральную (мозговая) ишемию формируют сосудистые заболевания (атеросклероз, гипертоническая болезнь). Недостаток поступления кислорода способствует необратимой гибели тканей;
- Врожденная гидроцефалия у новорожденных приводит к повышению внутричерепного давления, атрофии мозгового вещества;
- Более семидесяти процентов случаев заболевания у людей старше 55 лет приходится на долю нейродегенеративных заболеваний – Пика, Леви, Альцгеймера, Паркинсона. Нозологии формируют старческое слабоумие.
Менее частые этиологические факторы нозологии – гипоксия новорожденных, гидроцефалия, множественные врожденные кисты у ребенка.
Причины церебральной атрофии новорожденных
Основным этиологическим фактором уменьшения толщины полушарий новорожденных является внутриутробная гипоксия, проблемы во время родов. Повреждения головы малыша при прохождении по родовым путям провоцируют черепно-мозговую травму, способствуют появлению гидроцефалии (водянки).
Причины атрофических церебральных изменений новорожденных:
- Повреждение костей черепа;
- Увеличение количества спинномозговой жидкости (гидроцефалия);
- Внутриутробные инфекции (цитомегалия, герпес, менингит).
Не существует эффективных методов лечения атрофии новорожденных. Своевременное выявление с помощью МРТ позволяет назначить поддерживающую терапию, уменьшить прогрессирование заболевания. Умеренные изменения коррелируются медикаментозной терапией. Ребенок сможет посещать детский сад, учиться в специальной школе.
Субатрофия мозга – первая стадия старческого слабоумия
До возникновения клинических симптомов развиваются субатрофические изменения. Внешние симптомы отсутствуют. Состояние сопровождается частичным снижением функции сегмента полушарий.
Морфологические виды субатрофии:
- Лобная;
- Лобно-височная;
- Теменно-затылочная.
Первая разновидность характеризуется снижением умственной активности, потерей речевых и двигательных функций.
Повреждение лобно-височных областей приводит к снижению слуховой способности человека, утрачиваются коммуникативные функции (сложности общения с другими людьми), нарушается функционирование сердечнососудистой системы.
Субатрофия уменьшает объем серого и белого вещества. Возникают нарушения проводниковой, двигательной функции, мелкой моторной активности.
Особенности кортикальной атрофии
Отмирание корковых клеток начинается с лобных долей, где располагаются функциональные центры контроля движения, речи. Постепенно атрофия распространяется на окружающие структуры. У пожилых людей патология приводит к старческому слабоумию.
Диффузные кортикальные изменения сопровождаются расстройством микроциркуляции, прогрессирующими клиническими симптомами. Нарушается мелкая моторика верхних конечностей, координация движений. Патологический комплекс приводит к болезни Альцгеймера, старческому слабоумию.
МРТ при кортикальной атрофии показывает уменьшение размеров лобных долей. Если изменения с обеих сторон, нарушается работа внутренних органов, контролируемых лобными долями.
Врожденная корковая атрофия новорожденных локализуется с одной стороны. Симптоматика выражена слабо. С помощью реабилитационных процедур удается социализировать ребенка.
Клинические симптомы мультисистемной атрофии
Диффузная нейродегенерация сопровождается проблемами со стороны половой, мочевыводящей сферы. Некроз многих отделов мозга одновременно сопровождается разнообразными клиническими симптомами:
- Мышечный тремор при Паркинсонизме;
- Нарушение походки, координации подвижности;
- Потеря эрекции;
- Вегето-сосудистые расстройства.
До появления магнитно-резонансной томографии ранняя диагностика заболевания проблематична. Только ядерно-магнитный резонанс верифицирует уменьшение толщины мозговой паренхимы.
Клинические симптомы мозговой атрофии
Проявления патологии во многом определяются причинами и провоцирующими факторами. У большинства пожилых людей присутствует деменция, синдром лобной доли, внутренняя полиорганная патология.
Чем проявляется синдром лобной доли:
- Отсутствие аппетита;
- Потеря памяти, интеллектуальной активности;
- Частые эмоциональные срывы;
- Отсутствие коммуникации с окружающими людьми;
- Раздражительность;
- Отсутствие самокритики.
Психоорганический синдром сопровождается цереброастеническими расстройствами, аффективными нарушениями, амнезией.
Адекватная оценка окружающих событий, самокритика у пациента отсутствует. Появляется примитивность мышления, одностороннее представление сути детали. Речевой запас уменьшается, появляется парамнезия.
Сопутствующие аффективные расстройства приводят к депрессивному синдрому, неадекватному психическому состоянию. Плаксивость, обидчивость, раздражительность, необоснованная агрессия – типичные проявления патологии.
Виды и классификация атрофии головного мозга
По степени опасности разделяют два вида атрофических изменений мозга:
- Физиологическая;
- Патологическая.
Первый вид является естественным. На протяжении развития человека сопровождает вначале гибель пупочных артерий, артериального протока (новорожденных). После полового созревания утрачиваются ткани вилочковой железы.
В пожилом возрасте возникают дегенеративные изменения половой сферы. У людей преклонного возраста появляется кортикальная деструкция, инволюция лобной части. Состояния является физиологическими.
Виды патологической атрофии:
- Дисфункциональная – развивается при снижении функциональной активности мозга;
- Компрессионная – провоцируется повышенным давлением на мозговые ткани (гидроцефалия, гематома, обильное скопление крови);
- Ишемическая (дисциркуляторная) возникает по причине сужения просвета артерий атеросклерозом, сгустками крови, повышенной неврогенной активностью. Генерализованная церебральная гипоксия сопровождается не только умственным слабоумием, склеротическими внутримозговыми изменениями;
- Нейротическая (неврогенная) формируется из-за снижения поступления нервных импульсов к внутреннему органу. Состояние формируется из-за постепенных кровоизлияний, присутствия внутримозговых опухолей, атрофии зрительного или тройничного нерва. Возникает при хронической интоксикации, воздействии физических факторов, лучевой терапии, длительном лечении нестероидными противовоспалительными препаратами;
- Дисгормональная – возникает на фоне эндокринного дисбаланса со стороны яичников, семенников, щитовидной железы, молочных желез.
Морфологические виды атрофии мозга:
- Гладкая – поверхность мозга сглаживается;
- Бугристая – неравномерное распределение участков некроза формирует особую структуру;
- Смешанная.
Классификация по распространенности повреждения:
- Очаговая – прослеживаются лишь отдельные участки атрофического повреждения мозговой коры;
- Диффузная – распространяется по всей поверхности паренхимы;
- Частичная – некроз ограниченной части мозга;
- Полная – атрофические изменения белого и серого вещества, дегенерация тройничного и зрительного нерва.
Характер морфологических изменений мозга выявляет магнитно-резонансное сканирование. Проводить сканирование следует после появления первых клинических симптомов.
Формы мультисистемной атрофии
Опасность множественных поражений мозговых структур определяется комплексом патологических повреждений со стороны полушарий, подкорковых образований, мозжечка, спинномозгового ствола, белого вещества. Сопутствующие изменения зрительного нерва приводит к слепоте, тройничного нерва – нарушению иннервации лица.
Формы мультисистемной атрофии:
- Оливопонтоцеребеллярная – повреждения мозжечка с нарушением подвижности;
- Стриатонигральная дегенерация – мышечный тремор с проявления Паркинсонизма;
- Синдром Шая-Дрейджера – вегето-сосудистая дистония, снижение артериального давления;
- Амиотрофия Кугельберга-Веландера – атрофия мозга с гипотрофией мышц, гиперплазией соединительнотканных волокон.
Симптоматика определяется преимущественной формой поражения.
Основные стадии атрофических мозговых изменений
Заболевание имеет пять степеней течения. По клиническим симптомам удается верифицировать нозологии, начиная с второй-третьей стадии.
Степени кортикальной атрофии:
- Клинически симптомы отсутствуют, но патология быстро прогрессирует;
- 2 степень – характеризуется снижением коммуникабельности, отсутствием адекватной реакции на критические замечания, увеличивается число конфликтов с окружающими людьми;
- Отсутствие контроля поведения, беспричинный гнев;
- Потеря адекватного восприятия ситуации;
- Исключение психоэмоцинальной составляющей поведенческих реакций.
Выявления любого симптома требует дополнительного изучения структуры мозга.
Принципы диагностики атрофии
Первоначальный этап предполагает сбор анамнеза, осмотр, физикальное обследование. Второй этап – клинико-инструментальные методы (УЗИ, КТ, МРТ головного мозга, сцинтиграфия, ПЭТ/КТ). Повреждение зрительного нерва подтверждается офтальмоскопией, тонометрией, контрастной КТ или МРТ-ангиографией.
Лучшим способом выявления патологии мягких тканей головного мозга является МРТ. Процедуру нужно выполнять несколько раз (с разницей через месяц), чтобы выявить атрофию разной глубины, распространенности.
Магнитно-резонасное обследование выявляет самые мелкие локальные очаги, помогает правильно установить степень прогрессирования болезни.
Томографическое сканирование головного мозга назначается в ситуациях, когда альтернативные методы исследования дают основание подозревать наличие у пациента патологического процесса в ГМ, головных сосудах, черепно-мозговых нервах. По изображениям, полученным при различных режимах МРТ, выявляются следующие нарушения, связанные с новообразованиями:
- Киста или аневризма головного мозга;
- Опухоли и метастазы головного мозга;
- Киста верхнечелюстной или гайморовой пазухи.
МР-исследование позволяет на трехмерном снимке обнаружить травматические изменения, гематомы и кровоизлияния, аутоимунные и системные заболевания.
Какие заболевания головного мозга выявляет МРТ при хронических головных болях
Один из распространенных симптомов, свидетельствующих о наличии патологии в ГМ – головная боль неопределенного происхождения. Это может быть мигрень, возникающая из-за ангиоспазма, воспаление или органические поражения головного мозга.
Очаги сосудистого генеза на МРТ
На основании длительного болевого синдрома могут диагностироваться очаговые изменения вещества мозга дистрофического характера, вызванные сосудистыми нарушениями. Расстройство мозгового кровообращения, спазмы и ишемия сосудов вызывают головокружения, скачки артериального давления, снижение памяти. При исследовании на томографе проявляется детальная картина единичных очаговых изменений вещества мозга, которая может предварять кровоизлияние (инсульт).
При МРТ-обследовании могут выявляться признаки наружной гидроцефалии — навязчивая боль в голове, сопровождающаяся тошнотой, общей слабостью и нарушением зрительной функции. Коварность этого заболевания – в отсутствии характерных симптомов при умеренной или незначительной гидроцефалии. Томография может распознать проблему на первоначальной стадии, что способствует полному излечению.
При несвоевременной диагностике и наличии отягчающих факторов (преклонный возраст пациента, алкоголизм, сосудистые патологии) развивается смешанная заместительная гидроцефалия. Этот диагноз может привести к полной инвалидности и летальному исходу.
Сканирование МРТ способно обнаружить расширение субарахноидальных пространств – фактор, провоцирующий гидроцефалию (водянку) мозга. Особенно актуально такое исследование для младенцев, поскольку такая патология характерна для грудничков. При раннем распознавании неравномерного распределения жидкости врач может назначить адекватное лечение, которое исключит развитие осложнений.
МРТ при атеросклерозе мозга
Сужение просвета артерий – причина закупорки и некроза сосудов и развития инсульта. Факторами атеросклероза может быть как наследственная предрасположенность, так и хронические болезни (сахарный диабет, ожирение, гипертония). МР-сканирование сосудов головного мозга позволяет определить участки артерий, пораженных склеротическими отложениями.
Как МРТ определяет опухоль головного мозга
 В норме при МРТ головы мозг на изображении имеет серый цвет. Если на снимках МРТ мозга выделяются белые пятна, то это явный признак имеющегося новообразования. Чтобы дифференцировать зоркачественную опухоль от безобидных скоплений ткани, важно проводить томографию с контрастирующим веществом.
В норме при МРТ головы мозг на изображении имеет серый цвет. Если на снимках МРТ мозга выделяются белые пятна, то это явный признак имеющегося новообразования. Чтобы дифференцировать зоркачественную опухоль от безобидных скоплений ткани, важно проводить томографию с контрастирующим веществом.
Доброкачественная опухоль на снимках МРТ головного мозга выглядит, как затемнение. При детальном рассмотрении видно, что такие очаги имеют четкие очертания, на изображениях отсутствуют метастазы.
При томографии головы проводится оценка состояния мягких тканей лица, что позволяет при сканировании МР выявить рак губы или иных органов.
Аденома гипофиза на МРТ
При наличии размытых клинических признаков опухолевого процесса проводится исследование гипофиза на предмет наличия новообразования. МРТ актуально в случаях, когда у пациента присутствуют симптомы, относящиеся к опухолям гипофиза или иных заболеваний ГМ.
Томограмма гипофиза позволяет обнаружить синдром пустого турецкого седла – специфическую аномалию развития железы.
Чем грозит жидкость в головном мозге
Наряду с опухолевыми процессами часто диагностируется сопутствующее заболевание – отек костного (головного) мозга. На МРТ отек мозга фиксируется в виде неясного контура пониженной плотности.
Скопление жидкости может быть вызвано как травматическими причинами, так и патологиями сосудов и тела головного мозга. Под влиянием отека происходит деформация мозговых структур, что может вызвать выраженные неврологические нарушения (неподвижность, потеря сознания, падение АД до критических значений, высокое внутричерепное давление). Крайне важно проводить МР-томографию в динамике, констатируя результаты лечения.
Поскольку отек мозга является спутником основного заболевания – опухоли, инфекционного поражения или интоксикации – то необходимо принимать меры к ликвидации главного недуга.
Киста головного мозга
Наличие в головном мозге полостей, заполненных цереброспинальной жидкостью диагностируется МР-томографией, как киста головного мозга. Это явление достаточно распространено во всех возрастных группах. Причинами возникновения кист могут быть ушибы и травмы, энцефалопатия, менингит, нарушение кровообращения мозга.
Местами локализации кист могут быть различные отделы головного мозга – оболочки, желудочки, сосудистые сплетения. Исследование МРТ выявляет скопление тканей в самых недоступных местах. Только этот метод дает возможность обнаружить на снимке кисту шишковидной железы, являющуюся редким заболеванием.
Липома в сосудистом сплетении формируется из зачаточных жировых клеток эмбриональной ткани и легко диагностируется на томографическом исследовании. МРТ дает возможность обнаружить доброкачественное образование и отслеживать его прогрессирование.
Если МРТ-исследование показало кисту на головном мозге, то следует незамедлительно принимать меры к ее излечению.
Демиелинизирующий процесс головного мозга на МРТ
Разрушение миелинового слоя белого вещества мозга является необратимым процессом и сопровождает аутоимунные заболевания – в частности, рассеянный склероз. Это заболевание часто не имеет ярких симптомов на начальных стадиях, поэтому особенно важным становится проведение томографической диагностики.
Поводами для проведения МР-сканирования могут быть зрительные нарушения, неврологические расстройства. При расшифровке снимков могут наблюдаться очаги демиелинизации, по которым можно точно определить заболевание.
Может ли МРТ определить рассеянный склероз?
 Магнитная томография позволяет определить очаги поражения нервной системы при диагностировании аутоимунных заболеваний. Поставить по результатам МРТ ошибочный диагноз «рассеянный склероз» крайне сложно.
Магнитная томография позволяет определить очаги поражения нервной системы при диагностировании аутоимунных заболеваний. Поставить по результатам МРТ ошибочный диагноз «рассеянный склероз» крайне сложно.
Видно ли признаки рассеянного склероза на МРТ? Да, при сканировании ГМ в толще белого вещества явно определяются бляшки, характерные для этого заболевания. Очаги рассеянного склероза могут поражать ствол головного мозга, мозжечок. По тому, как выглядит очаг рассеянного склероза на фото, распознается тип заболевания и вариант течения болезни.
Помимо поражений ГМ, распространена спинальная разновидность недуга. При таком типе рассеянного склероза МРТ спинного мозга показывает разрушение миелинового слоя на нервных волокнах. При этом патологические зоны могут выглядеть, как мелкие очаги (в начале заболевания), или поражать весь спинной мозг. МРТ точно определяет локализацию рассеянного склероза, что позволяет компенсировать заболевание на ранней стадии.
Помимо рассеянного склероза, МРТ определяет такое неизлечимое заболевание, как боковой амиотрофический склероз (поражение двигательных нервных волокон, приводящее к атрофии мускулатуры). Выявление синдрома на начальных этапах развития дает возможность замедлить прогрессирование болезни.
МРТ при инсульте
 Инсульт или инфаркт мозга – патология ГМ, спровоцированная нарушением циркуляции крови. В результате спазма сосудов или тромбоза образуются очаги некроза тканей мозга, которые способны привести к тяжелым последствиям. Предшественниками инсульта могут быть артериальная гипертензия, энцефалопатия, атеросклероз сосудов ГМ.
Инсульт или инфаркт мозга – патология ГМ, спровоцированная нарушением циркуляции крови. В результате спазма сосудов или тромбоза образуются очаги некроза тканей мозга, которые способны привести к тяжелым последствиям. Предшественниками инсульта могут быть артериальная гипертензия, энцефалопатия, атеросклероз сосудов ГМ.
Инсульт может протекать в следующих формах:
- геморрагический;
- ишемический (распространенность до 80% от общего числа случаев);
- субарахноидальный.
На МРТ определяются все стадии ишемического инсульта – от острого (до 24 часов) до организационного (1,5-2 месяца). Уже на раннем этапе (10-14 часов от начала инсульта) на снимках явно прослеживаются нарушения паренхимы ГМ, тромбозы и эмболии в сосудах ГМ.
При гемморагическом инсульте КТ или МРТ позволяет выявить очаги кровоизлияния. При этом магнитная томография может распознать гематому через несколько дней после начала болезни, в то время как КТ эффективно в начале инсульта – в первые часы.
Для наибольшей точности снимков при МРТ головного мозга проводится седация, что позволяет пациенту с инсультом находиться в состоянии покоя во время процедуры.
Аномалии головного мозга на МРТ
Высокую эффективность показывает МРТ-сканирование в определении пороков развития головного мозга, особенно в младенческом возрасте. С помощью томографии определяются:
- аномалии белого/серого вещества;
- дефекты венозных синусов;
- патология сосудистого русла и соединительной артерии ГМ.
В научных статьях подчеркивается важность МРТ при шизофрении, вызванной перечисленными аномалиями. На снимках явно отражается чрезмерное развитие желудочков мозга и изменение в структуре белого вещества ГМ.
Магнитная томография в таких случаях используется как для ранней диагностики заболевания, так и для мониторинга состояния пациента в ходе лечения.
Что показывает воспаление в мозгу на МРТ
Дигностика воспалений головного мозга (менингит, арахноидит, энцефалит) – чрезвычайно важная задача. Промедление с лечением воспалительного процесса чревато тяжелыми осложнениями, вплоть до летального исхода.
Воспаление ГМ может вызываться инфекционными микроорганизмами, чаще всего на фоне низкого иммунитета. Так, при токсоплазмозе головного мозга МРТ показывает множественные разрушения, окруженные отечной тканью. Наличие постоянного очага инфекции вызывает воспалительные процессы ГМ.
При менингите отклонения в МРТ головного мозга выявляются в виде гидроцефалии, отека извилин. Томографическое исследование с контрастированием повышает информативность сканирования и позволяет обнаружить прямые признаки заболевания – усиление мозговых оболочек и борозд.
Позднее распознавание болезни и отсутствие терапии могут привести к осложнениям:
- церебрит;
- абсцесс мозга;
- нейросаркоидоз/саркоидоз головного мозга.
Гнойные очаги или участки поражения ГМ на изображениях, полученных при МРТ, имеют яркий вид и легко отличаются от новообразований.
Энцефалит головного мозга характеризуется вирусной природой. На МРТ-снимках, сделанных в течение первых дней заболевания, проявляются одиночные или симметричные очаги поражения, проникающие в белое вещество и кору мозга.
К воспалительным заболеваниям ГМ относится васкулит головного мозга, характеризующийся поражением сосудов мозга. По симптоматике заболевание сходно с рассеянным склерозом, но имеет другую этиологию. Дифференцировать васкулит можно с применением МРТ, на основании заключения назначается соответствующая терапия.
МРТ при неврологических патологиях головного мозга
Эффективность МРТ при диагностировании трудноопределяемых патологий черепно-мозговых нервов и состояния ЦНС головного мозга является доказанным фактом. Посредством послойного лучевого сканирования выявляются следующие расстройства:
- Болезнь Альцгеймера, болезнь Паркинсона – связаны с гибелью нейронов и когнитивными/двигательными нарушениями;
- Эпилепсия – МРТ проводится по программе 3 Тесла для точной установки диагноза и исключения опухолей ГМ, распознавания склероза гиппокампа – одной из причин эпилепсии;
- Очаги глиоза – замещение поврежденных нервных клеток рубцовой тканью.
Для диагностики поражения черепно-мозговых нервов назначаются исследования:
- МРТ при невралгии тройничного нерва – при наличии острого болевого синдрома в области жевательных мышц и полости рта. Исследование позволяет обнаружить васкулярный конфликт (как с тройничным, так и с лицевым нервом).
- Томография при неврите лицевого нерва – при вирусных поражениях лицевых мышц.
- МР-сканирование сетчатки глаза – процедура проводится для диагностики атрофии зрительного нерва и других патологий светового анализатора. МРТ-описание при глаукоме глаза ясно указывает на дегенеративные изменения в зрительном нерве, вследствие чего повышается внутриглазное давление.
Показывает ли МРТ защемление нерва?
При томографии головного и спинного мозга, даже с применением контраста, визуализация ущемленного нервного окончания невозможна. Однако МРТ дает возможность выявить причины защемления – воспалительные процессы, опухоли, грыжи, конституционные аномалии.
МРТ распознает заболевания, внешне никак не связанные с головным мозгом, но вытекающие из неврологических нарушений. Так, иногда при цистите может быть назначено МРТ головного мозга – если речь идет о синдроме нейрогенного мочевого пузыря.
Травмы головы
МРТ при ушибе, травме головы (ЧМТ)– метод, позволяющий выявить микрорасстройства головного мозга, способные вызвать впоследствии негативные долговременные последствия. Гематомы, не распознанные вовремя, могут спровоцировать неврологические нарушения, снижение зрения, слуха.
Магнитная томография при сотрясении мозга не показывает изменений в ГМ, поэтому для диагностики сотрясения не используется. Сканирование призвано выявить осложнения, вызванные травмой черепа – головные боли, посттравматическая энцефалопатия, психические отклонения.
Заключение МРТ головного мозга фиксирует норму или патологию в головном мозге, центральной нервной системе. При нормальной томограмме отмечается стандартная плотность и местоположение тканей мозга, отсутствие гематом, кровоизлияний и любых образований. Такой результат МРТ является исключением из правил, поскольку МР-исследование проводится при наличии достаточных оснований для подтверждения диагноза.
