Черное пятно на мрт колена
Симптомы, которые свидетельствуют о заболеваниях коленных суставов, возникают в результате травмы, физической нагрузки, системных заболеваний, а также спонтанно. Это может быть боль, увеличение в размерах, появление необычных звуков при движении, патологические разрастания, скованность и тугоподвижность конечностей, тяжесть в ногах, гематомы.
В случае обнаружения подобных симптомов необходимо проконсультироваться с врачом, который скорее всего назначит МРТ коленного сустава. Этот метод позволяет увидеть коленный сустав изнутри и провести точную диагностику.
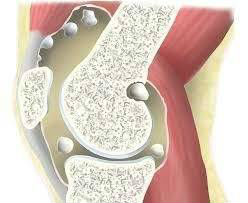
Колено сформировано костями голени, бедренной костью, которые прикрыты коленной чашечкой. Между костями расположены полукруглые хрящевые пластинки — мениски. Полость сустава ограничена суставной сумкой, внутри находится синовиальная жидкость. Основные группы заболеваний коленного сочленения: воспалительные, дистрофические, травматические и опухолевые.
Воспалительные патологии
Причиной их возникновения может быть проникновение инфекции в полость суставного сочленения, хронические травмы, переохлаждения, некоторые общие болезни. Воспалительные процессы встречаются в любом возрасте.
МРТ при артрите
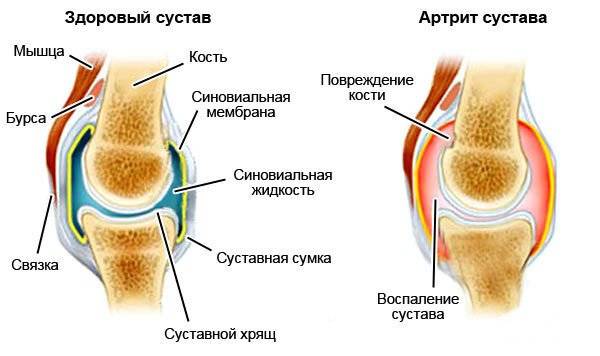
Воспаление коленного сочленения называется гонартрит. Причины его возникновения: травмы, инфекционные процессы (туберкулез, лайм-боррелиоз, гонорея, краснуха), ревматизм, подагра, переохлаждение, хронические нагрузки, новообразования.
 В результате воспаляется синовиальная оболочка, образующая внутренние стенки полости сустава. Это сопровождается болью, отеком, повышением температуры кожи около суставного сочленения, затруднением движения, особенно после сна.
В результате воспаляется синовиальная оболочка, образующая внутренние стенки полости сустава. Это сопровождается болью, отеком, повышением температуры кожи около суставного сочленения, затруднением движения, особенно после сна.
На магнитно-резонансной томографии можно увидеть увеличение объема суставной капсулы за счет скопления лишней жидкости, отечность окружающих тканей. Если артрит возник в результате остеоартроза, то на снимке будут видны остеофиты — костные выросты суставных поверхностей большеберцовой, бедренной кости.
МРТ при бурсите
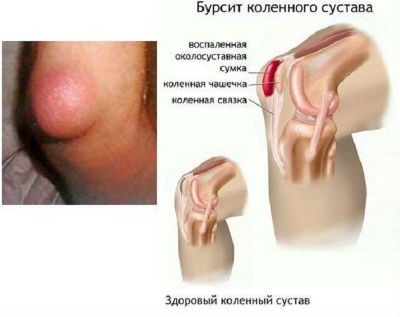 Бурсит колена представляет собой воспаление околосуставных сумок и скопление в них жидкости. Заболевание является следствием длительных физических нагрузок на колено (спорт, тяжелый физический труд, лишний вес), травматизации, инфекционных и аутоиммунных болезней, метаболических нарушений.
Бурсит колена представляет собой воспаление околосуставных сумок и скопление в них жидкости. Заболевание является следствием длительных физических нагрузок на колено (спорт, тяжелый физический труд, лишний вес), травматизации, инфекционных и аутоиммунных болезней, метаболических нарушений.
В зависимости от локализации воспаленной сумки покраснение, отек, боль наблюдаются в области надколенника или под ним.
На снимке бурсит проявляется в виде утолщения подкожно-жирового слоя отечной природы над коленом или под коленной чашечкой.
МРТ при липоартрите
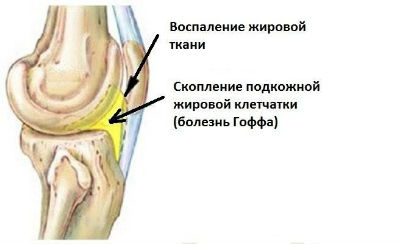 В передней части колена рядом с надколенником располагаются скопления жировой ткани, окруженные капсулой (тела Гоффа).
В передней части колена рядом с надколенником располагаются скопления жировой ткани, окруженные капсулой (тела Гоффа).
Они выполняют функцию амортизации и защиты суставного соединения. Воспаление и гипертрофия тел Гоффа возникает в результате длительного ущемления, травмы, гормональных нарушений.
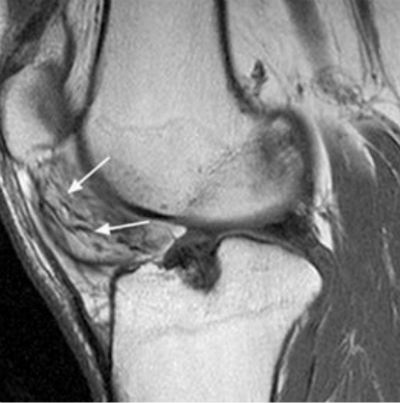
В жировой ткани происходят кровоизлияния и отек с дальнейшим перерождением в соединительную ткань.
Нарушается двигательная функция суставного сочленения, развивается артроз.
Человек ощущает тугоподвижность, хруст при пальпации колена и движениях, боль.
На снимке МРТ заметно воспаление подкожной жировой клетчатки между крыловидными складками, идущими к надколеннику, а также разрастания и участки фиброза жировой ткани.
МРТ при кисте Бейкера
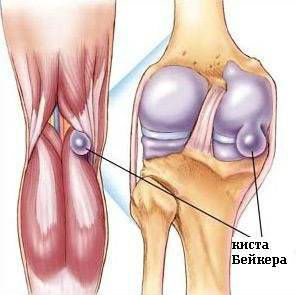 Патология характеризуется развитием новообразования в подколенной ямке.
Патология характеризуется развитием новообразования в подколенной ямке.
Киста является следствием бурсита подколенной области, имеет эластичные стенки и заполнена жидкостью, при надавливании уменьшается.
Со временем она может исчезнуть или наоборот приобрести более плотную структуру, доставляя значительный дискомфорт:
- боль и чувство давления в подколенной области,
- затрудненное сгибание коленной чашечки,
- судороги икроножной мышцы, онемение.
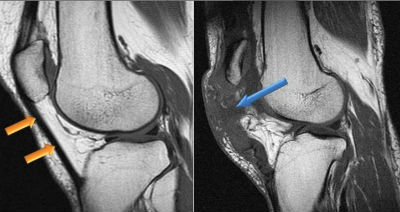 Причиной формирования кисты Бейкера может быть:
Причиной формирования кисты Бейкера может быть:
- травма;
- заболевание коленной чаши.
Киста Бейкера может возникнуть у спортсменов, при повышенной физической нагрузке, а также длительной неподвижности конечностей.
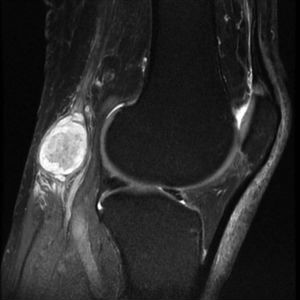 На изображениях, полученных при магнитно-резонансной томографии, выявляется образование круглой или овальной формы с четкими краями в подколенной области.
На изображениях, полученных при магнитно-резонансной томографии, выявляется образование круглой или овальной формы с четкими краями в подколенной области.
Поскольку киста имеет плотную структуру, на снимке она будет выделяться интенсивным белым цветом. В ситуации, когда киста достигает больших размеров, она начинает существенно ограничивать движение в коленном суставе. А если учитывать тот факт, что коленный сустав участвует в акте ходьбы, то ограничение нормальной жизнедеятельности представляется весьма серьезным.
Томография при тендините
 Тендинит коленной чаши представляет собой воспаление собственной связки надколенника, которая расположена на передней поверхности колена ниже коленной чашечки и является продолжением сухожилия четырехглавой мышцы бедра.
Тендинит коленной чаши представляет собой воспаление собственной связки надколенника, которая расположена на передней поверхности колена ниже коленной чашечки и является продолжением сухожилия четырехглавой мышцы бедра.
Тендинит развивается вследствие активной спортивной деятельности, по-другому называется «колено прыгуна».
Воспаление сопровождается болью при физической нагрузке, надавливании, разгибании колена.
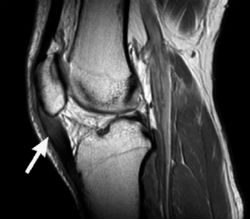 Магнитно-резонансная томография показывает утолщение связки надколенника, отек, разрывы сухожилия — от небольших до обширных, с кровоизлияниями.
Магнитно-резонансная томография показывает утолщение связки надколенника, отек, разрывы сухожилия — от небольших до обширных, с кровоизлияниями.
Симптомы именно тендинита коленного сустава сложно отличить от признаков растяжения связок. Этот диагноз может поставить только специалист.
Дегенеративные патологии
Эта группа заболеваний возникают вследствие недостаточного питания тканей суставов из-за недостаточного кровообращения, нарушений метаболизма, хронического перенапряжения, естественного старения организма. Происходит разрушение, перестройка тканей с нарушением двигательной функции.
Артроз коленного сустава
 Суставные поверхности большеберцовой и бедренной кости, составляющие коленный сустав, в норме покрыты хрящевой тканью.
Суставные поверхности большеберцовой и бедренной кости, составляющие коленный сустав, в норме покрыты хрящевой тканью.
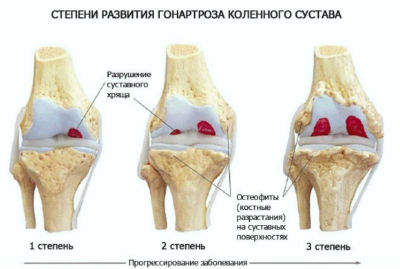
При артрозе колена (гонартроз) происходит нарушение питания хряща с последующим его истончением и замещением костной тканью, которая располагается в полости сустава и образует выросты и шипы — остеофиты.
В результате происходит нарушение формы сустава, снижается его подвижность, возникает боль, артрит, деформация сустава, изменение походки.
 Болезнь возникает вследствие травматического поражения суставного сочленения, слишком большой физической нагрузки, избыточной массы тела, слабости связок (генетически обусловленной или при малоподвижном образе жизни), перенесенных инфекционных процессов.
Болезнь возникает вследствие травматического поражения суставного сочленения, слишком большой физической нагрузки, избыточной массы тела, слабости связок (генетически обусловленной или при малоподвижном образе жизни), перенесенных инфекционных процессов.
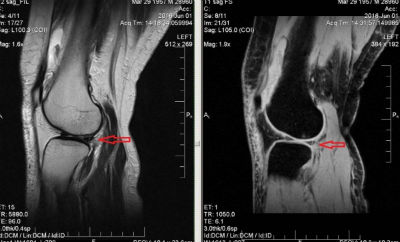
На МРТ снимках при гонартрозе заметно сужение суставной щели, неровные поверхности костей, образующих сустав, остеофиты.
Хондроматоз
 Болезнь представляет собой очаговое перерождение синовиальной оболочки в хрящевую ткань с последующим накоплением небольших хрящевых образований в полости сустава.
Болезнь представляет собой очаговое перерождение синовиальной оболочки в хрящевую ткань с последующим накоплением небольших хрящевых образований в полости сустава.
Образование хрящевых и костных телец связывают с неправильным формированием суставных тканей в эмбриональном периоде — участки хрящевой ткани встраиваются в синовиальную оболочку.
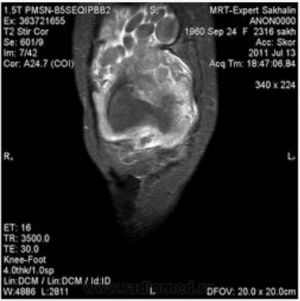 Начало заболевания незаметно для пациента, со временем появляются боли в конечностях, тугоподвижность, хруст при сгибании. В качестве осложнения присоединяется артрит, синовит, ущемление, артроз.
Начало заболевания незаметно для пациента, со временем появляются боли в конечностях, тугоподвижность, хруст при сгибании. В качестве осложнения присоединяется артрит, синовит, ущемление, артроз.
МРТ при хондроматозе выявляет округлые образования хрящевой и костной природы размером от нескольких миллиметров до пяти сантиметров, которые наполняют суставную полость или расположены в синовиальной оболочке.
Болезнь Кенига
 В основе данного заболевания лежит некроз небольшого участка кости, который расположен под суставным хрящом, с последующим отрывом этого фрагмента. Он образует «суставную мышь», которая в конечном итоге блокирует движения конечностей.
В основе данного заболевания лежит некроз небольшого участка кости, который расположен под суставным хрящом, с последующим отрывом этого фрагмента. Он образует «суставную мышь», которая в конечном итоге блокирует движения конечностей.
Наиболее вероятная причина возникновения некроза — ограниченный спазм или закупорка сосуда, питающего участок кости. Не исключено влияние травм, гормональных нарушений, дисплазии.
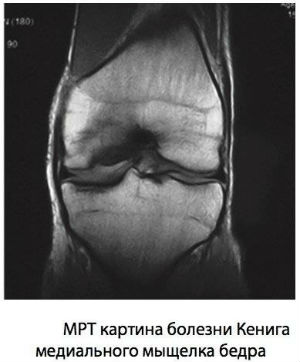 На начальных стадиях болезнь проявляется ноющими болями в коленной чашечке, усиливающимися при нагрузке, хрустом, припухлостью. При отрыве кусочка отмершей кости периодически возникает полная блокада колена — резкая боль, невозможность движений.
На начальных стадиях болезнь проявляется ноющими болями в коленной чашечке, усиливающимися при нагрузке, хрустом, припухлостью. При отрыве кусочка отмершей кости периодически возникает полная блокада колена — резкая боль, невозможность движений.
На МРТ снимках при болезни Кенига заметны признаки очагового некроза хрящевой поверхности бедренной кости на первых трех стадиях заболевания.
Четвертая стадия характеризуется отделением фрагмента суставной поверхности и его свободным положением в суставной полости.
Болезнь Осгуда-Шляттера
Это отклонение встречается у подростков-спортсменов. Из-за повышенной нагрузки на сустав происходит натяжение связки надколенника, которая прикрепляется к бугристости большеберцовой кости. В связи с нестабильностью костной ткани из-за активного роста в подростковый период происходит ее воспаление и разрушение. Также происходит микротравматизация связки надколенника, разрывы, воспаление окружающих тканей.
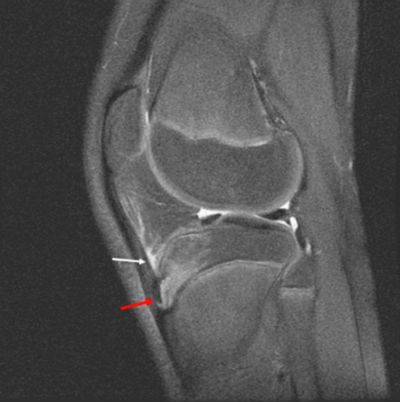
Симптомы заболевания: боль, покраснение, припухлость в области сустава, болезненность при надавливании на переднюю поверхность большеберцовой кости, при сгибании ноги в коленном суставе. Болезнь может исчезнуть в течение нескольких недель или месяцев при соблюдении покоя.
На МРТ изображении при болезни Осгуда-Шляттера в вертикальной плоскости можно увидеть шишковидное разрастание бугристости большеберцовой кости, отек костного вещества, связки надколенника и окружающих мягких тканей.
На фото: Белая стрелочка указывает на локализацию отека жирового тела, расположенного рядом с повреждением; красная стрелка — на отек костного вещества.
Травматические поражения
Травмы коленного сустава возникают в результате механического повреждения костей и мягких тканей при падениях, ударах, сдавлениях. Наиболее распространены такие травмы как переломы, повреждения крестообразных, боковых связок, менисков, ушибы. Кроме того, причиной перелома могут быть патологическая хрупкость костей вследствие изменения ее состава при заболеваниях или гормональных нарушениях.
МРТ при разрыве связок
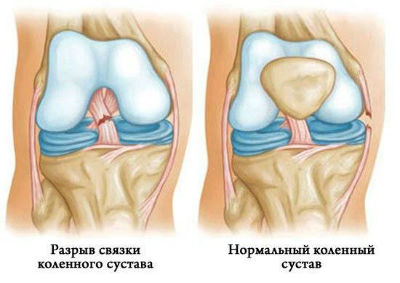
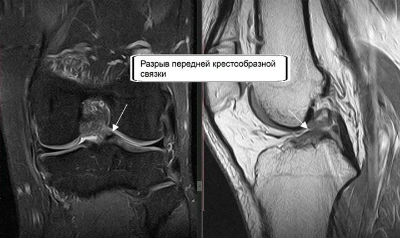
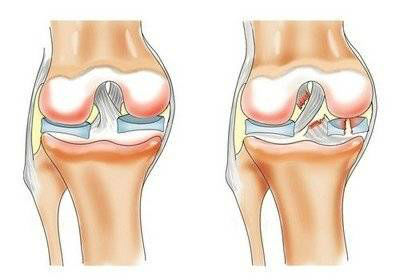 Наиболее распространенная травма коленного сочленения — повреждение связок, их частичный или полный разрыв.
Наиболее распространенная травма коленного сочленения — повреждение связок, их частичный или полный разрыв.
Отсутствие лечения приводит к снижению нормальной амплитуды движений или к полному обездвиживанию колена с невозможностью восстановления.
Разрыв крестообразных связок происходит при ударах или падении со смещением голени относительно бедра, боковые связки повреждаются при подвороте ноги внутрь или наружу.
 В момент травмы можно услышать треск, затем колено быстро отекает, возникает резкая боль, невозможно пошевелить ногой.
В момент травмы можно услышать треск, затем колено быстро отекает, возникает резкая боль, невозможно пошевелить ногой.
Это состояние не проходит самостоятельно, необходимо обратиться за медицинской помощью с дальнейшим оперативным вмешательством.
МРТ позволяет установить нарушение целостности связки по следующим признакам: прерывание хода волокон, волнистый, извитой участок связки, не имеющий продолжения вследствие отека и кровоизлияния.
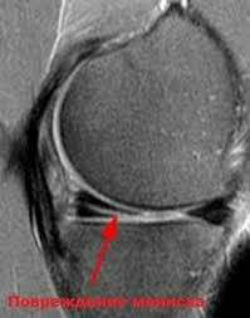
Магнитно-резонансная диагностика при разрыве мениска
Мениски расположены на поверхности большеберцовой кости с двух сторон, состоят из хрящевой ткани и придают устойчивость суставу, амортизируют движения.
Разрыв мениска возникает при слишком тяжелой нагрузке на ноги, резком вращении колена, длительном положении колена в согнутом состоянии, приземлении с высоты на ноги. Пациент чувствует при этом щелчок в колене, резкую боль, нарастающий отек, затруднение движения.
На снимке при проведении МРТ заметны признаки разрыва мениска: смещение, отрыв фрагмента хрящевой пластинки, формирование кисты мениска при горизонтальном разрыве.
МРТ при гемартрозе
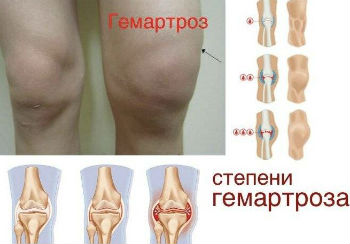 Скопление крови в полости колена может быть вызвано повреждением сосудов в результате перелома или разрыва связок колена, мениска, а также общими болезнями с нарушениями свертывающей системы крови или сниженной проницаемостью сосудов (гемофилия, авитаминоз С, геморрагический диатез).
Скопление крови в полости колена может быть вызвано повреждением сосудов в результате перелома или разрыва связок колена, мениска, а также общими болезнями с нарушениями свертывающей системы крови или сниженной проницаемостью сосудов (гемофилия, авитаминоз С, геморрагический диатез).
Кровь из поврежденного сосуда изливается в полость колена, вызывая боль, чувство давления, постепенное увеличение в размере, затруднение движения в суставе.
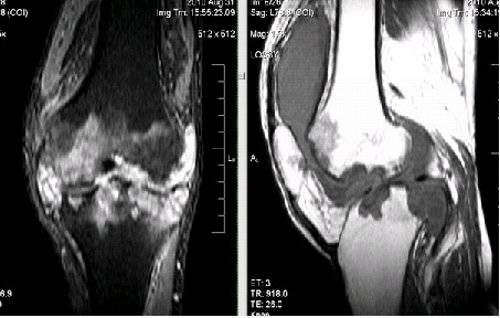 С помощью магнитно-резонансной томографии можно увидеть разрыв мягких тканей и перелом кости, если причина гемартроза травматическая.
С помощью магнитно-резонансной томографии можно увидеть разрыв мягких тканей и перелом кости, если причина гемартроза травматическая.
Заметны участки суставной капсулы, заполненные кровью, отечность прилегающих тканей. В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Ни в коем случае нельзя игнорировать посттравматические боли в колене – застарелый гемартроз может осложниться тяжелыми патологиями и привести к обездвиженности в коленном суставе.
Опухолевые заболевания колена
 В области коленного сочленения могут возникать доброкачественные новообразования или рак, в том числе развиваться метастазы опухолей, находящихся в других частях тела (легкие, молочная, предстательная железа).
В области коленного сочленения могут возникать доброкачественные новообразования или рак, в том числе развиваться метастазы опухолей, находящихся в других частях тела (легкие, молочная, предстательная железа).
Наиболее распространенная опухоль — остеосаркома, поражает большеберцовую или бедренную кость. Немного реже встречается хондросаркома, она поражает хрящевые поверхности сустава, мениски. Доброкачественные опухоли коленного сочленения — хондрома, остеокластома, киста.
 Опухоли развиваются незаметно, не имея зачастую никаких симптомов на начальных стадиях. Единственным признаком развития заболевания может стать появление опухолевидного выроста, но не во всех случаях. В дальнейшем присоединяется боль, отечность колена, признаки интоксикации всего организма. Темпы роста опухоли, как и проявления симптомов, индивидуальны.
Опухоли развиваются незаметно, не имея зачастую никаких симптомов на начальных стадиях. Единственным признаком развития заболевания может стать появление опухолевидного выроста, но не во всех случаях. В дальнейшем присоединяется боль, отечность колена, признаки интоксикации всего организма. Темпы роста опухоли, как и проявления симптомов, индивидуальны.
 На поздних стадиях маловероятен благополучный исход, поэтому обнаружить опухоль и начать лечение нужно как можно раньше.
На поздних стадиях маловероятен благополучный исход, поэтому обнаружить опухоль и начать лечение нужно как можно раньше.
МРТ при опухолевом новообразовании является методом ранней диагностики, позволяющим назначить своевременное лечение и получить стабильный положительный результат.
На снимках можно увидеть отек, участки деформации костей с неоднородной структурой — очаги распада при остеосаркоме. Хондросаркома будет характеризоваться дольчатым строением с перегородками и плотными включениями. Доброкачественные опухоли и кисты имеют более однородную структуру.
Как выполняется магнитно-резонансная томография колена
Процедура проводится без предварительной подготовки со стороны пациента. Если назначена процедура магнитно-резонансной томографии с контрастным веществом, то оно вводится непосредственно перед проведением сканирования.
 Противопоказанием для проведения магнитно-резонансного исследования является наличие в теле пациента кардиостимулятора, электронных устройств, ферромагнитных элементов протеза внутреннего уха, кровоостанавливающих зажимов на сосудах головного мозга, металлических осколков внутри тела. Наличие протезов из титана в организме не препятствует проведению диагностики колена. Обо всех посторонних предметах, вживленных в тело, необходимо сообщить врачу перед проведением процедуры.
Противопоказанием для проведения магнитно-резонансного исследования является наличие в теле пациента кардиостимулятора, электронных устройств, ферромагнитных элементов протеза внутреннего уха, кровоостанавливающих зажимов на сосудах головного мозга, металлических осколков внутри тела. Наличие протезов из титана в организме не препятствует проведению диагностики колена. Обо всех посторонних предметах, вживленных в тело, необходимо сообщить врачу перед проведением процедуры.
Перед тем как лечь на стол томографа, пациент снимает с себя все металлические предметы, достает из карманов ключи и монеты. Процедура проводится в одноразовой одежде, которая выдается персоналом.
Диагностика проводится 30-40 минут, все это время необходимо лежать неподвижно, чтобы не испортить качество получаемого изображения. Корпус томографа оснащен переговорным устройством — если возникнет дискомфорт или вопрос, можно связаться с врачом. При боязни замкнутого пространства можно выбрать клинику с открытым типом томографа. Результат оформляется в виде описания и заключения врача-рентгенолога.
Автор: Лаева Алина Вадимовна
Терапевт, блоггер
Источник
- Главная >
- Справочник >
- О чем говорят пятна на МРТ головного мозга?

Вас беспокоят полученные снимки с МРТ
головного мозга? На изображениях вы заметили темные или светлые
пятна? Не стоит впадать в панику! Далеко не всегда пятна говорят о
патологиях головного мозга. Что могут означать пятна на снимках МРТ
– рассказываем в этой статье!
Как выглядит МРТ головного мозга?
Снимки после МРТ головного мозга обычно имеют преимущественно
серый цвет. Потому пятна на его фоне выделяются особенно ярко. Они
бывают белого и черного цвета, и в зависимости от этого могут
различаться и причины их появления.
Черные пятна на МРТ головного мозга
Черные пятна на МРТ мозга могут говорить о следующем:
- Выпадение МР-сигнала (Дело в том, что работа томографа настроена
на атомы водорода в организме человека. В случае, если в каких-то
местах их нет, сигнал томограф попросту не проходит):- В придаточных пазухах носа
- В основании черепа
- Наличие абсцесса
- Пневмоцефалия
- Ход раневого канала и др.
Если первая причина является нормой для МРТ мозга, то остальные
говорят о патологиях. Но не попытайтесь расшифровать снимок и
поставить себе диагноз самостоятельно! Скорее всего, это приведет к
упущению истинного заболевания.
МРТ в нашем центре
Высокое качество
изображения
Исследование для
пациентов до 250 кг
Белые пятна на МРТ головного мозга
Белые пятна на МРТ мозга появляются в следующих случаях:
- Криблюры (периваскулярные пространства Вирхова-Робина) –
увеличение количества жидкостных полостей, расположенных вокруг вен
и артерий. Обычно не представляют опасности, но требуют
консультации врача-невролога. - Рассеянный склероз Чтобы подтвердить диагноз, необходимо
провести МРТ с контрастом и сдать
некоторые лабораторные анализы. - Отеки мозгового вещества, которые могут о говорить о патологиях:
- Доброкачественные и злокачественные опухоли
- Травмы
- Воспаления
- Кровоизлияния и др.
- Глиоз – процесс замещения погибших нейронов глиальными клетками.
Этот процесс не является самостоятельным заболеванием, но говорит о
других патологиях:- Энцефалит
- Эпилепсия
- Дисциркуляторная энцефалопатия и другие.
Причины появление белых пятен на МРТ мозга – много, и разобраться
в них сможет только специалист. Не рискуйте своим здоровьем! Пытаясь
самостоятельно или с помощью «интернет-экспертов» расшифровать
результаты, вы можете лишь усугубить положение.
Если у Вас возникли вопросы,
спросите нашего специалиста!
Задать вопрос
МРТ головного мозга в Москве
Запишитесь на МРТ мозга в Диагностический
центр Елены Малышевой! К вашим услугам квалифицированные врачи с многолетним
стажем и томограф экспертного класса,
которые позволят провести самое качественное обследование и получить
грамотное и подробное заключение для верной постановки диагноза!
Запишитесь на МРТ головного мозга в Диагностический центр Елены
Малышевой у метро Бауманская (см. карту)
по телефону: 8 (495) 127-03-71 или оставьте заявку на сайте.
Источник
При незнании расшифровки снимков МРТ головного мозга очень трудно понять результаты исследования. Темные зоны и точки заметно выделяются на общей пленке, если присутствуют патологические изменения. Что означают эти очаги в головном мозге на данных МРТ, и при каких опасных заболеваниях они возникают? Рассмотрим, какие очаги дифференцирует аппаратура МРТ.
Особенности проведения процедуры
Неинвазивное исследование структурных сегментов мозга помогает узнать, как кровяные массы циркулируют по сосудам головы. В ходе сеанса применяется действие магнитного поля оборудования. Процедура безопасная для пациента и безболезненна.
Перед сканированием сегментов органа не требуется готовить желудочно-кишечный тракт, делать клизмы и соблюдать диету. Накануне процедуры не злоупотребляют алкоголем. В день проведения сеанса требуется надеть легкую одежду без металлических элементов, исключить аксессуары и косметику.
Сканирование с помощью томографа выполняется в положении лежа. Для фиксации используется специальная система ремней. Нужно сохранять полное спокойствие и не делать никаких телодвижений. Чтобы сканировать мозговые сегменты, пациент должен лежать неподвижно, без телодвижений.
Норма магнитно резонансной томографии
На появление затемнений и светлых зон на диагностическом мониторе оказывает влияние эхогенность исследуемых сегментов. Сама органическая ткань серая, ее пронизывают темноватые разветвления. По этим каналам циркулирует внутричерепная биожидкость. Черными полосками обозначаются синусы головного отдела.
«Структуры в норме» означает, что очагового изменения не визуализируется, мозговая ткань развитая и правильно функционирует. МРТ показывает нормальную форму сосудов, отсутствие кровоизлияния, тромбированных зон и опухолей.
Основные признаки нормы:
- сигнал аппаратуры без отклонений;
- отсутствие воспаления в извилинах;
- точно видны гипофиз и турецкое седло;
- периваскулярное пространство без патологических изменений;
- желудочки без патологий.
Томограмма в норме показывает, что нет никаких нарушений в слуховых проходах, нервных волокнах, глазнице и носовой пазухе. Мозг полностью функционирует.
Что означают белые и черные пятна на снимках МРТ
На снимках патология просматривается отчетливо. Врач легко визуализирует несоответствия в цветовых оттенках тканей, эхогенность, границы секторов головного отдела, которые нетипичны.
Чаще всего затемнения указывают на:
- демиелинизацию;
- опухоль;
- отек структур органа;
- плохую циркуляцию крови;
- развитие глиальных клеток.
На фото МРТ четко видно поражение сосудов в затемненных участках. Специалист должен своевременно обнаружить развитие болезни на снимке МРТ. Назначенное после МРТ лечение позволит стабилизировать кровообращение головного сегмента и исключить инсульт.
Демиелинизирующие патологии
 Демиелинизирующий очаг развивается, когда разрушена оболочка нервных волокон. Происходит нарушение передачи нервного импульса, что неблагоприятно сказывается на работе всей ЦНС. МРТ помогает специалисту увидеть причины появления болезни и дифференцировать ее особенности.
Демиелинизирующий очаг развивается, когда разрушена оболочка нервных волокон. Происходит нарушение передачи нервного импульса, что неблагоприятно сказывается на работе всей ЦНС. МРТ помогает специалисту увидеть причины появления болезни и дифференцировать ее особенности.
Очаг развивается при:
- рассеянном склерозе;
- недуге Марбурга;
- мультифокальной прогрессирующей лейкоэнцефалопатии;
- энцефаломиелите;
- болезни Девика.
На пленке МРТ диагносты замечают белые сегменты. Они бывают единичными и множественными. Очаги могут локализироваться во всех головных отделах. Число и границы очагов зависит от стадии недуга.
Периваскулярные пространства Вирхова Робина
 Периваскулярные пространства подлежат развитию вдоль кровеносно-сосудистых разветвлений, находящихся в головном сегменте. При небольшом объёме очаг МРТ дифференцировать не может.
Периваскулярные пространства подлежат развитию вдоль кровеносно-сосудистых разветвлений, находящихся в головном сегменте. При небольшом объёме очаг МРТ дифференцировать не может.
При патологии возможны:
- подташнивание;
- головокружения;
- нарушение координации;
- расстройства зрения.
Нередко патологические процессы начинаются после травм. Головной мозг требуется беречь от ударов.
Очаги болезни Альцгеймера
При недуге Альцгеймера МРТ показывает, насколько уменьшилась толщина коры. Дифференцируются темноватые сегменты, что указывает на плохую деятельность органа. Начальная стадия недуга требует регулярного последующего контроля мозговых отделов. Серое вещество заметно истончается при дальнейшем развитии патологии.
Отеки мозгового вещества
 В сегменте отека мозга обнаруживаются светлые зоны. Если болезнь не диагностировать и не лечить, то весь головной мозг разрушится. Станут объёмнее светлые участки, указывающие на патологию, ухудшатся функции организма. Снимки при отеке часто смазаны из-за повышенной эхогенности тканей. На снимках МРТ проявляются темные зоны и патологические изменения.
В сегменте отека мозга обнаруживаются светлые зоны. Если болезнь не диагностировать и не лечить, то весь головной мозг разрушится. Станут объёмнее светлые участки, указывающие на патологию, ухудшатся функции организма. Снимки при отеке часто смазаны из-за повышенной эхогенности тканей. На снимках МРТ проявляются темные зоны и патологические изменения.
Очаги Глиоза в мозговом веществе единичные и множественные
Очаг может сформироваться в любом головном участке. Дифференцируется на месте кровоизлияний сосудов. Единичная форма патологии в дальнейшем может перерасти во множественную и поразить оба полушария.
Патология представляет нарушение морфологии головного мозга и деструктивные изменения. При глиозе некоторые зоны в веществе головного мозга атрофируются, нейроны замещаются глиальными клетками.
Очаги глиоза на МРТ головного мозга дифференцируют, как патологические черные точки и разрастания. Иногда очаги уплотняются и увеличиваются. Развитие патологии провоцирует инфекция или травма.
Диагностика очагов позволяет выявить развитие болезней мозговых структур на первоначальной стадии, когда симптоматика еще не совсем проявляется. При регулярном недомогании важно обратиться к врачу и пройти МРТ исследование головного мозга. Дополнительно назначается исследование сосудов, УЗИ костей. Склероз ставится при множественных скоплениях и изменении белого вещества. Патология может поражать участки в нервных тканях. Среди других болезней при очаге диагностируют внутричерепную гипертензию, лечение и симптомы которой требуют врачебного контроля.
Причины возникновения у детей и взрослых
Нарушения головного мозга нуждаются в тщательной диагностике МРТ. Важно получить точное заключение МРТ, картина патологии должна быть точно дифференцирована.
Чаще всего, причинами патологии становятся энцефалит или гипертензия. Развиваются очаги при рассеянном склерозе, энцефалопатии, туберкулезной инфекции.
 Генетические нарушения – наиболее часто встречаемые причины появления очага. Врожденные отклонения диагностируется у детей младшего возраста. Белые пятна МРТ головного мозга сосудистого генеза умеренной эхогености должны правильно расшифровываться диагностом. Очаговые изменения белого цвета могут не быть опасными и не указывать на патологию. Важно правильно выявить признаки патологии головного мозга. Картина единичных очагов со временем может превратиться в более опасную патологию.
Генетические нарушения – наиболее часто встречаемые причины появления очага. Врожденные отклонения диагностируется у детей младшего возраста. Белые пятна МРТ головного мозга сосудистого генеза умеренной эхогености должны правильно расшифровываться диагностом. Очаговые изменения белого цвета могут не быть опасными и не указывать на патологию. Важно правильно выявить признаки патологии головного мозга. Картина единичных очагов со временем может превратиться в более опасную патологию.
Причиной развития недуга головного мозга иногда может стать гипоксия плода, трудное родоразрешение. У взрослых очаги появляются из-за быстрой гибели нейронов при склерозе. Вызывать нарушения могут:
- алкоголизм;
- инфекции;
- воспаления;
- паразиты.
Вторичными провоцирующими факторами становятся:
- психические отклонения;
- нервное напряжение;
- гипертония;
- гипертензия внутри черепа.
Последствиями очаговой картины являются нарушение кровообращения в сегментах мозга. Страдают и внутренние органы из-за плохой поставки питательных веществ. Очаги прогрессируют, вызывая болезнь Альцгеймера, старческое слабоумие. Рассеянный склероз ставится после МРТ головного мозга в случае поражений белого вещества.
Источник
