Что покажет мрт после болезни миелитом

Что нужно знать о поперечном миелите
- Двойной возрастной пик: 10-20 и 30-40 лет
- Поражаются преимущественно шейный и грудной отделы позвоночника.
- Клинический синдром, характеризующийся поражением двигательных, чувствительных и вегетативных проводящих путей в связи с острым очаговым воспалительным процессом в спинном мозге
- Диагностические критерии: при МРТ выявляется очаговое накопление контраста, при исследовании ЦСЖ — плеоцитоз и увеличение уровня IgG.
Причины возникновения
- Острый рассеянный энцефаломиелит: острый воспалительный процесс в головном и спинном мозге; возникает после инфекции (постинфекционный), иммунизации (поствакцинальный) или внезапно.
- Инфекционные: вирусные (герпес, опоясывающий лишай, цитомегаловирус, энтеровирусы, вирус Эпштейна-Барр, ВИЧ, грипп, бешенство), бактериальные (микоплазмоз, сифилис, боррелиоз, туберкулез).
- Системные заболевания: системная красная волчанка, синдром Шегре- на, саркоидоз.
- Рассеянный склероз.
- Паранеопластический синдром.
- Сосудистые причины (артериовенозные мальформации, васкулиты, тромбоз спинномозговых артерий).
- Лучевая миелопатия.
- Идиопатический.
- Аллергический.
Какие МРТ снимки делают при остром миелите
- Сагиттальная проекция: STIR, Т2-взвешенное изображение, Т1-взвешенное изображение (с контрастированием или без него).
- Горизонтальная проекция: Т2-взвешенное изображение, Т1-взвешенное изображение МРТ с контрастированием.
Что покажет анализ спинномозговой жидкости
- Олигоклональные Ig, ПЦР, индекс IgG, антитела (против микоплазм, боррелий).
- Серологические исследования в зависимости от клинических призна¬ков.
Результаты КТ-миелографии при миелите:
- Если невозможно выполнить МРТ (внимание: спинномозговая пункция может вызывать отек спинного мозга).
Пациент с жалобами на слабость в руках и ногах, нарастающую в течение нескольких дней и более выраженную справа. При неврологическом исследовании выявлено отсутствие роговичного рефлекса справа и зона нарушения чувствительности на лице в форме полулуния. МРТ шейного отдела позвоночника (сагиттальная проекция, Т2-взвешенное изображение). На уровне СIСII в зоне расширения спинного мозга визуализируется очаг поражения с повышенной интенсивностью сигнала. На Т2-взвешенном изображении в горизонтальной проекции изменение интенсивности сигнала более выражено справа.
МРТ шейного отдела позвоночника (сагиттальная проекция, Т1-взвешенное изображение с контрастированием). Наблюдается очаг поражения с частичным накоплением контраста.
Что покажет МРТ при поперечном миелите
Общие симптомы на МРТ снимках:
- Незначительное или выраженное набухание спинного мозга. В связи с этим спинномозговой пункции должно предшествовать использование методов визуализации.
- Воспаление распространяется более чем на 2/3 поперечного сечения спинного мозга.
- Может распространяться на несколько сегментов спинного мозга (прогноз крайне неблагоприятный при поражении более 10 сегментов).
- Чередование здоровых и пораженных участков.
МРТ позвонка CI, (горизонтальная проекция, Т1-взвешенное изображение с контрастированием). В очаге поражения отсутствует накопление контраста.
Т1-взвешенное изображение при МРТ диагностике:
- Неоднородное.
- Накопление контраста по краю образования (непостоянное, преходящее, часто определяется в течение короткого времени).
- Контрастирование нередко происходит с задержкой, поэтому необходимо получить и отсроченные изображения (несколько Т1-взвешенных изображений после введения контраста).
Т2-взвешенное изображение на снимках МРТ показывает:
- Центрально расположенный очаг поражения, дающий сигнал повышенной интенсивности.
- Изоинтенсивный участок в центре («признак центральной точки).
- Четко отграничен от окружающих тканей.
Симптомы поперечного миелита
Наиболее часто заболевание проявляется:
- У 45% больных развернутая клиническая картина поперечного миелита спинного мозга развиваются в течение 24 ч
- Практически все пациенты с симптомами поперечного миелита спинного мозга предъявляют жалобы на слабость в ногах
- Дисфункция мочевого пузыря
- Парестезии
- Боль в спине, корешковая боль.
Тактика лечения
Неотложные мероприятия:
- Внутривенное введение высоких доз глюкокортикоидов.
- Плазмаферез.
- Антибактериальная терапия в случае инфекционной этиологии заболевания.
- Антикоагулянтная терапия у пациентов с системной красной волчанкой и антифосфолипидным синдромом.
- При наличии показаний — нейрохирургическое вмешательство.
Последующее лечение:
- Реабилитация.
- Анальгетики.
- Миорелаксанты.
Прогноз заболевания
- Частичное или полное исчезновение клинических проявлений происходит через 1-3 мес.
- Обычно не рецидивирует, однако рецидивы возможны при наличии предрасполагающих факторов.
Признаки патологий со схожими проявлениями
Рассеянный энцефаломиелит
- Асимметричные неврологические расстройства, преимущественно с нарушением чувствительности
- Олигоклональные Ig в ЦСЖ (также при остром рассеянном энцефаломиелите)
- Эксцентричное усиление сигнала от белого вещества спинного мозга
- Поражение распространяется более чем на два сегмента; множественные поражения
- Накопление контраста в зоне поражения в периоды обострения
Инфаркт спинного мозга
- Преимущественное поражение серого вещества спинного мозга
- Обычно в передних отделах спинного мозга, в бассейне передней спинномозговой артерии
Интрамедуллярные опухоли (такие как астроцитома)
- Неравномерное повышение интенсивности сигнала (Т2-взвешенное изображение)
- Полное поперечное поражение спинного мозга
- Продукты распада эритроцитов (повышение интенсивности сигнала на Т1 -взвешенном изображении)
- Отсутствие чередования здоровых и пораженных участков
- Значительное неравномерное повышение интенсивности сигнала после контрастирования
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
(812) 493-39-22

Запишитесь на МРТ по телефону
(812) 493-39-22
или заполните форму

Расписание приема МРТ:
ЦМРТ «Нарвский»
(812) 493-39-22
в четверг прием с 8-00 до 23-00
в воскресенье с 8-00 до 16-00
ул. Ивана Черных,29
МРТ аппарат 1,5 Тл
суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 23-00
ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ

МРТ позвоночника. Очаг рассеянного склероза в шейном отделе спинного мозга на Т2-взвешенной сагиттальной МРТ. Цветовая обработка изображения.
Миелит – это любое воспаление спинного мозга. Клинически миелит проявляется миелопатическим синдромом. МРТ позвоночника и спинного мозга при миелопатическом синдроме посвящена специальная статья.
Принципиальн0 все миелиты могут быть разделены на:
- лекомиелиты, к которым относятся демиелинизации с поражением спинного мозга
- поперечные миелиты, к которым относятся инфекционное и инфекционно-аллергическое поражение спинного мозга
При МРТ в СПб в наших клиниках перед нами стоит задача дифференциальной диагностики разных типов поражения спинного мозга, в первую очередь, опухолевого и ишемического, котрые также проявляются миелопатическим синдромом. Кроме того, при МРТ позвоночника можно увидеть сдавление спинного мозга извне, что также приводит к миелопатии. По МРТ позвоночника и спинного мозга также важно отличать поперечные миелиты от травмы спинного мозга, сирингомиелии и сосудистых мальформаций (дуральных венозных фистул, экстра- или интрамедуллярных артерио-венозных и синдрома Фуа-Алажуанина).
При МРТ позвоночника при миелите в спинном мозге на Т2-взвешенных МРТ выявляются очаги. В зависимости от происхождения миелита очаги могут иметь свои особенности. В “активных” очагах при МРТ с контрастированием отмечается усиление сигнала, чаще по периферии.

МРТ шейного отдела позвоночника и головного мозга. Типичные очаги рассеянного склероза.
Особенностью лейкомиелитов является то, что они редко поражают изолированно спинной мозг. Обычно процесс начинается с головного мозга, или синхронно. Бывают редкие варианты, например оптикомиелит (синдром Дэвика), при котором поражаются зрительные нервы и спинной мозг.
В ряде случаев, как при оптикомиелите анализы крови показывают высокоспецифический антиген (NMO-IgG), что наряду с типичной МРТ картиной позволяет ставить точный диагноз. Аутоиммунное происхождение заболевание дает основание лечить его иммунодепрессантами.

МРТ шейного отдела позвоночника. Т2-взвешенная сагиттальная МРТ. Оптикомиелит.
К аутоиммунным миелитам также относятся синдром Съегрена и системная красная волчанка.
Поперечные миелиты могут быть связаны с гранулематозным воспалением – туберкулез, саркоидоз.

Рентгенограмма легких и МРТ грудного отдела позвоночника. Очаги саркоидоза.
Из поперечных миелитов инфекционного происхождения наиболее известны полиомиелит и герпес.

Идиопатический поперечный миелит. МРТ грудного отдела позвоночника.Сагиттальные Т2-взвешенная МРТ, сагиттальная Т1-взвешенная МРТ. Сагиттальная Т1-взвешенная МРТ с контрастированием, поперечные Т2-взвешенная МРТ и поперечная диффузионно-взвешенная МРТ.
Остались вопросы? Звоните +7 (812) 493-39-22 или оставьте свои данные и мы
Вам перезвоним!
Миелопатический синдром (слабость в конечностях, тазовые и чувствительные нарушения) может быть связана со многими причинами: демиелинизацией (рассеянный склероз, болезнь Дэвика, поперечный миелит, острый диссеминирующий энцефаломиелит), опухолями (астроцитоима, эпендимома, реже, глиобластома, гемангиома и метастаз), нарушением спинномозгового кровообращения (спинальный инсульт), воспалением или инфекцией. МРТ позвоночника является единственным методом визуализации причин миелопатии. МРТ в СПб в наших клиниках при миелопатическом синдроме можно делать как в амбулаторных условиях, так и МРТ СПб должно осуществляться в неврологическом стационаре, где при тяжелом состоянии пациента, например восходящем и быстро прогрессирующем процессе.
Самой частой причиной являются демиелинизирующие заболевания.
Отличительными чертами рассеянного склероза при МРТ являются: протяженность не более, двух сегментов (кроме оптикомиелита), в поперечнике поражение располагается в задне- боковой части, обычно клиновидной формы, спинной мозг не вздут, поражается чаще шейный отдел позвоночника.

Схема. Типичное поражение по длиннику. Слева рассеянный склероз, справа – поперечный миелит.

МРТ шейного отдела позвоночника. Сагиттальная Т2-зависимая МРТ. Типичные очаги рассеянного склероза.

МРТ шейного отдела позвоночника. Сагиттальные Т2-зависимые МРТ. Нетипичные очаги рассеянного склероза (подтверждено характерными очагами в головном мозге).
Редко при рассеянном склерозе наблюдается на МРТ атрофия спинного мозга, что более характерно для его первично прогрессирующей формы.

МРТ шейного отдела позвоночника. Сагиттальная Т2-зависимая МРТ. Первично-прогрессирующий рассеянный склероз с атрофией спинного мозга.

Схема. Рассеянный склероз. Типичное поражение по поперечнику.


МРТ шейного отдела позвоночника. Аксиальные Т2-зависимые МРТ. Типичное расположение очага рассеянного склероза по поперечнику.
При поперечном миелите на МРТ позвоночника протяженность поражения спинного мозга гораздо больше, сопровождается его вздутием. При ишемическом поражении, как видно на аксиальных МРТ позвоночника, чаще страдают передние отделы, реже весь поперечник спинного мозга.

Схема. Слева поперечный миелит, справа ОДЭМ.
Рассеянный склероз и острый диссеминирующий энцефаломиелит (ОДЭМ) в большинстве случаев сопровождаются также наличием очагов типичных на МРТ в головном мозге.
Активные очаги рассеянного склероза в спинном мозге могут контрастировать при МРТ с введением гадолиния, также как это наблюдается при очагах в головном мозге.


МРТ шейного отдела позвоночника. Т2-зависимые сагиттальные МРТ с контрастированием. Рассеянный склероз. Периферический (слева) и паренхимальный (справа) типы контрастирования.
При оптикомиелите (болезнь Дэвика) поражается спинной мозг и зрительные нервы или тракты. При МРТ позвоночника в спинном мозге очаг занимает 3 и больше сегментов.

МРТ шейного отдела позвоночника. Сагиттальные Т1-зависимая МРТ, Т2-зависимая МРТ и Т1-зависимая МРТ с контрастированием. Спинальное поражение при оптикомиелите.
Острый диссеминирующий энцефаломиелит (ОДЭМ) имеет инфекционно-аллергическое происхождение и возникает после вирусной инфекции или вакцинации. В отличии от рассеянного склероза течет остро, без волн. Часто встречается у детей. У 50% пациентов отмечается положительная проба на MOG (гликопротеин миелина олигодендроцитов). Спинной мозг при ОДЭМ поражается у 30% пациентов наряду с характерными очагами в головном мозге. Течение восходящее с переходом на ствол мозга, в том числе и варолиев мост. Часть случаев оканчиваются летально, но в большинстве наблюдается полное восстановление.

МРТ шейного отдела позвоночника. Сагиттальные Т1-зависимая МРТ, Т2-зависимая МРТ и Т1-зависимая МРТ с контрастированием. ОДЭМ.

МРТ шейного отдела позвоночника. Сагиттальные Т2-зависимые МРТ. ОДЭМ. Слева острая фаза, справа положительная динамика.
Острый поперечный миелит относится к воспалительным процессам с протяженным поражением как по длиннику, так и по поперечнику спинного мозга. Процесс может быть частичным или полным, когда захватывается весть поперечник. Этиология процееса достоверно неизвестна , поэтому он считается “идиопатическим”. Наиболее вероятно, что в его основе лежит инфекционно-аллергический процесс. В трети случаев наблюдается полное выздоровление или отчетливая положительная динамика. На МРТ позвоночника виден отек и вздутие спинного мозга, на МРТ с введением контраста может быть усиление очагов.

МРТ грудного отдела позвоночника. Сагиттальные Т2-зависимая МРТ, Т1-зависимая МРТ после контрастирования и поперечная МРТ с контрастированием. Острый поперечный миелит.
Астроцитома, самая частая из интрамедуллярных опухолей, При МРТ позвоночника она диффузно инфильтрирующая спинной мозг, сопровождается вздутием спинного мозга и неоднородным контрастировавшем при МРТ с введением гадолиния. Часто при МРТ видно, что опухоль сопровождается кистой, распространяющейся как вверх, так и вниз.

МРТ грудного отдела позвоночника. Сагиттальные Т2-зависимая МРТ и Т1-зависимая МРТ с контрастированием. Астроцитома.
Эпендимома – вторая по частоте интрамедуллярная опухоль. Расположена в поясничном или шейном отделе. Встречается множественная, особенно, при нейрофиброматозе. При МРТ позвоночника опухоль также может иметь кистозный в спинном мозге компонент, хорошо очерчена и хорошо контрастирует при МРТ позвоночника с введением гадолиния.

МРТ шейного отдела позвоночника. Т1-зависимая МРТ с контрастированием. Множественная эпендимома.
Артериальные инфаркты спинного мозга чаще наблюдаются как осложнение аортального стентирования. Типичная локализация в бассейне артерии Адамкевича. При МРТ позвоночника видно, что поражение обычно идет по передней поверхности спинного мозга с симптомом “змеиных глаз”.


МРТ грудного отдела позвоночника. Сагиттальная и поперечная Т2-зависимые МРТ. Спинальный инсульт.
Еще одной причиной миелопатий могут быть дуральные венозные фистулы. При МРТ позвоночника прослеживаются расширенные сосуды, которые идут вдоль спинного мозга, вызывая его ишемию.
Миелоишемию также могут вызывать многочисленные причины компрессии спинного мозга извне: метастазы, спондилодисцит, дегенеративно-дистрофические заболевания позвоночника, экстрамедуллярные опухоли. Они определяются при МРТ позвоночника.
Лучевая диагностика вирусного миелита
а) Терминология:
1. Сокращения:
• Острый поперечный миелит (ОПМ)
2. Определения:
• Острое воспалительное заболевание спинного мозга, связанное с непосредственным вирусным поражением клеток спинного мозга либо иммуноопосредованным их повреждением
б) Лучевая диагностика:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Признаки отека спинного мозга, захватывающего несколько соседних сегментов
• Локализация:
о Шейный, грудной отдел спинного мозга; изолированное поражение конуса спинного мозга встречается редко
• Размеры:
о От одного сегмента до протяженного поражения спинного мозга
• Морфология:
о Веретеновидное утолщение спинного мозга
2. КТ при вирусном миелите:
• КТ с КУ:
о Нечеткое неравномерное контрастное усиление
3. МРТ при вирусном миелите:
• Т1-ВИ:
о Увеличенный в объеме спинной мозг полностью заполняет собой спинномозговой канал
о ± низкая интенсивность центральной части паренхимы спинного мозга, напоминающая кисту, однако интенсивность сигнала здесь будет выше, чем у СМЖ
• Т2-ВИ:
о Диффузное усиление интенсивности сигнала пораженных сегментов
• Т1-ВИ с КУ:
о Вариабельное, неравномерное контрастное усиление сигнала пораженных сегментов
4. Несосудистые рентгенологические вмешательства:
• Миелография:
о Фокальное или диффузное увеличение объема спинного мозга
о КТ-миелография — хорошо видны границы равномерно утолщенного спинного мозга
5. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Т2-ВИ и STIR МР-И
• Протокол исследования:
о Т2-ВИ с тонкими (3 мм) сагиттальными срезами, Т1 с КУ для исключения очагового поражения спинного мозга как причины его отека
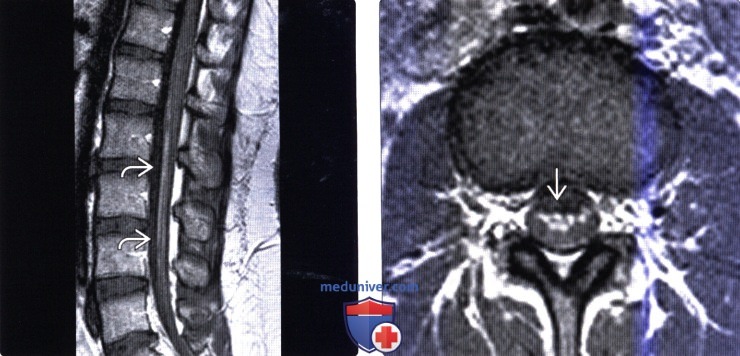
(Слева) Сагиттальный срез Т1-ВИ с КУ: некоторая «скученность» и линейное контрастное усиление сигнала корешков конского хвоста.
(Справа) Аксиальный срез, Т1-ВИ с КУ: преимущественное контрастное усиление сигнала передних корешков спинного мозга. Усиление сигнала вентральной поверхности конского хвоста и передних корешков спинного мозга в вентральной части конского хвоста описано при различных состояниях, в т. ч. вирусных инфекциях, вызванных энтеровирусом-71, вирусом клещевого энцефалита, при синдроме Гийена-Барре.
в) Дифференциальная диагностика:
1. «Идиопатический» поперечный миелит:
• Клиническая картина идентична
• Явной причины установить не удается
• Примерно в 40% случаев поражению спинного мозга предшествует инфекция верхних дыхательных путей
• В большинстве случаев о наличии воспалительного процесса свидетельствует обнаружение в ликворе лимфоцитов и нейтрофилов
• Типично обнаружение протяженного отека, увеличения объема и нечеткого контрастного усиления сигнала спинного мозга
• Термин «идиопатический» обычно становится следствием того, что пациент недостаточно обследован
• Может развиваться в результате включения иммунных механизмов после перенесенной вирусной инфекции, которая в результате привела к ослаблению защитных сил организма
2. Рассеянный склероз (PC):
• До 33% пациентов с PC имеют изолированное поражение спинного мозга при отсутствии очагов в головном мозге
• Большинство очагов являются фокальными (1 -2 сегмента), могут быть множественные очаги
• В 20% случаев поражения моносегментарные
• При острых очагах отмечается фокальное контрастное усиление сигнала с короткосегментарным перифокальным отеком спинного мозга
• Отсутствуют признаки поражения периферической нервной системы
• В 90% случаев выявляются олигоклональные антитела
3. Острый диссеминированный энцефаломиелит (ОДЭМ):
• Клиника напоминает рассеянный склероз
• Существует связь с вакцинацией или иммунными нарушениями
• Монофазное течение
4. Оптиконейромиелит:
• Сочетание миелита и неврита зрительного нерва
• Наблюдается при ряде системных заболеваний, включающих системные коллагенозы с поражением сосудов, синдромы, связанные с выработкой аутоантител, инфекции и токсические поражения
5. Артериовенозная мальформация (АВМ) позвоночника:
• Высокопоточные АВМ могут становиться причинами развития острой миелопатии, связанной с кровоизлияниями или тромбозом венозных коллекторов спинного мозга
• Характерно подострое развитие клиники миелопатии, включающей в т. ч. отек спинного мозга; отек спинного мозга может быть следствием «синдрома обкрадывания» или явиться результатом ишемии
• Дуральная артериовенозная фистула (АВФ) может становиться причиной перемежающейся симптоматики или острой миелопатии (вследствие тромбоза венозных коллекторов → синдром Фуа-Алажуанина)
6. Артериит:
• Васкулит с поражением сосудов мелкого калибра может не приводить к каким-либо изменениям МР-картины
7. Инфаркт спинного мозга:
• Внезапное развитие симптоматики
• Преимущественно моторные нарушения
• Причины:
о Часто: атеросклеротическая окклюзия передней спинномозговой артерии:
— Операции по поводу аневризмы аорты, расслаивающая аневризма аорты (на шейном уровне-расслоение позвоночной артерии), артериовенозная мальформация
— Криптогенная причина, транзиторная ишемическая атака или остановка сердца
• Часто наблюдается поражение конуса спинного мозга (всвязи сего кровоснабжением единственной вентральной спинномозговой артерией)
8. Микоплазмозный миелит:
• Сочетается с поражениями легких, вызванными микоплазмой
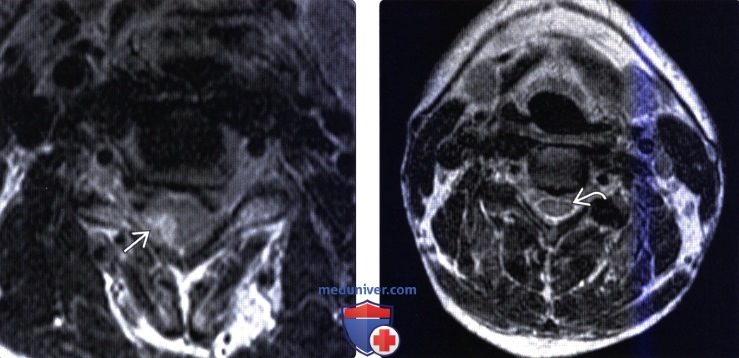
(Слева) Аксиальный срез, Т2-ВИ, пациент с опоясывающим лишаем: гиперинтенсивность сигнала правой половины шейного отдела спинного мозга. У некоторых пациентов после реактивации вируса ветряной оспы может развиваться протяженный в продольном направлении поперечный миелит.
(Справа) Аксиальный срез, Т2-ВИ, пациент, перенесший полиомиелит: признаки атрофии шейного отдела спинного мозга с некоторой асимметрией его левой половины.
г) Патология:
1. Общие характеристики:
• Этиология:
о С тех пор, как в мире практически полностью ликвидирована заболеваемость полиомиелитом, наиболее распространенной причиной заболевания стали энтеровирусы:
— Вирусы Коксаки, эховирус, вирусы гепатитов, вирус краснухи, вирус эпидемического паротита, вирус кори
о Герпес-вирусы:
— Эпштейна-Барр, вирус ветряной оспы, цитомегаловирус, вирус простого герпеса, герпесвирус 6 типа, вирус герпеса В (обезьяний вирус)
о Ретровирусы:
— У пациентов с иммунодефицитами
— Т-лимфотропный вирус человека, ВИЧ
о Другие вирусы:
— Вирусы гриппа, бешенства, лихорадки Западного Нила
• Сочетанные изменения:
о Периферическая нейропатия
о Энцефалит
о Отек, размягчение спинного мозга
• Цитолиз клеток передних рогов спинного мозга → острый вялый паралич:
о Вирусы полиомиелита 1, 2 и 3 типа, вирусы Коксаки А и В, энтеровирус-71 и флавивирусы, в т. ч. вирус лихорадки Западного Нила
— Инфекция, вызванная вирусом лихорадки Западного Нила → локальная активация клеток иммунной системы в паренхиме спинного мозга → нарушение обратного захвата глутамата астроцитами несмотря на увеличение их числа → увеличение уровня внеклеточного глутамата → токсическое повреждение инфицированных и неинфицированных клеток передних рогов спинного мозга
• Поражение белого вещества спинного мозга → вирус-специфический и аутоиммунный клеточный ответ, усиливающий степень повреждения спинного мозга:
о Может быть связано с инфицированием многими другими вирусами
2. Макроскопические и хирургические особенности:
• Отек и размягчение спинного мозга
• ± некроз вещества спинного мозга
3. Микроскопия:
• Лимфоцитарная инфильтрация
• Утолщение сосудистых стенок
• Димиелинизация
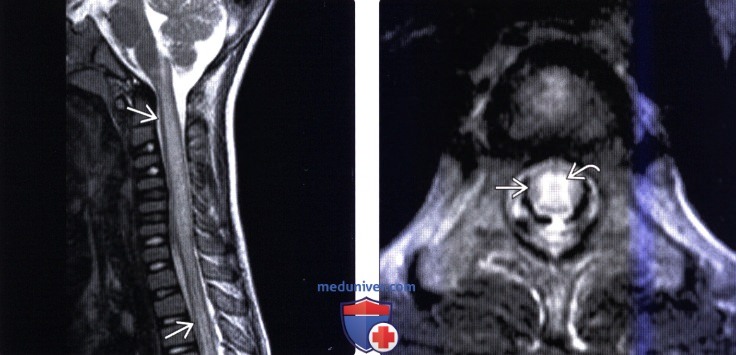
(Слева) Сагиттальный срез, Т2-ВИ, пациент зараженный вирусом бешенства: отек шейного отдела спинного мозга и протяженная гиперинтенсивность его сигнала.
(Справа) Аксиальный срез, Т2-ВИ, пациент с радикуломиелитом, вызванным вирусом бешенства: признаки выраженного поражения центрального серого вещества спинного мозга № при сохранении расположенного по периферии белого вещества. Подобная МР-картина позволяет заподозрить именно этот диагноз.
е) Клинические вопросы:
1. Клиническая картина вирусного миелита:
• Наиболее распространенные симптомы/признаки:
о Слабость в конечностях
о Арефлексия
о Другие симптомы/признаки:
— Нарушения чувствительности
— Боль
• Особенности клинического течения:
о Острое развитие слабости в конечностях после перенесенной фебрильной лихорадки или инфекции верхних дыхательных путей
о Угасание клиники заболевания в течение одной недели
о Повышение числа мононуклеарных фагоцитов и уровня белка в ликворе
о Специфический диагноз ставится на основании обнаружения вируса или ПЦР образцов ликвора
о Острый вирусный миелит:
— Может проявляться в виде острого вялого паралича (полиомиелит) или неврологического дефицита, связанного с поражением белого вещества спинного мозга:
Поперечное распространение зоны поражения спинного мозга → асимметричный моторный и сенсорный дефицит
Поражение обеих половин спинного мозга → острый поперечный миелит, симметричная слабость мышц, нарушение чувствительности, нарушение функции сфинктеров
о Хронический вирусный миелит:
— Может быть связан с непосредственным поражением спинного мозга при инфекции, вызванной Т-лимфотропным вирусом человека 1 типа, либо метаболическими нарушениями при ВИЧ-инфекции на стадии СПИДа:
Другие вирусы человека, которые бы вызывали хроническое поражение спинного мозга без поражения головного мозга, неизвестны
2. Демография:
• Возраст:
о Обычно это пациенты молодого возраста
• Эпидемиология:
о 1/100000 населения в год
о Чаще встречается у людей с иммунодефицитами
3. Течение заболевания и прогноз:
• В большинстве случаев после выздоровления сохраняется остаточный неврологический дефицит, у меньшего числа пациентов наступает полное выздоровление
• Продолжительность заболевания: 1-12 недель
4. Лечение вирусного миелита:
• Этиотропная терапия: антивирусные препараты, выбор которых основывается на результатах вирусологического исследования/ПЦР:
о Эффективность терапии варьирует
о При наличии показаний также добавляется метилпреднизолон в высоких дозах
• Симптоматическая терапия
ж) Диагностический поиск:
1. Помните:
• Для исключения рассеянного склероза и острого диссеминированного энцефаломиелита показана МРТ головного мозга
2. Нюансы интерпретации изображений:
• Строгий диагностический признак заболевания у пациентов с острым развитием клиники миелопатии: протяженное сегментарное увеличение объема и отек спинного мозга без признаков его очагового поражения
з) Список использованной литературы:
1. Maloney JA et al: MRI Findings in Children with Acute Flaccid Paralysis and Cranial Nerve Dysfunction Occurring during the 2014 Enterovirus D68 Outbreak. AJNR Am J Neuroradiol. ePub, 2014
2. Sejvar JJ et al: Delayed-onset and recurrent limb weakness associated with West Nile virus infection. J Neurovirol. 16(1):93 100, 2010
3. Blakely PK et al: Disrupted glutamate transporter expression in the spinal cord with acute flaccid paralysis caused by West Nile virus infection. J Neuropathol Exp Neurol. 68(10):1061 -72, 2009
4. Heerlein К et al: Aquaporin-4 antibody positive longitudinally extensive transverse myelitis following varicella zoster Infection. J Neurol Sci. 276(1-2): 184-6, 2009
5. Kincaid О etal: Viral myelitis: an update. Curr Neurol Neurosci Rep. 6(6):469-74, 2006
6. Marjelund S et al: Gadolinium enhancement of cauda equina: a new MR imaging finding in the radiculiticform of tick-borne encephalitis. AJNR Am J Neuroradiol. 27(5):995-7, 2006
7. Fujimoto H et al: Epstein-Barr virus infections of the central nervous system. Intern Med. 42(1 ):33-40, 2003
8. Jeha LE et al: West Nile virus infection: a new acute paralytic illness. Neurology. 61 (1):55-9, 2003
9. Zandman-Goddard G et al: Transverse myelitis associated with chronic hepatitis C. Clin Exp Rheumatol. 21 (1):11 1 — 3, 2003
10. Karacostas D et al: Cytomegalovirus-associated transverse myelitis in a nonimmunocompromised patient. Spinal Cord. 40(3):145-9, 2002
— Также рекомендуем «МРТ при ВИЧ-ассоциированном миелите»
Редактор: Искандер Милевски. Дата публикации: 19.8.2019
