Что такое черные дыры на мрт
Диагностика рассеянного склероза по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики рассеянного склероза: 2. КТ признаки рассеянного склероза:
3. МРТ признаки рассеянного склероза: 4. Рекомендации по визуализации:
в) Дифференциальная диагностика рассеянного склероза: 1. Острый диссеминированный энцефаломиелит (ОДЭМ): 2. Оптиконевромиелит: 3. Аутоиммунный васкулит: 4. CADASIL: 5. Болезнь Лайма: 6. Синдром Сусака: г) Патология: 1. Общие характеристики рассеянного склероза: 2. Стадирование и классификация: 3. Макроскопические и хирургические особенности: 4. Микроскопия:
д) Клиническая картина: 1. Проявления рассеянного склероза: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка. Совет по интерпретации изображений: ж) Список литературы: — Вернуться в оглавление раздела «Лучевая медицина» Редактор: Искандер Милевски. Дата публикации: 18.4.2019 |

В настоящее время наиболее информативным инструментальным методом диагностики рассеянного склероза является магнитно-резонансная томография
(МРТ). Метод позволяет с высокой эффективностью визуализировать патологические очаги в ЦНС. Однозначно высказываться о диагнозе, отличить ряд патологических состояний, протекающих под маской рассеянного склероза, помогают систематизированные томографические признаки. Именно магнитно-резонансная томография дала возможность установить многоочаговость поражения центральной нервной системы при рассеянном склерозе. Принцип ее работы основан на существовании естественной разницы в содержании атомов водорода (протонов) в воде и липидах. Интенсивность сигнала зависит от плотности протонов в ткани, времени релаксации протонов (Т1 и Т2), времени повторения импульса и времени возникновения эха. Контрастность изображения достигается за счёт различного содержания воды и липидов в тканях и их участках. Помимо исследования протонной плотности возможна настройка прибора с целью подчеркнуть Т1 или Т2 время релаксации, что позволяет усилить контрастность изображения – Т1 и Т2 режимы. В Т1 режиме нормальное белое вещество мозга имеет светлый сигнал, в Т2 режиме – тёмный. Очаги демиелинизации за счет увеличенного содержания воды имеют сигнал пониженной интенсивности на Т1- и повышенный на Т2-взвешенных изображениях.
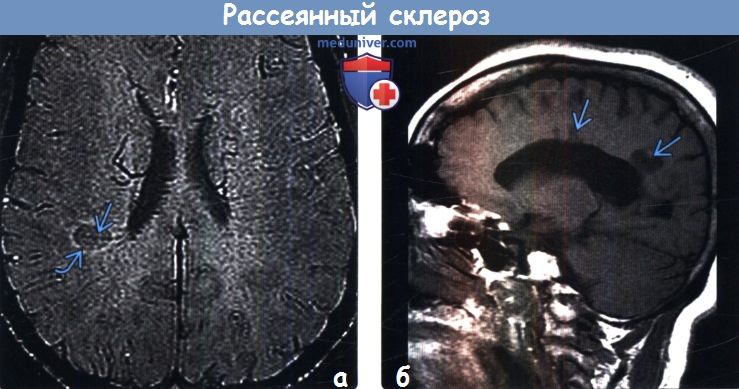
Типичная локализация очагов демиелинизации в головном мозге – перивентрикулярные зоны, чаще в углу между хвостатым и мозолистым телом, в зонах, прилегающих к верхнелатеральному углу боковых желудочков, в белом веществе семиовального центра, височных долях, а также в стволе головного мозга и мозжечке. На границе серого и белого вещества или в сером веществе находится небольшая доля очагов (5-10%). Размер их от 0,2 cм до 3,0 см, чаще овальной или округлой формы. В спинном мозге очаги обычно продолговатой формы и расположены вдоль оси спинного мозга, достигая в размере 2,0 см. Общее количество очагов У каждого больного общее количество очагов варьирует значительно. Следствием возникновения активного нового поражения со значительной зоной отека или слияния отдельных бляшек могут быть большие по объему поражения. В результате на поздних стадиях заболевания возможно образование очень больших очагов (до 8 см.), которые бывает необходимо дифференцировать с опухолями мозга.
Использование МРТ в Т1 иТ2-режимах визуализирует эти очаги и позволяет доказать диссеминацию процесса. На Т1-взвешенных изображениях очаги демиелинизации выглядят темнее нормального белого вещества (“чёрные дыры”). Это хронические очаги, отражающие потерю аксонов. В Т2-режиме бляшки выглядят ярко белыми. В этом режиме более информативна оценка объёма очага. Для выявления очагов целесообразно проводить как сагиттальные, так и аксиальные срезы. Наиболее показательным является парасагитальное сканирование на уровне боковых желудочков.
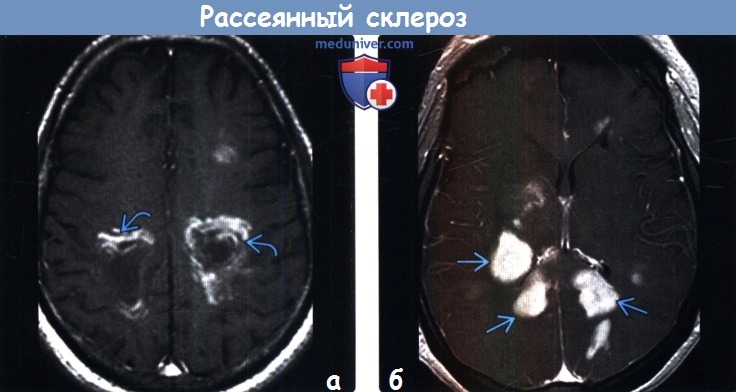
Часто исследования протонной плотности в обоих режимах оказываются недостаточно информативными для постановки диагноза рассеянный склероз. В связи с этим в практику были внедрены контрастные вещества. Применение контрастирования способствует выявлению мелких очагов демиелинизации, не визуализирующихся при бесконтрастной МРТ. Кроме того, накопление контраста позволяет определить степень активности патологического процесса. Появление белого кольца вокруг старого очага в Т2-взвешенном режиме за счёт накопления контраста свидетельствует об обострении процесса. Таким образом, применение контрастных веществ позволяет проводить дифференциальную диагностику между очагами активного воспаления, очагами в стадии затухающего обострения и хроническими неактивными очагами. Следует отметить, что динамический контроль далеко не всегда позволяет однозначно оценить активность заболевания в связи с наблюдаемой пестрой картиной: одни бляшки исчезают, другие появляются, зоны поражения увеличиваются и уменьшаются в размерах одновременно.
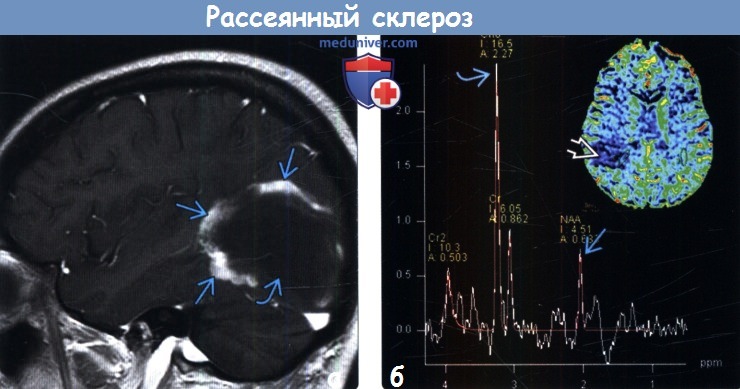
Демиелинизация, как очередная стадия развития очагов при рассеянном склерозе, также может быть определена на МРТ (выпадение короткого эхо Т2-сигнала). На данном этапе целесообразно использование магнитнорезонансной спектроскопии (МрС), с помощью которой возможно определить активность процесса на ранних стадиях и, кроме того, оценить биохимические и нейрофизиологические проявления демиелинизации Наиболее часто используется протонная спектроскопия. Эта методика позволяет оценить функциональные и биохимические процессы в ЦНС на основе содержания в ней определённых метаболитов, таких как: N-ацетиласпартат (NAA), креатин (Cr), холинсодержащие соединения (Cho), инозитол (Ins), таурин (Tau) и, при некоторых состояниях, липиды. При рассеянном склерозе отмечается повышение содержания холина в очагах, что отражает степень разрушения миелина, так как холин-содержащие соединения являются необходимым компонентом миелиновой мембраны. Еще одним, характерным для рассеянного склероза признаком, является снижение интенсивности сигналов NAA относительно сигналов Cr и Cho. Низкий уровень индекса NAA/Cr является наиболее характерным изменением в очагах рассеянного склероза.
У больных рассеянным склерозом между изменениями на МРТ и вариантами клинического течения болезни выявлена закономерность:
- при дебюте заболевания имеется, как правило, хотя бы 1 крупный очаг (1,5-2 см) с нечеткими контурами. В среднем размер очагов составляет 0,5-0,8 см. Прослеживается отчетливая тенденция к слиянию. Бляшки имеют овальную или округлую форму и ориентированы параллельно субэпендимальным венам. МРТ-контроль в динамике показывает обратимость острой демиелинизации;
- при ремиттирующем течении рассеянного склероза (до 1 года) — большое количество очагов и наличие одного крупного очага (до 2,5 см.);
- при ремиттирующем течении рассеянного склероза (более 5 лет) — большое количество очагов среднего размера, которые увеличиваются в размере или снова появляются при каждом обострении заболевания;
- при первично-прогрессирующем течении рассеянного склероза — небольшое количество очагов преимущественно субэпиндемальной локализации в области рогов желудочков. Поражение мозолистого тела не обязательно;
- при вторично-прогрессирующем течении рассеянного склероза — изначально как и при первично-прогрессирующем течении, далее — появление хронических перивентрикулярных сливных очагов.
Необходимо отметить, что картина МРТ, взятая изолированно, не является абсолютным критерием в постановке диагноза рассеянный склероз.
В 2001 году были приняты диагностические критерии рассеянного склероза, рекомендованные Международной экспертной группой, дополненные в 2005 году. Изменения диагностических критериев приняты с учетом особой роли МРТ в диагностике рассеянного склероза у больных с различным началом заболевания.
Уважаемые пользователи!
Наши специалисты готовы ответить на Ваши вопросы в разделе
«Форум».