Что такое вчп на мрт
КИСТА ОКОЛОНОСОВЫХ ПАЗУХ
В данной статье будет рассмотрен вопрос о широко распространенном заболевании околоносовых пазух – кистах. В ЛОР – клиниках по всему миру ежегодно проводятся тысячи операций по поводу данной патологии. Исключением не является и наша страна, где например киста верхнечелюстной (гайморовой) пазухи является часто встречаемой патологией.
Итак, что же такое киста? Если говорить кратко, то киста представляет собой небольшую шаровидную емкость с тонкими и эластичными стенками, изнутри заполненную жидкостью. Размер кисты и ее расположение могут быть самыми различными, что говорит о том, что клинические проявления (жалобы пациента) могут отличаться.
Механизм образования кисты достаточно простой: слизистая оболочка, выстилающая изнутри околоносовые пазухи, имеет железы, которые в течение всей жизни человека вырабатывают секрет (слизь). Каждая железа имеет свой выводной проток, который открывается на поверхности слизистой оболочки. Теперь представьте себе такую аналогию: если на водопроводный кран одеть надувной шарик, то есть закрыть проток, и включить подачу воды – шарик начнет надуваться. То же самое происходит и в слизистой оболочке. Когда по какой – либо причине проток железы перестает функционировать, железа не прекращает свою работу – слизь продолжает вырабатываться. Естественно, последней некуда деваться, поэтому стенки железы под давлением расширяются, что со временем приводит к образованию описанного выше образования в пазухе.
Какие жалобы могут возникнуть у пациента? Могу сказать, что в ряде случаев – никаких. Человек может всю жизнь иметь кисту или кисты околоносовых пазух и не знать о их существовании. Пациент может неоднократно посещать ЛОР врача, как во время профилактических осмотров, так и по болезни, но без дополнительного исследования провести диагностику кисты невозможно. Врач может только высказать предположение о ее наличии.
Установить диагноз помогает пункция (ПРОКОЛ) верхнечелюстной пазухи, который часто выполняет отоларинголог при подозрении на гайморит. При этом из пазухи врач отсасывает желтоватого цвета жидкость, которая и является содержимым кисты. В этом случае необходимо только уточнить локализацию кисты – определить где именно в пазухе она находится. Для этого проводится дополнительное исследование: контрастная рентгенография околоносовых пазух – когда перед проведением снимка в пазуху вводится контрастное вещество. В настоящее время рентгенография и пункции считаются исследованиями прошлого века.
Наиболее диагностически значима компьютерная томография придаточных пазух носа в двух проекциях. Последний метод позволяет с точностью до миллиметра установить размер кисты, ее расположение в пазухе, что очень важно для выбора метода удаления кисты. Часто ко мне обращаются пациенты, которым проводили компьютерную томографию других органов (мозга, уха) и при обследовании обнаружили кисту, Магнитно–резонансная томография (МРТ) также позволяет выявить кисту, но по сравнению с компьютерной томографией имеет меньшее значение.
ЖАЛОБЫ:
Их может не быть вообще и пациент может спокойно прожить жизнь без лечения у ЛОР врача. Это зависит от размеров и расположения кисты, а также от строения самой верхнечелюстной или другой пазухи. В иных случаях возникают следующие симптомы:
 Периодические или постоянные головные боли
Периодические или постоянные головные боли Дискомфорт в области верхней челюсти
Дискомфорт в области верхней челюсти У пациентов, занимающихся водными видами спорта, при погружении на глубину могут появляться или усиливаться боли
У пациентов, занимающихся водными видами спорта, при погружении на глубину могут появляться или усиливаться боли Периодически возникающие воспалительные процессы в пазухах – синуситы (гаймориты и пр.), что происходит в силу нарушения аэродинамики тока воздуха в пазухе кистой.
Периодически возникающие воспалительные процессы в пазухах – синуситы (гаймориты и пр.), что происходит в силу нарушения аэродинамики тока воздуха в пазухе кистой. Стекание по задней стенке глотки слизи или слизисто – гнойного отделяемого, что может быть постоянным. Это происходит, так как при изменении положения тела киста, раздражая слизистую оболочку, вызывает повышенное слизеотделение.
Стекание по задней стенке глотки слизи или слизисто – гнойного отделяемого, что может быть постоянным. Это происходит, так как при изменении положения тела киста, раздражая слизистую оболочку, вызывает повышенное слизеотделение.
Затруднение носового дыхания как правило нехарактерно и может появиться только в случае образования полипа из стенки кисты, который выходит из пазухи в полость носа и блокирует прохождение воздуха.
Описанные жалобы не всегда являются признаком именно кисты, поэтому в большинстве случаев проводится дополнительное исследование.
МЕТОДЫ ЛЕЧЕНИЯ:
Для большинства заболеваний существует альтернатива: консервативное или хирургическое лечение. При наличии у пациента кисты в пазухе, лечение возможно только хирургическое, т.е. проводится операция по удалению кисты. Не все кисты подлежат удалению, и, следовательно, оперативное лечение проводится только при наличии показаний, которые определяет врач. Поэтому, если у Вас обнаружили кисту – не паникуйте, а просто обратитесь за консультацией к квалифицированному ЛОР врачу, предварительно проведя компьютерную томографию или МРТ околоносовых пазух. А вот выбор оперативного подхода, т.е. как будет проведена операция – имеет большое значение.
Традиционным и, к сожалению, наиболее распространенным методом удаления кисты является классическая операция на верхнечелюстной пазухе. При классическом способе хирург делает 5–6-сантиметровый разрез слизистой под верхней губой до кости и отодвигает ткань в сторону. Затем с помощью бура или долота в передней костной стенке пазухи делается отверстие для введения инструментов. После этого врач через соустье устанавливает дренаж в средний носовой ход, удаляет из пазухи гнойное содержимое, промывает полость. Завершается операция ушиванием разреза слизистой.

Операция достаточно травматична и приносит пациенту значительный дискомфорт, что имеет существенное значение в послеоперационном периоде. Но самый большой недостаток данного метода в том, что операция проводится не физиологически – нарушается целостность стенок пазухи, отверстие, наложенное во время операции не закрывается костной тканью, а зарастает рубцами, что в последствии нарушает физиологические свойства слизистой оболочки, которая выстилает пазуху изнутри. Часто такие больные продолжают жаловаться на периодический дискомфорт в области верхнечелюстной пазухи, у них могут рецидивировать гаймориты. К преимуществам данного метода можно отнести только то, что он не требует привлечения дорогостоящего оборудования и может быть проведен в любом ЛОР стационаре по страховому полису, например, в ЛОР – отделении НОБ №2, г. Нижневартовск, ул. Ленина, 29, тел. для записи: 8 (3466) 65–20–17.
Микрогайморотомия имеет множество преимуществ, по сравнению с традиционным хирургическим лечением. Для того чтобы удалить очаг патологии, специалисту не нужно делать наружных надрезов. Как следствие, период реабилитации пациента после эндоскопии намного короче (1–2 суток стационара), а его слизистая оболочка заживает гораздо быстрее. Кроме того, такая методика менее болезненная. После такой операции не накладываются швы, а значит не остается шрамов. Риск занесения инфекции также минимален, ведь нет открытых ран. Следует отметить отсутствие послеоперационных отеков или их незначительность, поэтому достаточно быстро можно вернуться к обычному образу жизни, выйти на работу.

Хирург при помощи троакара выполняет небольшое – 4 мм – отверстие в передней стенке гайморовой пазухи. Доступ к нему осуществляется под губой, со стороны преддверия полости рта, над 4–5 зубами. Под контролем эндоскопа и с помощью микроинструментов врач проводит ревизию полости пазухи и выполняет необходимые манипуляции: удаляет кисты, промывает полость лекарственным раствором. После гайморотомии отверстие для доступа ушивается. В течение нескольких дней может наблюдаться незначительная припухлость тканей щеки со стороны доступа. Микрогайморотомию Вы можете перенести по страховому полису по предварительной записи в ЛОР – отделении НОБ №2, г. Нижневартовск, ул. Ленина, 29, тел. для записи: 8 (3466) 65–20–17.
Другим, и наиболее физиологичным способом удаления кисты является метод с применением эндоскопической техники–эндоскопическая эндоназальная гайморотомия. В этом случае доступ к гайморовой пазухе осуществляется без проколов.
Операция проводится через нос, при этом никаких разрезов на лице, в полости рта и носа не производится. Верхнечелюстная пазуха имеет естественное отверстие, через которое она сообщается с полостью носа и называемое соустьем, и именно через него в данном случае хирург удаляет кисту, что позволяет сделать только использование эндоскопической техники.

Данный метод практически не имеет противопоказаний и редко приводит к осложнениям, так как операция выполняется наиболее физиологичным способом.
Последний метод, также значительно сокращает время нахождения пациента в стационаре: при выполнении операции эндоскопическим способом пациент может быть отпущен из стационара даже в день операции, что очень важно для эмоционального воодушевления больного после перенесенной операции. К сожалению, часто наличие кисты в пазухе сочетается с искривлением носовой перегородки. В этом случае одномоментно проводится коррекция искривленного участка перегородки для улучшения эндоскопического доступа к пазухе. Подобные высокотехнологичные операции увы, в Нижневартовске не проводятся. Однако Вы всегда можете обратиться по следующему адресу: г. Томск, 634034, ул. Тверская, 70, ЛОР–клиника. Староха Александр Владимирович, директор, профессор, заслуженный врач РФ, заведующий кафедрой оториноларингологии СГМУ, главный оториноларинголог Томской области., тел./факс: 8(3822) 417–270, тел.: 8(3822) 421–418, моб. тел.: +7–903–955–21–32; E–mail: ent–ssmu@mail.ru, starokha@yahoo.com, 417270@mail.ru; сайт: www.lor.tomsk.ru.
Пожалуй, это все, что я хотел бы вам рассказать о кистах придаточных пазух носа, и если у Вас обнаружили эту патологию, надеюсь, что моя статья лучше сориентирует Вас в диагностике и выборе метода лечения.
Врач — оториноларинголог Дементьев Максим Александрович
Запись даётся на неделю вперед!!!
КЛАССИЧЕСКАЯ ОПЕРАЦИЯ НА ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХЕ
ЭНДОСКОПИЧЕСКАЯ МИКРОГАЙМОРОТОМИЯ
Источник
Российские врачи первыми в мире выяснили, что при диагностике пациентов с COVID-19 обычная МРТ может быть альтернативой применяемой компьютерной томографии. Соответствующее исследование провели на базе клиники АЙМЕД в Чеченской Республике специалисты из Научно-практического клинического центра диагностики и телемедицинских технологий при Депздраве Москвы.
Руководил исследованиями Юрий Васильев, старший научный сотрудник и кандидат медицинских наук.
По словам Юрия Васильева, при проведении компьютерной томографии (КТ) используются рентгеновские лучи, исходящие из кольцеобразного контура аппарата. Это позволяет сделать серию снимков из разных точек и под разными углами, чтобы на выходе получить трёхмерное изображение лёгких. Таким образом врачи фиксируют у пациентов с COVID-19 уплотнения лёгочной ткани, похожие на прозрачные потёртые пятна. Их называют «матовым стеклом», и это один из основных признаков развития вирусной пневмонии.
Магнитно-резонансная томография (МРТ) также моделирует объёмное изображение органа, но для этого используются не рентгеновские лучи, а электромагнитные волны. У них есть два ключевых преимущества. Во-первых, МРТ не облучает пациентов, благодаря чему на обследование можно спокойно отправлять беременных и детей. Во-вторых, электромагнитные волны получают ответное излучение от тканей, и в результате врачам поступает больше информации для анализа.
«Матовое стекло» на томографии пациента с COVID-19. Фото: «База»
Физика МРТ такова, что мы получаем излучение от тканей. Это многоуровневая тканевая контрастность, которая позволяет нам получить, разные свойства того или иного субстрата, который находится там [в обследуемом органе] — Юрий Васильев
Главная особенность МРТ при диагностике COVID-19
При проведении динамического (функционального) МРТ врачи видят, как изменяется лёгкое пациента во время дыхания. Следовательно, объясняет Юрий Васильев, можно в реальном времени отследить, что происходит с «матовым стеклом». На глубоком вдохе оно, например, уходит, а при выдохе — сгущается. КТ, которое сейчас в основном применяется при обследовании, таких изменений не фиксирует. Кроме того, с помощью МРТ исследователи под началом Васильева выявили и описали новый симптом, который не стоит путать с «матовым стеклом». Это cloudy sky sign — пятна, похожие на облачное небо на снимках магнитно-резонансной томографии.
Также Васильеву удалось оптимизировать процедуру МРТ. Теперь всего за 10 минут и без облучения врачи смогут ответить на поставленные вопросы касательно пневмонии, вызванной COVID-19.
Чем ещё МРТ поможет в условиях эпидемии
В разгар эпидемии так или иначе заболевают дети и беременные, которым КТ делать нежелательно. В то же время на сами аппараты компьютерной томографии легла огромная нагрузка, и они порой ломаются, а магнитно-резонансные томографы, по словам Васильева, простаивают. Поэтому их как минимум стоит взять на вооружение в качестве альтернативы КТ.
Сейчас настали те времена, когда магнитно-резонансные томографы не используются. Они просто встали, потому что они находятся рядом [с аппаратами КТ]. Нельзя смотреть пациента с онкологией, а в соседнем кабинете смотреть пациента с коронавирусом — Юрий Васильев
Однако в Дагестане врачи уже начали применять МРТ для обследования лёгких. Связано это как раз с тем, что там много заболевших (2468 случаев) и мало аппаратов КТ.
Научная ценность
Юрий Васильев и его подопечные подготовили методические рекомендации по применению МРТ в условиях пандемии. Для этого они провели около сотни исследований. Но самое интересное в том, что российские медики первыми в мире стали прицельно обследовать коронавирусных пациентов именно на МРТ.
Кроме того, в ходе работы Васильев установил, что с помощью МРТ можно более подробно изучить патологию. Так, он выдвинул гипотезу, что на фоне COVID-19 может развиваться не только пневмония, но и эндотелиит — поражение сосудов с последующим негативным воздействием на другие органы. Кстати, к аналогичному выводу не так давно пришли и учёные из Цюриха.
Источник
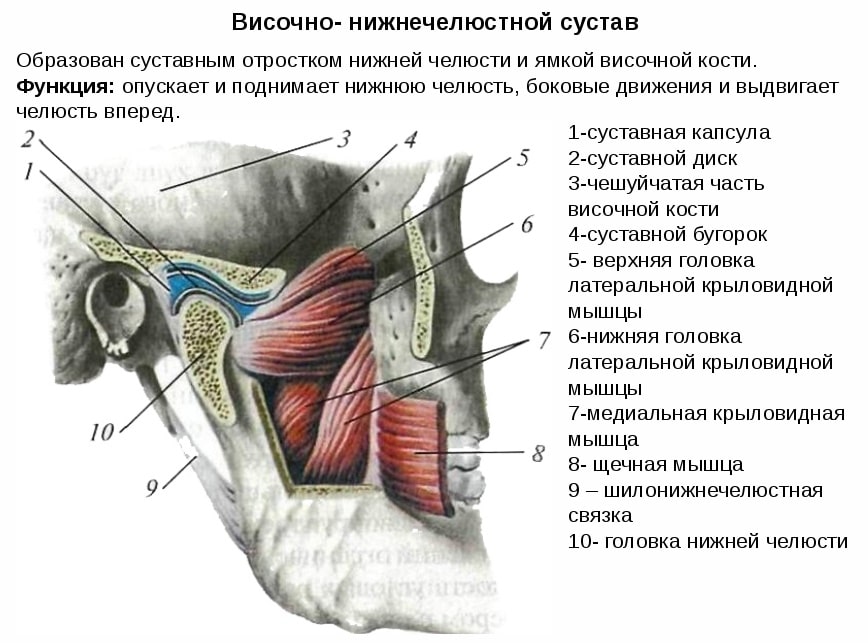
МРТ височно-нижнечелюстного сустава (ВНЧС) назначается при подозрении на травмы и локализованные воспалительные процессы. Томограф делает послойные снимки, которые определяют зону поражения, степень активности патологии.
Чтобы знать, когда проводить исследование, требуется ознакомиться со списком показаний и характерными клиническими проявлениями.
Болезни, поражающие височно-нижнечелюстной сустав
Височно-нижнечелюстной сустав считается единственным крупным подвижным соединением костей лица. Он выполняет различные функции, важнейшей является жевательная. Даже малейшие повреждения провоцируют болезненность и нарушение движений, которые приводят пациента на обследование.
Перечислим состояния, при которых поражается сустав:
- Травмы — частичные или полные вывихи, когда головка выходит из привычной позиции и неправильно располагается по отношению к суставной ямке.
- Смещения диска — этот элемент разделяет сустав на два этажа, при отклонении появляется боль, сильно ограничиваются движения.
- Аномалии развития — на снимках отображаются костные элементы и соединительная ткань, их размеры и форма.
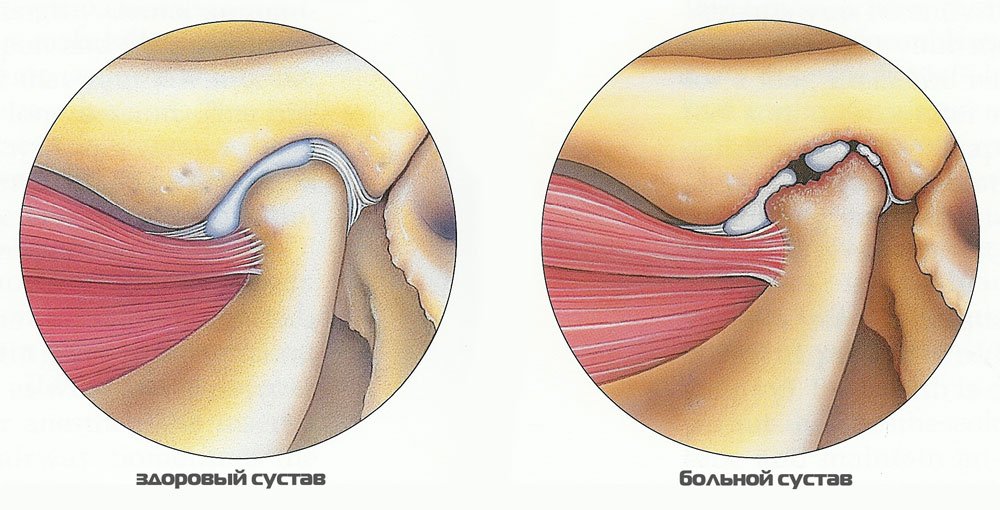
- Дистрофические поражения — МРТ нижней челюсти назначается при артрозе, из-за которого разрушается костная и хрящевая ткань, связки сустава.
- Воспалительные реакции — частая причина обращения к врачу это артрит или синовит, под которым понимается воспаление оболочек сустава.
Томограф показывает состояние прикуса, который определяет форму височно-нижнечелюстного сустава, влияет на смещение диска. Исследование рекомендуется проводить при подозрении на онкологию.
Преимущества МРТ
Это безопасный неинвазивный способ изучения строения челюсти и возможных заболеваний.
Главным плюсом томографа считается отсутствие облучения, поэтому процедуры иногда делают несколько раз. Это помогает:
- уточнить диагноз;
- выявить осложнения;
- контролировать эффективность лечения.
По сравнению с КТ височно-нижнечелюстного сустава на снимках видны воспаления, мельчайшие уплотнения, изменение его формы, расстройства кровообращения, истончение хрящевых поверхностей.
 Отличия КТ, МРТ
Отличия КТ, МРТ
Аллергия на контраст возникает редко, исследование проводят беременным во 2-3 триместре, детям под наблюдением врача.
Показания к проведению МРТ
Для проведения диагностики суставов челюсти существует список показаний — это состояния, указывающие на возможную патологию.
При их наличии рекомендуется обратиться к врачу, после чего доктор выпишет направление на исследование.
Перечислим признаки, при которых рекомендовано прохождение томографа:
- болезненность;
- пастозность в боковых частях лица;
- нарушение жевания;
- уменьшение объёма движений;
- отклонение челюсти от привычной позиции;
- нарушение прикуса;
- скованность жевательных мышц;
- местные судороги;
- онемение мягких тканей
- артрит, артроз.
 Артрит
Артрит
МРТ лицевой области рекомендуется для уточнения диагностики сопутствующих патологий, для контроля проведённых операций. Исследование проводится по желанию пациента при отсутствии противопоказаний.
Особенности процедур при исследовании челюсти
Главное правило МРТ — полная неподвижность пациента, благодаря которой получаются качественные снимки.
Важную роль играет отсутствие металлических имплантатов, создающих помехи — здесь важно снять очки и серёжки, предупредить доктора о протезах. Многое зависит от того, из чего они сделаны:
- невозможно провести обследование, если протезы изготовлены из стали, сплава золота или серебра;
- не создадут помех: титан, тантал.
Металлы взаимодействуют с магнитным полем и незначительно нагреваются, поэтому при их наличии следует выбрать другое исследование.
Если пациент испытывает тревожность перед процедурой, рекомендуется курс успокаивающих средств.
Во время томографии височно-нижнечелюстного сустава делается несколько снимков:
- в косом направлении с лицевой и боковой стороны — с сомкнутыми челюстями, открытым ртом и в промежуточной позиции;
- несколько минут сканируются мягкие ткани.
Получаются снимки, помогающие оценить анатомические особенности сустава. При необходимости челюсти сканируются с функциональными пробами, которые показывают перемещение головки относительно ямки височно-нижнечелюстного сустава.
Киста верхнечелюстной пазухи и МРТ
 Киста ВЧП
Киста ВЧП
Ещё одна польза магнитной томографии — исследование соседних областей, выявление патологических образований.
При боли и отёке пациент записывается на МРТ сустава, но причиной может оказаться киста верхнечелюстной пазухи.
На снимке киста выглядит как тёмное округлое пятно с ровными краями, заполненное жидкостью.
Для окончательного распознавания вводится контрастное вещество, помогающее исключить рак.
Опухоль пронизана кровеносными сосудами, которые накапливают раствор и отображаются на снимке.
Что видно на МРТ при сканировании
Мы отметили, когда проводится магнитно-резонансная томография. Теперь рассмотрим, что видно на снимках при частых состояниях, с которыми пациенты записываются на МРТ, подчеркнём характерные признаки в каждом случае.
Смещение диска
Иногда этот элемент повреждается и отклоняется относительно естественной физиологической позиции, возникает смещение. Оно двух видов:
- с редукцией — диск смещён только при сомкнутых челюстях, когда рот открывается, он возвращается на место;
- без редукции — суставной элемент отклонён всегда.
На МРТ на соответствующих снимках отмечается выдвижение диска относительно вертикальной оси.
Различают переднее, боковое (внутрь и наружу) и косые смещения. При необходимости делаются нагрузочные пробы.
Вправляемый вывих и подвывих
При таком состоянии на МРТ челюстно-лицевого сустава отмечается вывих с редукцией, когда диск отклоняется в положении закрытого рта.
В этом случае перемещается и сама головка, в результате чего изменяется позиция челюсти, наблюдается спазм жевательной мускулатуры.
На снимках отмечается отклонение диска вместе с головкой нижней челюсти при смыкании зубов и её вправление при открытии рта. Движения сопровождаются характерным хрустом или щелчком.
Невправляемый вывих
На снимках МРТ головка смещена вместе с диском относительно ямки височной кости. В основном отмечается переднее отклонение, при котором челюсть выдвинута вперёд, мускулы напряжены. Движения болезненны, сопровождаются щелчком.
Синовит
Это воспаление синовии — внутренней оболочки сустава. В этом случае наблюдаются признаки усиленного кровообращения и отёка в проблемных зонах.
В патологию вовлекаются и окружающие ткани, на снимках изменяется интенсивность сигнала на суставных поверхностях.
Остеоартроз
Это заболевание поражает хрящевую и костную ткани. На снимках отмечается утолщение мыщелка и суставной ямки, иногда появляется деформация гладкой поверхности. Функциональные пробы проводятся с трудом из-за нарушения движений и боли.
Список противопоказаний
Перед проведением МРТ челюсти требуется убедиться в отсутствии ограничений — они могут стать причиной осложнений, снизить эффективность процедур. Перечислим список противопоказаний:
- Клаустрофобия — процедура невозможна, поскольку подразумевает длительное нахождение в капсуле аппарата.
- Первый триместр беременности, лактация — не допускается проходить МРТ в эти периоды.
- Металлические имплантаты, татуировки на краске с металлической стружкой — спровоцируют боль.
- Кардиостимуляторы, инсулиновые насосы — выходят из строя под действием магнитных волн.
- Психические отклонения — при таких условиях провести процедуру невозможно.
- Болезни почек и аллергия — это противопоказания при введении контраста.
С осторожностью назначается исследование детям, до 5 лет МРТ не рекомендуется.
МРТ височно-нижнечелюстного сустава— метод, который выявляет травмы, воспаление и разрушение костной и хрящевой ткани.


Снимки делаются в нескольких проекциях в трёх положениях челюсти, иногда проводятся функциональные пробы, введение контраста. Перед процедурами рекомендуется изучить список ограничений.
Видео
Источник

