Делают ли мрт при меланоме
КТ, МРТ, УЗИ брюшной полости при меланоме
а) Определение:
• Разнообразные метастатические поражения при диагностированной или не выявленной злокачественной меланоме
б) Визуализация:
1. Общая характеристика:
• Локализация:
о Уникальная предрасположенность к метастазированию нетипичной локализации: (желчный пузырь, тонкая кишка, селезенка, подкожная клетчатка и др.):
— Может давать метастазы любой локализации или только нетипичные
— Отдаленные метастазы зависят от местоположения первичной опухоли:
Меланома нижних конечностей часто метастазирует в органы таза
Меланома глаза чаще всего метастазирует в печень
о Наиболее часто метастазы локализуются в: коже, лимфатических узлах (75%), легких (70%), печени (58%), ЦНС (54%), ЖКТ (40%)
о В брюшной полости поражаются чаще всего: печень и тонкая кишка
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о ПЭТ/КТ («от головы до пяток»), диагностическое КТ-обследование всего тела с контрастным усилением
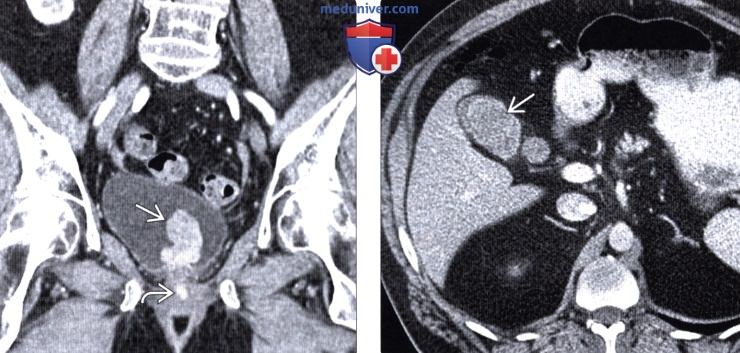
(Слева) При аксиальной КТ с контрастным усилением определяется объемное образование, интенсивно накапливающее контраст, неоднородной, дольчатой структуры в левом надпочечнике у пациента с меланомой, пролеченного десять лет назад. Путем биопсии было установлено, что данное образование является метастатической меланомой.
(Справа) При аксиальной КТ с контрастом выявлено несколько отдельно лежащих объемных образований неоднородной, дольчатой структуры, расположенных в околопочечных тканях у пациента с меланомой. Метастазы меланомы имеют уникальную предрасположенность к поражению околопочечных тканей.
3. КТ брюшной полости при меланоме:
• Лимфатические узлы:
о Первично поражаются обычно регионарные лимфоузлы, затем происходит дальнейшее распространение опухоли лимфогенным путем:
— Необходимо уделять особое внимание исследованию лимфатических узлов, расположенных недалеко от основной опухоли
— Внутрибрюшные лимфатические узлы поражаются в 30% случаев
о Вторично измененные лимфоузлы могут увеличиваться и изменять свой внешний вид (повышение степени контрастного усиления, отсутствие ворот «жировой» плотности, неровные края):
— Пораженные лимфоузлы увеличены в размерах, в их структуре могут быть кровоизлияния
— Редко в лимфоузлах может выявляться центральный некроз с периферическим «кольцом» контрастного усиления
• Печень:
о Наиболее часто поражаемый внутренний орган:
— В частности, при меланоме глаза. Метастазы меланомы данной локализации могут возникать спустя годы после установления диагноза первичной опухоли
о Единичное или множественные поражения различного размера ± обызвествления:
— Могут интенсивно усиливаться в артериальную фазу
— Большая часть (86%) поражений выглядят гиподенсными в портально-венозную фазу
• Желудочно-кишечный тракт:
о Может поражаться любой отдел ЖКТ, но чаще всего -тонкая кишка (75% случаев)
о Может проявляться в виде единичного или множественных поражений, часто с центральным некрозом и изъязвлением
о Может приводить к аневризматическому расширению просвета кишки
о Метастазы меланомы в ЖКТ могут становиться причиной тонкокишечной инвагинации
о «Мягкая» опухоль обычно не вызывает обструкцию
• Поражение брыжейки:
о Единичный или множественные узлы различного размера, помутнение брюшины/сальника с наличием узловых изменений, асцит
о При неизвестном первичном заболевании меланому необходимо включать в дифференциально-диагностический ряд при обнаружении крупного единичного объемного мягкотканного образования брюшины
• Желчный пузырь:
о Меланома очень часто метастазирует в желчный пузырь
о Маленький, плоский узел субэпителиальной локализации постепенно развивается в отдельное полиповидное объемное образование
• Поджелудочная железа:
о Перипанкреатические узлы могут быть ошибочно приняты за объемное образование поджелудочной железы
о Единичный или множественные узлы, усиливающиеся при КТ с контрастным усилением
о Могут выглядеть гиперваскулярными в артериальную фазу и симулировать нейроэндокринную опухоль
• Селезенка:
о Меланома — частый источник метастазов в селезенке
о Множественные, четко не отграниченные, гиподенсные поражения или «кистозные» изменения с четко очерченными контурами (обычно содержащие также солидный компонент)
• Почки:
о Уникальная предрасположенность к околопочечным тканям:
— Большое изолированное объемное образование в околопочечном пространстве должно наводить на мысль о меланоме
— Могут поражаться почки, мочевой пузырь или собирающая система (почек)
о Единичное или множественные поражения различного размера, которые могут выглядеть солидными либо «кистозными» (но никогда не выглядят как простая киста)
• Надпочечники:
о Вторичные поражения надпочечников при меланоме неотличимы от метастазов других опухолей на изображениях:
— Обычно гиподенсные, дольчатые, неоднородные по структуре
о Может возникать надпочечниковая недостаточность (болезнь Адиссона) в результате деструкции железы

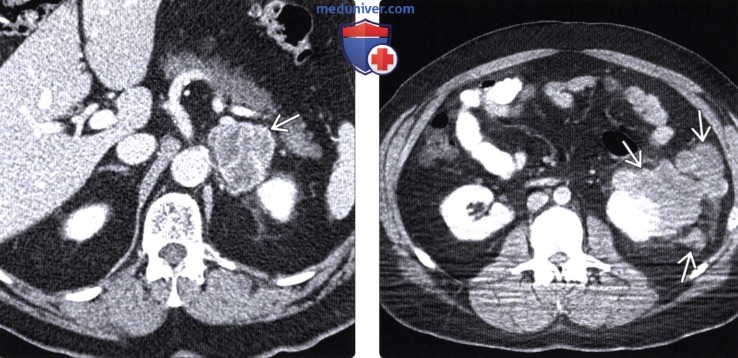
(Слева) На КТ с контрастным усилением в корональной плоскости определяется усиливающееся при контрастировании объемное образование в мочевом пузыре. Обратите внимание также на гиперденсную зону в уретре, накопившую контраст. Все эти изменения являются проявлениями метастатической меланомы. Поражение мочевого пузыря неотличимо от первичной опухоли без анамнеза заболевания.
(Справа) При аксиальной КТ с контрастным усилением выявлено накапливающее контраст объемное образование в желчном пузыре. В анамнезе — меланома, и это поражение медленно увеличивается в размерах с течением времени. Меланома — самая частая причина метастазов в желчном пузыре.
4. МРТ брюшной полости при меланоме:
• Т1-ВИ:
о Гиперинтенсивный сигнал от печени (из-за содержания меланина):
— Практически уникальный признак метастазов меланомы
— Беспигментная меланома может давать гилоинтенсивный сигнал на Т1
— Гиперинтенсивный на Т1-ВИ сигнал могут давать метастазы других опухолей, содержащие жир или кровоизлияния
• Т2-ВИ:
о Гиперинтенсивный сигнал от печени: аналогично метастазам других опухолей
• Т1-ВИ с контрастным усилением:
о Могут быть признаки повышенного накопления контраста в артериальную фазу
о Большинство метастазов заметны лучше всего в портально-венозную фазу
5. УЗИ брюшной полости при меланоме:
• Метастазы в печени:
о Единичные либо множественные гипоэхогенные поражения различного размера
• Метастазы в желчном пузыре:
о Единичные или множественные объемные образования, прикрепляющиеся к стенке широким основанием; «классические» метастазы гиперэхогенны, однако чаще встречаются гипоэхогенные
о Гиперваскуляризация при цветном доплеровском картировании
6. Рентгеноскопия:
• Верхние отделы ЖКТ:
о Единичный/множественные четко отграниченные дефекты наполнения в стенке желудка или кишки:
— Поражения в виде «бычьего глаза» или «мишени» (с вдавлением в центре): объемное образование со скоплением бария в центре
о Метастазы могут проявляться как подслизистые узлы, полиповидное образование или внутрипросветный узел на ножке о Обычно вызывают сужение просвета, но могут быть причиной аневризматического расширения, не отличимого от такового при лимфоме
7. Радионуклидная диагностика:
• ПЭТ/КТ:
о Повышение накопления ФДГ в местах локализации меланомы
о Точность выше, чем при КТ или ПЭТ в отдельности:
— При ПЭТ часто выявляются метастазы нетипичной локализации, которые трудно определить на КТ
— Используется для контроля рецидивов
• Лимфосцинтиграфия:
о Внутрикожная инъекция (возле опухоли) наноколлоида, меченного технецием — 99m
о Позволяет составить «карту» дренажной системы лимфы, на которую можно ориентироваться во время операции
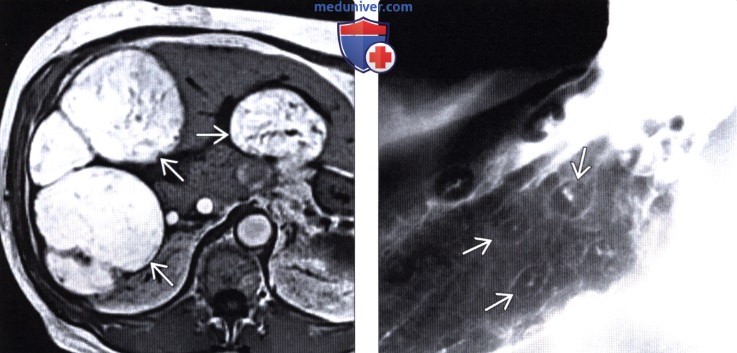
(Слева) На аксиальной МР томограмме (Т1-ВИ) визуализируются множественные метастазы, дающие характерный гипоинтенсивный сигнал на Т1-ВИ, обусловленный высоким содержанием меланина в них. В похожих случаях, метастазы, содержащие жир или кровь, также могут выглядеть гиперинтенсивными на Т1-ВИ.
(Справа) В верхних отделах ЖКТ определяются «классические» поражения в виде «бычьего глаза», представляющие собой мелкие внутристеночные объемные образования с изъязвлением в центре. Лимфома и саркома Капоши также могут проявляться схожими изменениями.
в) Дифференциальная диагностика брюшной полости при меланоме:
1. Лейкемия и лимфома:
• Могут давать распространенную лимфаденопатию
• Поражение кишечника может быть таким же, как при меланоме: поражение в виде «бычьего глаза» и аневризматическое расширение просвета
2. Метастазы других первичных опухолей:
• Метастазы меланомы могут быть похожи на другие гиперваскулярные метастазы: гепатоцеллюлярная карцинома, нейроэндокринная опухоль, карциноид, почечноклеточный рак
3. Первичные злокачественные новообразования ЖКТ:
• Могут проявляться циркулярным сужением, но аневризматическое расширение просвета нехарактерно
• Могут вызывать обструкцию кишечника (нетипично для меланомы)
4. Саркома Капоши:
• Распространенная лимфаденопатия с множественными узловыми поражениями печени или кишечника (часто в виде «мишени»)
• Может проявляться как меланома, но наиболее часто встречается у пациентов со СПИДом и поражением кожи/слизистых
г) Патология:
1. Общая характеристика:
• Этиология:
о Развивается из меланоцитов (формирующихся их клеток нервного гребня во время эмбриогенеза)
о В большинстве случаев меланомы возникают из доброкачественных невусов кожи:
— Могут возникать в глазах и в слизистых оболочках других органов
— Первичная опухоль не определяется приблизительно в 3% случаев, когда изначально выявляются только метастазы
о Воздействие ультрафиолетовых лучей — самый важный фактор, обусловливающий развитие опухоли
• Генетические изменения:
о Множественные мутации генов, в т.ч. CDKN2A/p16, обусловливают около 40% семейных случаев меланомы
2. Стадирование, градация и классификация меланомы:
• Клиническое стадирование:
о I: локализованная меланома, нет метастазов (78%)
о II: поражение регионарных лимфоузлов (18%)
о III: отдаленные метастазы (4%)
• Стадирование по Бреслау (Breslow):
о Тонкая: глубина <0,75 мм (в 46% случаев метастазирует)
о Средняя: глубина 0,76-3,99 мм (метастазирует в 50%)
о Толстая: глубина >4 мм (в 84% приводит к метастазам)
• Классификация TNM:
о Т1: <1 мм глубиной; Т2: 1-2 мм глубиной; Т3: 2-4 мм глубиной; Т4: больше 4 мм глубиной
о N0: нет поражения лимфатических узлов; N1: один пораженный лимфоузел; N2: два или три пораженных лимфоузла; N3> 4 пораженных лимфоузла
о М0: нет метастазов; М1: отдаленные метастазы
о Стадия I: Т1 или Т2а, N0M0; стадия II: T2b-T4b, N0M0; стадия III: N1-N3; стадия IV: отдаленные метастазы (М1)
д) Клинические особенности:
1. Проявления меланомы брюшной полости:
• Наиболее частые признаки/симптомы
о Отсутствие симптоматики или легкая боль в животе
о Тошнота, рвота, отсутствие аппетита при поражении ЖКТ
— Особенно при инвагинации или обструкции
2. Демография:
• Возраст:
о Риск возрастает с возрастом
о Третье наиболее часто встречающееся онкологическое заболевание у молодых взрослых
• Пол:
о Немного чаще у мужчин, у них также выше уровень смертности
• Эпидемиология:
о Меланома составляет 1 % всех опухолей у взрослых О Риск возникновения меланомы в течение жизни реализуется у одного из 75 человек в США
о Количество случаев заболевания меланомой увеличивается в последние несколько десятилетий:
— В т. ч. из-за лучшего выявления и ↑ уровня УФ-облучения
3. Течение и прогноз:
• Частота метастазирования соотносится с глубиной проникновения первичной опухоли в дерму
• Пятилетняя выживаемость соотносится со стадией опухоли:
о Клинические стадии: I (80%), II (45%) и III (15%)
о Стадии TNM: I (>90%), II (45-47%), III (27-70%), IV «20%)
• Осложнения: перфорация кишки и инвагинация
4. Лечение меланомы брюшной полости:
• Удаление первичной опухоли и «сторожевых» лимфоузлов с целью стадирования (и лечения, если нет метастазирования):
о Возможно удаление метастатических опухолей кишечника, дающих симптоматику
о Резекция пораженного лимфоузла или других метастазов может благоприятно повлиять на выживаемость
• Комбинированная химиотерапия (дакарбазин, цисплатин, винбластин, кармустин. тамоксифен)
• Возрастающая роль иммунотерапии: большие дозы интерлей-кина-2 (ИЛ-2), препарат моноклональных антител к антигену CTLA-4 (ипилимумаб) или к PD-1 (пембролизуаб)
е) Диагностическая памятка. Советы по интерпретации изображений:
• Необходимо исследовать желчный пузырь, мышцы, мягкие ткани, кишечник на предмет выявления метастазов меланомы
• Меланома глаза часто может метастазировать в печень
ж) Список использованной литературы:
1. Baker JJ et al: Routine restaging PET/CT and detection of initial recurrence in sentinel lymph node positive stage III melanoma. Am J Surg. 207(4):549-54, 2014
— Также рекомендуем «Лучевые изменения брюшной полости при саркоме Капоши»
Редактор: Искандер Милевски. Дата публикации: 21.1.2020
Онкологическая клиника в Москве ¦ ЛЕЧЕНИЕ МЕЛАНОМЫ В ЕВРОПЕЙСКОЙ КЛИНИКЕ ¦ Диагностика метастазирующей меланомы: КТ, МРТ, ПЭТ/КТ
В тех случаях, когда идет речь о подозрении на наличие у больного метастазирующей формы меланомы, т.е. онкопроцесса III-IV-й ст., доктора для того, чтобы оценить масштабы заболевания, используют такие современные методы инструментальной диагностики, как:
- компьютерная (сокр.: КТ),
- магнитно-резонансная (сокр.: МРТ),
- комбинированная компьютерная позитронно-эмиссионная томография (сокр.: ПЭТ/КТ).
Эти обследования позволяют получить максимум объективной информации, обнаружить метастатические очаги, оценить степень поражения тканей мозга, легких, лимфоузлов и т.д.
КТ основана на применении рентген-лучей, при помощи которых создается фотография аксиального среза (поперечного сечения) туловища. Внутри сканера имеются небольшие детекторы, которые измеряют количество лучей, пропускаемых через интересующий участок тела. Далее эта информация обрабатывается особой компьютерной программой, благодаря чему создается целый ряд отдельных изображений, посредством соединения которых воедино составляется трехмерная (3D) модель органа..jpg)
При локальном рецидиве меланомы специалисты выполняют, в первую очередь, чаще всего именно КТ области грудной клетки, т.к. вторичные очаги при данной онкопатологии обычно появляются, прежде всего, в легких. Помимо этого, в зависимости от нюансов сложившейся клинической ситуации доктор может назначить больному КТ таза, брюшной полости, головы и т.д.
В ходе исследования пациента укладывают на живот, на спину либо на соответствующий бок на особый узкий стол, который доставляет его к центральной части томографа.
В целях улучшения визуализации структур тела (в особенности на IV-й ст. болезни) возможно внутривенное введение контрастного средства (радиоконтрастного агента).
После того как больной помещается внутрь КТ-сканера, аппарат согласно плану, начинает вращаться вокруг него.
Ультрасовременные модели спиральных сканеров позволяют выполнять диагностику лишь одним непрерывным движением. При этом пациент должен лежать абсолютно неподвижно (иногда даже требуется задержка дыхания на короткий промежуток времени), иначе картинка выйдет нечеткой и смазанной. Полное КТ-сканирование занимает всего лишь несколько минут.
При МРТ, в отличие от КТ для получения изображений используют не рентген-лучи, а радиоволны и мощные магниты. Эта методика успешно практикуется сейчас для оценки состояния первичной меланомной опухоли и для обнаружения отдаленных метастатических очагов, в частности в головном и в спинном мозге.
На процедуру больной должен прийти в одежде без каких-либо металлических элементов. Как и в предыдущем случае пациента укладывают на узкий стол и вокруг изучаемых частей тела размещают специальные «катушки», осуществляющие прием и передачу радиоволн.
Для улучшения качества изображения внутривенно может быть введен контраст. Обычно на обследование уходит от двух до пятнадцати минут, но иногда требуется час и даже больше.
ПЭТ/КТ объединяет в себе преимущества двух современных диагностических технологий: ПЭТ и КТ, которые великолепно дополняют друг друга, благодаря чему эта передовая методика обладает наибольшим потенциалом в плане определения стадии меланомы и степени ее распространенности в организме, а также выявления метастатических опухолей, имеющих буквально крошечные размеры.
Однако нужно отметить, что этот метод проигрывает биопсии с гистопатологическим анализом в точности обнаружения метастазов в лимфоузлах. Начинается указанное исследование с инъекционного введения в вену больного небольшого объема радиоактивного вещества, которое с током крови распространяется по всему его телу и накапливается в тканях. Затем спустя примерно час специалисты приступают непосредственно к сканированию.
Томограф улавливает энергию, выделяемую радиофармпрепаратом, и преобразует ее в 3D-изображение, которое в трехмерном формате передается на компьютер. Для того чтобы на мониторе доктора представлялась максимально четкая картинка, во время исследования, продолжающееся приблизительно минут тридцать, больной должен лежать неподвижно. Какие именно процедуры будут проведены пациенту для диагностики метастазирующей меланомы, решается всегда строго в индивидуальном порядке.
+7(925)191-50-55 — европейские протоколы лечения в Москве
ЗАПРОС в КЛИНИКУ
Здравствуйте!
Обращаюсь прежде всего к уважаемому И.Е. Синельникову, но буду благодарен и за ответы и помощь всех остальных участников.
Помогите, пожалуйста,если чем еще можно. Меня зовут Андрей, 38 лет.
20 марта содрал во сне родинку на левом плече, до крови.Какая она была до этого, не помню. В тот же день почувствовал чувство «горения» в верхней части тела, температура — 37,1.
27 го марта удалили остаток родинки электрокоагуляцией в косметологическом центре, смотрел их онколог, сказал, «кератома», сказал делать без гистологии.
Образовалась корочка, вокруг покраснение. Корка держалась очень долго,потом отпала,но на ее месте кровило и появилась новая,через месяц — красный круглый рубец примерно 1 см.
С примерно 10 апреля начался и продолжается кошмар.Перестал спать ночами,хотя был засоней. Некоторые ночи вообще без сна,некоторые-просыпаюсь в 4 утра и больше не засыпаю. Пульс 90-120.
Всегда спал на правом боку,тут стал чувствовать, что что-то мешает,давит.
17 апреля почувствовал себя больным — чувство интоксикации организма.
Температура с тех пор постоянно субфебрильная, до 37,4-37,6.
По всему телу пошли новые родинки, просто «сыпятся», в том числе — бледные,с неровными контурами.
Сначала пошел к врачу по месту жительства.Направляли к ЛОРУ (никакой патологии), инфекционисту (сказал,это «не его» температура), сделали ФГДС — только гастрит и H.Pilory. Рентген грудной клетки — без патологии. Эндокринолог направил на гормоны-Т3,Т4,ТТГ все норма,зато ЛГ и тестостерон в 4(!) раза ниже нижней границы нормы.
Кровь — (данные трех анализов 26.04.2010 / 04.05.2010 / 27.05.2010)
СОЭ — 2 / 2 / 1 мм.
гемоглобин — 160/152/152 (раньше было до 170)
WBC — 8.4 / 7.41 / 6.65
лимфоциты (раньше обычно было 35-40%!) — 24% /26/ 26,9%
эозинофилы — 1 / 2 / 1.5
КФК — 160 /305 /183 (реф.<170)
КФК-МВ — 30.9 / 21.4 /32.1 (реф.<25)
ЛДГ — 317 / 224 /273 (реф.<225)
АЛТ,АСТ- норма.
IgA — 219, IgM — 123, IgG — 773 (норма 751-1560)
26 апреля УЗИ брюшной полости показало в печени «зону повышенной эхогенности с нечеткими неровными краями, 14 на 8 мм».
Девочка,которая смотрела,написала осторожно: «нормальная ткань печени на фоне жирового гепатоза? рекомендация: КТ» — хотя всегда до этого на УЗИ у меня была печень с равномерно повышенной эхогенностью из-за гепатоза, в том числе — 1 апреля,когда делали в плановом порядке.
29 апреля сделали КТ брюшной полости по месту жительства, с контрастом.Не увидели никакой патологии!
После этого обратился в областной онкоцентр.
В областном онкодиспансере выполнены исследования:
Рентген грудной клетки в двух проекциях — патологии не выявлено.
УЗИ брюшной полости — трижды, включая зав.отделением — в печени видны два очага пониженной эхогенности 12×8 и 13×9 мм, с нечеткими неровными краями, смотрят предыдущее заключение и пишут «нормальная ткань печени на фоне жирового гепатоза», по кругу.
УЗИ периферических лимфоузлов — без патологии.Кстати,они ни один практически у меня не увеличен,только чуть-чуть правый подчелюстной.
На одном из УЗИ мельком посмотрели рубец, словесно: «сохраняется сосудистая инфильтрация»,что это значит?
УЗИ щитовидной железы — «очаговые изменения, в обеих долях и перешейке единичные анэхогенные однородные и со взвесью включения до 5×4 мм» — хотя по месту жительства 8.04 очагов не было никаких.
МРТ головного мозга 6.05 — очагов не выявлено
МРТ брюшной полости 5.05 — патологии не выявлено(!)
Сделали колоноскопию — патологии не выявлено.
ЭКГ — «нарушение проводимости по правой… неразборчиво»
18 мая взят соскоб с рубца (кстати, к этому моменту в нем стало намечаться странное беловатое вздутие, и потом я почувствовал снова «горение» в теле,которое вроде бы до этого прекратилось),по данным гистологии — «клетки типа фиброцитов-фибробластов с признаками пролиферации».
Анализы крови на ВИЧ,гепатиты,трепонему-отриц.
По поводу новых родинок сказали:»так бывает от солнца, или «печеночные»». Дерматоскопом смотрела местный онкодерматолог новые родинки, я специально обращал внимание на неравномерно бледные, с более темными точками в центре — сказали, они «все нормальные».
Смотрели радиотермометрией рубец на месте удаления и некоторые появившиеся родинки,написали заключение — температурных аномалий нет.
На просьбу пункции печени — отказ,»делайте в Москве».
В итоге в онкоцентре сказали: «онкологии у вас нет,идите отсюда!» и выдали официальную бумагу за подписью зав.поликлиникой и зам.главного врача об отсутствии ЗКО с рекомендацией конс.психоневролога.
Врачи по месту жительства настаивают на госпитализации в клиники, «лечить то, что есть — холецистит и H.Pylori» + отправили к психотерапевту,который заявил, что температура и слабость — психосоматика, что я ищу у себя отсутствующее заболевание, выписал сильные психотропные.
Вполне реально могут еще и в психушку отправить.
Соответственно, меня практически все окружающие считают сумасшедшим. Почти ушла жена, почти отвернулись родители.
На сегодня: сильнейшая слабость,утомляемость, чувство отравления,практическая неработоспособность. Пульс 85-90. Периодическая тупая боль,жжение в области печени и почему-то еще в левом боку.Похудел за два месяца на пять килограммов.
Есть еще некоторая потеря концентрации,забывчивость,апатия.
Диагноза никакакого. Лечения никакого.
У нас в области онкологией больше никто не занимается.
Я пытался что-то сделать.
УЗИ брюшной полости в частной клинике — результат тот же, смотрели предыдущие данные и написали «норм.ткань печени на фоне гепатоза». Правда, один из очагов увеличился и уже 17×9 мм.
В области очень мало где делают КТ и МРТ,все-таки 28.05 по договоренности и за деньги сделал еще одно КТ в областной клинической больнице, с контрастированием,брюшной полости и дополнительно — легких. Заключение: «без патологии».
Пересматривали с врачом вместе,плюс диск с данными МРТ из онкоцентра — в печени действительно ничего не видно.
Как такое может быть?Самочувствие же ужасное.
Вопросы:
Я так понимаю,все-таки это диссеминированная меланома с мтс в печени, судя по УЗИ и ЛДГ?
Как может МРТ и КТ ничего не показывать?СОЭ быть низкой?
Какие можно аргументы предъявить врачам и родным,чтобы не считали помешанным и не поместили в дурдом?
Стоит ли еще попробовать сцинтиграфию печени, какую,должна ли она что-то показать?
Из последних сил с не верящей в мою болезнь мамой ехать в Москву?В РОНЦ?Куда и к кому там обращаться?
Можно ли еще как-то лечить?
Спасибо большое заранее за ответ.
