Диагноз мрт единичные очаговые изменения вещества головного мозга

© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Очаговые изменения вещества мозга — это участки атрофических, дистрофических, некротических изменений, возникшие на фоне нарушенного кровотока, гипоксии, интоксикации и других патологических состояний. Они фиксируются на МРТ, вызывают беспокойство и страх у пациентов, однако далеко не всегда дают какую бы то ни было симптоматику или угрожают жизни.
Структурные изменения в веществе головного мозга чаще диагностируются у пожилых и стариков и служат отражением естественного старения. По некоторым данным, более половины людей старше 60 лет имеют признаки очаговых изменений в мозге. Если пациент страдает гипертонией, атеросклерозом, диабетом, то выраженность и распространенность дистрофии будут больше.
Очаговые изменения вещества мозга возможны и в детском возрасте. Так, у новорожденных и грудничков они служат признаком тяжелой гипоксии во время внутриутробного периода или в родах, когда недостаток кислорода провоцирует гибель незрелой и очень чувствительной нервной ткани вокруг желудочков мозга, в белом веществе полушарий и в коре.
Наличие очаговых изменений нервной ткани, установленное посредством МРТ, – это еще не диагноз. Очаговые процессы не считаются самостоятельным заболеванием, поэтому перед врачом стоит задача выяснить их причину, установить связь с симптоматикой и определить тактику ведения пациента.
Во многих случаях очаговые изменения в мозге выявляются случайно, однако пациенты склонны связывать их наличие с разнообразными симптомами. На самом деле, не всегда эти процессы нарушают работу мозга, провоцируют боль или что-то еще, поэтому часто не требуется и лечение, однако, скорее всего, врач порекомендует динамическое наблюдение и МРТ ежегодно.
Причины появления очаговых изменений в мозге
Пожалуй, главной причиной очаговых изменений вещества мозга у взрослых людей можно считать возрастной фактор, а также сопутствующие ему заболевания. С годами происходит естественное старение всех тканей организма, в том числе, и мозга, который несколько уменьшается в размерах, клетки его атрофируются, местами заметны структурные изменения нейронов вследствие недостаточного питания.
Возрастное ослабление кровотока, замедление метаболических процессов способствуют появлению микроскопических признаков дегенерации в ткани мозга — очаговые изменения вещества мозга дистрофического характера. Появление так называемых гематоксилиновых шаров (амилоидных телец) напрямую связывают с дегенеративными изменениями, а сами образования представляют собой некогда активные нейроны, потерявшие ядро и накопившие в себе продукты белкового обмена.
Амилоидные тельца не рассасываются, они существуют много лет и обнаруживаются после смерти диффузно по всему мозгу, но преимущественно — вокруг боковых желудочков и сосудов. Их считают одним из проявлений старческой энцефалопатии, и особенно много их при деменции.
Гематоксилиновые шары могут образовываться также в очагах некроза, то есть после перенесенных инфарктов мозга любой этиологии, или травм. В этом случае изменение носит локальный характер и выявляется там, где ткань мозга была наиболее повреждена.
Помимо естественной дегенерации, у возрастных пациентов заметный отпечаток на структуру мозга накладывает сопутствующая патология в виде артериальной гипертензии и атеросклеротического поражения сосудов. Эти заболевания ведут к диффузной ишемии, дистрофии и гибели как отдельных нейронов, так и целых их групп, подчас весьма обширных. В основе очаговых изменений сосудистого генеза лежит тотальное или частичное нарушение кровотока в отдельных участках мозга.
На фоне гипертонии страдает прежде всего артериальное русло. Мелкие артерии и артериолы испытывают постоянное напряжение, спазмируются, стенки их утолщаются и уплотняются, а результатом становятся гипоксия и атрофия нервной ткани. При атеросклерозе также возможно диффузное поражение мозга с формированием рассеянных очагов атрофии, а в тяжелых случаях происходит инсульт по типу инфаркта, и очаговые изменения носят локальный характер.
Очаговые изменения вещества мозга дисциркуляторного характера как раз и связывают с гипертонией и атеросклерозом, которыми страдает едва ли не каждый пожилой житель планеты. Они выявляются на МРТ в виде рассеянных участков разрежения мозговой ткани в белом веществе.
Очаговые изменения постишемического характера вызваны предшествующей тяжелой ишемией с некрозом мозговой ткани. Такие изменения свойственны для инфарктов мозга и кровоизлияний на фоне гипертонии, атеросклероза, тромбоза или эмболии сосудистого русла мозга. Они носят локальный характер в зависимости от расположения участка гибели нейронов, могут быть едва заметными или довольно крупными.
Атеросклероз – причина снижения поступления крови в мозг. При хроническом процессе развиваются мелкоочаговые/диффузные изменения мозговой ткани. При острой закупорке может развивается ишемический инсульт с последующим формированием у выжившего пациента некротического очага
Помимо естественного старения и сосудистых изменений, к очаговому повреждению мозговой ткани могут приводить и другие причины:
- Сахарный диабет и амилоидоз — вызывают дегенерацию преимущественно сосудистого генеза вследствие гипоксии и метаболических расстройств;
примеры очагов демиелинизации при рассеянном склерозе
Воспалительные процессы и иммунопатология — рассеянный склероз, саркоидоз, васкулиты при ревматических болезнях (системная красная волчанка, например) — возникает как демиелинизация (потеря оболочек отростками клеток), так и расстройство микроциркуляции с ишемией;
- Инфекционные поражения — токсоплазмоз, «медленные инфекции» (болезнь Крейтцфельда-Якоба, Куру), герпесвирусный энцефаломиелит, боррелиоз, клещевые вирусные энцефалиты, ВИЧ-инфекция и др. – в основе очаговых изменений лежит непосредственное цитопатическое действие возбудителей, гибель нейронов с формированием диффузных рассеянных очагов, воспаление и некроз;
- Остеохондроз и врожденная патология позвоночника и сосудов, влекущая ишемические изменения и снижение кровотока;
примеры очагов лейкоареоза мозга
Острые и хронические интоксикации наркотическими веществами, алкоголем, угарным газом — происходит диффузная необратимая дистрофия и гибель нейронов;
- Травмы головного мозга — очаговые изменения локального характера в месте приложения травмирующего фактора либо диффузные участки демиелинизации и Микроинфарктов при тяжелых ушибах;
- Метастатическое поражение мозга при опухолях других органов;
- Врожденные изменения и перенесенная перинатальная тяжелая гипоксия — рассматриваются в разрезе патологии раннего детского возраста и представляют собой множественные очаговые изменения нервной ткани преимущественно вокруг боковых желудочков (лейкоареоз и лейкоэнцефаломаляция).
Особенности МР-диагностики очаговых изменений вещества мозга
Как правило, о наличии очаговых изменений в веществе мозга становится известно после того, как пациент прошел МРТ. Для уточнения характера поражения и дифференциальной диагностики исследование может быть проведено с контрастированием.
Множественные очаговые изменения более характерны для инфекций, врожденной патологии, сосудистых расстройств и дисметаболических процессов, рассеянного склероза, тогда как единичные очаговые изменения возникают после перенесенных инсультов, перинатальных поражений, отдельных видов травм, метастазировании опухолей.
Естественная дистрофия при старении
Очаговые изменения вещества мозга дистрофического характера на фоне возрастной инволюции представлены МР-признаками:
- Перивентрикулярные (вокруг сосудов) «шапочки» и «полосы» – обнаруживаются снаружи от боковых желудочков, возникают из-за распада миелина и расширения околососудистых пространств, разрастания клеток глии под эпендимой желудочков;
- Атрофические изменения полушарий с расширением борозд и желудочковой системы;
- Единичные очаговые изменения в глубоких отделах белого вещества.
Множественные очаговые изменения дисциркуляторного характера имеют характерное глубокое расположение в белом веществе мозга. Описанные изменения будут более выражены, а симптоматика энцефалопатии прогрессирующей при сопутствующей возрасту гипертонии.
изменения в мозге с возрастом (моложе → старше): лейкоареоз вокруг желудочков мозга, атрофия, очаговые изменения
В зависимости от распространенности возрастных изменений выделяют:
- Легкую степень — единичные очаговые изменения белого вещества точечных размеров в глубоких отделах мозга;
- Среднюю — сливные очаги;
- Тяжелую — крупные сливные рассеянные очаги поражения нервной ткани, преимущественно в глубоких отделах на фоне сосудистых расстройств.
Изменения дисциркуляторного характера
Очаговые изменения белого вещества мозга вследствие нарушения сосудистой трофики — наиболее частое явление при анализе МР-томограмм у возрастных пациентов. Причиной их считают хроническую гипоксию и дистрофию на фоне поражения мелких артерий и артериол.
снижение кровотока – одна из основных причин возрастных изменений в мозге
МР-признаки поражения сосудистого генеза:
- Множественные очаговые изменения белого вещества, преимущественно в глубоких структурах мозга, не вовлекающие желудочки и серое вещество;
- Лакунарные или пограничные участки некроза;
- Диффузные очаги поражения глубоких отделов.
очаги лакунарных микроинсультов в мозге
Описанная картина может напоминать таковую при возрастной атрофии, поэтому связывать ее с дисциркуляторной энцефалопатией можно только при наличии соответствующей симптоматики. Лакунарные инфаркты обычно возникают на фоне атеросклеротического поражения сосудов мозга. Как атеросклероз, так и гипертония дают сходные изменения на МРТ при хроническом течении, могут сочетаться и характерны для людей после 50-летия.
Заболевания, сопровождающиеся демиелинизацией и диффузным дистрофическим процессом, нередко требуют тщательной дифференциальной диагностики с учетом симптоматики и анамнеза. Так, саркоидоз может симулировать самую разную патологию, включая рассеянный склероз, и требует проведения МРТ с контрастированием, которая показывает характерные очаговые изменения в базальных ядрах и оболочках мозга.
При лайм-боррелиозе важнейшими фактами считаются укус клеща незадолго до появления неврологической симптоматики и кожная сыпь. Очаговые изменения в мозге похожи на таковые при рассеянном склерозе, имеют размеры не более 3 мм и сочетаются с изменениями в спинном мозге.
Проявления очаговых изменений вещества мозга
Головной мозг снабжается кровью из двух сосудистых бассейнов — сонных и позвоночных артерий, которые уже в полости черепа имеют анастомозы и образуют Виллизиев круг. Возможность перетока крови из одной половины мозга в другую считается важнейшим физиологическим механизмом, позволяющим компенсировать сосудистые расстройства, поэтому клиника диффузных мелкоочаговых изменений появляется далеко не сразу и не у всех.
Вместе с тем, мозг очень чувствителен к гипоксии, поэтому длительная гипертония с поражением артериальной сети, атеросклероз, затрудняющий кровоток, воспалительные изменения сосудов и даже остеохондроз могут привести к необратимым последствиям и гибели клеток.
Поскольку очаговые изменения мозговой ткани возникают в связи с самыми разными причинами, то и симптоматика может быть различной. Дисциркуляторные и старческие изменения имеют сходные черты, но стоит помнить, что очаги у относительно здоровых людей вряд ли будут иметь какие-либо проявления.
Часто изменения в ткани мозга вообще никак не проявляются, а у пожилых пациентов и вовсе расцениваются как возрастная норма, поэтому при любом заключении МРТ трактовать его результат должен опытный врач-невролог в соответствии с симптоматикой и возрастом пациента.
Если в заключении указаны очаговые изменения, но при этом нет никаких признаков неблагополучия, то и лечить их не нужно, однако показаться врачу и периодически контролировать МР-картину в мозге все же придется.
Нередко пациенты с очаговыми изменениями жалуются на упорные головные боли, которые тоже совершенно необязательно связаны с выявленными изменениями. Всегда следует исключать другие причины, прежде чем начинать «бороться» с МР-картиной.
В случаях, когда у пациента уже диагностирована артериальная гипертензия, атеросклероз сосудов мозга или шеи, диабет или их сочетания, весьма вероятно, что МРТ покажет соответствующие очаговые изменения. Симптоматика при этом может складываться из:
- Расстройств эмоциональной сферы — раздражительность, переменчивость настроения, склонность к апатии и депрессии;
- Бессонницы ночью, сонливости днем, нарушения суточных ритмов;
- Снижения умственной работоспособности, памяти, внимания, интеллекта;
- Частых головных болей, головокружения;
- Расстройств двигательной сферы (парезы, параличи) и чувствительности.
Начальные признаки дисциркуляторных и гипоксических изменений не всегда вызывают беспокойство у пациентов. Слабость, чувство усталости, плохое настроение и головную боль нередко связывают со стрессами, переутомлением на работе и даже плохой погодой.
По мере прогрессирования диффузных изменений мозга отчетливее становятся поведенческие неадекватные реакции, изменяется психика, страдает общение с близкими. В тяжелых случаях сосудистой деменции становится невозможным самообслуживание и самостоятельное существование, нарушается работа тазовых органов, возможны парезы отдельных групп мышц.
Когнитивные нарушения практически всегда сопутствуют возрастным дегенеративным процессам с дистрофией мозга. Тяжелая деменция сосудистого генеза с множественными глубокими очагами разрежения нервной ткани и атрофией коры сопровождается нарушением памяти, снижением мыслительной активности, дезориентацией во времени и пространстве, невозможностью решения не только интеллектуальных, но и простых бытовых задач. Пациент перестает узнавать близких, теряет способность воспроизводить членораздельную и осмысленную речь, впадает в депрессию, но может быть агрессивным.
На фоне когнитивных и эмоциональных расстройств прогрессирует патология двигательной сферы: походка становится неустойчивой, появляется дрожание конечностей, нарушается глотание, усиливаются парезы вплоть до паралича.
Очаговые изменения постишемического характера обычно связаны с инсультами, перенесенными в прошлом, поэтому среди симптомов — парезы и параличи, расстройства зрения, речи, мелкой моторики, интеллекта.
В некоторых источниках очаговые изменения делят на постишемические, дисциркуляторные и дистрофические. Нужно понимать, что это деление весьма условно и далеко не всегда отражает симптоматику и прогноз для больного. Во многих случаях дистрофические возрастные изменения сопутствуют дисциркуляторным из-за гипертонии или атеросклероза, а постишемические очаги вполне могут возникнуть при уже имеющихся рассеянных сосудистого генеза. Появление новых участков разрушения нейронов будет усугублять проявления уже имеющейся патологии.
Что делать, если на МРТ есть признаки очаговых поражений?
Вопрос, что делать при наличии очаговых изменений вещества мозга на МРТ, больше всего беспокоит тех людей, у которых никаких значимых неврологических симптомов вообще нет. Оно и понятно: при гипертензии или атеросклерозе лечение уже, скорее всего, назначено, а если симптомов нет, то что и как лечить?
Сами по себе очаги изменений не лечатся, тактика врачей направлена на основную причину патологии — повышенное давление, атеросклеротические изменения, метаболические расстройства, инфекция, опухоль и т. д.
При возрастных дистрофических и дисциркуляторных изменениях специалисты рекомендуют прием препаратов, назначенных неврологом или терапевтом (гипотензивные, статины, антиагреганты, антидепрессанты, ноотропы и др.), а также изменение образа жизни:
- Полноценный отдых и ночной сон;
- Рациональное питание с ограничением сладостей, жирных, соленых, острых блюд, кофе;
- Исключение вредных привычек;
- Двигательная активность, прогулки, посильные занятия спортом.
Важно понимать, что уже имеющиеся очаговые изменения никуда не исчезнут, однако посредством образа жизни, контроля показателей крови и давления можно существенно снизить риск ишемии и некроза, прогрессирования дистрофических и атрофических процессов, продлевая при этом активную жизнедеятельность и работоспособность на годы.
Видео: о диагностике очаговых изменений
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Все виды нарушения кровообращения в организме человека затрагивают и вещество мозга, что в конечном итоге сказывается на его целостности и возможностях нормального функционирования.
А «голодание» клеток, которое провоцируется нарушением или полным прекращением кровоснабжения (в медицине этот процесс называется ишемией), вызывает изменение вещества мозга дистрофического характера. То есть дегенерацию, а иногда, хоть и очень редко, даже исчезновение тканей и значительное ухудшение их функции.
Подробнее об этом патологическом состоянии мы поговорим в статье.
Виды изменений
В медицине дистрофические проявления в веществе мозга разделяют на два вида:
- Диффузные.
- Очаговые.
В первом случае патологические изменения равномерно распространяются на весь мозг, а не на его отдельные участки. Они вызываются как общими нарушениями в работе системы кровоснабжения, так и сотрясением мозга или инфекциями (менингит, энцефалит и т. п.).
Проявляются диффузные изменения в основном снижением работоспособности человека, тупой головной болью, трудностями переключения на другой вид деятельности, сужением круга интересов больного, апатией и расстройствами сна.
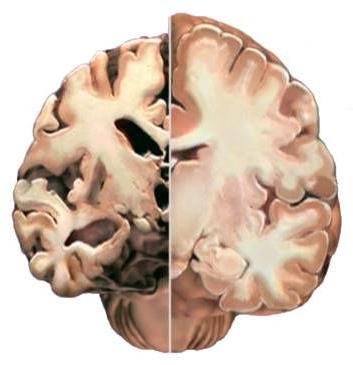
А что такое очаговое изменение вещества мозга дистрофического характера, можно понять уже по тому, что его могут вызвать различные мелкие патологии:
- кисты (небольшие полости, образующиеся в мозге),
- некрупные очаги некроза (отмирание тканей на отдельных участках, вызванное отсутствием поступления питательных веществ);
- глиомезодермальные (внутримозговые) рубцы, возникающие после травм и сотрясений;
- незначительные изменения структуры мозгового вещества.
То есть это патологии, вызывающие нарушения кровоснабжения на небольшом участке. Правда, они могут быть как единичными, так и множественными.
Причины возникновения дистрофии
Полная картина появления дистрофических изменений исследователям пока не ясна. Но многочисленные наблюдения позволили сделать вывод, что большинство случаев этой патологии имеют генетическую предрасположенность. Действие же провоцирующих факторов лишь ускоряет развитие процесса или усиливает его проявление.
Поэтому причины, вызывающие очаговые изменения вещества мозга дистрофического характера, можно смело разделить на генетические аномалии и приобретенные. Хотя нужно заметить, что приобретенные причины – это все же весьма условное определение в данном случае, так как они начинают свое разрушающее действие только при наличии склонности данного больного к указанной патологии.
Очаговое изменение вещества мозга дистрофического характера: симптомы развития болезни
Симптомы изменения вещества головного мозга дистрофического характера чаще всего проявляются довольно ярко, но, к сожалению, это происходит, когда болезнь уже сильно прогрессирует. Поэтому важно обращать внимание на появление даже небольших отклонений в состоянии здоровья.
- Вначале описываемые очаговые измененияпроявляются головной болью, возникающей как при физической, так и при эмоциональной нагрузке.
- Характерны для данного заболевания и периодические проявления парестезии – онемения или легкого покалывания в конечностях.
- Больной жалуется на головокружения и бессонницу, у него возникают нарушения координации движений (атаксия).
- С течением болезни перечисленные признаки усугубляются, к ним присоединяется гиперкинез (непроизвольные движения конечностями), развиваются парезы и параличи.
- Дальнейшее развитие недуга приводит к ухудшению памяти, заметному снижению интеллекта, аграфии (потере способности к письму).

Есть ли возрастные ограничения для болезни?
Следует отметить, что единичные очаговые изменения вещества мозга дистрофического характера возникают не только у пожилых людей, но и у лиц, не достигших пятидесятилетнего возраста.
Нагрузки, травмы, стрессовые ситуации, гипертония и другие провоцирующие факторы могут спровоцировать развитие очаговых изменений. Постоянное перенапряжение, которое испытывают многие работоспособные граждане, тоже играет свою неблаговидную роль.

Усиленная работа мозга на фоне имеющегося спазма сосудов в молодости, так же, как и ишемия в старости, одинаково могут привести к возникновению очагов дистрофических изменений со всеми вытекающими последствиями. А отсюда следует, что своевременный и правильно организованный отдых – очень важная часть профилактики описываемой патологии.
Какие заболевания сопровождаются изменениями дистрофического характера в мозге
Очаговое изменение вещества мозга дистрофического характера, как правило, провоцируется весьма распространенными нарушениями функционирования сосудов. К ним относится:
- вазомоторная дистония,
- атеросклероз,
- артериальная гипертензия,
- аневризма сосудов в головном и спинном мозге,
- кардиоцеребральный синдром.
Заболевания пожилого возраста также сопровождаются описанными необратимыми изменениями в головном мозге – всем известны проблемы, вызываемые болезнью Паркинсона, Альцгеймера или Пика.
Как ставится диагноз
Диагноз «очаговое изменение вещества мозга дистрофического характера» установить довольно трудно. Для этого требуется выявление признаков перечисленных выше патологий и исключение иных соматических заболеваний и возможных неврозов. Кстати, в группе риска находятся также и люди, имеющие сахарный диабет и страдающие ревматизмом.
Врач должен оценить состояние больного, его неврологический статус, а также провести необходимые обследования. Наиболее точные показания дает исследование МРТ, где можно выявить очаги поражения, а также их размеры и локализацию. Томография дает возможность определить изменения плотности ткани мозга даже в начальной стадии заболевания. Правильное прочтение результатов МРТ – важный шаг в начале лечения описываемой проблемы.
Очаговое изменение вещества мозга дистрофического характера: лечение
Как уже упоминалось раньше, точная причина появления названной патологии до сих пор, к сожалению, не установлена. А заболевания, диагностируемые вместе с ней, скорее являются факторами, только провоцирующими начало ее развития или усиливающими уже начавшиеся процессы, а не основной причиной возникновения болезни.
Поэтому лечение ее состоит в основном в нормализации режима дня больного и в правильной диете, включающей продукты, которые содержат органические кислоты (печеные и свежие яблоки, вишню, квашеную капусту), а также морепродукты и грецкие орехи. Употребление же твердых сыров, творога и молока придется ограничить, так как избыток кальция вызывает в крови затруднение кислородного обмена, а это поддерживает ишемию и единичные очаговые изменения вещества мозга дистрофического характера.
Кроме того, пациенту не обойтись без симптоматической терапии, которая подразумевает назначение препаратов, воздействующих на мозговое кровообращение и уменьшающих вязкость крови, прием анальгетиков, седативных средств и витаминов группы В. Впрочем, это отдельная и довольно обширная тема.
