Если мрт легких ничего не показало
Это так, для затравки)), поскольку перед тем, как мы перейдем к этому моменту, нужно будет прочитать 2-3 более скучных коротких абзаца.
Многие спортсмены хотя бы раз в жизни сталкиваются с необходиомстью делать МРТ. С повышением уровня экстремальности спорта вероятность такой необходимости значительно возрастает. Поэтому, к сожалению, рано или поздно большинство читателей и участников портала столкнутся с МРТ, и этот вопрос не обойдет стороной никого.
Я – врач ортопед-травматолог, старший научный сотрудник отдела спортивной и балетной травмы Института травматологии и ортопедии в Киеве и врач ортопед-травматолог медицинского центра Добробут.
Ооочень часто сталкиваюсь с просьбой посмотреть МРТ. Не вопрос. Посмотреть могу. Но обычно за такой просьбой кроется желание услышать диагноз. Ладно, когда еще есть сами МРТ снимки. Но регулярно «посмотреть МРТ» означает «прочитать заключение МРТ». И количество таких вопросов не уменьшается. Это сподвигло меня рассказать, что дает нам МРТ, зачем и когда мы его назначаем, и можно ли поставить диагноз по МРТ.
Не буду останавливаться на принципах работы магнитно-резонансного томографа. Напомню лишь, что МРТ лучше показывает мягкие ткани, а КТ – кости. Это очень упрощенно, т.к. КТ используют и для диагностики проблем головного мозга, а МРТ для выявления стрессовых переломов, например. Но в среднем стоит запомнить так.
Итак, зачем врачи ортопеды-травматологи назначают МРТ? Ответ кажется очевидным – Для того, чтоб узнать диагноз. НЕТ. Чаще всего МРТ назначается для того, чтоб уточнить, подтвердить или опровергнуть/исключить диагноз. И разница между «уточнить, подтвердить, опровергнуть» и «поставить» огромна. Диагноз ставит только врач, который проводит очный осмотр пациента. Вот такой вот дедовский осмотр в большинстве случаев гораздо точнее и важнее чем самое лучшее МРТ, если, разумеется, его проводит грамотный врач. А если не грамотный, то и МРТ его не спасет. Казалось бы, МРТ – венец диагностики, а нет… Почему так? Потому что, во-первых, МРТ показывает далеко не всё. Многие структуры и повреждения МРТ показывает не точно, а некоторые не показывает вовсе. Многие диагнозы вообще не имеют каких-либо способов подтверждения кроме осмотра, или же они могут иметь изменения на МРТ/УЗИ/рентгенограммах…, но лишь в очень тяжелых и запущенных случаях, или едва заметные. И таких диагнозов, которые на МРТ могут быть видны, но чаще МРТ картина без существенных изменений, полно. Это и эпикондилиты (локоть теннисиста, локоть гольфиста), и подошвенный фасциит (пяточная шпора), и нейродистрофический или КРБС синдром, и многое, многое другое…
Во-вторых, МРТ часто выявляет изменения и нарушения, которые МОГУТ быть причиной боли или дискомфорта, но очень часто встречаются в норме, не беспокоят пациента и не требуют лечения. Особенно это касается собственно наличия пяточной шпоры, небольших грыж дисков или протрузий, тендинопатий и т.д. Все эти изменения могут как вызывать довольно выраженные симптомы, так и вообще никогда симптомов не иметь, или болеть когда-то давно.
В-третьих, МРТ часто показывает сразу с десяток существенных патологий, каждую из которых по большому счету можно было бы прооперировать или серьезно пролечить. При этом основная, из-за которой все и началось, обычно одна, ну две, ну три… Но не десять. И это, пожалуй, основная причина, по которой нельзя сильно уж опираться на заключения МРТ. Диагносты описывают все, что видят. Но по описанию редко удается понять, что же первично. Этому могут помочь сами снимки, и, самое главное, осмотр пациента.
Конечно же, МРТ – крайне важный и очень точный, но ДОПОЛНИТЕЛЬНЫЙ метод исследования. И он нередко ошибается, и его заключение не может считаться аксиомой. Тем не менее, качественное МРТ – один из самых важных помощников в диагностике. Но важны САМИ СНИМКИ МРТ в комбинации с осмотром пациента, а никак не заключение МРТ. Поэтому не путайте диагноз и заключение МРТ, КТ, рентгенолога и особенно УЗИ. Заключение МРТ (и других методов обследования) – даже близко не диагноз.
Таким образом, врач ставит ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ (или чаще несколько диагнозов из многих сотен) без МРТ и всего остального. Он может его вам озвучивать, но часто он просто направляет на дообследования, которые помогают это диагноз подтвердить, опровергнуть или уточнить. МРТ позволяет и радикально поменять точку зрения. Иногда на МРТ мы видим изменения, которые резко меняют все наши предположения, и этих изменений достаточно, чтоб поставить диагноз и без осмотра. Хотя без осмотра крайне высокий риск пропустить что-то очень важное для диагностики или лечения.
Ну, например, когда я вижу пациента с лишним весом за 130-150 кг или вижу пациента спортивного телосложения, я уже только по одной этой информации могу откинуть половину потенциальных диагнозов. Смотрю на форму ног (ровные, О-образные, Х-образные) – каждая форма ног приводит к своим специфическим болезням в коленном суставе и на отдалении. Смотрю комплекцию пациента в целом, цвет его кожи и белков глаз, обувь в которой пришел пациент, как стоптана подошва… и многое другое. Это делается автоматически. Пациенты обычно не задумываются о том, сколько информации это дает врачу. Потом проводится тестирование костей и суставов – клинический осмотр. Проверяется прочность связок, специфичные для определенных травм и заболеваний симптомы. Иногда связка была порвана, потом срослась, но срослась с удлинением, и на МРТ в отдаленном периоде может выглядеть довольно прилично. Но на осмотре можно увидеть, что связка не держит, и сустав болтается. Иногда на МРТ есть разрыв мениска, но боль тревожит пациента на отдалении, в другом месте. Значит, дело не в мениске, хоть он и порван. Порванный мениск без симптомов – сложный вопрос. Он не всегда требует лечения – зависит от точной локализации и степени разрыва. Иногда по МРТ сложно разобрать, порван мениск или нет – 50/50. Тогда последнее слово за симптомами. Если они есть, считаем, что мениск порван и делаем операцию, если их нет, то считает, что мениск цел, и лечим что-то другое.
МРТ по разным данным имеет точность в оценке состояния суставного хряща около 65% (встречаются различные оценки, но в среднем так). Поэтому если мы на МРТ увидели глубокую трещину или скол в хряще, то он, скорее всего, таки есть. Но если не увидели, то это не означает, что его нет. А некоторые патологии вообще нельзя видеть. У вас когда-нибудь трескались губы, когда пересыхали? Представьте себе тонюсенькую трещинку на губе, или анальную трещину. Она может довольно неприятно болеть, но даже зная где она, глазами ее увидеть не всегда легко, на МРТ ее не будет видно вообще. Подобие такой же вот трещинки может быть и в связках и других мягких тканях, что может вызывать боль, но на МРТ ее видно не будет. Некоторые структуры, как, например, медиопателлярная складка, есть у человека в норме, но могут ущемляться и болеть. На МРТ при этом увидеть патологию можно лишь по косвенным признакам и уже на совсем поздних стадиях, когда начнет повреждаться прилегающий хрящ. Зато на осмотре это определяется относительно точно.
Таким образом, даже при условии хорошего диагноста МРТ центра в заключении будут описаны все изменения в суставе, как не стоящие внимания вовсе, так и реально серьезные. Но обычно отличить, что самое важное (и требует лечения), а что второстепенно, по заключению не удается.
К сожалению, даже это все про идеальный мир с хорошими диагностами МРТ, качественными томографами и адекватными программами обследования. В нашей же суровой действительности оказывается, что лишь в некоторых МРТ центрах работают хорошие диагносты (и то не все). Но мало быть хорошим диагностом. Диагносту нужен хороший томограф с хорошим программным обеспечением, чтоб он видел картинку, которую хотя бы в теории можно было бы описать.
Много раз видел такие паршивые изображения МРТ, что мне было жалко тех рентгенологов, которым приходилось их описывать. Там не видно ничего кроме контуров костей. Более того, хороший МРТ аппарат + хороший диагност – это прекрасно, но если хозяин МРТ центра очень жадный или не понимает в диагностике, то часто центры работают по сокращенной программе обследования, что значительно снижает его диагностическую ценность. Так, МРТ сустава можно сделать за 10-15 минут, а можно делать 40 минут. Результат будет разительно отличаться. Естественно, за 40 минут можно прогнать трех пациентов и заработать в три раза больше денег. Поэтому 40 минут не делает почти никто(((. Можно и дольше, но это утопия сегодня. Но хотя бы минут 20 … Уже за 20 минут можно успеть ощутимо больше – больше разных режимов, больше срезов, меньше промежутки между срезами – соответственно меньше слепых зон. Но ситуация еще хуже.
Чтоб описать патологию нужно уметь не только ее разглядеть, не только подобрать правильные режимы и протоколы ее обследования, но и вообще знать о ее существовании. Неоднократно ругался с коллегами из МРТ центров, когда они не описывали очевидные и четко видимые вещи. Например, огромные асептические некрозы. На что слышал ответы типа «А что это такое?» … Про более специфические диагнозы я вообще молчу. Ситуация усугубляется еще и тем, что, желая себя подстраховать, диагносты МРТ часто описывают все с запасом, но при этом все пишут «частично». Частично повреждены крестообразные связки, частично мениски… Такой ответ не дает ровным счетом ничего. Он не дает ответа на вопрос – Нужна операция или нет? Нужно знать – НАСКОЛЬКО частично.
Например, если записано, что передняя крестообразная связка повреждена «частично, на 70-80%», значит нужно делать операцию, а если «частично – на 25-30%», тогда существенная вероятность проскочить без операции кроме некоторых спортсменов высокого уровня. Но вам очень повезет, если вы увидите такие описания. Не факт, что они правильные, но человек хотя бы не боится сказать, что же он все-таки увидел.
Вообще описывать МРТ (как и рентгенограммы), не неся за это особой личной ответственности, всегда легче. Конечно, ответственность у диагностов есть. Но, когда это не абстрактный пациент, а когда знаешь, что именно тебе завтра конкретно этому пациенту нужно будет делать операцию, то анализируешь МРТ уже совсем не так, как диагност МРТ центра. Потому что, если сделаешь разрез, а в суставе все нормально, или наоборот совсем не то, что описано в заключении МРТ, то в глаза пациенту смотреть мне, а не диагносту МРТ центра. И хотя формально я могу опираться на заключение и юридически им защищен, но по факту пациент будет высказывать свое крайнее недовольство не в МРТ центр, а своему хирургу.
Поэтому если ваш врач не смотрит ваши МРТ снимки, а лишь читает заключение (особенно, если это ортопед-травматолог), то скорее всего стоит менять врача. Заключения МРТ настолько часто оторваны от реальности, что опираться на них никак нельзя. Но читать заключение все же нужно. Я всегда сравниваю то, что вижу я, с тем, что описано. Иногда я тоже могу что-то пропустить. Иногда что-то мне выглядит непонятным и мне интересно мнение диагноста МРТ центра по этому поводу. Глупо проигнорировать чье-то мнение. Не нужно быть сильно самоуверенным. Особенно если снимки описал хороший диагност. Но даже с хорошими диагностами, благо такие есть, у нас часто возникают споры по поводу того, что мы видим. На одни и те же повреждения мы смотрим по-разному.
Так зачем тогда нужно МРТ, если оно половину всего не видит, зато видит кучу всякой лишней информации о том, что никогда не заболит? Какова диагностическая значимость МРТ? Нет такого термина «диагностическая значимость». В науке использую термины «чувствительность», «специфичность» и т.п., причем их рассчитывают по отношению к каждой патологии отдельно. Например, чувствительность МРТ в отношении повреждений менисков будет около 90-95%, а в отношении повреждений суставного хряща – около 65%. Поэтому говорить о какой-то диагностической ценности МРТ в отношении всех диагнозов вряд ли корректно. Тем не менее я бы все-таки хотел примерно это указать для понимания ситуации.
Если для диагностики используется ТОЛЬКО МРТ на качественном томографе с нормальным протоколом исследования, то его вклад в диагноз я бы оценил процентов в 30%, а ТОЛЬКО ОСМОТРА пациента без МРТ – процентов в 70%. Но осмотр + МРТ позволяют поставить диагноз уже в 90-95% случаев. Эти цифры, конечно, очень примерны)). Потому что к каждой патологии показатели информативности МРТ и осмотра рассчитываются отдельно. Но суть ясна. Если выбирать между «только осмотр» или «только МРТ», я бы предпочел «только осмотр». НО МРТ крайне важный инструмент для уточнения диагноза. И он в большинстве случаев просто необходим, т.к. в 21 веке точность установки диагноза в 70% не всегда устраивает. Кроме помощи в установке диагноза МРТ позволяет его уточнить.
Например, я и по результатам осмотра предполагаю разрыв мениска. В некоторых случаях это бывает настолько явно, что даже отрицательный результат МРТ меня не убедит в обратном. Но МРТ позволяет увидеть, где именно в мениске проходит разрыв, какая его форма, какое состояние суставного хряща вокруг. Это имеет значение для выбора способа лечения – удалять повреждённую часть, сшивать мениск (для этого нужно заранее спланировать операцию, доступы, подготовить необходимые импланты и инструменты), или ничего не делать и думать об эндопротезировании, т.к. сустав настолько уже разрушен, что порванный мениск – это капля в море. Страховые компании часто спрашивают, когда я направляю на МРТ – «Вы ставите диагноз под вопросом?». Я иногда отвечаю «Нет. Диагноз ясен. Без вопроса» «Тогда зачем вам МРТ?» А затем, что я должен не только знать, что что-то порвано, сломано или стерто, я должен видеть, где именно, и как именно, чтоб спланировать лечение, подобрать адекватные инструменты, импланты и т.п. Вот зачем еще МРТ.
Ну, и наконец исключение ряда патологий. Есть ряд заболеваний, которые не имеют специфичных симптомов и могут протекать под маской других, более частых патологий. Обычно эти заболевания имеют принципиально другое лечение. Многие из них своевременно можно увидеть только на МРТ. И это еще одна важная причина, зачем нужно делать МРТ. Так, мы делаем МРТ, чтоб исключить опухоли, стрессовые переломы и асептический некроз на ранних стадиях, и некоторые другие процессы. Да, к счастью, большинство из них встречаются не так часто (асептический некроз, к сожалению, часто). Но несвоевременная диагностика чревата инвалидизацией и еще более тяжелыми последствиями.
Поэтому вернемся к нашему первому тезису «Заключения МРТ в большинстве случаев не имеют ничего общего с диагнозом». Да, именно так. Даже если заключение МРТ правильное, то в диагноз обычно идет лишь небольшая его часть, т.к. диагнозов один, два, три, а остальное – это просто сопутствующие этому диагнозу изменения, часто вторичные. А во многих случаях в заключении МРТ диагноза не содержится вовсе.
МРТ – очень важный метод исследования. Но не просите врача ставить диагноз по МРТ снимкам, а еще хуже – по заключению МРТ. Лучше приходите с МРТ снимками на осмотр к своему травматологу. А еще лучше, чтоб врач сам направил вам в нормальный МРТ центр, потому что «не все йогурты одинаково полезны»)). К сожалению, идеальных МРТ центров я не встречал, поэтому даже к тем, которые я считаю лучшими, есть много вопросов. Но мы с ними сотрудничаем, обсуждаем их и наши ошибки. И такая обратная связь помимо хорошего качества МРТ очень важна. Где-то рентгенологи МРТ центра понимают свои ошибки и стараются их не допустить, где-то нам подсказывают какие-то моменты в анализе МРТ снимков. В МРТ центрах, куда мы обычно направляем, кроме лучшего качества самого МРТ исследования диагносты знают патологии, с которыми мы имеем дело (в других центрах врачи часто вообще не в курсе их существование, что затрудняет их выявления на МРТ). Знание этих патологий позволяет использовать специальные протоколы исследования, укладки, проекции и т.п., что повышает информативность МРТ.
Где делать МРТ?
Ответ простой. Там, куда направит вас ваш ортопед-травматолог, ведь ему потом читать ваши снимки и ставить диагноз. Если снимки будут низкого качества, то вероятность поставить точный диагноз значительно снижается.
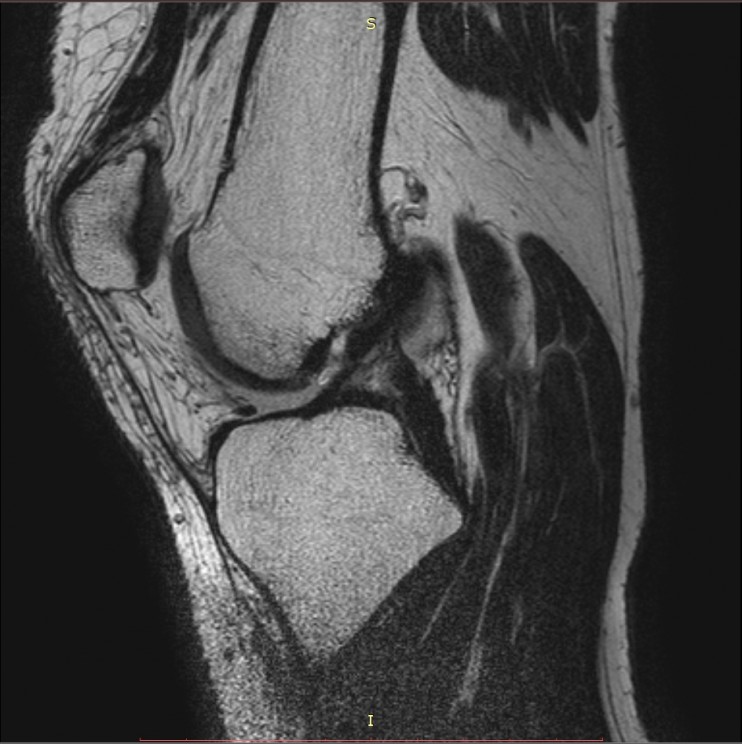
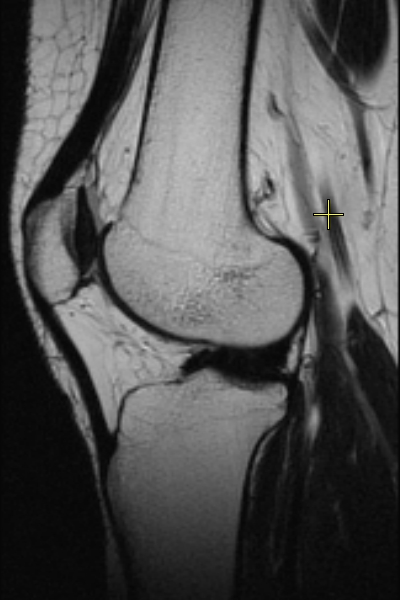
На фото показаны МРТ коленного качества. Посмотрите, где детализация структур выше. Контуры костей видны одинаково хорошо. Но для выявления небольших повреждений этого недостаточно.

Мы очень ценим хороших диагностов МРТ центров, с которыми сотрудничаем. Наша совместная работа позволяет увеличить диагностическую ценность МРТ исследования и, соответственно, точность диагноза. Диагноз ставит ваш ортопед-травматолог или другой врач с учетом изменений на МРТ снимках. И сегодня пока нет технологии, которая могла бы заменить врача при постановке диагноза. Никакой самый продвинутый томограф не может это сделать сам по себе. К тому же эти томографы обслуживаются тоже людьми, и люди же анализируют полученные результаты. Помните об этом. МРТ — это не некое, избавленное от влияния человеческого фактора, объективное исследование. Это очень важный ДОПОЛНИТЕЛЬНЫЙ метод обследования.
Æóðíàëèñò «Ñïîðò-Ýêñïðåññ» Êèðèëë Áóðäàêîâ âûïèñàëñÿ èç áîëüíèöû Ñìîëåíñêà ñ äèàãíîçîì ÎÐÇ, à ÷åðåç íåñêîëüêî äíåé âåðíóëñÿ òóäà ñ äâóñòîðîííåé ïíåâìîíèåé è ñäàë ïîëîæèòåëüíûé òåñò íà êîðîíàâèðóñ. Î âîñïàëåíèè ëåãêèõ îí óçíàë ëèøü ïî ñòå÷åíèþ îáñòîÿòåëüñòâ.
Âñåì çäðàâñòâóéòå, ìåíÿ çîâóò Êèðèëë Áóðäàêîâ. ß ðàáîòàþ â «Ñïîðò-Ýêñïðåññ» áîëüøå øåñòè ëåò, íî ìîå èìÿ âðÿä ëè èçâåñòíî øèðîêîé ïóáëèêå, ïîòîìó ÷òî çàíèìàþñü ñòàòèñòèêîé. Çà ìåíÿ, â îñíîâíîì, ãîâîðÿò öèôðû.
Ñåé÷àñ ÿ íàõîæóñü â áîëüíèöå ãîðîäà Ñìîëåíñêà. Òóäà ÿ ïîïàë 14 àïðåëÿ ñ äèàãíîçîì âíåáîëüíè÷íàÿ äâóñòîðîííÿÿ ïíåâìîíèÿ (ïðåäïîëîæèòåëüíî âèðóñíîé ýòèîëîãèè). Ñïóñòÿ íåäåëþ, 21 àïðåëÿ, ìíå ïîçâîíèëè èç Ðîñïîòðåáíàäçîðà ðåçóëüòàò ñäåëàííîãî òåñòà íà COVID-19 îêàçàëñÿ ïîëîæèòåëüíûì. Ñåé÷àñ ÿ ëåæó â ïàëàòå, ñàìî÷óâñòâèå íîðìàëüíîå. Òåìïåðàòóðà òîæå ëèøü ðàç ïîäíÿëàñü äî 37, íî äóìàþ, è ýòî áûëà îøèáêà èçìåðåíèÿ. Âñå áû íè÷åãî, íî ïåðâûå ñèìïòîìû ó ìåíÿ ïîÿâèëèñü â êîíöå ìàðòà, òîãäà ÿ òîæå ïîïàë â áîëüíèöó, òåñò íà êîðîíàâèðóñ áûë îòðèöàòåëüíûì è ìåíÿ ñïóñòÿ íåêîòîðîå âðåìÿ âûïèñàëè.
Ýòî áûëî êðàòêîå ñîäåðæàíèå, à òåïåðü ðàññêàæó, êàê âñå ïðîèñõîäèëî, ñ ñàìîãî íà÷àëà ñ áîëüøèì êîëè÷åñòâîì ïîäðîáíîñòåé. Íî âñå ýòè äåòàëè âàæíû, è ÿ ïîòîì îáúÿñíþ, ïî÷åìó.
20 ìàðòà ÿ óåõàë ê ðîäèòåëÿì â Ñìîëåíñêóþ îáëàñòü. Îíè æèâóò â Äîðîãîáóæñêîì ðàéîíå, â äåðåâíå Êóçèíî 80 êì îò Ñìîëåíñêà, íàñåëåíèå ÷åëîâåê 150. Ê òîìó ìîìåíòó ðåäàêöèþ «Ñïîðò-Ýêñïðåññ» óæå äíÿ ÷åòûðå êàê ïåðåâåëè íà óäàëåííóþ ðàáîòó. Åñëè ïðåäïîëîæèòü, ÷òî ÿ áûë èíôèöèðîâàí åùå â Ìîñêâå, òî ðåøåíèå îá «óäàëåíêå» ïîëó÷èëîñü êðàéíå ñâîåâðåìåííûì, ïîòîìó ÷òî óáåðåãëî äðóãèõ ëþäåé è èõ áëèçêèõ îò çàðàæåíèÿ.
Ïåðâûå íåñêîëüêî äíåé ðàáîòàë èç äîìà, à çàòåì, òàê ñêàçàòü «ïðåäâêóøàÿ» âåðîÿòíîå çàêðûòèå Ìîñêâû (ïîìíèòå, òîãäà õîäèëè òàêèå ñëóõè), ðåøèë íà âûõîäíûõ ïîâèäàòü ðîäèòåëåé, ïîòîìó ÷òî äàëüøå, êàê ÿ ïðåäïîëàãàë, îæèäàëñÿ äîëãèé ïðîñòîé íàøèõ âñòðå÷. Ïëàíèðîâàë óâèäåòüñÿ è âåðíóòüñÿ â Ìîñêâó, ÷òîáû â ñïîêîéíîì ðèòìå ïðîäîëæàòü óäàëåííóþ ðàáîòó.
Íî òàê ïîëó÷èëîñü, ÷òî íà âòîðîé äåíü ìîåãî ïðåáûâàíèÿ äîìà 22 ìàðòà ó ìåíÿ ïîäíÿëàñü òåìïåðàòóðà. Õîòÿ ê ðîäèòåëÿì ÿ åõàë áåç êàêèõ-ëèáî îïàñåíèé çà ñâîå ñîñòîÿíèå, íåñìîòðÿ íà òî, ÷òî ïîêàøëèâàë.
Âîò ÷òî, ê ñîæàëåíèþ, ââåëî ìåíÿ òîãäà â çàáëóæäåíèå.  20-õ ÷èñëàõ ôåâðàëÿ ÿ íåìíîãî áîëåë, ïðîïóñòèë áóêâàëüíî ïàðó äíåé ðàáîòàë èç äîìà. Ó ìåíÿ áûë äîâîëüíî ñèëüíûé êàøåëü ïëþñ íåâûñîêàÿ òåìïåðàòóðà. Ñõîäèë êî âðà÷ó óñëûøàë, ÷òî âñå íîðìàëüíî, ëåãêèå ÷èñòûå áåç âîïðîñîâ, íî âîò ãîðëî áîëüíîå è, âåðîÿòíî, áðîíõè. Ìíå âûïèñàëè àíòèáèîòèêè è òàáëåòêè îò êàøëÿ. ß èõ ïðîïèë, è ïðàêòè÷åñêè âñå ïðîøëî. Ê íûíåøíåé ñèòóàöèè ýòî âðÿä ëè èìååò îòíîøåíèå íî, âîçìîæíî, èç-çà ýòîãî ÿ íå çàìåòèë è íå ñðàçó ïîâåðèë â ñåðüåçíîñòü íûíåøíåãî çàáîëåâàíèÿ ñ ñàìûõ ïåðâûõ øàãîâ. Ïîòîìó ÷òî êîãäà êàøåëü âåðíóëñÿ â ñåðåäèíå ìàðòà, ÿ ïîçâîíèë ñâîåìó âðà÷ó, è òîò óñïîêîèë ìîë, òà øòóêà, ÷òî ó ìåíÿ áûëà â ôåâðàëå, òàê áûñòðî íå óõîäèò, è íà ïðîòÿæåíèè ìåñÿöà êàøåëü ìîæåò âîçâðàùàòüñÿ. Âûïèñàë äðóãèå òàáëåòêè íó ÷òî æ, ÿ ñòàë èõ ïèòü, áóäó÷è óâåðåííûì, ÷òî âñå íîðìàëüíî
Êîãäà ÿ çàáîëåë 22 ìàðòà, ìû ñ îòöîì ñúåçäèëè ê ó÷àñòêîâîìó òåðàïåâòó. Âðà÷ ñêàçàë, ýòî, ñêîðåå âñåãî, áðîíõèò, è äàë íà âñÿêèé ñëó÷àé íàïðàâëåíèå íà ôëþîðîãëàôèþ ïðîâåðèòü ëåãêèå. Ìû â òîò æå äåíü êóïèëè ëåêàðñòâ, ñäåëàëè «ôëþøêó». Òåìïåðàòóðà áûëà âåñü äåíü îêîëî 38,3. Ïëþñ êàøåëü ñòàë î÷åíü ñèëüíûì ÷òî íàçûâàåòñÿ, «óæå çàäàëáëèâàë».
À íà ñëåäóþùèé äåíü ïðèìåðíî òàêèå æå ñèìïòîìû ïðîÿâèëèñü ó îòöà.
Äî ñèõ ïîð äóìàþ, êòî èç íàñ êîãî çàðàçèë. Òî ëè ÿ «ïðèâåç» èç Ìîñêâû èëè ñ äîðîãè è çàðàçèë åãî, òî ëè îí ìåíÿ. Ìîæåò áûòü, ÿ ïðîñòî ñðàçó çà ãðàäóñíèê âçÿëñÿ, à îí ïðîñòî äîæäàëñÿ ìîìåíòà, êîãäà óæå ñîâñåì ïîïëîõåëî. Âîïðîñ áåç îòâåòà. Âàæíûé ìîìåíò: ÿ íà äíÿõ ñìîòðåë èíòåðâüþ Ìàêñèìà Øåâ÷åíêî ñ ïóëüìîíîëîãîì ïðîôåññîðîì Àâåðüÿíîâûì. Òîò ñêàçàë, ÷òî îòëè÷èòåëüíàÿ ÷åðòà «êîâèäà» ïåðåïàäû òåìïåðàòóð. Èäåò âûñîêàÿ òåìïåðàòóðà, çàòåì ðåçêîå åå ñíèæåíèå è êàê áóäòî âûçäîðîâëåíèå è ïîòîì íîâûé âèòîê ñ åùå áîëåå âûñîêîé òåìïåðàòóðîé.
Íà ÷åòâåðòûé äåíü (26 ìàðòà) òåìïåðàòóðà óøëà äî óðîâíÿ 37,2, è ÿ áûë â ïîëíîé óâåðåííîñòè, ÷òî îðãàíèçì ïîáåäèë. Âñå ìîè áîëåçíè ïîñëåäíèõ ëåò 10 ïðîõîäÿò òàê, ÷òî äíÿ òðè ÿ ëåæó ñ âûñîêîé òåìïåðàòóðîé, ñòàðàÿñü äàæå æàðîïîíèæàþùèå ïèòü òîëüêî â êðàéíèõ ñëó÷àÿõ, à íà ÷åòâåðòûé-ïÿòûé îòõîæó è âîçâðàùàþñü ê áîåâûì êîíäèöèÿì. Îòìå÷ó, êñòàòè, ÷òî íà áëàãî ÿ, áóäó÷è â ãîñòÿõ ó ðîäèòåëåé, íå óâèäåëñÿ ïîìèìî íèõ è òîãî âðà÷à âîîáùå íè ñ êåì íè ê äðóçüÿì íå õîäèë, íè â ìàãàçèí. Óäà÷íûé ìîìåíò, ÷òî îñòàëñÿ äîìà.
Äàëüøå óäàðèëà òåìïåðàòóðà 39 (îäíàæäû äàæå 39,6!), êîòîðóþ ïðèõîäèëîñü ñáèâàòü ñèëüíîé òàáëåòêîé èáóêëèíîì. Ýòî äàâàëî ïåðåäûøêó íà 12-13 ÷àñîâ äî 37-37,5. Ïîòîì îïÿòü ïîâûøåíèå äî 39. Íå ñ ïîìóòíåíèåì, íî ñ î÷åíü òÿæåëîé ãîëîâîé.
Ñîîòâåòñòâåííî, 29 ìàðòà ñïóñòÿ íåäåëþ ïîñëå ïåðâîãî ïîâûøåíèÿ òåìïåðàòóðû ìû ðåøèëè, ÷òî õâàòèò ýòî òåðïåòü. Ó îòöà, íàîáîðîò, ê òîìó ìîìåíòó òåìïåðàòóðà óïàëà äî 36,6, è îí, òàê æå êàê êîãäà-òî ÿ, ïî÷óâñòâîâàë óâåðåííîñòü, ÷òî îí ïåðåáîðîë çàáîëåâàíèå (ìû äóìàëè, ÷òî ðàçíûå èñòî÷íèêè çàáîëåâàíèÿ).
Ìû ðåøèëè åõàòü ñðàçó â ãîðîäñêóþ áîëüíèöó Ñìîëåíñêà. Âîîáùå-òî ïðèíèìàëè òîëüêî ïî íàïðàâëåíèÿì. Íî óâèäåëè, ÷òî ÷åëîâåê ïðèåõàë èçäàëåêà, ñ òåìïåðàòóðîé 38,6, ñ ÿðêî âûðàæåííûìè ñèìïòîìàìè. Ïåðâûì äåëîì ìåíÿ îòïðàâèëè íà ðåíòãåí. Ðåíòãåí ïîêàçàë, ÷òî â ëåãêèõ ÷èñòî, âñå ïðåêðàñíî. Íî òåìïåðàòóðà, êàøåëü ñêàçàëè, ÷òî «áîëüøå âñåãî ïîõîæå íà õðîíè÷åñêèé áðîíõèò». Ïîëîæèëè â èíôåêöèîííîå îòäåëåíèå, ñêàçàâ, ÷òî åñòü âûáîð ëèáî äîëå÷èâàòüñÿ äîìà, ëèáî â áîëüíèöå. ß ðåøèë íå ðèñêîâàòü, ïîòîì ÷òî òàáëåòêàìè óæå ïîëå÷èëñÿ, è ÷òî-òî êàê-òî íå ñèëüíî ïîìîãëî.
Ìåíÿ ïîëîæèëè â îòäåëåíèå. Ìíå äîâîëüíî áûñòðî ñáèëè òåìïåðàòóðó è óáðàëè êàøåëü ïîëíîñòüþ äíÿ çà òðè-÷åòûðå.  òåîðèè ìåíÿ ìîãëè âûïóñòèòü óæå ñïóñòÿ ïÿòü ñóòîê, íî ðåøèëè åùå äåíüêà òðè ïîäåðæàòü ïîä íàáëþäåíèåì. Ïîñëå î÷åðåäíîãî îñìîòðà 6 àïðåëÿ ìåíÿ ñ ïîêàçàòåëÿìè, íàõîäÿùèìèñÿ â íîðìå, è ñ îòëè÷íûì ñàìî÷óâñòâèåì âûïèñàëè èç áîëüíèöû. Ïîñòàâèâ ïî èòîãàì ëå÷åíèÿ äèàãíîç ÎÐÇ è ðèíîôàðèíãîòðàõåèò ñðåäíåé ñòåïåíè.
Òåñò íà êîðîíàâèðóñ ìíå, êñòàòè, ñäåëàëè. Âçÿëè ìàçîê èç íîñà è èçî ðòà ñïåöèàëüíîé ïàëî÷êîé áåðåòñÿ ìàçîê èç íîñîâîé è ðîòîâîé ïîëîñòè, ïîòîì ýòî çàïå÷àòûâàåòñÿ â ìàëåíüêóþ ïëàñòèêîâóþ ïðîáèðî÷êó è êóäà-òî îòïðàâëÿåòñÿ. Èçó÷åíèå èäåò, âèäèìî, îêîëî íåäåëè è äóìàþ, òî÷íî íå â Ñìîëåíñêå. Íå ïîìíþ, ÷åðåç ñêîëüêî ïðèøåë ðåçóëüòàò, íî òåñò áûë îòðèöàòåëüíûì.
Äàëüøå êëþ÷åâîé ìîìåíò â ðàçâèòèè èñòîðèè. 3 àïðåëÿ ñ íåñïàäàþùåé òåìïåðàòóðîé â òó æå áîëüíèöó îáðàòèëñÿ ìîé îòåö (ðàíåå îí ñäåëàë ôëþîðîãðàôèþ, êîòîðàÿ íå ïîêàçàëà íàðóøåíèé â ëåãêèõ). Ñïóñòÿ òðè äíÿ åãî îòïðàâèëè íà êîìïüþòåðíóþ òîìîãðàôèþ. Ðåçóëüòàò äâóñòîðîííÿÿ ïíåâìîíèÿ. Îí óçíàë ýòî êàê ðàç â äåíü ìîåé âûïèñêè. Åìó íàçíà÷èëè íåìíîãî äðóãîå ëå÷åíèå.
ß æå ïîñëå âûïèñêè ïîñåëèëñÿ â Ñìîëåíñêå ó ñåñòðû îíà æèâåò îòäåëüíî îò ðîäèòåëåé. Ìû ðåøèëè åùå è ìàìó óãîâîðèòü ïðîéòè ïðîâåðêó. Îíà ïîíà÷àëó îòêàçûâàëàñü, ïîòîìó ÷òî õîðîøî ñåáÿ ÷óâñòâóåò.  èòîãå óãîâîðèëè. Ìàìà ñäåëàëà òîìîãðàôèþ äâóñòîðîííÿÿ ïíåâìîíèÿ. Îíà îêàçàëàñü â òîé æå áîëüíèöå, ãäå ëåæàë îòåö è íåäàâíî ÿ.
Ïîñëå ýòîãî íà÷àëà îïàñàòüñÿ ìîÿ ñåñòðà. Îíà ñòóäåíò-ìåäèê, ïðàâäà òîëüêî òðåòüåãî êóðñà, íî âñå ðàâíî íåïëîõî ðàçáèðàåòñÿ â ñèìïòîìàõ, êîãäà íàäî îáðàùàòüñÿ è â êàêîé ìîìåíò. 13 àïðåëÿ ñåñòðà çàïèñàëàñü íà ÊÒ ãðóäíîãî îòäåëà íî óæå â ÷àñòíóþ êëèíèêó, ïîòîìó ÷òî â îáû÷íûå íà òîìîãðàôèþ ê òîìó ìîìåíòó íå ïóñêàëè ëþäåé, æåëàâøèõ ñäåëàòü ïðîñòî äëÿ ñåáÿ.
È ñåñòðà ïîïðîñèëà ìåíÿ: «Ïîåõàëè ñî ìíîé, ÏÐÎÑÒÎ ÇÀ ÊÎÌÏÀÍÈÞ». Ïîñëå ÷åãî ðîäèëàñü èäåÿ: çàîäíî è ìíå ñäåëàòü ïëàòíóþ ïðîöåäóðó, ÷òîáû óäîñòîâåðèòüñÿ, ÷òî âñå õîðîøî. Òàê ñêàæåì, äëÿ óñïîêîåíèÿ äóøè.
 ðåçóëüòàòå ìû ñäåëàëè, âåðíóëèñü äîìîé è óæå âå÷åðîì ïîñòóïèëè ðåçóëüòàòû. Ó ñåñòðû ëåãêèå ÷èñòûå. À ó ìåíÿ ÄÂÓÑÒÎÐÎÍßß ÏÍÅÂÌÎÍÈß!!! Âîò è óñïîêîèëè äóøó
Ïðè òîì, ÷òî ÿ óæå íåñêîëüêî äíåé êàê âûïèñàëñÿ, íå îùóùàë íèêàêèõ ñèìïòîìîâ íó, ìîæåò áûòü ëåãêàÿ óñòàëîñòü, íî ÿ âïîëíå ðåçîííî ñâÿçûâàë ýòî ñ òåì, ÷òî ïðîøåë íåäåëüíûé êóðñ àíòèáèîòèêîâ, à îíè âûçûâàþò áûñòðóþ óòîìëÿåìîñòü, ýòî íîðìàëüíî. Äà ìíå è õîäèòü-òî îñîáî íå ïðèõîäèëîñü: ñ ìîìåíòà âûïèñêè èç áîëüíèöû ÿ ÷åòûðå ðàçà ïðîåõàëñÿ íà òàêñè (èç áîëüíèöû äî äîìà, â êëèíèêó íà ÊÒ òóäà-îáðàòíî è â êîíå÷íîì ñ÷åòå èç äîìà îáðàòíî â áîëüíèöó) ïëþñ îäíàæäû âûõîäèë â áëèæàéøèé ìàãàçèí, óïàêîâàííûé â ìàñêó, ïåð÷àòêè è òàê äàëåå.
Ïîâòîðÿþ: ÿ áûë àáñîëþòíî óâåðåí â òîì, ÷òî âñå â ïîðÿäêå. Âåäü ðàíåå èññëåäîâàíèÿ ïîêàçûâàëè ÷èñòîòó â ëåãêèõ è íèêàêîãî íàìåêà íà êàêîé-òî áåñïîðÿäîê. È òóò âäðóã ïîñëå ÊÒ ïðèõîäèò áóìàãà: ó òîâàðèùà Áóðäàêîâà Êèðèëëà Ìèõàéëîâè÷à äâóñòîðîííÿÿ ïíåâìîíèÿ, ðåêîìåíäóåì ñðî÷íî îáðàòèòüñÿ â ïîëèêëèíèêó è äàëüøå áîëüíèöó». Âå÷åðîì íè÷åãî áûëî ñäåëàòü íåâîçìîæíî, à óòðîì âûçâàëè äîêòîðà èç ïîëèêëèíèêè, êîòîðûé äàë íàïðàâëåíèå íà ãîñïèòàëèçàöèþ.  òó æå ñàìóþ áîëüíèöó, èç êîòîðîé ìåíÿ íåäàâíî âûïèñàëè è ãäå íàõîäèëèñü ìîè îáà ðîäèòåëÿ.
14 àïðåëÿ ìåíÿ ãîñïèòàëèçèðîâàëè â òî æå îòäåëåíèå, ãäå ëåæèò ìàìà. Ìû äî ñèõ ïîð ïðåáûâàåì òàì âìåñòå.
À îòåö íåäàâíî âûïèñàëñÿ, ïðîâåäÿ â áîëüíèöå äâå íåäåëè. ×óâñòâóåò ñåáÿ ñåé÷àñ âïîëíå íåïëîõî. Ïîâòîðíàÿ òîìîãðàôèÿ âñå ðàâíî ïîêàçàëà, íî ÿ ïðî÷èòàë â èíòåðíåòå, ÷òî äåëàòü òîìîãðàôèþ ðàíüøå, ÷åì ÷åðåç ìåñÿö ïîñëå áîëåçíè îñîáî ñìûñëà íåò, ïîñêîëüêó âñå ðàâíî ïîêàæåò, à íûíåøíÿÿ íàøà ãàäîñòü òàê áûñòðî íå âûâåòðèâàåòñÿ. Îòöó íóæíî áóäåò íåäåëè ÷åðåç òðè ñäåëàòü ÊÒ ïîâòîðíî, ÷òîáû óäîñòîâåðèòüñÿ, ÷òî òî÷íî âñ¸.
Ñåé÷àñ ïàïà, êàê è ñåñòðà, íàõîäÿòñÿ íà êàðàíòèíå è ïîä íàáëþäåíèåì âðà÷à.
 ïåðâûé æå äåíü ïðåáûâàíèÿ â áîëüíèöå ìíå ñäåëàëè òåñò. Îí îêàçàëñÿ ïîëîæèòåëüíûì: 21 àïðåëÿ ïîçâîíèëè èç Ðîñïîòðåáíàäçîðà, ïîòîìó ÷òî òàì óçíàþò ðàíüøå îáî âñåõ íîâûõ ñëó÷àÿõ. Ïîçæå äàííûå ïîñòóïèëè âðà÷àì. Òàê ÷òî ëå÷èìñÿ ïîêà Íàõîæóñü â áîëüíèöå íà äàííûé ìîìåíò îêîëî äâóõ íåäåëü Ïîâòîðíûé òåñò ìíå ñäåëàëè 24 àïðåëÿ æäó ðåçóëüòàòîâ, ñàìî÷óâñòâèå â õóäøóþ ñòîðîíó íå ìåíÿåòñÿ.
Ìîåìó ïàïå äåëàëè òåñò îí îòðèöàòåëüíûé. Òî åñòü ïîêà, ïîëó÷àåòñÿ, ïî îôèöèàëüíûì äàííûì îí íå áîëåë êîðîíàâèðóñîì. ß íå âðà÷, íî ó ìåíÿ ìàëî ñîìíåíèé, ÷òî ó íàñ ñ íèì îäíà è òà æå áîëåçíü. Ìîè ïðåäïîëîæåíèÿ: òó àêòèâíóþ ñòàäèþ áîëåçíè îí ïåðåñèäåë äîìà, à êîãäà ñäåëàëè òåñò, òî â îðãàíèçìå óæå íå îñòàëîñü òîãî, ÷òî âûçûâàåò ýòîò ñàìûé «ïëþñ». Âòîðàÿ äîãàäêà: ëæåîòðèöàòåëüíûé òåñò, î êîòîðûõ ìíîãî ïèøóò è ãîâîðÿò. Êîãäà ïðèõîäèò «ìèíóñ», «ìèíóñ», à íà äåëå «ïëþñ». Íî ýòîãî ìû íå çíàåì. Ïðîñòî äîìûñëû.
Ñåé÷àñ îòåö è ñåñòðà æäóò ðåçóëüòàòîâ î÷åðåäíûõ òåñòîâ íà êîðîíàâèðóñ.
Ìàìå òîæå ïðèøåë îòðèöàòåëüíûé òåñò. Íî ðåçóëüòàòà ïðèøëîñü æäàòü áîëüøå äåñÿòè äíåé. Ýòî óäèâèòåëüíî. Çäåñü ÿ óñïîêàèâàþ ñåáÿ òåì, ÷òî, ìîæåò, ñ «ïëþñèêàìè» èçâåùàþò ñðàçó, à «ìèíóñèêè» îñòàâëÿþò è ïà÷êàìè âûñûëàþò. Íî ýòî òàê âûäóìêè, ïðîñòî ÷òîáû ñåáÿ õîòü êàê-òî óòåøèòü. Ìàìà ñèëüíåå âñåõ ïåðåæèâàåò âñþ ýòó ñèòóàöèþ âåäü çàáîëåëà âñÿ ñåìüÿ
Ïîñëå âñåãî ñëó÷èâøåãîñÿ ÿ ñïîêîéíî îòðåàãèðîâàë íà íîâîñòü î òîì, ÷òî ó ìåíÿ ïîëîæèòåëüíûé òåñò íà êîðîíàâèðóñ. Ãîðàçäî áîëüøå íåðâîâ ïîòðàòèë ðàíüøå.
Åùå äî ïåðâîãî ìîåãî ïîïàäàíèÿ â áîëüíèöó, êîãäà ÿ ëåæàë äîìà, ìûñëè î êîðîíàâèðóñå ðåãóëÿðíî ïðèõîäèëè ïîä âëèÿíèåì ðàáîòàâøåãî ïîä óõîì òåëåâèçîðà. Óñïîêîèëñÿ, êîãäà ïðîøåë îñíîâíûå ïðîâåðêè, êîãäà óçíàë, ÷òî ëå÷èë ÎÐÇ. Íåïîñðåäñòâåííî ïîñëå âûïèñêè äàæå áëèçêî ïðåäñòàâèòü íå ìîã äàëüíåéøåãî ðàçâèòèÿ ñîáûòèé. Áûë óâåðåí: òî, ÷òî êî ìíå ïðèøëî, óâåðåííî ïîáåæäåíî, è ñëàâà Áîãó. Íå çíàþ, êàê ýòî âÿæåòñÿ ñ âäðóã îòêðûâøåéñÿ ïíåâìîíèåé, íî ïîñëå ïåðâîé âûïèñêè ÿ ÷óâñòâîâàë ñåáÿ âïîëíå çäîðîâûì ÷åëîâåêîì íè òðóäíîñòåé ïðè äûõàíèè, êàøåëü î÷åíü ðåäêî è âîâñå íå çàáîéíûé, êàê â ïåðâûå äíè. Ïðîñòî íå ïðåäñòàâëÿþ, êàê òàê ìîæåò áûòü. Ê ñ÷àñòüþ, ðàíåå íèêîãäà íå ñòàëêèâàëñÿ ñ âîñïàëåíèåì ëåãêèõ è ìíå íå ñ ÷åì ñðàâíèâàòü. Íî íà òîò ìîìåíò ìåíÿ äàæå ìûñëè íå áûëî î êàêîì-òî ïîâòîðíîì ïîõîäå â áîëüíèöó ÿ äàæå óñïåë âêëþ÷èòüñÿ â óäàëåííóþ ðàáîòó. Åùå ðàç íàïîìíþ: íà ÊÒ ÿ ïîøåë ïðîñòî çà êîìïàíèþ, ÷òîáû ñåñòðå íå áûëî ñêó÷íî.
Èíôîðìàöèÿ î ïíåâìîíèè ñòàëà øîêèðóþùåé. Ñðàçó ïîñëå ïîëó÷åíèÿ ðåçóëüòàòà ìû ñ ñåñòðîé åùå è ïîçâîíèëè âðà÷ó, è îí ðàññêàçàë âñ¸ â äåòàëÿõ. Íàâåðíîå, â ïëàíå ýìîöèé ìîæíî ïðîâåñòè àíàëîãèþ ñ ôóòáîëîì: òâîÿ êîìàíäà óñòóïàåò â ñ÷åòå, ïîñëå äîëãèõ ñòàðàíèé òû çàáèâàåøü ñïàñèòåëüíûé ãîë, ëèêóåøü è áåæèøü ïðàçäíîâàòü ñ ïàðòíåðàìè è áîëåëüùèêàìè, íî âñêîðå âèäåîàðáèòð ÂÀÐ ïîêàçûâàåò, ÷òî òâîé ãîë äîëæåí áûòü îòìåíåí, è âñÿ áîðüáà íà÷èíàåòñÿ çàíîâî.
Êîãäà ñäåëàë òîìîãðàôèþ è óçíàë î ïíåâìîíèè, òî, êîíå÷íî, óæå íå ñîìíåâàëñÿ â êîðîíàâèðóñå. Ñïàñèáî âñåìîãóùåìó è âñåðàññêàçûâàþùåìó èíòåðíåòó: òàì ïîäîáíàÿ ñèòóàöèÿ îïèñàíà êàê ñàìûé-ñàìûé ÿðêèé ïðèìåð ïðîÿâëåíèÿ «êîâèäà» êîãäà ðåíòãåí íå âèäèò, à ÊÒ ïîêàçûâàåò. Êñòàòè, çàáàâíûé ìîìåíò: êîãäà 14 àïðåëÿ, ñïóñòÿ ìåíåå ñóòîê ïîñëå òîìîãðàôèè, ÿ ïðèåõàë âíîâü ïîñòóïàòü â áîëüíèöó, òî ñäåëàë îáÿçàòåëüíóþ ïðîöåäóðó ðåíòãåíà è òîò â î÷åðåäíîé ðàç ïîêàçàë «àáñîëþòíî ÷èñòûå ëåãêèå». Åñëè áû íå ÊÒ, òî â îòñóòñòâèå òåìïåðàòóðû è ïðè ÷èñòûõ ïî âåðñèè ðåíòãåíà ëåãêèõ ÿ áû íå ìîã ðàññ÷èòûâàòü íà ãîñïèòàëèçàöèþ è äàæå íå çíàë áû î ñâîåì ñîñòîÿíèè. Ïîìîãëî òîëüêî çàêëþ÷åíèå òîìîãðàôèè åñòåñòâåííî, ìåíÿ îòïðàâèëè â ïàëàòó. Êîíå÷íî, ÿ ðàññìàòðèâàë è òàêîé âàðèàíò, ÷òî êîðîíàâèðóñîì çàáîëåë íå â 20-õ ÷èñëàõ ìàðòà è äåéñòâèòåëüíî ïîïàë â áîëüíèöó ñ ÎÐÇ, à «êîâèä» ïîäöåïèë óæå òàì, â èíôåêöèîííîé ïàëàòå. Íî, åñëè ÷åñòíî, ñëàáî â ýòî âåðþ. Ïîòîìó ÷òî òå÷åíèå çàáîëåâàíèÿ è ñèìïòîìû èìåííî íà ñàìîé ïåðâîé ñòàäèè è ó ìåíÿ, è ó îòöà, êàê òåïåðü ïîíèìàþ, î÷åíü ñèëüíî ïîõîäÿò íà òî, ÷òî îïèñûâàþò ìíîãèå âðà÷è è çàáîëåâøèå.
Ïîíÿòíî, ÷òî âî âñ¸ì âàìè ïðî÷èòàííîì îñîáîãî ïîçèòèâà íå óâèäèøü. Ðàäóåò îäíî è ñàìîå ãëàâíîå: ÷òî ìû íàøëè è âûÿâèëè ýòî âîâðåìÿ. Åñëè áû ïîñëå ïåðâîé âûïèñêè ÿ ïðîäîëæàë áåç çàäíåé ìûñëè ðàáîòàòü èç äîìà, êòî çíàåò, ÷åì áû ñåé÷àñ çàíèìàëñÿ. Ãîòîâèë áû ýòó ñòàòüþ èëè, íå äàé Áîã, ëåæàë â ðåàíèìàöèè èëè ïîä àïïàðàòîì ÈÂË. Âåäü åñëè âîñïàëåíèå ïîÿâèëîñü, îíî áû âðÿä ëè «çàøëî ïðîñòî ïîñèäåòü», à ñî âðåìåíåì áåç ëå÷åíèÿ äàëî áû îñëîæíåíèÿ.
Íàâåðíîå, ìíå ïîâåçëî. Áîëüøîå ñïàñèáî ñåñòðå âçÿëà ïîä ðóêó è îòïðàâèëà òóäà, êóäà, êàê îêàçàëîñü, ìíå áûëî î÷åíü íàäî ïîïàñòü. Ìîæåò, ñðàáîòàëà èíòóèöèÿ. Èëè ëîãèêà áóäóùåãî õîðîøåãî âðà÷à. Îíà íå ñîçíàåòñÿ!
Î÷åíü õî÷ó ïîáëàãîäàðèòü âñåõ âðà÷åé, êîòîðûå çàíèìàëèñü è çàíèìàþòñÿ ìíîé. Âñå ïðîöåäóðû âûïîëíÿëèñü ÷åòêî è â ðàìêàõ íîðìàòèâ. À ïðåäëîæåííîå ìíå ëå÷åíèå, äàæå íåñìîòðÿ íà òðóäíîñòè íåïîñðåäñòâåííî ñ âûÿâëåíèåì âèðóñà, ïîêàçàëî ïîçèòèâíóþ äèíàìèêó, è ìîå ñàìî÷óâñòâèå ñóùåñòâåííî óëó÷øèëîñü â ïåðâûé ðàç ìåíÿ âûïèñàëè ñ òåìïåðàòóðîé 36,4-36,6 â òå÷åíèå ÷åòûðåõ äíåé è áåç êàøëÿ.
Ýòîò âèðóñ î÷åíü ñòðàííûé, íåïîíÿòíûé, âåñü ìèð ó÷èòñÿ âçàèìîäåéñòâîâàòü ñ íèì ïî õîäó äåëà. Ìåñÿö íàçàä çíàíèé áûëî ãîðàçäî ìåíüøå, ÷åì ñåé÷àñ, äà è âñåâîçìîæíûå îãðàíè÷åíèÿ ïî ñòðàíå ââåëè ëèøü áëèæå ê êîíöó ìàðòà-íà÷àëó àïðåëÿ. Íàîáîðîò, ñ÷èòàþ, íàäî îòìå÷àòü è ïîääåðæèâàòü âðà÷åé è ìåäñåñòåð, êîòîðûå ñåé÷àñ ðàáîòàþò â íåâîçìîæíûõ îáúåìàõ. Òàêîå îùóùåíèå, ÷òî îíè çäåñü âñåãäà, ïåðåâûïîëíÿÿ âñå ìûñëèìûå è íåìûñëèìûå íîðìû òðóäà.
Ìåíÿ íåïðèÿòíî óäèâëÿåò ïîâåäåíèå íåêîòîðûõ ïàöèåíòîâ ïî îòíîøåíèþ êî âðà÷àì êàê ê ñåðâèñó, êàê ê îáñëóæèâàþùåìó ïåðñîíàëó. Õîòÿ äîêòîðà â ïðÿìîì ñìûñëå æåðòâóþò ñîáîé, ïîñòîÿííî íàõîäÿñü â êîíòàêòå ñ ëþäüìè, áîëüíûìè ñîâåðøåííî ðàçíûìè âåùàìè. Áåçóñëîâíî, åñòü ìåðû çàùèòû íîâûå âûäàííûå êîñòþìû, ìàñêè, íî íîñèòü èõ íà ñåáå öåëûé äåíü òîæå, ïîäîçðåâàþ, òàê ñåáå óäîâîëüñòâèå. È êîãäà âðà÷àì íà÷èíàþò ïî ìåëêèì ïîâîäàì âûñêàçûâàòü ïðåòåíçèè, ìåíÿ ýòî, åñëè ÷åñòíî, âûâîäèò èç ñåáÿ.
Íå çíàþ, èìåþ ëè ïðàâî äàâàòü ñîâåò «ñõîäèòå íà ÊÒ». Ïîòîìó ÷òî ñåé÷àñ ýòî, íàâåðíîå, òîæå îïàñíåíüêî æåëàþùèõ ìíîãî, è âäðóã ñðåäè íèõ ïîïàäåòñÿ êòî-òî ñ «êîâèäîì». Òàê èëè èíà÷å, óçíàâ ñâîé îøåëîìëÿþùèé äèàãíîç, ÿ ñðàçó íàïèñàë â íåñêîëüêî ðàáî÷èõ ãðóïï â ìåññåíäæåðå è â ãðóïïû ñ äðóçüÿìè è ïî èíòåðåñàì.
Òåì íå ìåíåå, ñ÷èòàþ, åñëè åñòü êàêèå-òî ñèìïòîìû, ëó÷øå ïðîâåðèòüñÿ. Ñåé÷àñ íàäî äåëàòü íå ðåíòãåí è òåì áîëåå íå ôëþîðîãðàôèþ, à ÊÒ. Ïîòîìó ÷òî âûÿâëåíèå áîëåçíè ñïîñîáíî äàòü ñîâñåì äðóãîé õîä åå òå÷åíèÿ è ïîìîæåò ðàíüøå ïîëó÷èòü âåðíîå ëå÷åíèå. Âåðîÿòíîñòü âîçâðàùåíèÿ ê íîðìàëüíîé æèçíè áóäåò, íàâåðíîå, ïðèìåðíî òàêîé æå, íî íàìíîãî ðàíüøå. Ðàçâå ïðèÿòíî íàõîäèòüñÿ â áîëüíèöå ïî÷òè ìåñÿö, êàê ÿ? Óæ ëó÷øå ðàçîáðàòüñÿ íà ïàðó íåäåëü ðàíüøå è ïîñêîðåå «âûéòè íà ñâîáîäó ñ ÷èñòîé ñîâåñòüþ». È ÷èñòûìè ëåãêèìè.
Îò ðåäàêöèè Ñïîðò-ýêñïðåññ: íàøå èçäàíèå è ïðåæäå âñåãî ñàì Êèðèëë ðåøèëè ðàññêàçàòü ýòó èñòîðèþ èñêëþ÷èòåëüíî ïî òàêîé ïðè÷èíå âîçìîæíî, ýòî ïîìîæåò ñîõðàíèòü ÷üå-òî çäîðîâüå è æèçíü. Ìû ïîêà ñëèøêîì ìàëî çíàåì î âèðóñå, î òîì, êàê îáíàðóæèòü áîëåçíü è íå äîïóñòèòü ñàìîãî ñòðàøíîãî. Ýòà èñòîðèÿ, ðàññêàçàííàÿ â óçêèõ êðóãàõ íàøèõ äðóçåé è çíàêîìûõ, óæå êîìó-òî ïîìîãëà. Ïîëàãàåì, ìíîãèå èç òåõ, êòî çàáîëåë, ìîãóò â îïðåäåëåííûõ ìîìåíòàõ óçíàòü â ýòîé èñòîðèè ñàìèõ ñåáÿ.
 çàâåðøåíèå õî÷ó ïîæåëàòü âñåì ÷èòàòåëÿì îáîéòèñü áåç ïðîáëåì ñî çäîðîâüåì è ÷òîáû ýòè íåïðîñòûå äëÿ íàñ âñåõ âðåìåíà ïîñêîðåå ìèíîâàëè.
https://keytown.me/socium/rasskaz-iz-smolenska-zhurnalista-z…
