Глиоматоз головного мозга на мрт
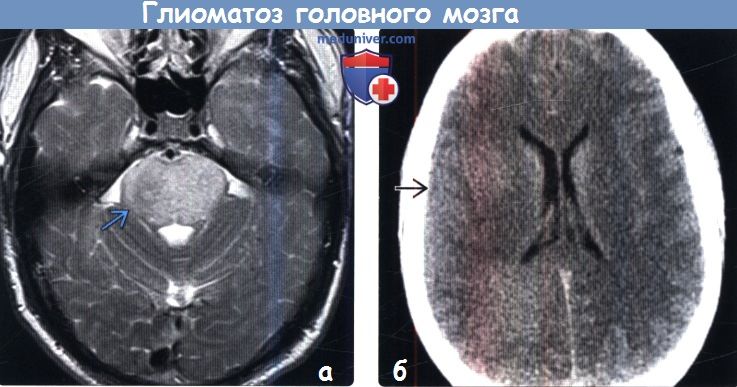
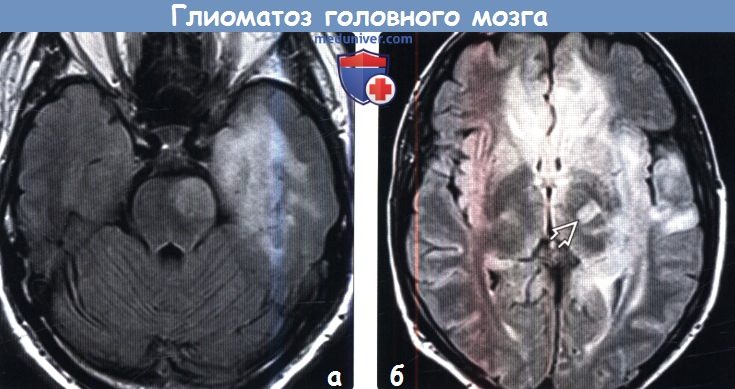
Диагностика глиоматоза головного мозга по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики глиоматоза головного мозга: 2. КТ при глиоматозе головного мозга:
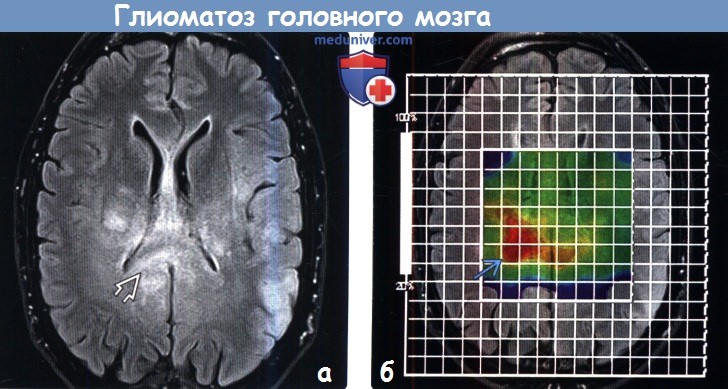
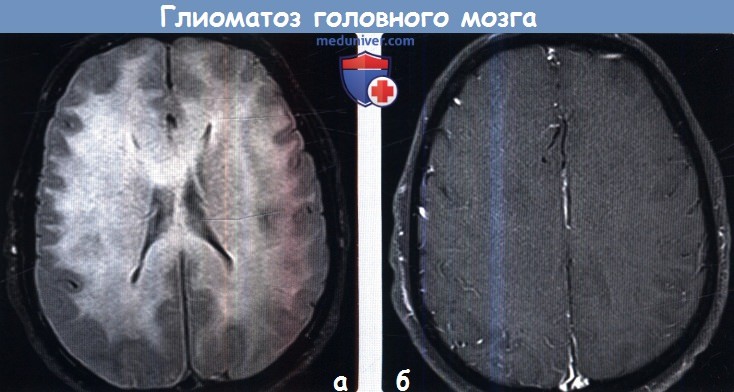
3. МРТ при глиоматозе головного мозга: 4. Радионуклидная диагностика: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика глиоматоза головного мозга: 1. Артериолосклероз: 2. Васкулит: 3. Анапластическая астроцитома: 4. Вирусный энцефалит: 5. Демиелинизация: 6. Прогрессирующая мультифокальная лейкоэнцефалопатия: 7. Лимфома: 8. Наследственное/приобретенное нарушение метаболизма:
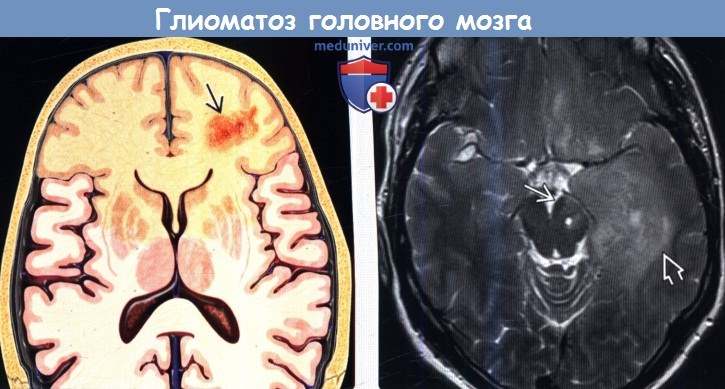
г) Патология: 1. Общие характеристики глиоматоза головного мозга: 2. Стадирование и классификация глиоматоза головного мозга: 3. Макроскопические и хирургические особенности: 4. Микроскопия: д) Клиническая картина глиоматоза головного мозга: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение глиоматоза головного мозга: е) Диагностическая памятка: ж) Список литературы:
— Также рекомендуем «Пилоцитарная астроцитома на КТ, МРТ» Редактор: Искандер Милевски. Дата публикации: 28.3.2019 |
Глиоматоз головного мозга на МРТа) Терминология: б) Визуализация глиоматоза головного мозга: в) Дифференциальный диагноз:
г) Патология: д) Клиническая картина глиоматоза головного мозга: — Также рекомендуем «Диагностика глиоматоза головного мозга по КТ, МРТ» Редактор: Искандер Милевски. Дата публикации: 28.3.2019 |
Узнать больше о других заболеваниях на букву «Ц»:
Церебральный васкулит;
Церебральный глиоматоз;
Цистицеркоз головного мозга.
 Церебральный глиоматоз — это диффузная опухоль, нередко охватывающая одновременно несколько долей головного мозга, инфильтрируя их атипичными глиальными клетками.
Церебральный глиоматоз — это диффузная опухоль, нередко охватывающая одновременно несколько долей головного мозга, инфильтрируя их атипичными глиальными клетками.
Основные симптомы: прогрессирующие нарушения когнитивных способностей, мозжечковый синдром, эпилептические пароксизмы, спастический парез, цефалгия, нарушение функции черепных нервов.
Диагностика включает ЭЭГ, биопсию инфильтрата, МРТ головного мозга.
Лечение включает химиотерапию, скомбинированную с лучевой терапией, а также паллиативная терапия.
Общие сведения
Впервые понятие «церебральный глиоматоз» ввели в 1938 году. Это редкая опухоль головного мозга, которая встречается до 8 случаев в год. Наиболее подвержены этой патологии лица мужского пола в возрасте 40-60 лет.
Этиология глиоматоза
Наиболее вероятная причина перерождения глиальных клеток — мутация генов IDH1 и IDH2. В свою очередь, возникновение мутаций в генах возможна из-за следующих причин:
- Генетическая склонность к онкологическим патологиям нервной системы. Чаще всего она прослеживается при таких наследственных патологиях, как синдром Ли-Фраумени, нейрофиброматоз, а также болезни Гиппеля-Линдау.
- Угнетение иммунитета. Чаще всего иммуносупрессия встречается при затяжном течении хронической болезни, лечения глюкокортикоидами и цитостатиками. Все это приводит к ослаблению противоопухолевой защиты организма и росту числа онкоклеток.
- Мутагенные факторы. К причинам онкогенеза можно отнести радиоактивное излучение, некоторые вирусы (вирус герпеса, цитомегаловирус), загрязнение окружающей среды, некоторые ингредиенты, содержащиеся в продуктах, наподобие красителей и консервантов. Все перечисленные факторы способны спровоцировать клетки к их перерождению в онкоклетки.
Патогенез глиоматоза
 Мутации генов IDH1 и IDH2 приводят к блокировке синтеза пентозы, а вместо нормального карбоксилирования в изоцитрат пентоза переходит в 2-гидроксиглутарат, который является онкогенным метаболитом. Вследствие нарушения клеточных реакций клетки становятся атипичными и начинают бесконтрольное деление.
Мутации генов IDH1 и IDH2 приводят к блокировке синтеза пентозы, а вместо нормального карбоксилирования в изоцитрат пентоза переходит в 2-гидроксиглутарат, который является онкогенным метаболитом. Вследствие нарушения клеточных реакций клетки становятся атипичными и начинают бесконтрольное деление.
Церебральный глиоматоз обычно захватывает несколько долей, может распространяться в оба полушария, но при этом носит диффузный характер и не образует типичных опухолевых узлов. При микроскопическом исследовании опухолевый очаг будет представлен глиальными клетками в форме астроцитов или олигодендроглиоцитов.
Классификация глиоматоза головного мозга
Церебральный глиоматоз делят на отдельные типы в зависимости от морфологии атипичных клеток:
- Астроцитарный. Это самый распространенный тип глиоматоза, который способен перерождаться в более злокачественный вариант — глиобластомный. Степень злокачественности атипичных астроцитов вторая либо третья.
- Олигодендроглиальный. также, как и в астроцитарном типе, имеет II-III степень злокачественности. Возможно злокачественное перерождение олигодендроглиоцитов в глиобластомный тип.
- Глиобластомный. Это самый тяжелый злокачественный процесс IV степени злокачественности, который представлен атипичными низко дифференцированными клетками, возникших вследствие перерождения предыдущих вариантов или как первичный тип мутации.
Также существует деление глиом в зависимости от результатов генетического тестирования. В случае обнаружения дефектных генов IDH1 или IDH2 новообразование относят к классу имеющей мутацию IDH. Если результат генетического тестирования оказался отрицательным, то опухоль диагностируется, как IDH-дикого типа. Если же IDH-тестирования по каким-то причинам недоступно, то новообразование получает категорию NOS.
Симптоматика глиоматоза
На начальных стадиях развития новообразования симптомы минимальны либо отсутствуют вовсе, несмотря на обширность поражения центральной нервной системы. Кроме того, отсутствуют какие-либо специфичные проявления болезни.
При глиоматозе возможно проявление парезов различного характера и выраженности в зависимости от области поражения. Также для этой болезни характерна мышечная слабость, гипертонус спастического характера, усиление сухожильных рефлексов. Возможны такие сенсорные дисфункции, как парестезии и гиперестезия глубокого типа.
Из когнитивных нарушений возможна деменция, амнезия, апраксия, агнозия и акалькулия с их постепенным прогрессированием. Также возможны такие расстройства, как эйфория, агрессивность, изменение поведения и прочие психические нарушения.
Нередко встречается нарушение функции черепно-мозговых нервов. Характерно для глиоматоза и повышение внутричерепного давления, которое проявляется цефалгией диффузного характера со рвотой, ощущением давления на глаза, тошнотой, не связанной с пищевым расстройством. При поражении мозжечка возникает мозжечковая атаксия, характеризующаяся нистагмом, дискоординацией и неустойчивой ходьбой, отрывистой речью, несоразмерными движениями и изменением почерков в сторону увеличения размера букв.
Возможные осложнения
В случае поражения IX, Х и XII пар нервов возникает бульбарный синдром, характеризующийся нарушением глотания с постоянным поперхиванием. Это может привести к аспирационной пневмонии. При поражении центральных двигательных нейронов с развитием спастического пареза возможно развитие контрактуры суставов.
В случае пирамидальных и мозжечковых расстройств больной будет прикован к постели, что может спровоцировать пролежни и застойную пневмонию. Если же онкопроцесс затронул церебральный ствол с сосудистым и дыхательным центрами, то это может вызвать опасные осложнения, ставящие жизнь под угрозу.
Диагностика церебрального глиоматоза
 Основная сложность своевременной диагностики — отсутствие специфичных симптомов. Раньше глиоматоз обнаруживали лишь на вскрытии. Сегодня же заболевание можно определить по результатам биопсии и МРТ головного мозга. Основная диагностика включает следующие исследования:
Основная сложность своевременной диагностики — отсутствие специфичных симптомов. Раньше глиоматоз обнаруживали лишь на вскрытии. Сегодня же заболевание можно определить по результатам биопсии и МРТ головного мозга. Основная диагностика включает следующие исследования:
- ЭЭГ. Электроэнцефалография способна зарегистрировать изменения биоэлектрической активности диффузного характера.
- МРТ. Визуализировать опухоль возможно только в режиме Т2 магнитно-резонансной томографии, где будут видны зоны с атипичными клетками. Другие способы диагностики с помощью томографии не способны выявить злокачественный процесс.
- Биопсия. Этот метод хоть и не является золотым стандартом, но позволяет оценить степень злокачественности и морфологический тип опухоли.
- IDH-типирование. Это метод, основанный на генетической ПЦР-диагностике, помогает выбрать верную лечебную стратегию, а также делать более точные прогнозы.
- Дифференциальная диагностика церебрального глиоматоза включает исключение следующих патологий:
- Глиобластомы и лимфомы ЦНС. Их можно дифференцировать с помощью МРТ.
- Энцефалит. Как правило, он имеет эпидемиологический анамнез, в отличие от глиобластом.
- Прогрессирующая лейкоэнцефалопатия. Ее развитие обычно происходит на фоне ВИЧ вследствие активации полиомавируса. ДНК вируса выявляют в цереброспинальной жидкости, тем самым исключая злокачественное происхождение.
Лечение глиоматоза
Так как оперативная эрадикация малоэффективна из-за диффузного характера опухоли, то основными терапевтическими средствами являются:
- Лучевая терапия. Проводится радиологическое церебральное облучение. Максимально выраженный эффект достигается при IMRT-облучении, позволяя менять интенсивность воздействия на разные участки мозга.
- Химиотерапия. Лечение проводится приемом курса цитостатиков: темозоломид, кармустин и карбоплатин. Максимальный эффект достигается при комбинированном приеме препаратов, однако курсы периодически требуется прерывать из-за выраженных побочных эффектов средств. Всегда проводится в комбинации с лучевой терапией.
- Паллиативная терапия. Направлена на устранение симптомов болезни, а также для минимизации побочных эффектов радио- и химиотерапии. Используются анальгетики, антиэметики, антиконвульсанты, психотропные и противоотечные препараты.
Также поиском новых способов лечения занимается генная инженерия, пытаясь найти решение, которое приведет к естественной гибели клетки — ее апоптозу. Также ведутся разработки новых способов воздействия на биохимическую основу опухолевых клеток, которые позволят эффективно устранять онкоклетки фармакологическими средствами.
Профилактика
 Специфическая профилактика глиоматоза пока не разработана. К неспецифическим способам предупреждения болезни является своевременное лечение вирусных заболеваний, склонных к длительному циркулированию в организме человека, поддержание и укрепление иммунитета, а также минимизация воздействия онкогенных факторов.
Специфическая профилактика глиоматоза пока не разработана. К неспецифическим способам предупреждения болезни является своевременное лечение вирусных заболеваний, склонных к длительному циркулированию в организме человека, поддержание и укрепление иммунитета, а также минимизация воздействия онкогенных факторов.
Прогноз
В среднем после подтверждения диагноза продолжительность жизни больных составляет пару лет, хотя известны случаи, когда пациенты проживали 10 лет и больше. Было доказано, что на прогноз влияет тип мутации: изменения IDH1/2 увеличивают срок жизни больных, в то время как IDH-дикий тип негативно влияет на продолжительность жизни. В целом глиоматоз головного мозга — это патология, приводящая к летальному исходу.