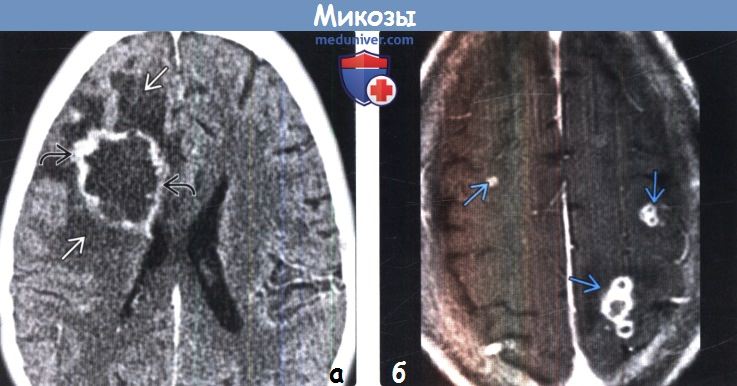
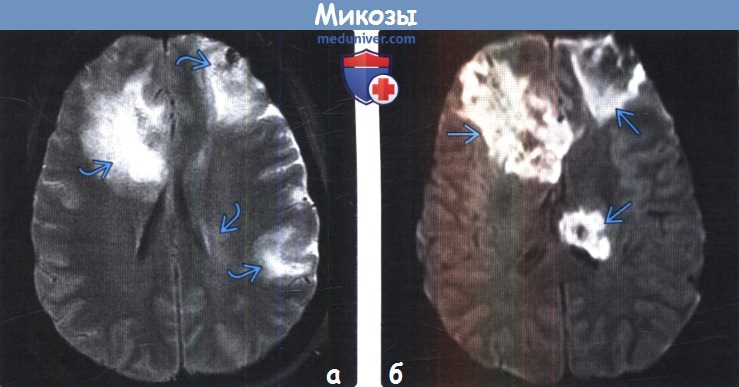
Грибковые поражения мозга на мрт
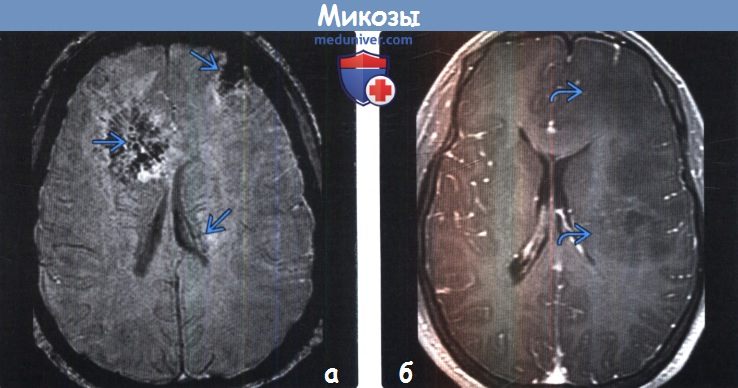
Диагностика грибковой инфекции головного мозга по КТ, МРТа) Определение: б) Визуализация: 1. Общие характеристики грибковой инфекции головного мозга:
2. КТ признаки грибковой инфекции головного мозга: 3. МРТ признаки грибковой инфекции головного мозга: 4. Ангиография: 5. Радионуклидная диагностика: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика: 1. Новообразование с локальной инвазией основания черепа: 2. Множественные поражения головного мозга с кольцевым характером контрастирования: г) Патология: 1. Общие характеристики грибковой инфекции головного мозга: 2. Макроскопические и хирургические особенности: 3. Микроскопия:
д) Клиническая картина: 1. Проявления грибковой инфекции головного мозга: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: ж) Список литературы:
— Вернуться в оглавление раздела «Лучевая медицина» Редактор: Искандер Милевски. Дата публикации: 16.4.2019 |
Иойлева Е.Э., Гаджиева Н.С., Кривошеева М.С.
Актуальность
Микотические поражения головного мозга заметно участились. Это связано не только с совершенствованием диагностических тестов, но, в большей степени, с применением лекарственных средств (антибиотиков, цитостатиков, кортикостероидов и др.), способствующих активации возбудителей грибковых заболеваний, а также со снижением резистентности организма человека в связи со снижением иммунитета. Микозы мозга часто не имеют специфической клинической картины, позволяющей провести четкую дифференциальную диагностику. Они могут имитировать другие заболевания нервной системы, отражая в большей мере локализацию процесса, нежели его этиологическую специфику.
Микозы центральной нервной системы отличает полиморфизм клинической картины. Они могут протекать по типу менингита, менингоэнцефалита, объемного внутричерепного процесса, а также сопровождаться психическими расстройствами, аллергическими реакциями. В связи с этим диагностика микозов нервной системы затруднена, а лечение, которое даже на современном уровне разработано недостаточно для данной группы тяжелых по течению и исходу процессов, проводится с запозданием. Трудности ранней диагностики микозов ЦНС связаны с неспецифичностью клинической картины в начальном периоде болезни и сложностью проведения микологического обследования. В настоящее время специалисты все чаще сталкиваются с кожными и/или висцеральными проявлениями микотического поражения. Поражения головного мозга при этом нередко остаются нераспознанными.
До настоящего момента указаний на микотический процесс головного мозга в виде множественных очаговых образований с вовлечением в патологический процесс зрительных нервов нами в доступной литературе не обнаружено. Надеемся, что представленный нами клинический случай микотического поражения ЦНС на фоне стероидного и цитостатического лечения криоглобулинемического васкулита с поражением почек и зрительного нерва будет интересен специалистам.
Клинический случай
Пациент О. наблюдался у окулистов в различных медицинских учреждениях с 2003 по 2013 гг. В течение этого периода офтальмологический диагноз неоднократно менялся – застойный диск зрительного нерва (ДЗН), почечная нейроретинопатия, частичная атрофия ЗН. Из анамнеза жизни выявлено, что с 2002 г. пациент отмечал периодически возникающую головную боль, боли в поясничной области и коленных суставах. В январе 2002 г. в связи с отеками, микрогематурией, головной болью, одышкой и высыпаниями в области лица был госпитализирован в отделение нефрологии ГКБ им. С.П. Боткина, где был диагностирован нефротический синдром с нарушением азотовыделительной функции почек на фоне криоглобулинемического васкулита. Проведена патогенетическая терапия – 60 мг преднизолона ежедневно, «пульстерапия» циклофосфаном с суммарной дозой около 9 г, процедуры ультрафильтрации крови, антикоагулянты. В ноябре 2002 г. выполнена почечная биопсия, по результатам которой выставлен диагноз мезангиокапиллярного (лобулярного) гломерулонефрита. К концу 2002 г. на фоне лечения процесс перешел в стадию ремиссии – снизился уровень креатинина плазмы крови до 2,2 мг%, белка в моче – до 0,06 гл; исчезли отеки мягких тканей, восстановилась функция суставов и состояние кожных покровов, нормализовалось АД. Пациент принимал поддерживающую дозу преднизолона – 5 —7,5 мг. В течение последующих 3 лет пациент более 10 раз лечился в стационаре. На фоне лечения были отмечены такие осложнения, как стероидный диабет, герпетическая инфекция, кандидоз, остеодистрофия.
Постепенное снижение зрительных функций, отмеченное впервые в процессе лечения основного заболевания, заставило пациента обратиться за помощью в «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России в августе 2003 г. Пациент О. 42 лет предъявил жалобы на преходящий туман, отсутствие четкости изображения. Больному проведено стандартное офтальмологическое обследование (визометрия, кинетическая периметрия, тонометрия). Выявлено: Visus OD=0,6 н/к, OS=0,1 н/к; сужение поля зрения правого глаза с носовой стороны до 10° от центра, парацентральные скотомы, поле зрения левого глаза – центральные и парацентральные скотомы; ВГД – 14/16 mm Hg соответственно.
Офтальмоскопически: ОU – ДЗН бледно —розовый, проминирует в стекловидное тело, границы стушеваны.
Для исключения органической патологии головного мозга пациент был направлен на МРТ головного мозга. Было выявлено 2 участка высокой плотности в височной и лобной долях, которые были расценены как метастазы на отдалении, отек и сдавление вещества головного мозга. Онкологам после проведения онкообследования (ректо — и колоноскопия, эндоскопическая гастродуоденоскопия, УЗИ органов брюшной полости, почек, щитовидной железы, предстательной железы, рентгенография грудной клетки) первичный очаг выявить не удалось. Проведен курс паллиативной лучевой терапии. Повторная МРТ головного мозга, проведенная в 2005 г., выявила множественные очаговые образования (рис. 3).
Вновь подтверждено метастатическое поражение головного мозга. С 2004 по 2006 гг. ежегодно наблюдался у окулиста. Острота зрения была стабильной. Офтальмоскопически: OD – ДЗН деколорирован с височной стороны, наружная граница четкая, внутренняя стушеванная.
Периферически – множественные друзы сетчатки. OS – ДЗН бледно —розовый, границы стушеваны. Макулярная область без особенностей, множественные друзы сетчатки (рис. 1). ОКТ: OD – истончение слоя нервных волокон в нижнем и темпоральном сегментах ЗН. Истончение слоя нейроэпителия в макулярной зоне. OS – ДЗН не изменен. Начальное истончение слоя нейроэпителия в макулярной зоне (рис. 2).
В июне 2006 г. во время пребывания в Брянской области развился эписиндром (3 судорожных припадка за ночь). Госпитализирован в неврологическое отделение местной больницы, назначены противосудорожные препараты.
В октябре 2006 г. повторно госпитализирован в неврологическое отделение для контрольного обследования и коррекции терапии. По данным МРТ головного мозга от 15.11.2006 г. выявлено кровоизлияние в зоне подкорковых ядер слева в стадии обратного развития на фоне отека головного мозга. Консультация нейрохирурга: кавернозные ангиомы головного мозга с повторным кровоизлиянием. Открытое хирургическое вмешательство не показано.
В ноябре 2006 г. проконсультирован нейрохирургом в в НИИ нейрохирургии им. Н.Н. Бурденко.
Диагноз: многоочаговые поражения головного мозга, более вероятно, сосудистого генеза. Эписиндром.
Рекомендован постоянный прием финлепсина 0,2 г 3 раза в день.
В 2008 г. пациент был прооперирован в отделении нейрохирургии – удаление объемного образования заднелобной доли слева. Биопсия выявила фрагменты мозговой ткани с выраженными фиброзными разрастаниями, выраженными признаками хронического воспалительного процесса с формированием массивных периваскулярных инфильтратов, большим количеством макрофагов, микроочагами гнойного расплавления, отложениями гемосидерина, выраженными расплавлениями глии. В одном из участков обнаружено скопление мицелия. Гистологические данные – грибковое поражение головного мозга.
По данным послеоперационного офтальмологического обследования в 2008 г.:
Visus OU=0,06, сужение полей зрения с носовой стороны до 10°, центральная скотома.
Электрическая лабильность OD – 26 имп.сек. (значительное снижение), OS – 31 имп.сек. (умеренное снижение).
Офтальмоскопия: OU – ДЗН бледный, границы четкие, в центральной зоне сетчатки множественные белые очаги. ОКТ: OU – выраженное истончение слоя нервных волокон.
В течение периода 2008 —2012 гг. пациент получал интенсивное лечение в виде курсов консервативной терапии со слабоположительной динамикой.
МРТ от 10.03.2010 г.: картина послеоперационных изменений левой лобной области. Очаговые изменения вещества мозга. Признаки лейкодистрофии.
Пациент регулярно наблюдается нейрохирургом и неврологом, получает противосудорожную терапию. В августе 2013 г. Visus OD=0,1 OS=0,3 (н/к). Поле зрения без динамики. OU – ДЗН бледный, границы четкие, в центральной зоне сетчатки множественные друзы.
Заключение
Сложность диагностики грибковых поражений головного мозга обусловлена отсутствием специфической клинической, МРТ — и рентгенологической картины заболевания. В представленном случае развитие микотического внутримозгового процесса связано с применением лекарственных средств (антибиотиков, кортикостероидов и др.), которые применялись длительно с целью лечения основного заболевания. При проведении такой массивной медикаментозной терапии не было назначено противогрибковых средств. Пациент в течение нескольких лет наблюдался по поводу метастатического поражения головного мозга. Лишь после проведенной нейрохирургической операции по удалению объемного образования заднелобной доли слева и гистологического подтверждения микотической природы очагов был выставлен окончательный диагноз. Ошибочная трактовка данных МРТ и заключение о наличии метастазов головного мозга не позволили проводить своевременное лечение глаз у данного пациента, а отсроченное проведение адекватной терапии привело к неблагоприятному исходу и инвалидизации больного.
Выводы
1. Грибковые инфекции чаще должны учитываться неврологами при дифференциальной диагностике заболеваний мозга, особенно при поражениях, не укладывающихся в типичную клиническую картину, а также при неэффективности проводимой терапии.
2. КТ, МРТ мозга не всегда позволяют диагностировать микотические поражения головного мозга в связи с отсутствием специфической картины заболевания.
3. Прогноз лечения оптической нейропатии и атрофии ЗН в результате микотического поражения головного мозга зависит как от специфического лечения его офтальмологических проявлений, так и своевременной диагностики и лечения основного заболевания.