Ишемическая болезнь мозга на мрт

МРТ в диагностике нарушений мозгового кровообращения.
Нарушение мозгового кровообращения – это актуальнейшая медико-социальная проблема настоящего времени, представляющая собой группу заболеваний, проявляющихся хроническим или острым нарушением гемодинамики в сосудах головного мозга, ведущих к снижению церебрального кровоснабжения.
В связи с прогрессирующим общим старением населения, т.е. увеличением количества лиц пожилого возраста в популяции, общая численность больных острым или хроническим нарушением мозгового кровообращения увеличивается из года в год.
Одним из наиболее информативных среди современных методов нейровизуализации является метод МРТ диагностики.
Только благодаря современным программам, используемым в МРТ диагностике, стало возможным распознавание признаков нарушения мозгового кровообращения уже в первые 24 часа.
Согласно современной классификации, нарушения мозгового кровообращения подразделяются на:
- Острые нарушения мозгового кровообращения: ишемический инсульт, геморрагический инсульт, преходящие нарушения мозгового кровообращения.
- Хронические нарушения мозгового кровообращения (дисциркуляторные энцефалопатии гипертонического и атеросклеротического генеза.
1. Острые нарушения мозгового кровообращения
Преходящие нарушения мозгового кровообращения – представляют собой остро возникающие нарушения мозгового кровообращения, проявляющиеся общемозговой или очаговой симптоматикой длительностью не более 24 часов. Их называют также транзиторными ишемическими атаками (ТИА) по причине того, что в их основе лежит преходящая ишемия в бассейне одного или нескольких сосудов головного мозга.

Первые часы ОНМК. Изменения в области правого островка демонстрирует только программа DW insult.
В отличие от преходящих нарушений мозгового кровообращения для инсультов характерны стойкие нарушения мозговых функций различной степени выраженности.
Инсульты по характеру патологического процесса делят на ишемические и геморрагические.
В списке заболеваний, приводящих к формированию ишемического инсульта, на первом месте находится атеросклероз, зачастую на фоне сахарного диабета. Кроме того частой причиной выступает гипертоническая болезнь, также в сочетании с атеросклерозом.
Между тем существует множество заболеваний, способных осложняться инсультом, из которых следует назвать клапанные пороки сердца с эмболиями, гематологические заболевания (лейкозы, эритремии), васкулиты при коллагенозах.
Этиопатогенетическим фактором, непосредственно приводящим к снижению тока крови по сосудам, является стеноз и окклюзия сосудов головного мозга. В части случаев роль играют сосудистые мальфомации и (достаточно редко) шейный остеохондроз с патологией межпозвонковых дисков – при инсультах в вертебро-базиллярном бассейне.
Триггерным фактором в развитии инсульта нередко выступает психическое и физическое перенапряжение (стресс, переутомление, перегрев, переохлаждение).
Главным патогенетическим условием развития инсульта является дефицит притока крови к определенному участку вещества головного мозга с формированием зоны гипоксии и дальнейшим некрозообразованием. Величина участка ишемического инсульта зависит от степени развития коллатерального кровообращения.
Клинически ишемический инсульт характеризуется преобладанием очаговой симптоматики над общемозговой, а также тесной связью очаговых симптомов с бассейном кровоснабжения конкретного сосуда головного мозга.
Симптоматика нарастает постепенно, на протяжении нескольких часов, а иногда и дней. Возможна смена нарастания симптомов их ослаблением (мерцание симптомов на начальных этапах инсульта).
Ишемический инсульт наиболее часто развивается в каротидном бассейне. В вертебро-базиллярном — несколько реже.
При поражениях крупных (магистральных) артерий развиваются обширные, территориальные, инсульты соответственно зоне кровоснабжения пораженного сосуда. Вследствие повреждения мелких артерий формируются лакунарные инсульты с мелкими очагами поражения.

Бассейн кровоснабжения левой верхней мозжечковой артерии, острая стадия НМК.

Зона подострого ишемического НМК, в бассейне правой средней мозговой артерии. В режиме Т1 визуализируется симтом «вуалирования»- изоинтенсивность МР-сигнала.

Подострая стадия ишемического НМК. При внутривенном контрастировании определяется накопления КВ в бороздах на уровне зоны ишемии (гиральный тип усиления).

Зона хронического ишемического НМК, в бассейне левой задней мозговой артерии.

Ишемическое ОНМК, ствол мозга (подострый период)

Одно из преимуществ МРТ в оценке последствий инсульта – возможность визуализировать нисходящую Валлеровскую дегенерацию аксонов в стволе мозга и кортико-спинальном тракте на стороне поражения.

Кортикальное ишемическое НМК

Лакунарное ишемическое ОНМК на фоне хронической сосудистой недостаточности.
Некоторые инфаркты при дисциркуляторной энцефалопатии протекают бессимптомно. Это «немые» инфаркты, которые, как правило, локализуются в глубоких отделах мозга и диагностируются только при МРТ. Этот случай показывает возможности выявление очага ограниченного ишемического ОНМК базальных ядер слева на фоне хронической ишемии.

FLAIR DWI
Выраженная сосудистая энцефалопатия с наличием множественных очагов хронической ишемии, лакунарных постишемических кист. Программа ДВИ четко показывает фокус острого ОНМК в базальных ядрах справа на фоне лейкодистрофии.

Ишемической инсульт в бассейне левой средней мозговой артерии. Отсутствие феномена пустоты потока на уровне интракраниального отдела левой ВСА (признаки замедления кровотока).

Ишемический инсульт в ВББ слева. Отсутствие феномена пустоты потока на уровне экстракраниального отдела левой позвоночной артерии (признаки замедления кровотока).

Постишемическая лакунарная киста с перифокальным глиозом (средняя треть corona radiata справа)
Развитие геморрагического инсульта чаще всего обусловлено гипертонической болезнью на фоне атеросклероза. В некоторых случаях причиной кровоизлияний может быть патология судов (врожденные ангиомы, аневризмы сосудов), а также другие причины артериальной гипертензии (феохромацитома, заболевания почек, СКВ, аденома гипофиза и др.).
происходит пропитывание плазмой крови стенки сосуда с нарушением ее трофики и последующей деструкцией, формированием микроаневризм, разрывами сосудов и выходом свободной крови в вещество головного мозга, т.е. развитие инсульта по типу гематомы. Кроме того возможно формирование инсульта по типу геморрагического пропитывания, в основе которого лежит механизм диапедеза.
В случаях кровоизлияний в мозг, обусловленных разрывом сосуда, зачастую происходит прорыв крови в желудочки мозга или субарахноидальное пространство.
Нередко крупный геморрагический инсульт сопровождается выраженным отеком, что приводит к смещению срединных структур головного мозга, различным типам вклинения, деформациям ствола мозга с последующим развитием вторичных мелких кровоизлияний.
Развитие геморрагического инсульта происходит, как правило, днем, во время активной физической деятельности. Характерно появление как общемозговых, так и очаговых симптомов. Внезапная резкая головная боль, нарушение сознания, тахикардия, учащенное громкое дыхание, развитие гемипареза или гемиплегии – типичные начальные симптомы кровоизлияния. Нарушение сознания варьирует от сопора до глубокой комы с утратой всех рефлексов, нарушением ритма дыхания, значительным повышение артериального давления, гиперемией кожных покровов, потоотделением, напряженным пульсом. Иногда отмечаются анизокария, расходящееся косоглазие, парез взора, гемиплегия, редко – менингиальные симптомы.

Внутримозговая гематома (граница острой и ранней подострой стадий – 3 суток), осложнившаяся внутрижелудочковым кровоизлиянием.

Внутримозговая гематома, поздний подострый период (14-21 день) с перифокальным отеком вокруг гематомы.

Внутримозговая гематома правой теменной доли. Граница поздней подострой и ранней хронической стадии. В Т2-ВИ виден ободок гемосидерина (стрелка).
Хочется подчеркнуть возможность МРТ в выявлении последствий геморрагического поражения – остается хорошо дифференцируемый по Т2 ободок гемосидерина, недоступный для визуализации при других методах нейровизуализации.

Стрелками показан ободок гемосидерина по периферии постишемической кисты.
2. Хронические нарушения мозгового кровообращения
Хронические нарушения мозгового кровообращения – это прогрессирующая форма цереброваскулярной патологии, характеризующаяся многоочаговым или диффузным ишемическим поражением головного мозга с постепенным развитием неврологических и психологических нарушений.
Основными причинами, вызывающими хроническое расстройство мозгового кровообращения, являются артериальная гипертензия, атеросклероз сосудов головного мозга, заболевания сердца, сопровождающиеся сердечной недостаточностью.
Клинически хронические нарушения мозгового кровообращения проявляются расстройствами в эмоциональной сфере, нарушением равновесия, ходьбы, ухудшением памяти и др. когнитивных функций, псевдобульбарными нарушениями, нейрогенными расстройствами мочеиспускания, приводящие со временем к дезадаптации больных.
Характерным проявлением ДЭП на МР-томограммах является наличие множественных очагов глиоза.

В белом веществе левой лобной и обеих теменных долей, преимущественно субкортикально, выявлены множественные мелкие очаги хронической ишемии (большинство локализованных в бассейне правой средней мозговой артерии).
Проявлением хронической ишемии является также развитие выраженных дистрофических изменений белого вещества паравентрикулярной локализации – лейкоареоз.

Выраженные дистрофические изменения белого вещества паравентрикулярной локализации – лейкоареоз.

Сочетание мультифокальных очаговых изменений с диффузной кортикальной церебральной атрофией.

Согласно актуальным статистическим данным, ишемия головного мозга диагностируется у каждого четвертого жителя нашей страны. Как правило, данное явление носит возрастной характер, однако, все чаще ее симптомы наблюдаются у представителей молодого поколения (до 40 — 45 лет). Для того, чтобы минимизировать негативные последствия этого опасного заболевания, необходимо своевременно обратиться к специалистам и прислушаться к их профессиональным рекомендациям.
Симптомы ишемии головного мозга
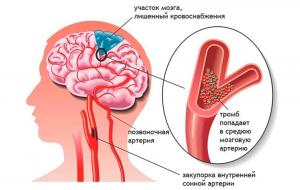 К сожалению, с возрастом кровеносные сосуды теряют свою эластичность, в результате чего многие органы и системы организма испытывают, так называемое, «кислородное голодание». При этом наибольшему риску подвержены ткани головного мозга, в которых происходит гибель нейронов, отвечающих за жизненно важные функции. Кроме того, причинами возникновения ишемии мозга могут быть следующими:
К сожалению, с возрастом кровеносные сосуды теряют свою эластичность, в результате чего многие органы и системы организма испытывают, так называемое, «кислородное голодание». При этом наибольшему риску подвержены ткани головного мозга, в которых происходит гибель нейронов, отвечающих за жизненно важные функции. Кроме того, причинами возникновения ишемии мозга могут быть следующими:
- нарушение сердечной деятельности;
- артериальная гипертензия;
- повышение свертываемости крови;
- нарушения обмена веществ;
- заболевания щитовидной железы.
Самостоятельно диагностироватьзаболевание достаточно сложно, так как зачастую ее симптомы не вызывают серьезных опасений у человека. Признаки ишемии головного мозга на ранних этапах:
- неконтролируемые перепады настроения;
- расфокусировка внимания;
- нарушения ритма сна (сонливость или бессонница).
Далее могут появится такие симптомы, как:
- тошнота, головокружение;
- приступы мигрени;
- периодические провалы в памяти;
- онемение (чувство холода) в конечностях.
В том случае, если на начальном этапе развития заболевания не предприняты экстренные лечебные меры, ишемия головного мозга быстро прогрессирует. У человека, длительное время страдающего данным недугом, наблюдаются:
- периодические обмороки;
- явные проблемы с речью;
- головные боли, сопровождающиеся рвотой;
- хроническая бессонница;
- нарушение координации движений.
Вышеперечисленные признаки свидетельствуют о высокой вероятности приближения инсульта.
Получить консультацию по МРТ диагностике
Консультация по услуге ни к чему Вас не обязывает
Степени ишемии головного мозга
В современной медицинской практике существуют три степени классификации данной патологии.
Первая степень
Первая степень недуга характерна незначительным расстройством умственной деятельности. Как правило, пациенты страдающие ишемией, испытывают определенные трудности с фокусировкой внимания и выполнением задач, требующих сосредоточенности. Явных симптомов, ограничивающих жизнедеятельность, у них не наблюдается, однако, некоторые признаки заболевания уже заметны:
- болевые ощущения (онемение) в конечностях после незначительных физических нагрузок;
- «шаркающая» походка;
- повышенная раздражительность.
Вторая степень
Признаки второй степени ишемии головного мозга более очевидны. Пациенты с данным диагнозом страдают расстройством внимания, с большим трудом справляется с простыми интеллектуальными задачами, а в ряде случаев — теряет часть приобретенных жизненных и профессиональных навыков.
Третья степень
У пациентов с третьей степенью ишемии наблюдаются расстройства неврологического характера, включая нарушения координации движений, недержание мочи, трудности с ориентированием в пространстве. Нередко возникает дисфункция процессов мышления, речи и памяти. Несвоевременная госпитализация грозит распадом личности, инсультом и кровоизлиянием в мозг.
Диагностика ишемии головного мозга
Крайне важно диагностировать недуг на его ранних стадиях, что значительно сократит сроки лечения и реабилитации пациента. Стоит напомнить о том, что качественное медицинское обследование можно пройти исключительно в клинических условиях. Консультация специалиста и МРТ в Тушино позволят оперативно определить нарушения в системе кровоснабжения и принять эффективные меры для улучшения состояния больного.
Лечение ишемии головного мозга
В связи с тем, что лечение данного заболевания является довольно сложным и длительным процессом, специалисты рекомендуют внимательно отнестись к своему самочувствию и при возникновение каких-либо признаков недуга незамедлительно обращаться за медицинской помощью.
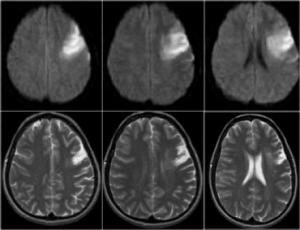 В случае диагностирования ишемии головного мозга, пациенту назначают комплекс лечебных процедур, включающих:
В случае диагностирования ишемии головного мозга, пациенту назначают комплекс лечебных процедур, включающих:
- физиотерапию и сеансы массажа, улучшающие кровоснабжение различных органов и систем организма;
- гипокситерапию (для интенсивного наполнения тканей кислородом);
- лекарственную терапию (для восстановления кровотока и стабилизации артериального давления);
- хирургическая операция (для устранения атеросклеротических бляшек).
Как правило, лечение ишемии головного мозга сочетают с терапией других органов и систем организма. В процессе терапии не менее важна профессиональная консультация различных специалистов. Невролог в Тушино, обладающий многолетним стажем, поможет не только исключить посторонние симптомы, но и назначить грамотное сопутствующее лечение недуга.
Получить консультацию по приему невролога
Консультация по услуге ни к чему Вас не обязывает
Профилактические меры
Не стоит забывать о том, что хроническая ишемия головного мозга — тяжелый и опасный недуг, требующий регулярного медикаментозного лечения.
Согласно рекомендациям специалистов, профилактику данного заболевания необходимо проводить с раннего возраста. По мнению врачей, самый эффективный способ предотвратить возникновение ишемии головного мозга — здоровый образ жизни: минимум стрессов, отказ от вредной пищи и вредных привычек, а также регулярные занятия спортом.
МРТ и КТ-диагностика ишемического инсульта
Определение
Ишемический инфаркт (инсульт) – органическое поражение ЦНС, вызванное острым нарушением мозгового кровообращения с развитием ишемии нервной ткани и появлением инфаркта, сопровождающееся характерными морфологическими проявлениями на визуализации (МРТ и КТ).
Общая характеристика

Рис.1
Диффузная область поражения, затрагивающая белое вещество и кору, нарушающая дифференцировку, сглаживающая границы. На МРТ ишемический инфаркт имеет повышенный МР-сигнал по Т2, Flair и пониженный по Т1 (рис.1). Область поражения может обладать масс-эффектом, выраженным при обширных поражениях. На КТ область инсульта имеет пониженную плотность относительно неизмененного мозгового вещества (рис.2), но большую, чем ликвор (~ от 25 до 10HU).

Рис.2

Рис.3 В левой височной доле имеется область цитотоксического отёка, имеющего повышенный МР-сигнал на Flair, T2 и зона пониженной плотности на КТ в правой лобно-височной области (стрелки).

Рис.4 В левой височной доле на ИП DWI (диффузионно-взвешенное изображение) отмечается выраженное ограничение диффузии, что создаёт картину резко повышенного МР-сиигнала (характерный признак ишемического инсульта). На Т1 от указанной области имеется слабо заметный пониженный МР-сигнал и более заметный повышенный МР-сигнал по Т2 на МРТ в корональной плоскости в левой теменно-височной области.

Рис.5 На Время-пролётной ИП (TOF = time-of-fly) отмечается выпадение МР-сигнала от правой внутренней сонной артерии, обусловленное отсутствием кровотока из-за тромбоза данной артерии (стрелки). Имеется чётко дифференцированная пониженная плотность на КТ от области инсульта в правой височно-теменной области в мозговом окне (стрелка).
Фазы процесса:
- острейшая фаза (первые 6 часов),
- острая фаза (с 6 часов по 2 суток),
- подострая фаза (с 3 сутки по 2 недели),
- хроническая фаза (исход и отдаленные последствия — свыше 2 недель)
Острейшая стадия (первые 6 часов)
Острейшая стадия – время от возникновения симптомов до 6-8 часов.
На МРТ в Т2, Flair, Т1 и обычном сканировании на КТ изменений может быть не видно (нормальная анатомическая картина). Однако возможно наблюдать первые признаки на МРТ в виде едва заметного повышения МР-сигнала от области поражения на Т2 и Flair.
При использовании импульсной последовательности (ИП) DWI на МРТ с коэффициентом диффузии b=1000 область ишемического поражения в виде цитотоксического отёка может быть видна с 2,5 часов от начала развития симптомов.
С 4-5 часов от клинического манифеста заболевания на DWI (диффузионно-взвешанном изображении) должны быть выявлены уверенные признаки ишемического поражения, которые составляют так называемое «ядро» инфаркта и область «ишемической полутени» (пенумбра).
Спустя 6 часов ИП DWI уверенно должна дать ответ о наличии ишемического инфаркта или его отсутствии, однако в случае продолжающейся гипотонии или гипогликемии симптомы могут не регрессировать, а ишемия развиться спустя сутки от первых проявлений.
Семиотикой инсульта на обычных ИП (Т2, Т1 и Flair) в острейшую фазу может быть отсутствие кровотока по артерии, которая выглядит как асимметричный МР-сигнал от магистральной артерии (например, ВСА или СМА), что убедительно визуализируется с использованием ИП TOF (time-of-fly).
Контрастное усиление на МРТ в острейшую фазу не имеет существенного значения, однако в случае артериального тромбоза обнаруживается отсутствие контраста в закупоренной артерии.
Использование перфузионной ИП на МРТ (в том числе по технологии ASL) может обнаруживать снижение показателей (rCBV, rCBF, MTT) в зоне ядра инфаркта и некоторое снижение данных показателей по его окрестностям (в пенумбре).
На КТ в острую фазу отмечается набор первых признаков:
— снижение дифференцировки серого и белого вещества;
— сглаженность контуров борозд и извилин;
— может быть выявлен гиперденсный тромб в артерии (чаще всего в СМА или ВСА);
— не резко выраженная асимметрия мозговых структур в базальных ядрах.
С 4-5 часов могут быть заметны признаки понижения плотности, пораженных мозговых структур , в особенности заметные при изменении окна просмотра в бинарный (черно-белый) режим.
С использованием контрастного вещества в болюсной инфузии может быть выявлен обедненный кровоток или окклюзия мозговой артерии, вызванная тромбозм (контраст не поступает за пределы тромба).
Так же используя контраст и перфузионный протокол сканирования можно получить данные о гемодинамике (rCBV, rCBF, MTT), отражающие снижение в мозговом веществе с дифференциацией ядра инфаркта и пенумбры.

Рис.6 На ранних стадиях ишемического инсульта на КТ отмечается нарушение отчётливой дифференцировки структур базальных ядер, что является не специфическим признаком, однако иногда наблюдается (стрелки). При этом может быть визуализирован гиперденсный тромб в мозговой артерии (участок повышенной плотности в правой средней мозговой артерии — стрелка).

Рис.7 На МРТ в сверхострый период ишемии обычные импульсные последовательности могут иметь косвенные признаки или не иметь их вообще (демонстрировать нормальную анатомическую картину на Т2 и Flair при наличии симптомов), однако на DWI уже спустя 3 часа появляется повышение МР-сигнала из-за ограничения диффузии, вызванном разбуханием нервных клеток (цитотоксический отёк) и сужением межклеточных пространств.

Рис.8 На ранних стадиях ишемического инсульта, при отсутствии анатомических изменений вещества мозга могут быть выявлены нарушения кровотока при исследовании МР-ангиографии (однако это возможно только при обструкции сосуда — при атеротромботическом или кардиоэмболическом типе инфаркта!) в виде отсутствия (или снижения) МР-сигнала от тока артериальной крови (стрелка и пунктирная линия). На картах измеряемого коэффициента диффузии (ИКД) отмечается понижение МР-сигнала от области поражения в сверхострую и острую фазы ишемического инсульта (стрелки).

Рис.9 На обычных ИП МРТ (Т1 и Т2) можно так же увидеть нарушение кровотока вызванное тромбом или эмболом в крупной мозговой артерии в виде асимметрично пониженного (на Т1) или повышенного (на Т2) МР-сигнала — что характерно для отсутствия кровотока по данной артерии (в представленном случае это внутренняя сонная артерия слева — стрелки). Так же на градиентном эхо (GRE, он же Т2* или T2-hemo) или на ИП SWI (он же SWAN) можно видеть резко пониженный МР-сигнал от тромба в артерии (стрелка).

Рис.10 На ИП Т1 имеется асимметрично измененный МР-сигнал от правой внутренней сонной артерии (которая не дифференцируется — стрелка) в отличии от проивоположной ВСА, где отмечается нормальный артериальный кровоток в виде выпадения МР-сигнала (нет типичного повышения МР-сигнала на Т1 от здоровой артерии, что обусловлено параллельным сканирование относительно направления кровотока). На Т2 и Flair имеется повышение МР-сигнала от тромбированной левой внутренней сонной артерии (стрелки).
Острая стадия (с 6 часов до 2 суток)
В острую фазу выявляются все морфологические признаки ишемического инсульта. В эту фазу возникает гибель нервных клеток в ядре инфаркта и области ишемической полутени. Таким образом, тромболизис в эту фазу уже не эффективен.
При развитии цитотоксического отёка на МРТ область инсульта выглядит как диффузная зона, повышенного МР-сигнала по Т2, Flair и пониженная по Т1. В окклюзированной артерии уверенно может быть выявлен тромбоз в виде повышенного МР-сигнала от сосуда на Т2, Flair и пониженного на Т1 и T2*. На DWI имеется равномерно высокий МР-сигнал от зоны поражения, а так же имеется понижение МР-сигнала на картах измеряемого коэффициента диффузии (ИКД или ADC).
На КТ в острой фазе так же хорошо дифференцируется вся область поражения в виде участка с утратой дифференцировки отдельных мозговых структур с понижением её плотности. Контрастирование в острую фазу не обнаруживает никаких патологических участков накопления контраста, за исключением отсутствия контрастирования тромбированного сосуда в том случае если тромбоз сохраняется, а в случае лизиса сгустка и реканализации кровотока – контраст симметрично заполняет ранее пораженный сосуд.

Рис.11 На КТ в острую фазу ишемического инсульта отмечается чётко дифференцируемая гиподенсная зона, затрагивающая серое и белое вещество, приводя к отсутствию различия отдельных анатомических структур мозга (стрелки). Так же заметно выделяется тромб в артерии (стрелка).

Рис.12 На МРТ в режиме Flair (Tirm) и Т2 отмечается зона повышенного МР-сигнала в участке мозга, пораженном ишемическим инсультом (стрелки на рис.12). Кроме того, имеется максимальная интенсивность МР-сигнала на DWI от области поражения инсультом.

Рис.13 Ишемический инсульт в левой теменной доле — повышенный МР-сигнал по Flair, T2 и DWI.
Подострая стадия (3 сутки — 2 недели)
В подострой фазе разрушается гематоэнцефалический барьер (ГЭБ) и отмечается появление вазогенного отёка, что приводит к разбуханию области ишемического инфаркта, может увеличить масс-эффект и в случае обширного поражения вызвать осложнения в виде вклинения поясной извилины под фалькс (что приведет к сдавлению ПМА и может послужить причиной расширения области инфаркта), вклинению миндалин мозжечка в большое затылочное отверстие (что может вызвать гидроцефалию с внутричерепной гипертензией и угнетение центров продолговатого мозга).
При крупных ишемических инфарктах, когда возникает поражение всей гемисферы большого мозга или всего мозжечка могут быть эффективны техники паллиативной нейрохирургии – обширная костно-резекционная трепанация с удалением части костей свода черепа, что бы развивающийся вазогенный отёк не вызвал вклинение и осложнения связанные с повышением внутричерепного давления (ВЧД). Разрушение ГЭБ приводит к накоплению контрастного препарата в области ишемического инсульта (контрастирование по так называемому «гиральному типу»).
В случае развития реканализации кровотока по мозговым артериям из-за разрушенного ГЭБ могут возникать участки геморрагического пропитывания и кровоизлияния («красный компонент» ишемического инфаркта), которые на МРТ выглядят пониженным МР-сигналом на Т2, Т2*, Flair и повышенным по Т1, а на КТ в виде ретикулярных и очаговых изменений повышенной плотности.
В поздние сроки подострой фазы отмечается снижение МР-сигнала на DWI, что в случае первичного (ранее не проводившегося исследования) может создать затруднения в трактовке (феномен «псевдонормализации DWI»), но при этом отмечается повышение МР-сигнала на ADC.

Рис.14 Могут появляться участки геморрагического пропитывания в ишемизирванной ткани, что происходит при растворении тромба или лизировании эмбола и проявляется веретеновидными или облаковидными участками повышенной плотности на ишемической зоне на КТ (стрелки). Может наблюдаться присоединяющийся вазогенный отёк, который приводит к увеличению пораженной области и может вызывать вклинение (стрелка). В поздний период подострой фазы отмечается ослабление МР-сигнала на DWI или полный его регресс.

Рис.15 На МРТ геморрагическое пропитывание выражается в появлении пониженного МР-сигнала, отчётливо выявляемое на ИП GRE (T2*, SWI, SWAN) — в базальных ядрах справа. При этом на Т1 геморрагическое пропитывание выглядит как область повышенного МР-сигнала (стрелки). При контрастировании в данную фазу отмечается накопление контраста в ишемически погибшей нервной ткани в основном в области коры по «гиральному» типу (стрелки).

Рис.16 Области энцефаломаляции и формирующихся кистозно-глиозных изменений, имеющих повышенный МР-сигнал по Т2, Flair и сохраняющие высокий МР-сигнал по DWI от периферии данных областей.
Хроническая стадия (более 2х недель)
В хроническую фазу происходят репаративные и пролиферативные изменения, сопровождающиеся регрессом вазогенного отёка, восстановлением ГЭБ (что отражается по снижению контрастирования вплоть до полного отсутствия накопления контраста в зоне поражения).
Происходит развитие энцефаломаляции (размягчения и лизиса погибшей ткани), на месте которой формируется ликворная киста (в случае небольших инсультов или лакунарных инсультов) или обширные кистозно-глиозные изменения. Отмечается ослабление кровотока или полный тромбоз артерии, в бассейне которой возник инфаркт.
При поражении в полуовальном центре или с поражением части коры может развиваться гибель аксонов нейронов, входящих в состав пирамидного тракта – дегенерация Тюрка-Валлера, что прослеживается в виде вытянутой зоны глиоза, повторяющей ход пирамидного тракта.
Высокий МР-сигнал на DWI полностью регрессирует, хотя могут сохраняться следы повышения МР-сигнала в областях мозга, граничащих с зоной кистозно-глиозных изменений. Область кистозно-глиозных изменений может обладать эффектом, противоположным массе, то есть вызвать тракцию (смещение) мозговых структур в свою сторону, что проявляется сдвигом неизмененных участков мозга (чаще противоположной стороны) за границу средней линии и расширения полостей желудочковой системы, прилежащих к зоне энцефаломаляции и глиоза (что называется гидроцефалией ex-vacuo).

Рис.17 Отмечается формирование областей энцефаломаляции — области головного мозга со сниженной плотностью (белые стрелки), прилежащие к зонам кистозно-глиозных изменений (участкам полного лизиса мозговой ткани — желтые стрелки). Так же имеется растяжение стенок боковых желудочков, за счёт уменьшения мозгового вещества и глиозной тканции (стрелки).

Рис.18 Кистозно-глиозные изменения (участки атрофии, лизиса мозговой ткани и развития реактивного пролиферативного глиоза) в зоне ранее имевшейся погибшей ишемической мозговой ткани, имеющей МР-сигнал как от не измененного цереброспинального ликвора и повышенный МР-сигнал по Т2, Flair от глиозной ткани.

Рис.19 Кистозно-глиозные изменения на Fiair в сагиттальной плоскости. Длительное (почти пожизненное) время в области ишемии сохраняются следы имевшихся кровоизлияний в виде остатком гемосидерина (чёрная стрелка). Участок кистозно-глиозной трансформации с дилатацией бокового желудочка в прилежащей области (чёрные стрелки)
Сравнительная характеристика КТ и МРТ (фазы ишемического инфаркта)

Рис.20 Сравнительная морфологическая характеристика разных фаз ишемического инфаркта на ИП МРТ и мозговом окне на КТ.
Повторный ишемический инсульт
Наличие ишемического инсульта в 2-4 раза повышает риск возникновения нового инсульта в ближайшие пол года. Ишемия может возникать вблизи ранее имевшейся зоны ишемии (в том же сосудистом бассейне — типичная черта атеротромботических инфарктов) или в другой области (что характерно для инсультов на фоне сахарного диабета, гипотонии или артериальной гипертонии).

Открыть или скачать это исследование в DICOM
Рис.21 Отмечается наличие последствий ишемического инсульта в виде кистозно-глиозных изменений в левой лобной доли (стрелки на рис.21а). Исследование выполнено по поводу ОНМК с диагностированным инсультом в левой гемисфере мозжечка (звёздочка на рис.21b). На DWI отмечается отсутствие изменений МР-сигнала в левой лобной доле — в области кистозно-глиозных изменений (рис.21с), но так же имеется резко выраженное ограничение диффузии в левой гемисфере мозжечка — острый ишемический инсульт (рис.21d).

Открыть или скачать это исследование в DICOM
Рис.22 Через 2 недели у того же пациента (что и на рис.21) отмечается появление отёка и набухания мозгового вещества в области кистозно-глиозных изменений в левой лобной доле — повторный ишемический инсульт на месте кистозно-глиозных изменений (стрелки на рис.22а), энцефаломаляция в левой гемисфере мозжечка — эволюция ишемического инсульта (звёздочка на рис.22b). На DWI ?
