Эпендимома спинного мозга на мрт

Статья написана из книги «Опухоли мозга. КТ- и МРТ-диагностика». Посмотреть/заказать >>>
Номенклатура
Опухоли нейроэпителиальной ткани / Эпендимарные опухоли / МКБ/О 9391/3 (G II), Эпендимома
Определение
Эпендимома чаще встречается у детей и располагается, преимущественно, в IV желудочке, а у взрослых чаще супратенториально, представляя собой кистозно-солидный или целиком солидный узел (головки стрелок на рис.524,525), может содержать петрификаты и быть окруженной перифокальным отеком.

Рис.522-523
Эпидемиология
3-5% от всех опухолей ЦНС, 6-12% от опухолей ЦНС детского возраста, пики встречаемости 1-5 лет и 30 лет.
Морфология и биологическое поведение
Супратенториальные эпендимы, как правило, более характерны для взрослых, а инфратенториальные — для детей.
Эпендимомы супратенториальной локализации представляют собой гетерогенные массы, расположенные, в подавляющем большинстве случаев, субэпендимарно в лобной, теменной и височных долях с нечеткими и неровными контурами, окруженные перифокальным отеком. Имеется масс-эффект, иногда достаточно выраженный.
Соотношение частоты встречаемости супра- к инфратенториальным эпендимомам соответствует 2:3, что определяется более частыми дебютами в детском возрасте.
Кальцификация характерна и наглядно демонстрируется на КТ (~ 50%). До 45% эпендимом задней черепной ямки содержат кальцификации [48]. Кистозные участки встречаются в опухоли (~ 50%) и иногда достигают довольно больших размеров. Небольшая часть случаев может сопровождаться кровоизлияниями (15 % случаев) [92,117,122,112,166,168,197].
При интравентрикулярной локализации перифокального отека нет, его возникновение связано с инвазией в эпендиму и прорастанием мозгового вещества [2], что обычно предшествует анапластической дегенерации [137].

Рис.526-528
Эпендимома правого бокового желудочка, содержащая обызвествления и последствия кровоизлияния, что отражается в↓МР-сигнале на Т2*,Т2 (головки стрелок на рис.526,528) и очаге↑плотности на КТ (головка стрелки на рис.527).

Рис.529-531
Крупный солидный опухолевый узел эпендимомы в правом боковом желудочке, изоинтенсивный ликвору на Т2 (звёздочка на рис.529) и имеющий ↓МР-сигнал по Т1 (стрелки на рис.529,530). Эпендимома, растующая в просвет IV желудочка из пластинки четверохолмия (стрелки на рис.531), приводящая к обструктивной гидроцефалии, отраженной в расширении боковых желудочков (головки стрелок на рис.531).
Эпендимомы инфратенториальной локализации располагаются в полости IV желудочка, классически возникают из области “писчего пера” и представляют собой ячеистое образование, распространяющееся через отверстия Люшка и Мажанди в САП цистерн и области мостомозжечковых углов, а так же вдоль продолговатого и спинного мозга.
Кисты так же часто встречаются. Опухоли, локализованные в IV желудочке, наиболее вероятно приводят к обструкции ликворотока, чем супратенториальные. Перифокальный отек для инфратенториальных эпендимом не характерен, и свидетельствует о нарастании анаплазии и инфильтрации стволовых структур. Встречаются геморрагии.

Рис.532-534
Эпендимома IV желудочка имеет ячеистую структуру, по типу ”соль с перцем” (головки стрелок на рис.532) и распространяется через
отверстие Люшка и через большое затылочное отверстие в позвоночный канал по задней поверхности спинного мозга (звёздочка и стрелки на рис.533,534). Обратите внимание на выпадение МР-сигнала на Т2 от турбулентности и напряженного потока ликвора в области водопровода на фоне обструкции IV желудочка (головка стрелки на рис.533)
Локализация
Подавляющее большинство эпендимом возникают в желудочковой системе, чаще всего в задней черепной ямке, далее в боковых желудочках, а затем в третьем желудочке. Около 58% из них инфратенториально, 42% супратенториально.
В общем, инфратенториальные эпендимомы наиболее типичны для детей. Только 1/3 супратенториальных эпендимом являются внутрижелудочковыми [48].
Педиатрические эпендимомы являются инфратенториальными, однако 20%-40% из них происходят супратенториально.
Супратенториальные эпендимомы расположены экстравентрикулярно в подавляющем большинстве случаев (70-97% случаев); они чаще всего находятся глубоко в лобной доле, реже — в височной и теменной областях [137].

Рис.535-537
Эпендимома, возникающая из области “писчего пера” IV желудочка с экстравентрикулярным распространением через отверстие Люшка
(головки стрелок на рис.535-536). Внутрижелудочковая эпендимома на КТ (головка стрелки на рис.537).
Эпендимома спинного мозга

Рис.538-540
Эпендимома спинного мозга в шейно-грудном отделе позвоночника в виде вытянутой солидной массы, расположенной в центральном отделе спинномозгового канала (головки стрелок на рис.538-540), интенсивно гомогенно накапливающая контрастный препарат (стрелки на рис.538-540) и сопровождающаяся гидромиелией спинного мозга — расширенным центральным каналом в силу формирования ликворного блока (звёздочки на рис.538-540).

Рис.541-542
Инфильтративное локальное образование спинного мозга, не вызывающее ликвородинамических нарушений (головки стрелок на рис.541, 542). Возможны кровоизлияния в опухоль (стрелка на рис.541). Обратите внимание на последствия оперативного лечения в виде резекции остистых отростков и дужек (звёздочки на рис.541, 542).
Контрастное усиление
Контрастирование интенсивное, негомогенное. Оценка накопления гадолиния полезна для дифференциации опухоли от вазогенного отека и нормальной паренхимы мозга.

Рис.543-545
Эпендимома, в правом боковом желудочке в области отверстия Монро, гетерогенно накапливающая контрастный агент (стрелки на рис.543-545).

Рис.546-548
Эпендимома IV желудочка после частичной резекции, выступающей в отверстие Мажанди, интенсивно относительно гомогенно накапливает контрастный препарат, существенно повышает интенсивность МР-сигнала по Т1 (стрелки на рис.546-548).
Дифференциальный диагноз
Медуллобластома
С медуллобластомой приходится дифференцировать инфратенториальную эпендимому. Обе опухоли возникают в детском возрасте. Медуллобластома не распространяется через отверстия Люшка и Мажанди в САП, инфильтрирует мозжечок, может врастать в дорсальные отделы ствола мозга, имеет более выраженные темпы роста.
Структура медуллобластомы неоднородна, не правильна (кистозно-солидная), а эпендимома, за исключением кист и петрификатов,
в целом относительно структурна, ячеиста. Источником роста эпендимомы чаще является область “писчего пера” ромбовидной ямки, а медуллобластома классически растет из червя мозжечка, однако этот критерий имеет существенное значение на ранних стадиях.
Клиническая картина медуллобластомы более бурная и скоротечная.
Соотношение пиков эпендимомы NAA/Cho выше, чем у медуллобластом. В отличие от эпендимом, в медуллобластомах обызвествление только в 15% случаев.
Эпендимома не сопровождается наличием лептоменингиальных метастазов по мозговым оболочкам и субарахноидальным пространствам.

Рис.549-551
Медуллобластома (стрелка на рис.549) и эпендимома IV желудочка (головка стрелки на рис.550). Медуллобластома (рис.550) и эпендимома (рис.551) постконтрастный Т1.
Внутрижелудочковая менингиома
Внутрижелудочковая менингиома имеет относительно однородное строение, за исключением наличия петрификатов, практически никогда не содержит кист, внешние контуры ровные и четкие, контрастирование интенсивное и гомогенное. Эпендимома чаще имеет бугристые контуры и плотность ниже, чем у менингиомы.

Рис.552-554
Интравентрикулярная менингиома в центральном отделе левого бокового желудочка (звёздочка на рис.552), сопровождающаяся перифокальным отёком (головки стрелок на рис.552). Эпендимома центрального отдела левого бокового желудочка, с наличием кисты (звёздочка на рис.553), инфильтрирующая его стенку (стрелка на рис.553). Менингиома при нативном сканировании (белая звёздочка на рис.554) и с контрастированием (чёрная звёздочка на рис.554).
Хориоидпапиллома
Папиллома сосудистого сплетения в IV желудочке встречается во взрослом возрасте, не сопровождается перифокальным отеком, интенсивнее накапливает контрастный агент. Всегда располагается в пределах желудочковой системы, сопровождается внутренней неокклюзионной, но гиперпродуктивной гидроцефалией даже при небольших размерах образования, могут иметь петрификаты.
Папиллома сосудистого сплетения является более однородной, чем эпендимома и не имеет типичных нерегулярных полей и отека окружающего эпендимому. Только на основе характеристик изображений, внутрижелудочковые эпендимомы нельзя отличить от папиллом сосудистого сплетения.

Рис.555-557
Образование в виде “цветной капусты” в IV желудочке (звёздочки на рис.555-557), интенсивно, относительно гомогенно, накапливающее контраст(головки стрелок рис.555), сопровождающееся гидроцефальным расширением желудочковой системы (стрелки на рис.556,557).
Субэпендимома
Эпендимома чаще встречается преимущественно у детей и подростков, субэпендимома — у пожилых людей. Субэпендимома не имеет перифокального отека. Контрастирование эпендимом интенсивное, неоднородное, а субэпендимомы слабо накапливают контраст или не накапливают совсем. Петрификаты и кисты характерны для обеих опухолей.

Рис.558-560
Интравентрикулярное образование в левом боковом желудочке головного мозга — субэпендимома (головки стрелок на рис.558-560).
Пилоцитарная астроцитома
Астроцитомы возникают из ствола мозга и, иногда, растут в просвет IV желудочка, однако, чаще диффузно, поражают мост мозга. Пилоцитарная астроцитома имеет вид кисты с пристеночным узлом, реже, солидного образования и исходит из полушария мозжечка. Эпендимома — возникает в области нижнего угла ромбовидной ямки и инвагинирует через желудочковые отверстия.

Рис.561-563
Глиома (астроцитома) ствола мозга с экспансивным ростом в просвет IV желудочка (стрелки на рис.561,562) и эпендимома (головки стрелок на рис.561-563).
Субэпендимарная гигантоклеточная астроцитома
СГА встречается исключительно в боковом желудочке, на уровне отверстия Монро, у больных туберозным склерозом.

Рис.564-566
Для туберозного склероза характерно наличие субкортикальных очагов — участков гипомиелинизации (головки стрелок на рис.564) и
субэпендимарных узлов (стрелки на рис.564), которые содержат кальцинаты. Субэпендимарная гигантоклеточная астроцитома имеет типичное место расположения — в боковом желудочке у отверстия Монро (головки стрелок на рис.565,566). Эпендимома бокового желудочка (стрелки на рис.565,566).
Клиническая картина, лечение и прогноз
Симптомы связаны с локализацией опухоли, такие как: судороги, головные боли, очаговые неврологические знаки и проявления гидроцефалии [137]. При компактном расположении в боковом желудочке клиническая картина будет скудна и ограничится неспецифическими симптомами (головная боль, тошнота).
При расположении в IV желудочке с ликворным блоком, клиническая картина будет иметь симптомы внутричерепной гипертензии, а при инвазии в окружающие структуры возможно развитие атаксии, головокружений и проявлений бульбарных симптомов.
Лечение используется разное, в зависимости от положения опухоли, ее размеров и осложнений (гидроцефалии). Методом выбора является хирургическая резекция с последующим облучением [48].
При супратенториальном положении опухоли осуществляется хирургическое удаление опухоли, что при расположении опухоли в IV желудочке сделать не просто, особенно при распространении опухоли в форамены, могут быть задеты нижние пары черепных нервов и сосуды, которые обрастает опухоль. В связи с указанными трудностями нередко прибегают к паллиативным операциям — лечению осложнений (дренирование боковых желудочков).

Рис.567-569
Частичная резекция супратенториальной эпендимомы в левой теменно-височной области (головки стрелок на рис.567,568). Компенсированная шунтирующей системой гидроцефалия (рис.569).
Прогноз супратенториальных эпендимом во многом отличаются от инфратенториальных.
Во-первых, супратенториальные эпендимомы, в подавляющем большинстве случаев, расположены экстравентрикулярно (70-97 %
случаев); они чаще всего находятся глубоко в лобной доле, реже — в височной и теменной.Во-вторых, их биологическое поведение часто является более агрессивным. Гистологически 50-60% супратенториальных эпендимом являются опухолями высокого класса злокачественности, а инфратенториальные эпендимомы только в 10-40% случаев.
Супратенториальные более агрессивны, проявляют повышенную митотическую активность и пролиферацию [137]. Прогноз зависит от присутствия остаточной опухоли на послеоперационной МРТ. Общий показатель 5-летней выживаемости приблизительно 64% [48]. 5-летняя выживаемость у детей — 45%, у взрослых 60-70% [2].
Похожие статьи
| Заказать книгу «КТ и МРТ диагностика опухолей головного мозга» Представляем вашему вниманию книгу по диагностике опухолей головного мозга на КТ и МРТ. Стоимость книги при заказе у нас — 1000 рублей. При заказе 2х книг — третья в подарок. Размер А4, объём 600 страниц и 2000 диагностических изображений.Полный разбор каждой опухоли головного мозга с характеристикой морфологии, контрастного усиления, динамики наблюдения, а так же дифференциальной диагностики. Всё это сопровождается подробными комментариями и демонстрацией на изображениях. |
Анапластическая астроцитома Анапластическая астроцитома — это инфильтративная опухоль, гетерогенного строения, содержит кисты, кровоизлияния, имеет перифокальный отёк и располагаются преимущественно супратенториально, часто затрагивая корковые отделы. | |
Диффузная астроцитома Диффузная астроцитома — инфильтративная опухоль без четких границ в действительности, при относительной четкости границы макроскопической картины, распространенность ее клеток шире, медленно, однако неуклонно прогрессирующая до анапластической формы, поражающая любые отделы ЦНС, реже ствол мозга и затылочные доли. | |
Дизэмбриопластическая нейроэпителиальная опухоль (ДНЭО) Дизэмбриопластическая нейроэпителиальная опухоль (ДНЭО) — это полиморфная нейронально глиальная опухоль, которая располагается в кортикальных отделах, чаще в височной доле и встречается у людей молодого возраста | |
Медуллобластома Медуллобластомы — злокачественные опухоли, происходящие из эмбриональных медуллобластов или из клеток эмбрионального наружного зернистого слоя мозжечка | |
Эпендимома Эпендимома — опухоль, исходящая из эпендимоцитов, глиальных клеток, составляющих выстелку желудочковой системы головного мозга и центрального канала спинного мозга | |
Пилоцитарная астроцитома Пилоцитарная астроцитома чаще встречается у детей, располагается инфратенториально, и представляя собой кисту с пристеночным узлом, реже встречается у взрослых, преимущественно в виде солидного образования и располагается супратенториально |
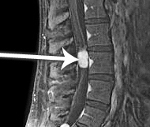
Эпендимома спинного мозга — это опухолевое образование из клеток эпендимы позвоночного канала, имеющее различную степень злокачественности. Проявляется локальной болью в позвоночнике (реже — корешковым характером боли), расстройствами чувствительности, периферическими и центральными парезами, нарушением мочеиспускания, дефекации. Окончательный диагноз устанавливается при помощи МРТ поражённого отдела, гистологического исследования опухолевых тканей. Лечение хирургическое — удаление неоплазии с использованием микрохирургических методик. При злокачественном характере эпендимомы применяется постоперационная лучевая терапия.
Общие сведения
Спинальная эпендимома встречается реже эпендимом головного мозга. Среди взрослого населения она диагностируется в 34% случаев интрамедуллярных опухолей спинного мозга. В 40% наблюдений эпендимома является опухолью конского хвоста и локализуется в терминальном отделе позвоночного канала. Относительно недавно было доказано, что эпендимальные образования конского хвоста относятся к экстрамедуллярным опухолям. По мере роста они либо раздвигают терминальные нервные пучки, либо муфтообразно окружают их.
Эпендимома не склонна к экстрадуральному росту (прорастанию за пределы твёрдой мозговой оболочки). Экстрадуральный рост отмечается преимущественно при локализации новообразования на уровне крестца. Средний возраст пациентов с диагностированной спинальной эпендимомой составляет 45 лет.
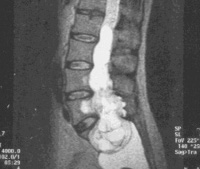
Эпендимома спинного мозга
Причины
Этиофакторы, провоцирующие онкогенез, окончательно не изучены. Отдельные авторы предполагают, что эпендимома является результатом гетеротопии эпендимных клеток, возникшей вследствие неполного закрытия нервной трубки в процессе эмбриогенеза. Большинство исследователей отводят основную этиологическую роль комбинированному воздействию ряда факторов, общих для различных опухолевых процессов. Предрасполагающие к развитию опухоли факторы подразделяют на 3 основные группы:
- Экзогенные. Онкогенные свойствами обладают радиоактивное излучение, пищевые канцерогены, отдельные красители и средства бытовой химии, некоторые металлы, загрязняющие воздух химические вещества. Длительно воздействуя на организм, указанные факторы вызывают изменение базовых свойств отдельных его клеток, что может привести к возникновению неоплазии.
- Эндогенные. Основным внутренним фактором, способствующим развитию новообразований, является снижение противоопухолевого иммунитета. Отсутствие должной противоопухолевой защиты обуславливает сохранение жизнеспособности и последующее размножение атипичных (мутировавших) клеток, формирующих опухоль.
- Наследственные. Предполагается генетическая детерминированность возникновения неоплазий. Наследственная предрасположенность к онкогенезу подтверждается существованием семейных форм рака, склонностью к развитию опухолевых образований при нейрофиброматозе Реклингхаузена, семейном полипозе и прочих наследственных заболеваниях.
Патогенез
Эпендимома формируется как результат размножения изменённых (атипичных) клеток, образующих эпендимальную выстилку позвоночного канала. Процесс запускается при приобретении эпендимоцитами аномальных свойств, в том числе способности к усиленному делению. В большинстве случаев спинальная эпендимома является доброкачественным образованием, её клинические проявления обусловлены компрессией спинного мозга увеличивающимся объёмом опухолевых тканей.
Результатом спинальной компрессии является дисфункция нейронов поражённого сегмента, приводящая к нарушению иннервации соответствующего участка тела с развитием сенсорных расстройств, парезов. Сдавление проходящих в спинном мозге проводящих трактов обуславливает тотальную денервацию тканей, расположенных ниже уровня поражения. В случае экстрадурального роста опухолевый процесс протекает с прорастанием в костную ткань крестца, распространением в полость малого таза, подкожную клетчатку крестцовой области. Злокачественная эпендимома отличается деструктивным ростом с разрушением спинальных тканей.
Классификация
По характеру роста выделяют интра- и экстрамедуллярные эпендимомы. К последним относятся преимущественно образования терминальных отделов позвоночного канала. По расположению спинальная эпендимома классифицируется на шейную, грудную, поясничную и эпендимому конского хвоста. В практической неврологии и нейрохирургии основополагающей считается классификация, базирующаяся на морфологических особенностях и степени злокачественности неоплазии. Она включает 4 основных типа эпендимом:
- Истинная. Известны различные морфологические варианты: клеточная, папиллярная, смешанная, эпителиальная. В одних случаях опухоль образует периваскулярные розетки, в других — имеет ворсины и трабекулы. Истинная эпендимома относится к неоплазиям II степени злокачественности.
- Миксопапиллярная. Отличительной особенностью является слизистая дистрофия тканей опухоли, обуславливающая их расплавление с образованием кист. Типично экстрамедуллярное расположение опухоли, локализация в районе конского хвоста. Образование имеет I степень злокачественности.
- Анапластическая (эпендимобластома). Наиболее злокачественный вариант (III степень). Характеризуется низкой дифференцировкой клеток, способностью давать метастазы, распространяющиеся ликворным путём.
- Субэпендимома (эпендимоастроцитома). Представляет собой доброкачественный опухолевый узел, состоящий из эпендимальных клеток и глиальных волокон. Редко встречается в тканях спинного мозга.
Симптомы эпендимомы спинного мозга
Доброкачественные эпендиматозные неоплазии отличаются медленным ростом. Манифестация клинической симптоматики возможна через 1-1,5 года от начала заболевания, обращение за медицинской помощью происходит в среднем спустя 4,5 года. Симптомы зависят от уровня поражения. Типичным проявлением дебюта заболевания выступает локальный болевой синдром в позвоночнике. 70% пациентов жалуются на усиление боли в горизонтальном положении, ночью. У ряда пациентов боли носят радикулярный характер, хотя полная клиническая картина не вписывается в классический корешковый синдром.
Ранним симптомом выступают сегментарные нарушения чувствительности. Возможны болевые дизэстезии в виде ощущения жара/холода в соответствующих конечностях, диссоциированные сенсорные расстройства (понижение поверхностной чувствительности при сохранении глубокой). Прогрессирование опухолевого процесса сопровождается нарастанием сенсорных расстройств, их распространением в нижележащие отделы, появлением периферического одно- и двустороннего пареза, а затем центрального парапареза ниже уровня неоплазии, тазовых нарушений. Периферические двигательные расстройства протекают с понижением мышечного тонуса, угасанием сухожильных рефлексов. Центральный парез отличается спастическим мышечным гипертонусом, гиперрефлексией.
Эпендимома шейных сегментов спинного мозга может сопровождаться головокружением, цефалгией затылочной локализации, хрипотой, приступообразным кашлем, дисфагией, спастическим тетрапарезом. Образование конского хвоста дебютирует болями корешкового типа, распространяющимися в нижнюю конечность на стороне поражения. С течением времени боли приобретают двусторонний характер. Типичны периферические парезы дистальных отделов (стоп, голеней), задержка мочеиспускания.
Осложнения
Прогрессирующие изменения спинного мозга приводят к грубой инвалидизации пациента, ограничению его подвижности. Сопутствующее развитие трофических расстройств обуславливает возникновение пролежней, легкое травмирование и инфицирование кожных покровов, проникновение инфекционных агентов в кровь. Возможны связанные с дисфункцией тазовых органов ургентные нарушения: острая задержка мочи, каловая интоксикация. Экстрадуральная эпендимома крестцовой локализации осложняется деструкцией крестца, опухолевым поражением органов малого таза. Наиболее опасным осложнением является характерное для эпендимобластомы метастазирование в головной мозг.
Диагностика
Заподозрить спинальное новообразование клиницисту-неврологу позволяет локализация боли непосредственно в области позвоночника, сегментарный характер сенсорных нарушений. Выраженные затруднения возникают при локализации неоплазии в пояснично-крестцовом отделе, поскольку в подобных случаях клиника сходна с проявлениями радикулита. Подозрение на опухоль возникает при развитии тазовых расстройств, двустороннем характере симптоматики, малой эффективности консервативной терапии. Необходимые диагностические мероприятия включают:
- Неврологический осмотр. В ходе обследования невролог выявляет периферические и центральные сенсорные, двигательные нарушения. Результаты осмотра позволяют предположить уровень поражения спинного мозга, заподозрить наличие объёмного образования.
- МРТ спинного мозга. МРТ-миелография служит «золотым» стандартом диагностики эпендимом. Дополнительное контрастирование позволяет детально изучить компоненты образования (кисты, кровоизлияния), отдифференцировать опухолевые ткани от перитуморозного отёка. При невозможности проведения магнитно-резонансной томографии осуществляется КТ позвоночника.
- Гистологическое исследование. Изучение морфологии туморозных тканей на микроскопическом уровне даёт возможность точно верифицировать эпендимому, её тип, злокачественность. В большинстве случаев проводится интраоперационная гистология. После операции осуществляется дополнительное исследование операционного материала.
Эпендимома требует дифференцировки от вертеброгенной миелопатии, миелита, нарушений спинального кровообращения, посттравматической гематомы позвоночного канала, сирингомиелитической кисты, гемангиомы позвоночника. Поскольку клиническая дифдиагностика затруднительна, первостепенное значение приобретает МРТ. Установление окончательного диагноза возможно только по результатам гистологического исследования.
Лечение эпендимомы спинного мозга
Единственный адекватный способ лечения — это радикальное удаление. Операция проводится нейрохирургом с применением микрохирургических технологий под контролем моторных и сенсорных вызванных потенциалов. Доброкачественная эпендимома хорошо отделяется от прилегающих тканей, что позволяет достичь наиболее полного удаления. Злокачественный характер образования, подтверждённый результатами интраоперационной гистологии, служит показанием к расширенной резекции неоплазии. В послеоперационном периоде проводится контрольная МРТ. При выявлении неудалённого опухолевого фрагмента рекомендуется повторное хирургическое вмешательство.
Послеоперационная лучевая терапия применяется только в отношении злокачественных эпендимом. Хирургическое лечение сочетается с последующей восстановительной терапией, осуществляемой реабилитологами, массажистами, врачами ЛФК. Восстановительное лечение имеет медикаментозную составляющую, включающую противовоспалительные, сосудистые, нейрометаболические фармпрепараты.
Прогноз и профилактика
Применение микрохирургии, интраоперационного нейрофизиологического мониторинга позволяет производить удаление интрамедуллярных эпендимом без увеличения неврологического дефицита. Степень восстановления утраченных функций зависит от локализации, размеров и распространения опухолевого процесса, своевременности, объёма проведенной операции, полноты реабилитационных мероприятий. В отдельных случаях неоплазия рецидивирует, что требует проведения повторной операции, связанной с риском формирования ликворной фистулы, обуславливающей возникновение менингита, арахноидита.
Первичная профилактика неспецифична, включает уменьшение любых онкогенных воздействий окружающей среды, повышение иммунитета. Вторичная профилактика предусматривает своевременное выявление рецидива, осуществляется путем ежегодного проведения контрольной МРТ.

