Как выглядит арахноидит на мрт

Заболеваемость церебральным арахноидитом и арахноидит головного мозга растет в связи с увеличением числа пациентов с иммуно-дефицитными состояниями.
Церебральный арахноидит и арахноидит головного мозга характеризуется воспалительным процессом в мозговых оболочках и субарахноидальном пространстве. Сопровождается образованием фибринозного экссудата.
Причины развития арахноидита
- Послеоперационный и посттравматический.
- Инфекционный церебральный арахноидит и арахноидит головного мозга (бактериальный, вирусный, паразитарный).
- Интратекальное введение жирорастворимых контрастных средств (в настоящее время запрещено), анестетиков, антибиотиков и глюкокортикоидов.
- Кровоизлияния под оболочки спинного мозга.
Осложнения:
- сирингомиелия, арахноидальные кисты спинного мозга, оссифицирующий арахноидит.
Симптомы заболевания
- Хроническая боль в пояснице
- Парез вследствие фиксации и/или сдавления спинного мозга
- Слабость в нижних конечностях
- Нейрогенная дисфункция мочевого пузыря и кишечника.
Тактика лечения арахноидита
- Симптоматическое лечение
- Хирургическое разделение спаек.
Какой метод диагностики выбрать: МРТ, КТ-миелография
Покажет ли КТ арахноидит
КТ-миелография:
- Неравномерное накопление контраста вокруг утолщенных нервных корешков.
- Дефекты наполнения вследствие образования грануляционной ткани.
Что покажет МРТ при арахноидите
- Сагиттальная проекция (Т1- и Т2-взвешенные изображения, STIR).
- Горизонтальная проекция (Т2-взвешенное изображение).
- Сагиттальная и горизонтальная проекции (Т1-взвешенное изображение с подавлением сигнала от жировой ткани и контрастированием).
Результаты МРТ
Типы:
- Тип I: спайки приводят к формированию конгломератов вокруг нервных корешков.
- Тип II: «пустой дуральный мешок»: волокна конского хвоста формируют спайки с твердой мозговой оболочкой, что создает впечатление «пустого дурального мешка» на срезах в горизонтальной проекции.
- Тип III: на последней стадии воспалительного процесса в дуральном мешке визуализируется мягкотканное объемное образование.
Снимки МРТ позвоночника в Т1-взвешенном изображении:
- Сигнал от ЦСЖ усилен, поэтому наружный контур спинного мозга имеет нечеткие границы.
- Обычно выявляются равномерные линейные, реже узловатые, очаги накопления контраста в оболочках спинного мозга и волокнах конского хвоста.
- В случае заполнения дурального мешка воспаленными мягкими тканями наблюдается диффузное накопление контраста в субдуральном пространстве.
В течение нескольких месяцев после хирургического лечения грыжи диска LIV—LV больного беспокоят усиливающиеся боли в ногах, а также задержка мочи. При клиническом обследовании выявлены седловидная анестезия и наличие остаточной мочи. Повышен уровень маркеров воспале¬ния. МРТ поясничного отдела позвоночника (сагиттальная проекция, Т2-взвешенное изображение). Волокна конского хвоста неразличимы; в позвон¬ках LV-S1 определяется отек.
МРТ поясничного отдела позвоночника (сагиттальная проекция, Т1-взвешенное изображение с контрастированием). Утолщение волокон конского хвоста и накопление контраста в диске LIV—LV, ранний спондилодисцит LV-S1.
МРТ позвонка LIV (горизонтальная проекция, Т2-взвешенное изображение), волокна конского хвоста спаяны с твердой мозговой оболочкой, что создает впечатление «пустого дурального мешка» (тип II).
МРТ позвонка LIV, (горизонтальная проекция, Т2-взвешенное изображение). Нормальная структура волокон конского хвоста.
Т2-взвешенное изображение на снимках МРТ покажет:
- Утолщение нервных корешков с образованием спаек.
- Облитерация субарахноидального пространства грануляционной тканью.
- Образование спаек между мягкой и паутинной оболочками.
Заболевания, схожие с арахноидитом
Ниже приведены отличительные признаки схожих патологий:
Опухолевая инфильтрация
- При метастатическом поражении мозговых оболочек обычно наблюдается более интенсивное накопление контраста
- Очаги утолщения мозговых оболочек имеют чаще округлую, неправильную и асимметричную форму
- При МРТ не всегда возможно дифференцировать от арахноидита
- Анамнез имеет решающее значение для диагностики
Интрадуральные
- Анамнез
- Опухоль обычно лучше накапливает контраст
Саркоидоз мозговых оболочек
- Накапливающие контраст очаги поражения мозговых оболочек обычно сочетаются с накапливающими контраст очагами поражения в ткани спинного мозга
- Изменение костной структуры тел позвонков
Источник

Запишитесь на МРТ по телефону
(812) 493-39-22
или заполните форму

Расписание приема МРТ:
вторник и воскресенье :
ЦМРТ «Петроградский»
(812) 493-39-22
во вторник прием с 8-00 до 16-00
в воскресенье с 8-00 до 22-30 на ул. Рентгена,5
МРТ аппарат 1,5 Тл
среда и суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 16-00 на ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Четверг:
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ

МРТ поясничного отдела позвоночника. Аксиальная Т2-взвешенная МРТ. Адгезивный арахноидит (красные точки, ликвор показан желтой точкой).
Арахноидит – это обобщенный термин, под которым понимают воспаление оболочек и субарахноидальных пространств. Этиология арахноидита может быть инфекционная (бактериальная, вирусная, грибковая, паразитарная) и неинфекционная (асептическое возпаление после операции, кровоизлияния или субарахноидального введения препарата). Классические признаки арахноидита при МРТ позвоночника – утолщение и слипание корешков, блокада субарахноидальных пространств, «пустой» дуральный мешок хорошо видны при миелографии и КТ-миелографии. Методом выбора, безусловно, служит МРТ поясничного отдела позвоночника, так как она рутинно не требует интратекального введения контрастирующего вещества. Хотя, методика МРТ с интратекальным контрастированием предлагалась (Tali E.T.et al.,2002; Munoz A.et al., 2007), она не нашла многочисленных последователей. Главной проблемой при МРТ в СПб с нашей точки зрения состоит не только в диагностике арахноидита, но и попытке понимания его этиологии и дифференциальнной диагностике с лептоменингеальным метастазированием. Это эффективно осуществляется нами в закрытом и в открытом МРТ.
В ранние послеоперационные сроки при МРТ позвоночника типична «размытость» корешков конского хвоста. Ни в одном из наших наблюдений мы не видели высокого сигнала от ликвора на Т1-взвешенных МРТ. Этот МРТ признак характерен для инфекционных процессов и отражает повышение содержания белка в ликворе. В поздние сроки после операции при МРТ позвоночника наблюдается адгезия корешков конского хвоста по периферии дурального мешка, либо их слипание в единый ствол, что на Т2-взвешенных МРТ напоминает утолщение конечной нити. Контрастное усиление при МРТ с введением гадолиния отмечается у единичных пациентов, причем слабое и по типу подчеркивания границ корешков. Известно, что линейный тип контрастировали при МРТ, наряду с узловым, может быть при инфекционных процессах, однако контрастирование более выражено. Узловой и диффузный тип контрастировали при МРТ позвоночника, а также утолщение оболочек, встречаются при инфекционном арахноидите и карциноматозном менингите.
Таким образом, послеоперационный арахноидит имеет характерные черты при МРТ. Появление нетипичных признаков, таких как повышение сигнала от ликвора на Т1-взвешенных МРТ, утолщение и выраженное контрастирование оболочек должно вызывать настороженность в плане инфекционной этиологии процесса.

МРТ поясничного отдела позвоночника. Сагиттальная Т1-взвешенная томограмма. “Слипание” корешков конского хвоста.

МРТ поясничного отдела позвоночника. Аксиальная Т1-взвешенная томограмма. “Слипание” корешков конского хвоста.
Остались вопросы? Звоните +7 (812) 493-39-22 или оставьте свои данные и мы
Вам перезвоним!
Источник
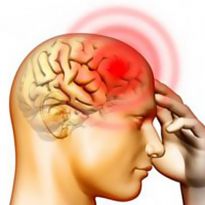
Арахноидит относится к категории серозных воспалений, сопровождающихся замедлением оттока крови и увеличением проницаемости стенок капилляров. В результате такого воспаления жидкая часть крови проникает сквозь стенки в окружающие мягкие ткани и застаивается в них.
Отек вызывает незначительную боль и небольшое увеличение температуры, на функциях воспаленного органа сказывается умеренно.
Наибольшую опасность представляет стойкое значительное разрастание соединительной ткани при игнорировании болезни или отсутствии лечения. Последнее и является причиной сильных нарушений в работе органов.
Механизм заболевания
Арахноидит головного мозга или спинного – серозное воспаление особой структуры, расположенной между твердой верхней оболочкой и глубокой мягкой. Она имеет вид тонкой паутины, за что и получила название паутинная оболочка. Формируется структура соединительной тканью и образует с мягкой оболочкой мозга настолько тесную связь, что их рассматривают в совокупности.
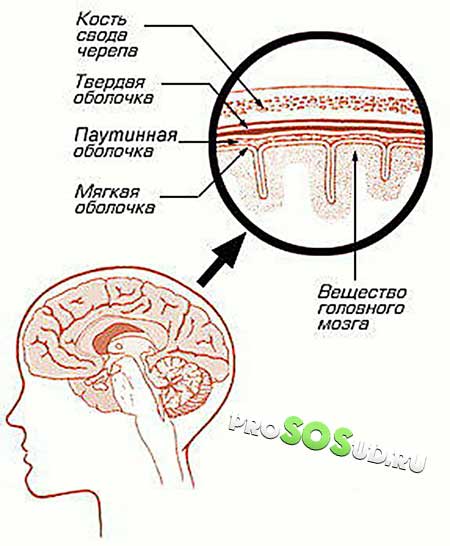
Паутинная оболочка отделяется от мягкой субарахноидальным пространством, содержащим спинномозговую жидкость. Здесь размещаются кровеносные сосуды, питающие структуру.
Благодаря такому строению воспаление паутинной оболочки никогда не бывает локальным и распространяется на всю систему. Инфекция попадает сюда через твердую или мягкую оболочку.
Воспаление при арахноидите выглядит как утолщение и помутнение оболочки. Между сосудами и паутинной структурой образуются спайки, что мешает циркуляции спинномозговой жидкости. Со временем формируются арахноидальные кисты.
Арахноидит вызывает повышение внутричерепного давления, что провоцирует формирование гидроцефалии по двум механизмам:
- недостаточный отток жидкости из желудочков мозга;
- затруднение всасывания спинномозговой жидкости через внешнюю оболочку.
Симптомы недуга
Представляют собой комбинацию признаков общемозгового расстройства с некоторыми симптомами, указывающими на основной участок повреждений.
При любой разновидности арахноидита наличествуют следующие расстройства:
- головная боль – как правило, наиболее интенсивна утром, может сопровождаться рвотой и тошнотой. Может носить локальный характер и появляться при усилиях – натуживании, попытке подпрыгнуть, неудачном движении, при котором под пятками оказывается твердая опора;
- головокружение;
- часто наблюдаются нарушения сна;
- отмечается раздражительность, нарушения работы памяти, общая слабость, беспокойство и прочее.
Так как паутинная оболочка воспаляется вся, то говорить о локализации заболевания нельзя. Под ограниченным арахноидитом подразумевают ярко выраженные грубые нарушения на каком-то участке на фоне общего воспаления.

Расположение очага недуга определяет следующие симптомы:
- конвекситальный арахноидит обеспечивает преобладание признаков раздражения мозга над нарушением функциональности. Выражается это в судорожных приступах, аналогичных эпилептическим;
- при расположении отека преимущественно в затылочной части падает зрение и слух. Наблюдается выпадение поля зрения, при этом состояние глазного дна указывает на неврит зрительного нерва;
- появляется чрезмерная чувствительность к переменам погоды, сопровождающаяся ознобом или обильным потоотделением. Порой наблюдается повышение веса, иногда жажда;
- арахноидит моста мозжечкового угла сопровождается приступообразной болью в затылке, грохочущим шумом в ушах и головокружением. При этом заметно нарушается равновесие;
- при арахноидите затылочной цистерны появляются симптомы повреждения лицевых нервов. Этот вид недуга развивается остро и сопровождается заметным повышением температуры.
Лечение заболевания проводится только после определения очага воспаления и оценки повреждений.
Причины недуга
Воспаление и дальнейшее образование арахноидальной кисты связаны с первичным повреждением, механического свойства или имеющего инфекционную природу. Однако во многих случаях первопричина воспаления и сейчас остается неизвестной.
Главными факторами называют следующие:
- острая или хроническая инфекция – пневмония, воспаление гайморовых пазух, ангина, менингит и прочее;
- хроническая интоксикация – алкогольное отравление, отравление свинцом и так далее;
- травмы – посттравматический церебральный арахноидит нередко является следствием ушибов позвоночника и черепно-мозговых травм, даже закрытых;
- изредка причиной оказываются нарушения в работе эндокринной системы.
Виды заболевания
При диагностике недуга используют несколько методов классификации, связанных с локализацией и течением болезни.
Течение воспаления
В большинстве случаев расстройство не ведет к появлению резких болей или повышению температуры, что затрудняет диагностику и оказывается причиной несвоевременного обращения к врачу. Но бывают и исключения.
.jpg)
- Острое течение – наблюдается, например, при арахноидите большой цистерны, сопровождается рвотой, увеличением температуры и сильной головной болью. Такое воспаление излечивается без последствий.
- Подострое – наблюдаемое чаще всего. При этом сочетаются неярко выраженные симптомы общего расстройства – головокружение, бессонница, слабость, и признаки подавления функциональности определенных участков мозга – нарушения слуха, зрения, равновесия и прочее.
- Хроническое – при игнорировании заболевания воспаление быстро переходит в хроническую стадию. При этом признаки общемозгового расстройства становятся все более устойчивыми, а симптомы, связанные с очагом недуга, постепенно усиливаются.
Локализация арахноидита
Все заболевания такого рода разделяют на две основные группы – церебральный арахноидит, то есть, воспаление паутинной оболочки головного мозга, и спинальный – воспаление оболочки спинного мозга. По локализации болезни головного мозга разделяют на конвекситальный и базальный.
Так как лечение предполагает воздействие в первую очередь на наиболее пораженные участки, то классификация, связанная с участком наибольших повреждений, более подробна.
- Церебральный арахноидит локализуется на основании, на выпуклой поверхности, также в заднечерепной ямке. Симптомы сочетают признаки общего расстройства и связанные с очагом воспаления.
- При конвекситальном арахноидите поражается поверхность больших полушарий и извилины. Так как эти области связаны с моторными и чувствительными функциями, то давление образовавшейся кисты ведет к нарушению чувствительности кожи: либо притуплению, либо к сильному обострению и болезненной реакции на действие холода и тепла. Раздражение на этих участках приводит к возникновению припадков по типу эпилептических.
- Слипчивый церебральный арахноидит диагностируется крайне тяжело. Ввиду отсутствия локализации симптомы наблюдаются только общие, а они присущи множеству заболеваний.
- Оптико-хиазмальный арахноидит относится к воспалениям основания. Наиболее характерным его признаком на фоне симптомов общемозговых является понижение зрения. Недуг развивается медленно, для него характерны поочередное поражение глаз: зрение падает из-за сдавливания зрительного нерва при формировании спаек. В диагностике этой формы недуга очень значимо обследование глазного дна и поля зрения. Есть зависимость степени нарушения с этапами болезни.
- Воспаление паутиной оболочки задней черепной ямки – распространения разновидность болезни. Для острой ее формы характерны увеличение внутричерепного давления, то есть, головная боль, рвота, тошнота. При подостром течении эти симптомы сглаживаются, а на первое место выдвигаются расстройства вестибулярного аппарата и синхронности движений. Пациент теряет равновесие при запрокидывании головы, например. При ходьбе движения ног не синхронизированы с движением и углом наклона торса, что формирует специфическую неровную походку.
Кистозный арахноидит в этой области имеет разные симптомы, что зависит от характера спаек. Если давление не повышается, то болезнь может длиться годами, проявляясь временной потерей синхронизации или постепенно ухудшающимся равновесием.
Худшее последствие арахноидита – тромбирование или резкая непроходимость на поврежденном участке, что может привести к обширным нарушениям циркуляции и ишемии головного мозга.
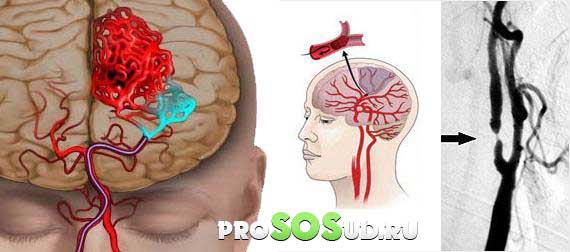
Ишемия головного мозга.
Спинальный арахноидит классифицируют по типу – кистозный, слипчивый и слипчиво-кистозный.
- Слипчивый часто протекает без каких-либо устойчивых признаков. Может быть отмечена межреберная невралгия, ишиас и тому подобное.
- Кистозный арахноидит провоцирует сильные боли в спине обычно с одной стороны, которые затем захватывает и вторую сторону. Движение затруднено.
- Кистозно-слипчивый арахноидит проявляется как потеря чувствительности кожи и затруднения в движениях. Течение болезни очень разнообразно и требует тщательной диагностики.
Диагностика недуга
Даже наиболее выраженные симптомы арахноидита – головокружение, приступы головной боли, сопровождаемые тошнотой и рвотой, зачастую не вызывают у пациентов достаточного беспокойства. Приступы случаются от 1 до 4 раз в месяц, и только самые тяжелые из них длятся достаточно долго, чтобы, наконец, заставить заболевшего обратить на себя внимание.
Так как признаки недуга совпадают с большим количеством других общемозговых расстройств, чтобы поставить верный диагноз необходимо прибегнуть к ряду исследовательских методов. Назначает их врач-невролог.
- Осмотр у офтальмолога – оптико-хиазмальный арахноидит относится к наиболее распространенным видам заболевания. У 50% пациентов с воспалением задней черепной ямки фиксируется застой в области зрительного нерва.
- МРТ – достоверность метода достигает 99%. МРТ позволяет установить степень изменения паутинной оболочки, зафиксировать расположение кисты, а также исключить другие болезни, имеющие сходные симптомы – опухоли, абсцессы.
- Рентгенография – с ее помощью выявляют внутричерепную гипертензию.
- Анализ крови – проводится обязательно, чтобы установить отсутствие или наличие инфекций, иммунодефицитных состояний и прочего. Таким образом определяют первопричину арахноидита.
Только после обследования специалист, и возможно не один, назначает соответствующее лечение. Курс, как правило, требует повторения через 4–5 месяцев.
Лечение
Лечение воспаления мозговой оболочки осуществляется в несколько этапов.
- В первую очередь необходимо устранить первичное заболевание – синусит, менингит. Применяют для этого антибиотики, антигистаминные средства и десенсибилизирующие – димедрол, например, или диазолин.
- На втором этапе назначают рассасывающие средства, помогающие нормализовать внутричерепное давление и улучшить метаболизм мозга. Это могут быть биологические стимуляторы и йодистые препараты – йодид калия. В виде инъекций применяют лидазу и пирогенал.
- Используются противоотечные и мочегонные лекарства – фурасемид, глицерин, препятствующие накоплению жидкости.
- Если наблюдаются судорожные припадки назначают противоэпилептические препараты.
При кистозно-слипчивом арахноидите, если циркуляция спинномозговой жидкости сильно затруднена и консервативное лечение не дает результатов проводят нейрохирургические операции по устранению спаек и кисты.
Арахноидит вполне успешно лечиться и при своевременном обращении к врачу, особенно на стадии острого воспаления исчезает без последствий. В отношении жизни прогноз практически всегда благоприятный. При переходе недуга в хроническое состояние с частыми рецидивами ухудшается трудоспособность, что требует перевода на более легкую работу.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
