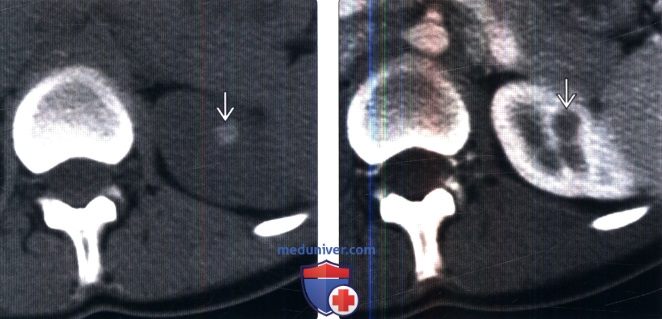
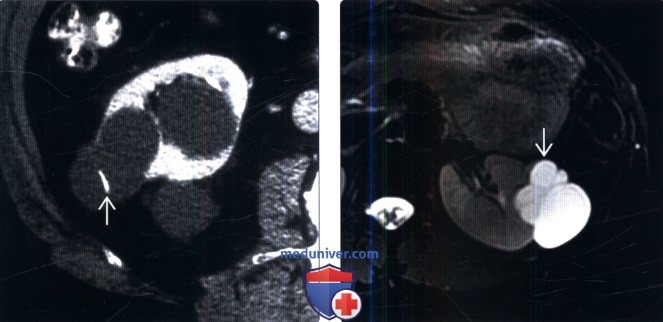
Как выглядит киста почки на мрт
Повод для исследования почек как всегда жалобы пациента на боли в пояснице и гематурия (кровь в моче). Примерно в половине случаев гематурия служит признаком опухоли, не обязательно почки, но и любого участка мочевыводящей системы. Помимо опухоли в почке гематурия из нее может быть связана с васкулитом, гломерулонефритом, тромбозом почечных вен и мочекаменной болезнью. Многие из причин болей и гематурии, не связанных с опухолью, легко исключаются с помощью МРТ почек.
Обычно исследование почек начинают с УЗИ. Это идеальный метод для выявления кист. Таких около 80% и они не нуждаются в дальнейшем исследовании. Атипичные кисты – с перегородками, кальцинатами, толстыми стенками или солидным компонентом требуют томографических методов, так как чувствительность и специфичность УЗИ по отношению к опухолям недостаточная. В 10% случаев встречается кистозная форма рака почки. Кроме того, поликистоз также в ряде случаев перерождается в опухоль.
КТ обладает чувстствительностью по отношению к опухолям свыше 90%. Однако МРТ забрюшинного пространства имеет очевидные преимущества: безвредность, многоплоскостное исследование без реформации, отличная контрастность даже без введения контрастного вещества. Многие центры МРТ СПб не имеют достаточного опыта МРТ забрюшинного пространства. Кроме того, МРТ в СПб заброшенного пространства обычно нами выполняется одновременно с МРТ брюшной полости, что позволяет находить метастазы в перечень и лимфатические узлы.
МРТ характеристика опухоли почек строится по принципу – кистозное-доброкачественное-злокачественное. МРТ почек легко определяет геморрагические кисты (кисты с кровяным содержимым) по типично высокому сигналу на Т1-зависимых МРТ изображениях. Контрастирование при МРТ легко позволяет отличать кисту от опухоли.
Папиллярные доброкачественные раки дают смешанный сигнал на Т1-зависимых МР -томограммах в связи с примесью липидов, кистозным компонентом с примесью белка и крови. После контрастирования они становятся более однородными. На Т2-зависимых МРТ эти раки светлые и также неоднородные.
К доброкачественным опухолям почек относится ангиолипома. Гистологически это периваскулярные эпителиальные опухоли (PECOM). Ангиомиелолипомы в 80% спорадические случаи, в 4 раза чаще у мужчин, чем у женщин. В оставшихся 20% они служат проявлением болезни туберозному склерозу, нейрофиброматозу 1 типа или болезни Гиппель-Линдау, относящимся к факоматозам. Ангиолипомы имеют жировой компонент, который имеет подчеркнутый контур на внефазном типе МРТ. При подавлении жира сигнал от него становится темным.

МРТ почки. Т1-зависимая томограмма, увеличение. Ангиолипома.

МРТ почки. Т1-зависимая томограмма с контрастированием и подавлением жира. Ангиолипома.
Еще одна доброкачественная опухоль – онкоцитома, происходит из клеток собирательной системы. Образование солидное, однородное и слабо и неоднородно контрастирующееся, часто в форме “колеса со спицами”. Опухоль часто имеет псевдокапсулу в виде кольца, отделяющего опухоль от окружающей почечной ткани. В центре опухоли при МРТ нередко определяется рубец.

МРТ почки. Т1-взвешенная корональная МРТ с контрастированием. Онкоцитома.
Злокачественные опухоли почек- карциномы составляют примерно 2-3% от всех онкологических заболеваний и занимает примерно 8 место по частоте среди опухолей . Главная проблема состоит в том, что они поздно клинически проявляются и до 50% оказываются случайной находкой при диагностическом исследовании. В целом, 85% опухолей почек являются злокачественными. Карциномы почек относятся к различным подтипам аденокарцином: светлоклеточный рак – 70-80%, папиллярный рак 13-20%, остальные подтипы наблюдаются очень редко, в том числе крайне агрессивный саркоматоидный почечноклеточный рак. Типично проявляются в возрасте 50-70 лет , отношение М:Ж как 2:1. Стадирование рака осуществляется по системе TNM или по классификации Робсона.

МРТ почек. Корональные Т1-взвешенные МРТ до и после контрастирования. Переходно-клеточная карцинома.

МРТ почек. Т1-взвешенная корональная МРТ. Почечно-клеточный рак в верхнем полюсе левой почки с тромбозом нижней полой вены.
При МРТ опухоли гетерогенные на Т1- и Т2-зависимых МРТ, содержат солидный, некротический и геморрагический компоненты. Светлоклеточные раки яркие на Т2-зависимых МРТ, папиллярные – темные. Однако, надо иметь ввиду, что не все злокачественные опухоли хорошо контрастируются. Контрастирование, если имеется, быстрое в артериальную фазу. Темпы накопления контрастного вещества при МРТ не имеют столь важного диагностического значения как при КТ. Около 5% карцином содержат кистозный компонент. В очень редких случаях карциномы содержат незначительные включения жира и могут быть спутаны с ангиолипомами. На МРТ типа ДВИ опухоли почек светлые, хотя не такие яркие как абсцесс. При МРТ почек и забрюшинного пространства можно также наблюдать тромбоз почечной вены и нижней полой вены. Опухолевый тромбоз обычно контрастируется, причем, его надо отличать от кровяного тромбоза при котором контрастирования сгустка крови не наблюдается. Распространенность тромба вдоль нижней полой вены наблюдается в 4-10% случаев (стадия Т3), ее очень важно знать для хирурга при планировании объема операции. Точность МРТ в плане оценки прорастания нижней полой вены приближается к 100%.

МРТ почек. Корональная Т1-взвешенная МРТ с контрастированием. Опухоль левой почки с прорастанием почечной вены.
Однажды я сидел напротив амбулаторного пациента, только что прошедшего КТ-диагностику почек и думал, как тактично и мягко объяснить ему, что, у нас для него две новости:одна хорошая, а вторая – плохая.
На компьютерную томографию, с подозрением на патологическое образование почек, пациент был направлен после УЗИ и это было правомерно: ультразвуковое исследование и КТ часто – взаимодополняющие методы. Правильно выполнив исследование, мы подтвердили наличие очагового образования левой почки (увы, у пациента был обнаружен рак почки). И это была плохая новость.
Но исследование включало и чуточку хорошего – в правой подвздошной области у пациента обнаружилась абсолютно нормальная «полноразмерная» почка, сосудистая ножка которой была «ориентирована» на подвздошные сосуды.
Я начал разговор с хорошей новости, которая так увлекла пациента, что плохую он пропустил п «мимо ушей», все больше проникаясь перспективой «остаться на своих двоих». Надежда в нём крепла и это не могло не радовать меня. Тот случай, когда томография действительно помогла.
Что же показывает КТ почек? Каковы возможности этого метода при обследовании почек?
В норме при компьютерной томографии почек с контрастом мы говорим о паренхиме почки и почечном синусе. Паренхима начинает дифференцироваться на две зоны – кортикальный слой и мозговое вещество в артериальную фазу контрастного усиления. В позднюю венозную, равновесную, или паренхиматозную фазу контрастированные кортикальный слой и мозговой слой не различаются, чуть позже происходит доминирование контрастирования мозгового слоя, но не везде, а ближе к собирательной системе, и уж совсем поздно – после 5 минуты, контрастное вещество начинает заполнять чашечно-лоханочную систему.
Как видим, почки – еще более «дозовонагружаемый» орган при КТ, чем печень. Там можно обойтись тремя фазами сканирования. При исследовании почек – при корректно выполненном исследовании – фаз должно быть четыре (минимум).
Надо признать, что дифференциация слоев почек при МРТ видна и без контрастного усиления. Однако морфология и функция органа оценивается по тем же принципам контрастного усиления, что и при КТ.
Молодых врачей-рентгенологов, проводящих исследование почек, волнует вопрос: «В какую фазу что ищем?».
В нативную – рентгеноконтрастные конкременты, нарушения очертания наружного контура (подозрение на очаг), расширение чашечно-лоханочной системы – возможные начальные проявления гидронефротической трансформации. Гиподенсные зоны: нечеткие контуры – абсцессы? Четкие – кисты. Перемычки в кистах – подозрение на кистозную форму опухоли.
В артериальную – дефекты контрастирования кортикального слоя (как правило, опухоли) и оцениваем распространенность опухоли, особенно на чашечки и лоханку, а также на соседние органы. Ярко контрастированные сосуды в центре опухоли, в сочетании с жировой плотностью отдельных зон опухоли – это ангиомиолипома. В зависимости от доминирования того или иного компонента, опухоль (доброкачественная) может иметь абсолютно разную КТ-картину. При доминировании жировой ткани (липоангиомиома) может выглядеть «страшно», но остается доброкачественной. При преобладании гладкомышечного компонента может напоминать онкоцитому (тоже доброкачественную опухоль).
В венозную (паренхиматозную) фазу – лучше видны границы кист и контрастирования солидного компонента в кистозных опухолях. Также виден край опухоли и можно оценить ее распространение на чашечки и лоханку. В отсроченную (экскреторную) фазу – четко видны границы чашечек и лоханок, а также тромбы и рентгеннегативные камни и опухоли мочеточника с внутрипросветным ростом. Еще в эту фазу легко дифференцировать парапельвикальные кисты (не контрастируются) от лоханки (контрастированной), что иногда крайне сложно сделать в нативную фазу. Изображения артериальной и экскреторной фаз используют для трехмерных реконструкций – красиво и наглядно. При МРТ «стоячая жидкость» — моча, желчь и панкреатический сок на тяжеловзвешенных Т2 изображениях будет яркой – и можно получить изображение, имитирующее изображение экскреторной урограммы.
Нужно ли уж так стараться дифференцировать опухоли почек? Ведь все равно пациента ждёт нефрэктомия! Далеко не всегда. Например, у нас, в Институте хирургии им. А.В. Вишневского, выполняют не просто органосохраняющие операции (резекции почек – по показаниям), но и экстракорпоральные резекции с ортотопической реимплантацией собственной почки (проще говоря, почку на время «вынимают» из тела пациента, в специальных условиях оперируют «в лотке», и возвращают на «законное» место.
Важно: больной должен обратиться за хирургическим лечением уже полностью обследованным (включая все анализы, УЗИ, КТ или МРТ).
Предвосхищая вопрос пациентов «Как долго растут опухоли почек?», отвечаю: обычно долго. И если вовремя выполнить обследование – всегда есть шанс на Успех. И даже спасти этот важный орган возможно – современная хирургия позволяет это! Главное – не отчаиваться.
Об авторе:
Григорий Кармазановский — доктор медицинских наук, профессор, заведующий отделом лучевых методов диагностики ФГБУ «Институт хирургии им. А.В. Вишневского» Министерства здравоохранения Российской Федерации (Москва).
Синусная (или парапельвикальная) киста – это простая доброкачественная киста, заполненная жидкостью, располагающаяся в области почечного синуса. Выделяют парапельвикальные кисты, возникающие в паренхиме почки и распространяющиеся в синус, и перипельвикальные кисты, происходящие из лимфатических протоков синуса. Парапельвикальные кисты обычно единичные и односторонние, перивельвикальные – множественные и двусторонние. Кисты синуса чаще обнаруживаются у мужчин, в 50% случаев имеются пациентов с болезнью Фабри. Частота обнаружения кист почек при посмертном исследовании составляет 1,3–1,5%.
 Как устроен почечный синус?
Как устроен почечный синус?
Синус, или ворота почки – это пространство, заполненное жировой тканью, которое находится в области ее внутреннего края. В области синуса находятся т. н. ворота почки, содержащие следующие структуры: почечную артерию и вену, нервы, лимфатические каналы, большие и малые чашки, жировую и фиброзную ткань в различном количестве. Синус выполняет в основном структурную функцию, являясь вместилищем для сосудов и нервов.
Симптомы синусной кисты почки
Небольшие кисты никак себя не проявляют, в то время как кисты большего размера могут оказывать объемное воздействие на расположенные рядом структуры, а также на почку, приводя к возникновению симптоматики. Самые частые симптомы включают в себя: боль в пояснице, тошноту, рвоту, хроническая усталость, повышение системного давления, признаки мочекаменной болезни. При пальпации может обнаруживаться увеличенная почка, в анализах мочи – белок и (или) кровь. К осложнениям кисты синуса почки относятся: гидронефроз, присоединение инфекции и развитие пиелонефрита, кровоизлияние в кисту, а также ее разрыв.
Как можно выявить кисту синуса почки?
Для визуализации кист почечного синуса чаще всего используются следующие методы: внутривенная урография, КТ с контрастным усилением, МРТ и УЗИ.
На рентгенограммах кисты лишь косвенно проявляют себя сдавлением, деформацией и смещением чашечек и лоханки, поэтому этот метод не может быть рекомендован в качестве основного.
На компьютерных томограммах (КТ) в выделительной фазе через 10–15 минут после введения в вену контраста, содержащего йод, обнаруживается кистозное образование с плотностью воды, отделенное от чашечно-лоханочной системы почки и не сообщающееся с ней. Киста имеет тонкую, практически неразличимую стенку и не содержит компонент, накапливающий контраст.
На МРТ парапельвикальная киста выглядит как образование с высокой интенсивностью сигнала в режиме Т2-ВИ и гипоинтенсивным сигналом на Т1-ВИ.
На УЗИ парапельвикальная киста выглядит как анэхогенное образование в синусе почки, не сообщающееся с лоханкой, чашечками или мочеточником. Кисту почечного синуса необходимо отличать от гидронефроза, липоматоза и лимфангиоза почки.

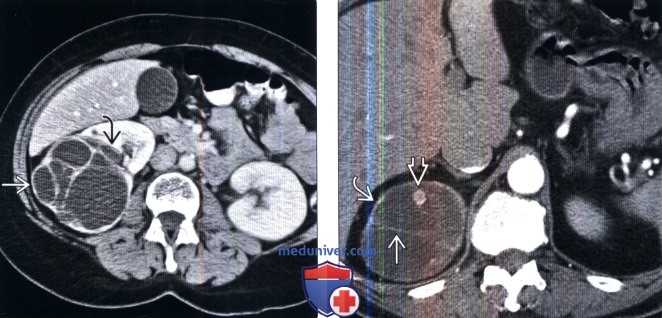
На КТ (слева – томограмма в венозной фазе, справа – в выделительной фазе) определяются множественные кисты синуса обеих почек в виде гиподенсных образований округлой и вытянутой формы, не накапливающих контраст и сдавливающих синус. Источник: https://radiopaedia.org/cases/peripelvic-cysts
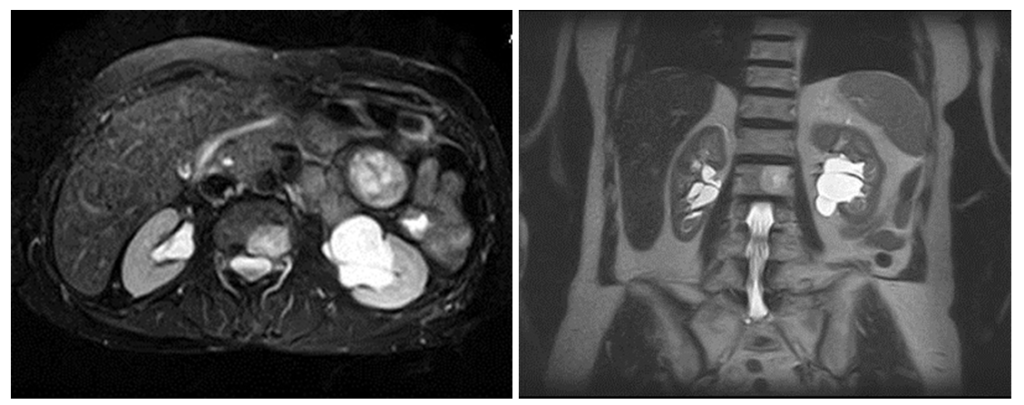
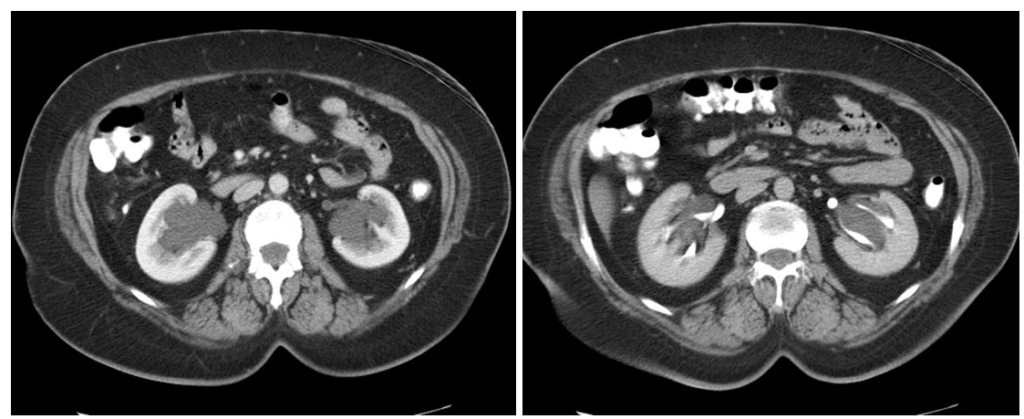
На МРТ (Т2 ВИ, слева томограмма с подавлением сигнала от жира) визуализируются множественные типичные кисты синуса обеих почек с гиперинтенсивным сигналом.
ЛЕЧЕНИЕ СИНУСНЫХ КИСТ ПОЧКИ
При небольших кистах, которые не вызывают никаких симптомов, необходимости в лечении нет. Симптоматические кисты, вызывающие сдавление лоханки, застой мочи или другие осложнения, удаляются лапароскопически или открытым способом, выполняется также чрезкожная абляция (разрушение) кисты. Окончательное решение о лечении кисты принимает уролог.
При этом необходимо понимать, что анализ результатов КТ и МРТ должен быть высокопрофессиональным. Не все врачи хорошо разбираются в особенностях диагностики почечных кист. Поэтому при неуверенности в диагнозе прибегают ко второму мнению – экспертной оценке результатов КТ и МРТ у специализированного диагноста. Перепроверка результатов КТ и МРТ почек делает диагноз более достоверным и предоставляет точную информацию лечащему врачу.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Лучевая диагностика кисты почкиа) Определение: б) Визуализация: 1. Общая характеристика: 2. УЗИ при кисте почки: 3. КТ при кисте почки: 4. МРТ при кисте почки: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика кисты почки: 1. Почечноклеточный рак: 2. Многокамерная кистозная нефрома: 3. Абсцесс почки: 4. Метастазы в почках и лимфома: 5. Аутосомно-доминантная поликистозная болезнь почек: 6. Уремическая кистозная болезнь: г) Патология. Макроскопические и хирургические признаки:
д) Клинические особенности: 1. Клиническая картина: 2. Демография: 3. Течение и прогноз: 4. Лечение кисты почки:
е) Диагностическая памятка. Советы по интерпретации изображений: ж) Список использованной литературы: — Вернуться в оглавление раздела «Лучевая медицина» Редактор: Искандер Милевски. Дата публикации: 30.9.2019 |