Как выглядит лимфома на мрт

Лимфома- что это за болезнь?
Лимфома Ходжкина:
- Заболеваемость 3:100 000 ежегодно
- Чаще встречается у мужчин (соотношение 3:2)
- Возрастные пики: около 30 и 60 лет
- Наиболее часто локализуется в области шеи.
Неходжкинская лимфома:
- Заболеваемость 5-10:100 000 ежегодно
- Чаще встречается у мужчин (1,5:1)
- Наиболее распространена у людей пожилого возраста
- У больных СПИДом заболеваемость в 1000 раз выше
- Поражаемые клеточные линии: В-клеточная линия — в 80-85% случаев, Т-клеточная линия — в 15-20% случаев
- Вторая по частоте опухоль головы и шеи (5%)
- В 50% случаев поражаются лимфатические узлы, 10-20% — экстранодальное поражение.
— Лимфома Ходжкина:
- Этиология не установлена
- Связан с вирусом Эпштейна-Барр.
— Неходжкинские лимфомы:
- Связаны с вирусами Эпштейна-Барр и Т-лимфотропным вирусом человека типа
- В некоторых случаях наблюдаются специфические мутации генов.
Стадии распространения лимфомы:
Анн-Арборская классификация:
— Стадия I: Поражение лимфатических узлов одной группы или одного экстранодального органа.
— Стадия II: Поражение лимфатических узлов 2 и более групп или одного экстранодального органа и более одной группы лимфатических узлов по одну сторону диафрагмы.
— Стадия III: Поражение лимфатических узлов по обе стороны диафрагмы, с поражением или без поражения селезенки или экстранодального органа.
— Стадия IV: Диссеминированное поражение одного и более экстранодального органа с поражением или без поражения лимфатических узлов.
Клинические проявления
Типичные симптомы лимфомы лимфоузлов:
- Множественные, обычно двусторонние безболезненные объемные образования в области шеи
- Потливость по ночам
- Повышение температуры тела
- Потеря веса
- Иногда лимфома имеет симптомы кожного заболевания
- Зуд
Какой метод диагностики лимфомы лимфоузлов выбрать: МРТ, КТ, УЗИ, ангиографию
Методы выбора
- УЗИ
- КТ с контрастированием.
Для чего проводят УЗИ шеи при лимфоме лимфоузлов
- Увеличение размеров и количества лимфатических узлов
- Обычно имеют сферическую форму
- Очень низкая эхогенность
- Часто отсутствует эхо-сигнал от ворот
- Четко очерченные края
- При дуплексном УЗИ выявляется значительное повышение васкуляризации с наличием разветвленной сосудистой сети в узлах
- Высокий индекс резистентности внутри лимфатических узлов (ИР<0,8).
Информативна ли МСКТ лимфоузлов с контрастом при лимфоме шеи
- Пораженные лимфатические узлы имеют плотность, идентичную мышцам
- Склонны к образованию конгломератов
- Лимфатические узлы обычно имеют гомогенную плотность
- При лимфоме Ходжкина может быть снижена плотность в центре узлов, что свидетельствует о некрозе
- Минимальное усиление после введения контрастного вещества
- Иногда при неходжкинской лимфоме наблюдается интенсивное усиление
- Кальцинаты обычно не образуются до окончания терапии.
Что покажут снимки МРТ шеи с контрастом при лимфоме лимфоузлов
- Пораженные лимфатические узлы изоинтенсивны по отношению к мышцам на Т1 -взвешенном изображении и гиперинтенсивны — на Т2-взвешенном изображении и в последовательности STIR
- Как и при КТ, обычно наблюдается гомогенное усиление после введения контрастного вещества
- В случае некроза в центре узла при лимфоме Ходжкина выявляется высокая интенсивность сигнала на Т2-взвешенном изображении и очень низкая — на Т1 -взвешенном изображении
- Наблюдается высокая интенсивность сигнала от пораженных узлов на Т2-взвешенном изображении после введения USPIO.
Отличительные признаки лимфомы
- Увеличение количества и размеров лимфатических узлов
- Соотношение продольного размера к поперечному <2
- Часто двусторонние конгломераты лимфатических узлов
- При лимфоме Ходжкина обычно имеют равномерную плотность и интенсивность сигнала
- При неходжкинских лимфомах в центре некоторых лимфатических узлов наблюдается некроз
- лимфома Ходжкина и неходжкинские лимфомы невозможно отличить друг от друга только на основании данных методов визуализации
- В случае неходжкинских лимфом чаще происходит генерализация процесса, в то время как лимфома Ходжкина носит более локализованный характер.
Что хотел бы знать лечащий врач
- Наличие экстранодального поражения
- Какие группы лимфатических узлов поражены?
- Изменения сосудов и нервов.
Какие патологии имеют симптомы, схожие с лимфомой лимфоузлов
Саркоидоз
— В некоторых случаях наблюдается диффузное увеличение шейных лимфатических узлов
— Обычно сочетается с увеличением лимфатических узлов средостения и корней легких
— В ряде случаев образуются крупные кальцинаты
Метастазы
— Пораженные узлы расположены в зоне лимфооттока от основной опухоли
— В центре крупных лимфатических узлов обычно выявляется зона некроза
Шейный лимфаденит
— Проявления инфекционного заболевания
— Болезненная припухлость лимфатических узлов
— Возможно образование полости в центре узлов
Лечение
- Лимфома имеет лечение, которое зависит от стадии процесса, клеточного типа поражения и возраста пациента
- При неходжкинских лимфомах или лимфоме Ходжкина низкой степени злокачественности в группе благоприятного прогноза обычно достаточно только лучевой терапии
- В группе промежуточного прогноза или при неходжкинских лимфомах высокой степени злокачественности применяют химио- и лучевую терапию
- При лимфоме Ходжкина в группе неблагоприятного прогноза показана комбинированная химиотерапия
- В случае рецидива лимфомы Ходжкина требуется пересадка костного мозга или стволовых клеток.
Врачи каких специальностей диагностируют и лечат лимфому лимфоузлов
— Онколог (химиотерапия)
— Радиолог (лучевая терапия)
— Гематолог (контроль показателей крови, подбор лечения)
Прогноз лимфомы
Лимфома Ходжкина
- Излечение наступает в 50-90% случаев, в зависимости от группы прогноза
Неходжкинские лимфомы низкой степени злокачественности:
- Медленное прогрессирование
- Обычно наступает генерализованная стадия, которая не поддается лечению
- Продолжительность жизни — 2-10 лет
- При локализованной стадии излечение наступает в 50% случаев.
Неходжкинские лимфомы высокой степени злокачественности:
- Быстрое прогрессирование
- Локализованный процесс в 10-15% случаев, генерализованный — в 85-90% случаев
- В отсутствие лечения — продолжительность жизни небольшая
- При адекватной терапии примерно в 50% случаев наступает излечение.
Лимфома 4 стадии имеет неблагоприятный прогноз, если уровень ЛДГ и микроглобулинапривышен в 1,5 раза.
Возможные осложнения и последствия лимфомы
Лимфома Ходжкина:
- Повышен риск развития вторичных опухолей, развивающихся после применения химио- и лучевой терапии.
Неходжкинские лимфомы :
Осложнения химиотерапии
- Выпадение волос
- Кардиомиопатия
- Увеличение масся тела
- Бесплодие у мужчин
Осложнения лучевой терапии:
- Гипотериоз
- Сухость во рту
- Лучевой пневмонит
- Лучевой колит
- Лучевой цистит
Осложнения вследствие заболевания
- Сдавление рядом прилегающий тканей за счет увеличенных лимфоузлов
- Поражение костного мозга, спинного и головного мозга, печени, костей
- Интоксикация вследствие распада опухолевых клеток
- Инфекционные осложнения
Лимфома шеи у женщины с хроническим лимфолейкозом. КТ с контрастированием: выраженное увеличение размеров и количества шейных лимфатических узлов, особенно в переднем и боковом треугольниках шеи. Плотность лимфатических узлов соответствует окружающим мышцам или выше.
Неходжкинская лимфома. КТ с контрастированием: множественные лимфатические узлы под нижней челюстью и около яремной вены, а также позади грудино-ключично-сосцевидной мышцы. Узлы имеют овальную или округлую форму, повышенную плотность по сравнению с окружающими мышцами, после введения контраста наблюдается гомогенное усиление.
Злокачественные лимфомы относительно часто проявляются патологическими изменениями в средостении. Дифференциальная диагностика этих заболеваний с изолированными новообразованиями средостения имеет важное клиническое значение.
Термин «лимфома» обозначает первично злокачественные опухоли иммунной системы. Он включает ряд заболеваний, среди которых выделяют болезнь Ходжкина или лимфогранулематоз (ЛГМ) как самостоятельную нозологическую единицу и большую группу лимфопролиферативных заболеваний, объединенных как злокачественные неходжскинские лимфомы (ЗНЛ). Хотя все эти опухоли развиваются в ретикуло-эндотелиальных тканях, они различаются по гистологической природе, клиническим проявлениям, течению и прогнозу заболевания. Злокачественные лимфомы необходимо отличать от доброкачественных лимфогенных патологических процессов, таких как болезнь Кастлмана, лимфоидный гранулематоз и лимфоидный интерстициальный пневмонит (лимфоидная интерстициальная пневмония).
Лимфомы являются наиболее распространенным опухолевым процессом в средостении у пациентов в возрасте 20-40 лет. Лимфогранулематоз имеет характерный двухмодальный пик частоты в третьей и шестой декаде жизни. Неходжскинские лимфомы встречаются в четыре раза чаще, чем ЛГМ, наибольшее количество пациентов выявляется на пятой декаде жизни. У двух третей пациентов заболевание предполагается на основании бессимптомной периферической лимфаденопатии, сохраняющейся в течение 4-6 недель. Симптомы общего характера, такие как лихорадка, ночные поты, потеря веса, кожный зуд, более характерны для лимфогранулематоза.
После установления гистологического диагноза, обычно на основании биопсии периферического лимфоузла, необходимо использование методов визуализации для определения стадии опухолевого процесса. В настоящее время принято следуе-щее подразделение злокачественных лимфом:
Стадия 1. Поражение одной группы лимфатических узлов или одного экстралимфатического участка.
Стадия 2. Поражение двух и более групп лимфатических узлов на одной стороне диафрагмы; может включать локальное поражение единичного экстранодального участка.
Стадия 3. Поражение лимфатических узлов и экстранодальные изменения по обе стороны диафрагмы.
Стадия 4. Диссеминированное поражение одного и более нелимфатических органов, которое сочетается или не сочетается с поражением лимфатических узлов.
Адекватная терапия в настоящее время весьма эффективна. Полное выздоровление достигается при болезни Ходжкина в 80% случаев, при неход-жскинских лимфомах — в 50%. В начальной стадии, при локализованных поражениях, наиболее эффективна лучевая терапия. В более поздних стадиях рекомендуется применение химиотерапии. Основным методом определения стадии лимфом является КТ.
Для выбора адекватной методики исследования и правильной интерпретации данных КТ необходимо учитывать системный характер поражения и особенности течения каждого вида лимфом. Лимфогранулематоз более чем у 60% больных начинается с поражения внутригрудных и периферических лимфатических узлов с последующим распространением процесса на лимфоузлы других анатомических областей. Обычно поражаются узлы переднего верхнего средостения, перикардиальные узлы нижнего этажа средостения, параортальной области. Патологический процесс обычно распространяется последовательно, от одной группы узлов к другой. Злокачественные неходжскинские лимфомы у 80% больных начинаются с поражения лимфоузлов живота (параортальных, мезентериальных, ворот печени и селезенки и др.) и лишь на следующей стадии опухолевого процесса вовлекаются лимфоузлы грудной полости. Вместе с тем, процесс имеет первично множественный или диффузный характер и может быстро вовлекать отдаленные группы лимфоузлов и различные паренхиматозные органы. Для этой формы опухоли наиболее характерно поражение печени и селезенки.
Таким образом, КТ исследование больных злокачественными лимфомами, направленное на определение стадии патологического процесса, предполагает сканирование области груди, живота и таза. Основная задача такого исследования заключается в выявлении увеличенных лимфатических узлов и экстранодальных поражений, в том числе внутренних органов.
Рентгенологически, а также при КТ и МРТ, наиболее типичной формой поражения грудной полости является увеличение внутригрудных лимфатических узлов. Для ЛГМ характерно поражение узлов переднего средостения или превас-кулярного пространства с последующим вовлечением узлов перитрахеобронхиальной группы и корней легких. Такая картина наблюдается более чему 80% больных ЛГМ 1-2 стадии. Пораженные лимфоузлы могут выявляться изолированно друг от друга, но чаще представляют собой конгломерат неправильной формы с неровными контурами или солитарное патологическое образование мягкотканной плотности. При ЗИЛ более характерно поражение различных групп лимфатических узлов, в том числе и без вовлечения узлов переднего средостения. В этих случаях могут поражаться лимфоузлы центрального средостения, узлы вдоль трахеи и главных бронхов, а также узлы корней легких, заднего средостения, паракардиальной группы.
Вовлечение вилочковой железы наблюдается у 30% больных. Вместе с тем, изолированное поражение вилочковой железы при лимфомах, без поражения лимфатических узлов средостения, возникает исключительно редко. Это является важным дифференциально-диагностическим признаком при КТ исследовании пациентов с патологией переднего средостения.

Рис. Злокачественная лимфома. а, б. Увеличениелимфатическихузлов переднего и центрального средостения, лимфоузлов грудной стенки.

Рис. Злокачественная неходжскинекая лимфома. Увеличениелимфатическихузлов центрального средостения и грудной стенки. Лимфоузлы переднего средостения не увеличены.

Рис. Злокачественная неходжски некая лимфома. Увеличение лимфатических узлов заднего средостения в виде патологического образования в превертебральной области, позади трахеи. Образование имеет неровные бугристые контуры и неоднородную структуру за счет наличия в нем участков некроза.
Характерным признаком злокачественного роста является инфильтрация прилежащей жировой клетчатки и медиастинальной плевры, утолщение перикарда, нередко с наличием жидкости в нем, плевральный выпот, инфильтрация легочной ткани. Злокачественные лимфомы могут распространяться на сосуды средостения, что устанавливают при КТ-ангиографии. При введение йодсодержащего контрастного вещества плотность опухолевой ткани повышается незначительно, часто выявляются участки некроза пониженной плотности.
В настоящее время КТ является стандартной методикой первичного стадирования злокачественных лимфом. Показано, что КТ позволяет выявлять патологические изменения в грудной полости у 30-35% больных с нормальной рентгенограммой грудной клетки. Наибольшие трудности в оценке рентгенографических данных возникают при увеличении до 1,5-2,0 см лимфатических узлов бифуркационной группы, паракар-диальной группы и заднего средостения. Дополнительные сведения, полученные при КТ, имеют принципиально важное значение для лечения больных ЛГМ, поскольку существенно влияют на выбор полей облучения. При исследовании больных НХЛ данные КТ имеют существенно меньшее значение, так как основным видом их лечения является химиотерапия.

Рис. Злокачественная неходжскинекая лимфома. Увеличение лимфатических узлов переднего и центрального средостения и перикардиальных узлов в правом кардиодиафрагмальном углу.

Рис. Злокачественная неходжскинская лимфома. а, б, в. Значение КТ-ангиографии. Крупное патологическое образование занимает правую нижнюю часть грудной полости. Просветы бронхов сохранены. При введении контрастного вещества видны сохраненные ветви правой легочной артерии и диффузная инвазия опухоли в средостение со смещением камер сердца влево.

Рис. Злокачественная лимфома, лимфогранулематоз. Значение КТ-ангиографии. Патологическое образование расположено в переднем, центральном и заднем средостении, слева от сердца и сосудистого пучка. При введении контрастного вещества определяется диффузное сужение общего ствола и левой ветви легочной артерии.

Рис. Ограниченный медиастинит, абсцесс средостения после перфорации пищевода во время эндоскопического исследования. Патологическое образование справа от пищевода содержит воздух и жидкость с формированием типичных уровней жидкости.
Использование КТ для стадирования злокачественных лимфом имеет некоторые ограничения. Основным признаком поражения лимфатических узлов грудной полости является увеличение их размеров свыше 10 мм. Однако меньшие размеры узлов не исключают микроскопических изменений. Серьезные трудности возникают при оценке результатов лечения и динамическом наблюдении за больными, поскольку разграничение фиброзной и опухолевой ткани в лимфатических узлах и эк-странодальных образованиях не представляется возможным. Более эффективным методом является МРТ и сцинтиграфия с цитратом галлия.
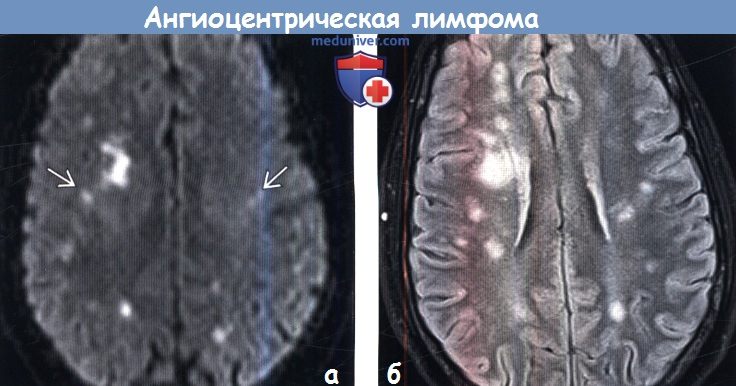
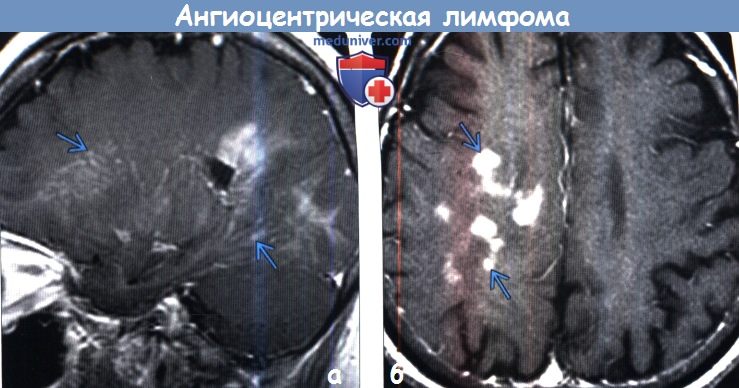
Диагностика ангиоцентрической лимфомы головного мозга по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики внутрисосудистой (ангиоцентрической) лимфомы: 2. КТ при внутрисосудистой (ангиоцентрической) лимфоме:
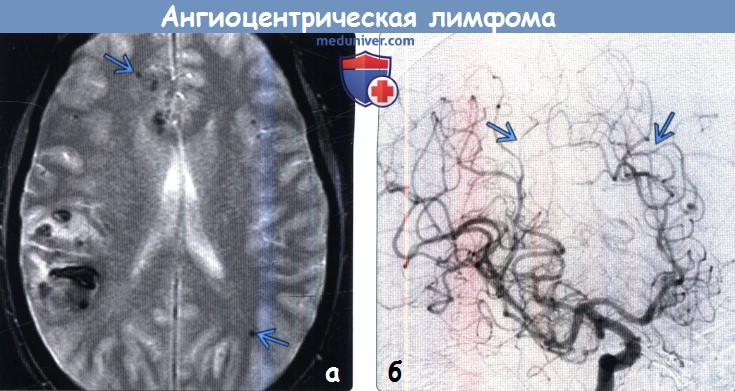
3. МРТ при внутрисосудистой (ангиоцентрической) лимфоме: 4. Ангиография: 5. Рекомендации по визуализации: 6. Радионуклидная диагностика. ПЭТ:
в) Дифференциальная диагностика: 1. Васкулит: 2. Мультиинфарктная деменция: 3. Первичная лимфома ЦНС (ПЛЦНС): 4. Нейросаркоидоз: 5. Вирусный энцефалит:
г) Патология: 1. Общие характеристики: 2. Макроскопические и хирургические особенности: 4. Микроскопия: д) Клиническая картина: 1. Проявления ангиоцентрической лимфомы: 2. Демография: 3. Течение и прогноз: 4. Лечение ангиоцентрической лимфомы: е) Диагностическая памятка: 1. Обратите внимание: 2. Советы по интерпретации изображений: ж) Список литературы:
— Также рекомендуем «Лейкоз головного мозга на КТ, МРТ» Редактор: Искандер Милевски. Дата публикации: 5.4.2019 |