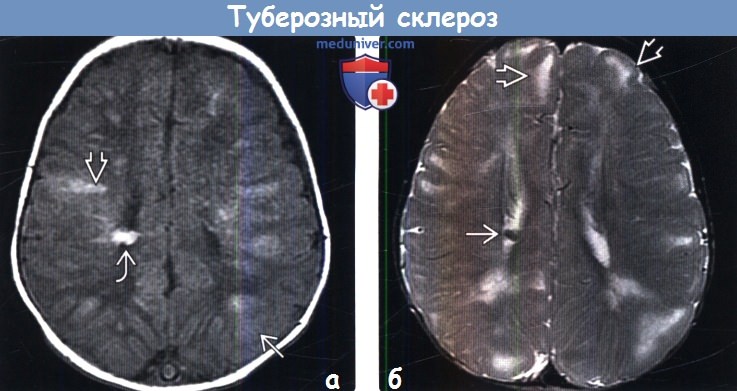
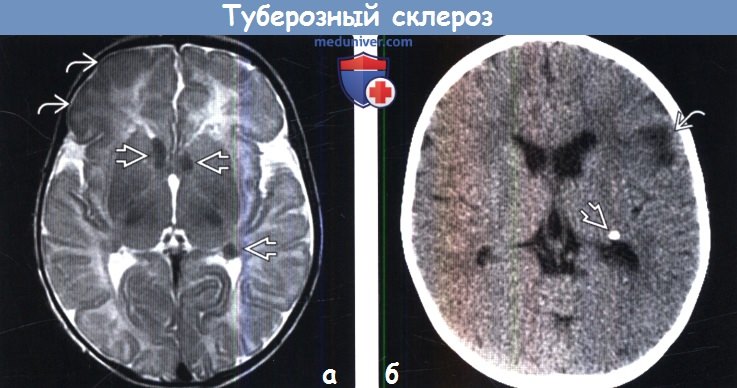
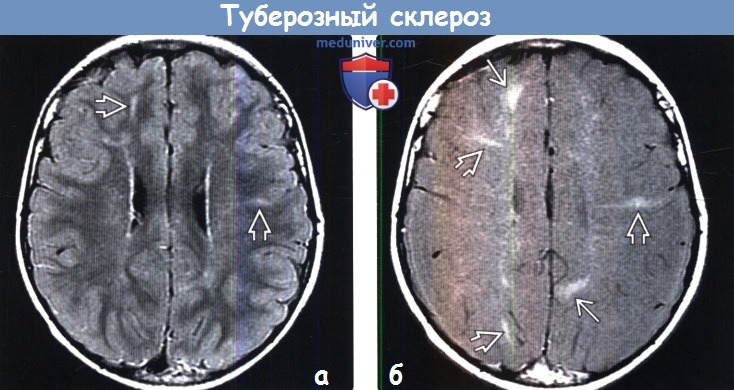
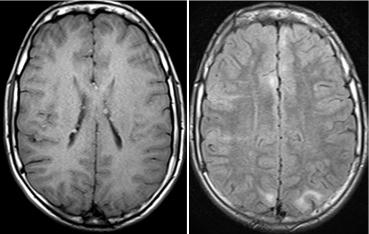
Картина мрт при туберозном склерозе
Туберозный склероз (болезнь Бурневилля) — редкое генетическое заболевание, при котором во множестве органов и тканей образуются доброкачественные опухоли. Полисистемный характер нарушений порождает широкий спектр симптомов — повреждения мозга могут вызвать эпилепсию, снижение интеллекта; поражаются внутренние органы — почки, сердце, лёгкие; характерные новообразования кожи лица и глазного дна могут быть использованы при начальной диагностике.
Первое слово в названии болезни происходит от латинского tuber — нарост, опухоль, и описывает «туберсы» — характерные новообразования в коре мозга больных, обычно на границе серого и белого вещества. Туберсы были впервые описаны французским неврологом Бурневиллем, поэтому иногда болезнь называют его именем.
Частота этого заболевания составляет 10—14 на 100 000 населения. Она выше у детей, составляя максимум у не достигших 5-летнего возраста. Число случаев с отрицательным семейным анамнезом велико: от 50 до 70 %. Заболевание характеризуется высокой ранней детской смертностью и снижением продолжительности жизни у взрослых людей.
Критерии диагностики туберозного склероза
Все признаки подразделяются на первичные и вторичные.
Первичные признаки:
- ангиофибромы лица или фиброзные бляшки на лбу,
- нетравматические околоногтевые фибромы,
- гипопигментные пятна (больше трех),
- «шагреневая кожа»,
- множественные гамартомы сетчатки,
- корковые туберсы, субэпендимарные узлы,
- гиганто-клеточная астроцитома,
- рабдомиомы сердца множественные или одиночные,
- лимфангиолейомиоматоз легких,
- множественные ангиомиолипомы почек.
Вторичные признаки:
- многочисленные углубления в эмали зубов,
- гамартоматозные ректальные полипыа,
- костные кистыб,
- фибромы десен,
- гамартомы внутренних органов,
- ахроматический участок сетчатой оболочки,
- пятна «конфетти» на коже,
- множественные кисты почека.
Несомненный диагноз туберозного склероза: 2 первичных признака или 1 первичный признак + два вторичных признака.
Возможный диагноз — 1 первичный признак + 1 вторичный признак.
Предположительный диагноз – или 1 первичный признак или два и больше вторичных признака.
а — требуется гистологическое подтверждение
б – достаточно рентгенологического подтверждения
Кожные изменения
Гипопигментные пятна, ангиофибромы лица, участки “шагреневой кожи”, околоногтевые фибромы, фиброзные бляшки, белые пряди волос, ресниц и бровей.
Гипопигментные пятна (овальные, полигональные или в виде рассыпанного «конфетти») нередко обнаруживаются с рождения, с возрастом число их может увеличиваться. Располагаются асимметрично, преимущественно на туловище и ягодицах.
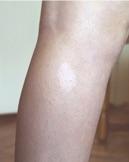
Гипопигментное пятно на коже голени
Ангиофибромы лица (аденома Прингля) — узлы розового или красного цвета с гладкой, блестящей поверхностью, располагаются симметрично с двух сторон лица на щеках и носу (по типу “крыльев бабочки”) и подбородке. Развиваются, как правило, после 4-х лет.
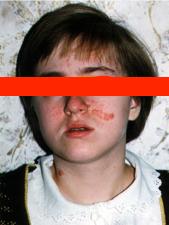
Ангиофибромы лица
Участки “шагреневой кожи” (peau chagrine в переводе с французского — “недубленая, грубая, жесткая кожа”), желтовато-коричневого или розового цвета, умеренно выступают над поверхностью окружающей кожи и напоминают шкурку апельсина. Размер их колеблется от нескольких миллиметров до 10 и более сантиметров. Чаще они появляются на втором десятилетии жизни. Располагаются преимущественно в пояснично-крестцовой области.
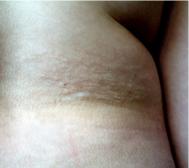
Участок «шагреневой кожи»
Фиброзные бляшки — образования бежевого цвета, шероховатые на ощупь, несколько выступают над окружающей кожей. Часто появляются уже на первом году жизни. Излюбленным местом локализации фиброзных бляшек является лоб. Размер и число их варьируют.
Околоногтевые фибромы — тусклые, красные или мясного цвета узлы, растущие от ногтевого ложа или вокруг ногтевой пластинки. В большинстве случаев околоногтевые фибромы появляются на втором десятилетии жизни. Чаще встречаются на ногах, чем на руках. Размер варьирует от 1 миллиметра до 1 сантиметра в диаметре.
Мягкие фибромы располагаются на туловище и шее, реже на конечностях. Бывают двух видов:
— множественные или единичные, мягкие мешотчатые образования на ножках
— множественные образования, несколько приподнятые над поверхностью кожи, размером меньше булавочной головки (напоминают “гусиную кожу”)
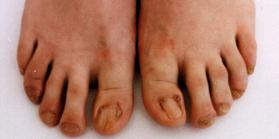
Околоногтевые фибромы
Изменения со стороны органов зрения
доброкачественные опухоли сетчатки и зрительного нерва (часто множественные) — ретинальные гамартомы астроцитарного происхождения. Наблюдается у 50 % больных. Опухоль трудно заметить в самом начале.
Она довольно быстро кальцифицируется. Офтальмологическое исследование следует предпринять как можно раньше у детей с дилатированным сосочком зрительного нерва. Опухоль чаще располагается вблизи оптического диска.
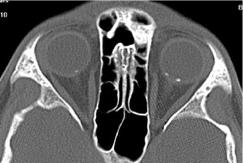
Обызвествления в гамартомах сетчатки с обеих сторон.
Изменения со стороны сердечно-сосудистой системы
Рабдомиомы сердца. Рабдомиомы локализуются в любой полости сердца, но преимущественно — в желудочках. Более характерно их расположение в левой половине сердца. У 2/3 больных — рабдомиомы множественные. Клинически рабдомиомы сердца проявляются признаками сердечной недостаточности, нарушениями гемодинамики, сократительной функции миокарда и сердечного ритма.
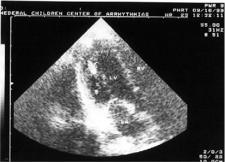
Рабдомиома сердца
Изменения со стороны органов дыхания
Лимфангиолейомиоматоз легких. Легкие вовлекаются в патологический процесс после 30 лет. Первые клинические симптомы — дыхательная недостаточность и рецидивирующий пневмоторакс.
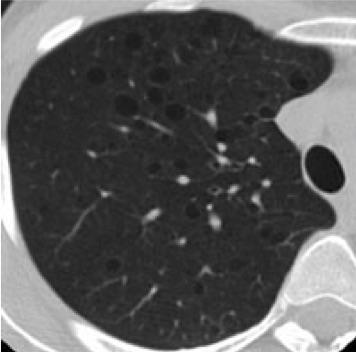
Фрагмент КТ: множественные кистозные изменения — лимфангиомиоматоз легких
Изменения со стороны желудочно-кишечного тракта
полость рта (узловые опухоли, фибромы или папилломы, дефекты эмали зубов), печень (одиночные и множественные гамартомы и ангиомиолипомы), прямая кишка (ректальные полипы)
Изменения со стороны почек
Ангиомиолипомы и кисты. Редко — карциномы. Нарушения со стороны почек, как правило, появляются на 2-м — 3-м десятилетии жизни. Ангиомиолипомы при туберозном склерозе множественные, двусторонние и длительное время имеют бессимптомное течение.
Ангиомиолипомы больше 4 см в диаметре имеют тенденцию к спонтанному кровоизлиянию. Основными клиническими симптомами кровоизлияния из ангиомиолипомы: острые абдоминальные боли, падение артериального давления. Кисты почек при туберозном склерозе чаще небольшого размера, двусторонние. При увеличении размера кист развивается почечная недостаточность, появляется высокое артериальное давление.
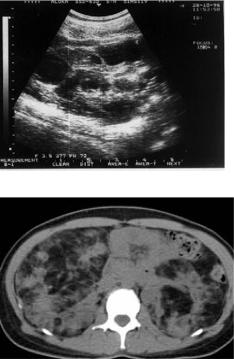
УЗИ. Кисты почки
На КТ множественные двусторонние образования в почках, содержащие жировую ткань – ангиомиолипомы.
Изменения со стороны костей
Поражения костной ткани чаще бессимптомные, в виде периостальной реакции, склероза или кистоза.
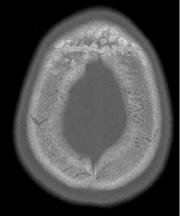
КТ. Участки склероза в костях черепа, преимущественно в лобной кости.
Изменения со стороны нервной системы
судорожные приступы, умственная отсталость, нарушения поведения, изменения в цикле сон-бодрствование. Судороги при туберозном склерозе могут начинаться на первом году жизни. Чаще всего в этот возрастной период встречаются инфантильные спазмы, которые в дальнейшем переходят в другие типы судорог. Судорожные приступы при туберозном склерозе нередко плохо поддаются противосудорожной терапии. Умственная отсталость при туберозном склерозе наблюдается у половины больных. Степень снижения умственной отсталости колеблется от умеренной до глубокой. Изменения поведения характеризуются аутизмом, синдромом гиперподвижности и дефицита внимания, агрессией и аутоагрессией. Нарушения сна у большинства больных связаны с длительным засыпанием, снохождением и ранним пробуждением.
Наиболее типичными нарушениями в головном мозге являются корковые туберсы и субэпендимарные узлы. Туберсы могут быть как единичными, так и множественными, располагаются в виде выступов над единичной или прилегающими бороздами коры, расширяя их. Субэпендимарные узлы локализуются в стенках боковых желудочков и, реже, в стенках III и IV желудочков мозга. У новорожденных субэпендимарные узлы редко бывают кальцифицированными. По мере роста ребенка наблюдается постепенное отложение кальция в субэпендимарных узлах.
Субэпендимарные узлы в 10% случаев трансформируются в гиганто-клеточную астроцитому, которые манифестируют обычно между 5 и 10 годами жизни, имеют тенденцию к росту и локализуются у отверстия Монро
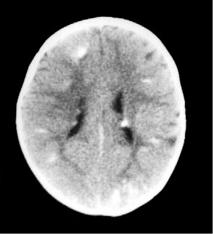
Субэпендимарные кальцификаты и корковые туберсы на КТ головного мозга ребенка с туберозным склерозом

Субэпиндемальные узлы и корковые туберсы на МРТ
Комплекс исследований больных туберозным склерозом
- КТ и/или МРТ
- Электроэнцефалография
- Ультразвуковое исследование внутренних органов
- Эхокардиография
- Электрокардиография
- УЗИ щитовидной железы
- Анализы крови и мочи
Тревожные симптомы туберозного склероза
Лихорадка, боли в спине, подташнивание и рвота, гематурия, анемия.
Симптомы возникают, как правило, при увеличении массы и объема ангиомиолипом. Увеличенные в объеме ангиомиолипомы (больше 4 см в диаметре) нередко имеют тенденцию к спонтанному кровоизлиянию (ретроперитонеальному или внутрипочечному), либо способствуют компрессии окружающих тканей.
Клинические симптомы, свидетельствующие о кровоизлиянии из ангиомиолипомы:
— острые абдоминальные боли
— развитие шокового состояния
— падение артериального давления
— вегетативные расстройства (обильный пот, озноб, сердцебиение)
Высокое артериальное давление, головные боли, утомляемость, кожный зуд.
Кисты почек при туберозном склерозе могут достигать нескольких сантиметров в диаметре. При выраженном патологическом процессе, при бесчисленном количестве кист большого размера, течение заболевания напоминает поликистозную болезнь почек, которая приводит к почечной недостаточности.
Частые головные боли, рвоты, ухудшение зрения.
Симптомы повышения внутричерепного давления, которые могут свидетельствовать о росте гиганто-клеточной астроцитомы.
Поверхностное дыхание, бледность кожных покровов рецидивирующий пневмоторакс. Симптомы могут свидетельствовать о развитии патологического процесса в легких (лимфангиомиоматоз легких).
Заключение
Туберозный склероз – генетическое заболевание из группы факоматозов. Встречается довольно редко, проявляется чаще в детском возрасте. Наряду с наследственными формами существуют и спонтанные мутации более, чем в 50% случаев. Клинические проявления разнообразны и связаны с поражением многих органов и систем. В зависимости от локализации изменений в тех или иных органах применяются разные методы лучевой диагностики: УЗИ, КТ, МРТ, эхокардиография. Правильная диагностика возможна только с учетом клинических данных и данных анамнеза, в том числе семейного. Туберозный склероз, поражая многие органы, приводит к высокой смертности в детском возрасте и сокращению продолжительности жизни. Подозрение на осложнения туберозного склероза могут потребовать дополнительных исследований, и лечебных мероприятий, например, при кровоизлияниях в ангиомиолипомах почек, окклюзионной гидроцефалия при астроцитомах, стенозирующих отверстия Монро, развитии почечной и легочной недостаточности и др.
Диагностика туберозного склероза на МРТ, КТа) Терминология: б) Визуализация туберозного склероза: 1. Общие характеристики: 2. КТ при туберозном склерозе:
3. МРТ при туберозном склерозе: 3. УЗИ: 4. Рекомендации по визуализации:
в) Дифференциальная диагностика туберозного склероза: г) Патология туберозного склероза: 1. Общие характеристики: 2. Стадирование и классификация: 3. Макроскопические и хирургические особенности: 4. Микроскопия: д) Клиническая картина туберозного склероза: 1. Проявления: 2. Демография: 3. Лечение туберозного склероза: е) Диагностическая памятка. Советы по интерпретации изображений: ж) Список литературы:
— Вернуться в оглавление раздела «Лучевая медицина» Редактор: Искандер Милевски. Дата публикации: 3.3.2019 |