Конус спинного мозга на мрт
У взрослого человека спинной мозг начинается на уровне большого затылочного отверстия и заканчивается примерно на уровне межпозвоночного диска между L, и Ln (рис. 3.14, см. рис. 3.9). От каждого сегмента спинного мозга отходят передние и задние корешки спинномозговых нервов (рис. 3.12, 3.13). Корешки направляются к соответствующему межпозвоночно-
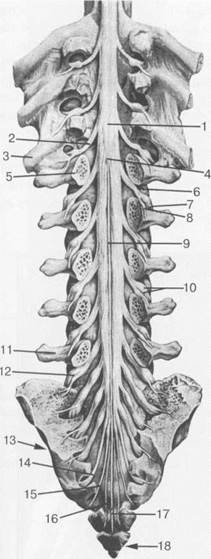
Рис. 3.12. Поясничный отдел спинного
мозга и конский хвост [Ф.Кишш, Я.Сентоготаи].
I — intumescentia lumbalis; 2 — radix n. spinalis (Th. XII); 3 — costaXII; 4 — conus medullaris; 5 — vertebra L. I; 6 — radix; 7 — ramus ventralis n.spinalis (L. I); 8 — ramus dorsalis n.spinalis (L. I); 9 — filum terminale; 10 — ganglion spinale (L.III);
I1 — vertebra L V; 12 — ganglion spinale (L.V); 13-os sacrum; 14 — N. S. IV; 15 -N. S. V; 16 — N. coccygeus; 17 — filum terminale; 18 — os coccyges.

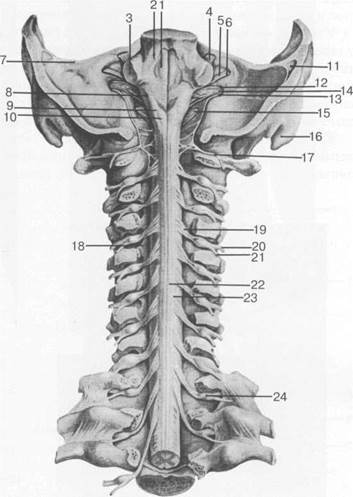
Рис. 3.13. Шейный отдел спинного мозга [Ф.Кишш, Я.Сентоготаи].
1 — fossa rhomboidea; 2 — pedunculus cerebellaris sup.; 3 — pedunculus cerebellaris medius; 4 — n. trigeminus; 5 — n. facialis; 6 — n. vestibulocochlearis; 7 — margo sup. partis petrosae; 8 — pedunculus cerebellaris inf.; 9 — tuberculi nuclei cuneati; 10 — tuberculi nuclei gracilis; 11 — sinus sigmoideus; 12 — n. glossopharingeus; 13 — n. vagus; 14 — n. accessories; 15 — n. hupoglossus; 16 — processus mastoideus; 17 — N.C. I; 18 — intumescentia cervicalis; 19 — radix dors.; 20 — ramus ventr. n. spinalis IV; 21 — ramus dors. n. spinalis IV; 22 — fasciculus gracilis; 23 — fasciculus cuneatus; 24 — ganglion spinale (Th. I).
му отверстию (см. рис. 3.14, рис. 3.15 а, 3.16, 3.17). Здесь задний корешок образует спинномозговой узел (локальное утолщение — ганглион). Передний и задний корешки соединяются сразу после ганглиона, формируя ствол спинномозгового нерва (рис. 3.18, 3.19). Самая верхняя пара спинномозговых нервов покидает спинномозговой канал на уровне между затылочной костью и Cj, самая нижняя — между S, и Sn. Всего имеется 31 пара спинномозговых нервов.
У новорожденных конец спинного мозга (конус — conus medullaris) располагается ниже, чем у взрослых, на уровне Lm. До 3 месяцев корешки спинного мозга располагаются прямо напротив соответствующих позвонков. Затем начинается более быстрый рост позвоночника, чем спинного мозга. В соответствии с этим корешки становятся все длиннее по направлению к конусу спинного мозга и идут косо вниз по направлению к своим межпозвоночным отверстиям. К 3 годам конус спинного мозга занимает обычное для взрослых местоположение.
Кровоснабжение спинного мозга осуществляется передней и парными задними спиналь-ными артериями, а также корешково-спинальными артериями. Спинальные артерии, отходящие от позвоночных артерий (рис. 3.20), кровоснабжают лишь 2—3 верхних шейных сег-
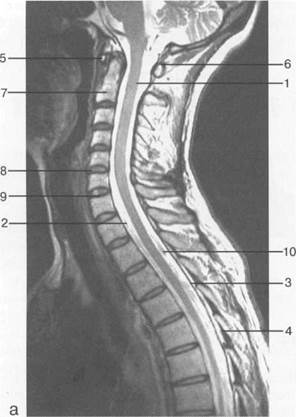
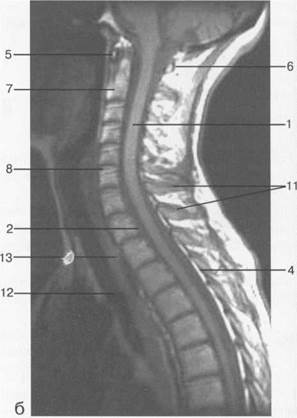
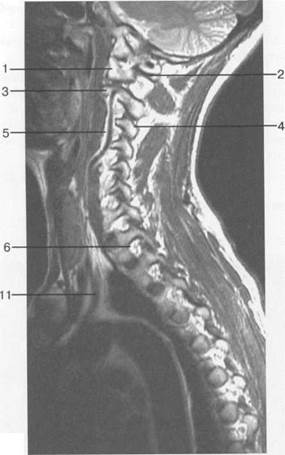
Рис. 3.14. МРТ. Срединное сагиттальное изображение шейного отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок (задняя стенка); 4 — эпидуральное пространство; 5 — передняя дуга С1; 6 — задняя дуга С1; 7 — тело С2; 8 — межпозвонковый диск; 9 — гиалиновая пластинка; 10 — артефакт изображения; 11 — остистые отростки позвонков; 12 — трахея; 13 — пищевод.
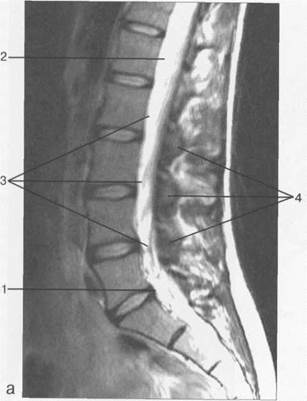
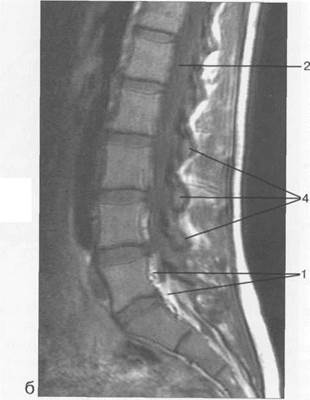
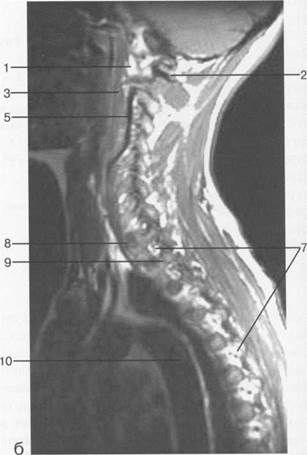
Рис. 3.15. МРТ. Парасагиттальное изображение пояснично-крестцового отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1— эпидуральное пространство; 2 — субарахно-идальное пространство; 3 — корешки спинномозговых нервов; 4 — пластины дуг позвонков.
Рис. 3.16. МРТ. Парасагиттальное изображение грудного отдела позвоночника, Т2-ВИ.
1 — межпозвонковое отверстие; 2 — спинномозговой нерв; 3 — дуги позвонков; 4 — суставные отростки позвонков; 5 — межпозвонковый диск; 6 — гиалиновая пластинка; 7 — грудной отдел аорты.
У4
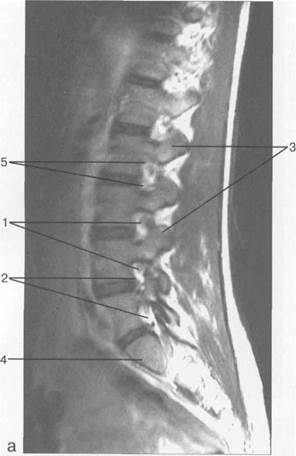
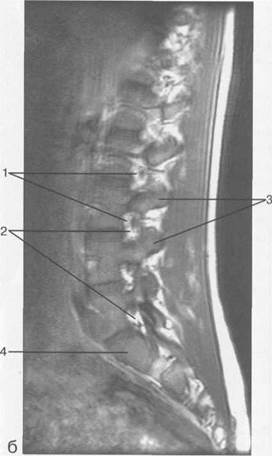
Рис. 3.17. МРТ. Парасагиттальное изображение пояснично-крестцового отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — корешки спинномозговых нервов; 2 — эпидуральное пространство; 3 — задние отделы дуг позвонков; 4 — тело Sr; 5 — межпозвонковое отверстие Ln-Lin.
мента, на всем же остальном протяжении питание спинного мозга осуществляется корешко-во-спинальными артериями. Кровь из передних корешковых артерий поступает в переднюю спинальную артерию, а из задних — в заднюю спинальную. Корешковые артерии получают кровь из позвоночных артерий на шее, подключичной артерии, сегментарных межреберных и поясничных артерий. Каждый сегмент спинного мозга имеет свою пару корешковых артерий. Передних корешковых артерий меньше, чем задних, но они крупнее. Наиболее крупной из них (около 2 мм в диаметре) является артерия поясничного утолщения — большая радику-лярная артерия Адамкевича, которая входит в спинномозговой канал обычно с одним из корешков на уровне от Thv||1 до LIV. Передняя спинальная артерия снабжает примерно 4/5 поперечника спинного мозга. Обе задние спинальные артерии соединяются между собой и с передней спинальной артерией с помощью горизонтального артериального ствола, огибающие веточки артерий анастомозируют между собой, образуя сосудистую корону (vasa corona).
Венозный дренаж осуществляется в петляющие продольные вены-коллекторы, переднюю и заднюю спинномозговые вены. Задняя вена крупнее, она увеличивается в диаметре по направ-
Еэ
лению к конусу спинного мозга. Большая часть крови по межпозвоночным венам через межпозвоночные отверстия поступает в наружное венозное позвоночное сплетение, меньшая часть из вен-коллекторов оттекает во внутреннее позвоночное венозное сплетение, которое располагается в эпидуральном пространстве и, по сути, является аналогом черепных синусов.
Спинной мозг покрыт тремя мозговы-ми оболочками: твердой (dura mater spinalis), паутинной (arachnoidea spinalis) и мягкой (pia mater spinalis). Паутинная и мягкая оболочки вместе взятые также называются лептоменингеальной (см. рис. 3.18).
Твердая мозговая оболочка состоит из двух слоев. На уровне большого затылочного отверстия оба слоя полностью расходятся. Наружный слой плотно прилежит к кости и, по сути, является надкостницей. Внутренний слой собственно и является менингеальным, образует дуральный мешок спинного мозга. Пространство между слоями называют эпи-дуральным (cavitas epiduralis), периду-ральным или экстрадуральным, хотя правильнее было бы называть его интра-дуральным (см. рис. 3.18, 3.14 а, 3.9 а;
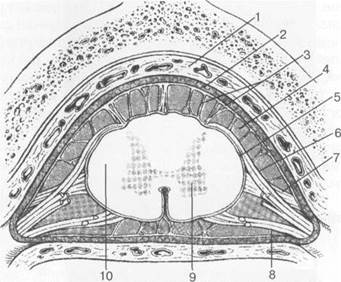
Рис. 3.18. Схематическое изображение оболочек спинного мозга и спинномозговых корешков [П.Дуус].
1 — эпидуральная клетчатка; 2 — твердая мозговая оболочка; 3 — паутинная мозговая оболочка; 4 — субарахнои-дальное пространство; 5 — мягкая мозговая оболочка; 6 — задний корешок спинномозгового нерва; 7 — зубчатая связка; 8 — передний корешок спинномозгового нерва; 9 — серое вещество; 10 — белое вещество.
Рис. 3.19. МРТ. Поперечный срез на уровне межпозвонкового диска Clv_v. Т2-ВИ.
1 — серое вещество спинного мозга; 2 — белое вещество спинного мозга; 3 — субарахноидальное пространство; 4 — задний корешок спинномозгового нерва; 5 — передний корешок спинномозгового нерва; 6 — спинномозговой нерв; 7 — позвоночная артерия; 8 — крюч ко видный отросток; 9 — фасетки суставных отростков; 10 — трахея; 11 — яремная вена; 12 — сонная артерия.
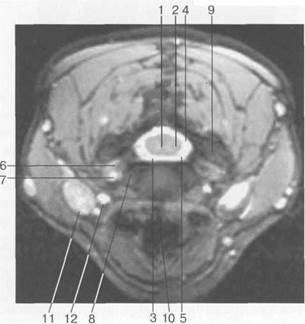
рис. 3.21). Эпидуральное пространство содержит рыхлую соединительную ткань и венозные сплетения. Оба слоя твердой мозговой оболочки соединяются вместе при прохождении спинномозговых корешков через межпозвоночные отверстия (см. рис. 3.19; рис. 3.22, 3.23). Дураль-ный мешок заканчивается на уровне S2—S3. Его каудальная часть продолжается в виде терминальной нити, которая прикрепляется к периосту копчика.
Паутинная мозговая оболочка состоит из клеточной мембраны, к которой прикрепляется сеть трабекул. Эта сеть подобно паутине оплетает субарахноидальное пространство. Паутинная оболочка не фиксирована к твердой мозговой оболочке. Субарахноидальное пространство заполнено циркулирующей цереброспинальной жидкостью и простирается от теменных отделов головного мозга до конца конского хвоста на уровне копчика, где заканчивается ду-ральный мешок (см. рис. 3.18, 3.19, 3.9; рис. 3.24).
Мягкая мозговая оболочка выстилает все поверхности спинного и головного мозга. К мягкой мозговой оболочке крепятся трабекулы паутинной оболочки.
А
Рис. 3.20. МРТ. Парасагиттальное изображение шейного отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — боковая масса С,; 2 — задняя дуга С,; 3 — тело Сп; 4 — дуга Сш; 5 — позвоночная артерия на уровне сегмента V2; 6 — спинномозговой нерв; 7 — эпидуральная жировая клетчатка; 8 — тело Th,; 9 — ножка дуги Thn; 10 — аорта; 11 — подключичная артерия.
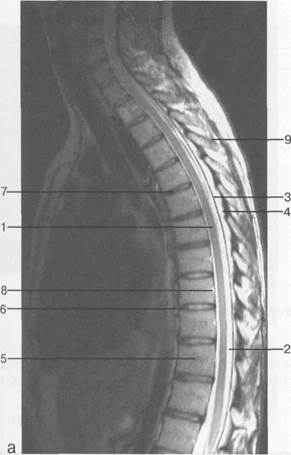
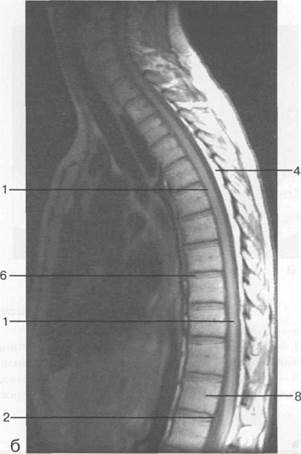
Рис. 3.21. МРТ. Срединное сагиттальное изображение грудного отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок; 4 — эпидуральное пространство; 5 — тело ThXI1; 6 — межпозвонковый диск; 7 — гиалиновая пластинка; 8 — ход вены позвонка; 9 — остистый отросток.
При проведении МРТ отсутствуют привычные в рентгенологии ориентиры топографической оценки взаимного расположения позвоночника и спинного мозга. Наиболее точным ориентиром являются тело и зуб Ср менее надежными — тело Lv и S, (см. рис. 3.14, 3.9). Локализация по расположению конуса спинного мозга не является надежным ориентиром, вследствие его индивидуального вариабельного расположения (см. рис. 3.9).
Анатомические особенности спинного мозга (его форма, расположение, размеры) лучше видны на Т1-ВИ. Спинной мозг на МРТ-изображениях имеет ровные, четкие контуры, занимает срединное положение в позвоночном канале. Размеры спинного мозга на всем протяжении неодинаковы, толщина его больше в области шейного и поясничного утолщения. Неизмененный спинной мозг характеризуется изоинтенсивным сигналом на МРТ-изображениях. На изображениях в аксиальной плоскости дифференцируется граница между белым и серым веществом. Белое вещество расположено по периферии, серое — в середине спинного мозга. Из латеральных отделов спинного мозга выходят передние и задние корешки спинномозговых
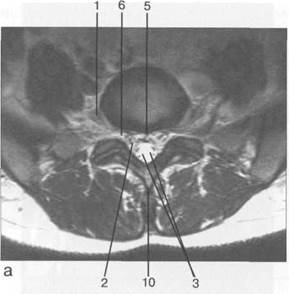
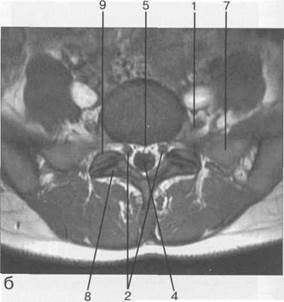
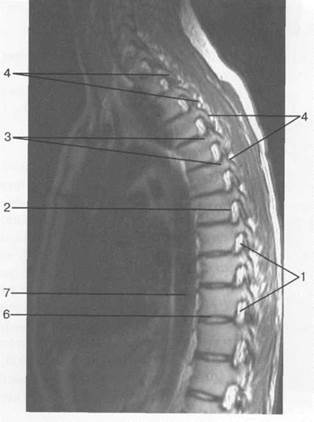
Рис. 3.22. MPT. Поперечный срез на уровне Lv-S1.а-Т2-ВИ;б-Т1-ВИ.
1 — спинномозговой нерв Lv; 2 — корешки спинномозговых нервов S,; 3 — корешки крестцовых и копчиковых спинномозговых нервов; 4 — субарахноидальное пространство; 5 — эпидуральная клетчатка; 6 — межпозвонковое отверстие; 7 — боковая масса крестца; 8 — нижний суставной отросток Lv; 9 — верхний суставной отросток S^ 10 — остистый отросток Lv.
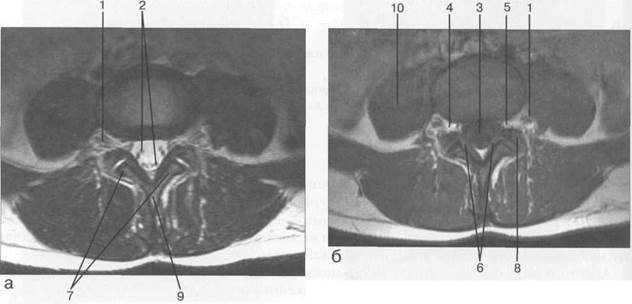
Рис. 3.23. MPT. Поперечный срез на уровне Liv-Lv.
а-Т2-ВИ;б-Т1-ВИ.
1 — спинномозговой нерв L1V; 2 — корешки спинномозговых нервов; 3 — субарахноидальное пространство; 4 — эпидуральная клетчатка; 5 — межпозвонковое отверстие; 6 — желтые связки; 7 — нижний суставной отросток L|V; 8 — верхний суставной отросток Lv; 9 — остистый отросток L|V; 10 — поясничная мышца.
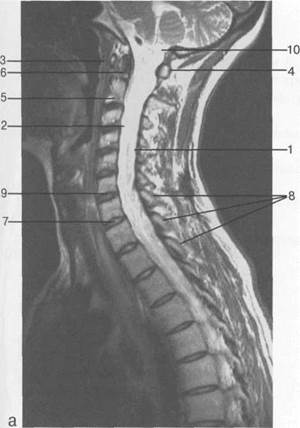
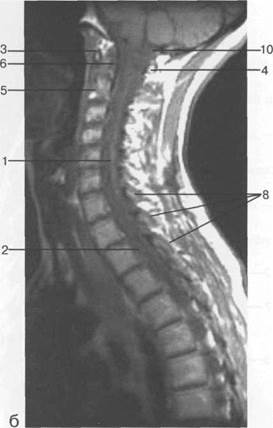
Рис. 3.24. МРТ. Парасагиттальное изображение шейного отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — передняя дуга С,; 4 — задняя дуга С,; 5 — тело Сп; 6 — зуб Сп; 7 — межпозвонковый диск; 8 — дуги позвонков; 9 — гиалиновая пластинка; 10 — большая цистерна.
нервов (см. рис. 3.19). Расположенные интрадульно передние и задние корешки спинномозговых нервов хорошо видны на поперечных Т2-ВИ (см. рис. 3.22 б, 3.23 б). Образующийся после соединения корешков спинномозговой нерв располагается в эпидуральнои клетчатке, характеризующейся гиперинтенсивным сигналом на Т1- и Т2-ВИ (см. рис. 3.22).
Спинномозговая жидкость, содержащаяся в дуральном мешке, дает сигнал, характерный для жидкости, гиперинтенсивный на Т2-ВИ и гипоинтенсивный на Т1-ВИ (см. рис. 3.21). Наличие пульсации цереброспинальной жидкости в субарахноидальном пространстве создает характерные артефакты изображения, которые более выражены на Т2-ВИ (см. рис. 3.14 а). Артефакты чаще всего располагаются в грудном отделе позвоночника в заднем субарахноидальном пространстве.
Эпидуральная жировая клетчатка более развита в грудном и поясничном отделах, лучше визуализируется на Т1-ВИ в сагиттальной и аксиальной плоскостях (см. рис. 3.21 б; рис. 3.25 б, 3.26). Жировая клетчатка в переднем эпидуральном пространстве максимально выражена на уровне межпозвоночного диска между Lv и S,, тела S, (см. рис. 3.22). Это связано с конусовидным сужением дурального мешка на этом уровне. В шейном отделе эпидуральная клетчатка выражена слабо и на МРТ-изображениях видна не во всех случаях.
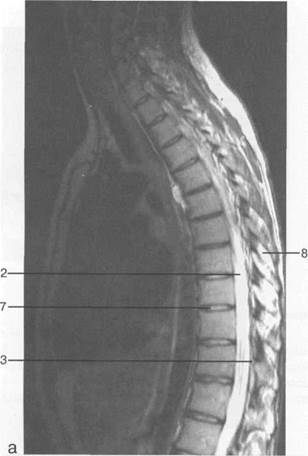
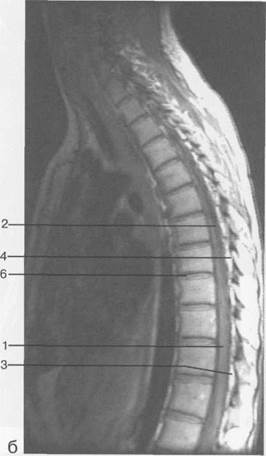
Рис. 3.25. MPT. Парасагиттальное изображение грудного отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок; 4 — эпидуральное пространство; 5 — тело Thxl]; 6 — гиалиновая пластинка; 7 — межпозвонковый диск; 8 — остистый отросток.
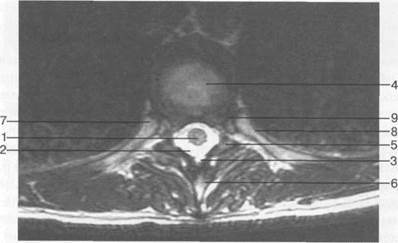
Рис. 3.26. МРТ. Поперечный срез на уровне Th]X-Thx. Т2-ВИ.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — эпидуральное пространство; 4 — межпозвонковый диск; 5 — дуга позвонка ThIX; 6 — остистый отросток Th|X; 7 — головка ребра; 8 — шейка ребра; 9 — реберная ямка.
Литература
1. Холин А. В, Макаров А.Ю., Мазуркевич Е.А. Магнитно-резонансная томография позвоночника и спинного мозга.— СПб.: Институт травматол. и ортопед., 1995.— 135 с.
2. Ахадов Т.А., Панов В.О., Айхофф У. Магнитно-резонансная томография позвоночника и спинного мозга.— М., 2000.— 748 с.
3. Коновалов А.Н., Корниенко В.Н., Пронин И.Н. Нейрорентгенология детского возраста.— М.: Антидор, 2001.— 456 с.
4. Зозуля Ю.А., Слынько Е.И. Спинальные сосудистые опухоли и мальформации.— Киев: УВПК ЭксОб, 2000.- 379 с.
5. BarkovichA.J. Pediatricneororadiology— Philadelphia, NY: Lippinkott-Raven Publishers, 1996.— 668 p.
6. Haaga J.R. Computed tomography and magnetic-resonance imaging of the whole body.— Mosby, 2003.- 2229 p.
Источник
Синдром эпиконуса (от L4 до S2). Область, называемая эпиконусом, изображена на рисунке. В эпиконусе же (сегменты L4-S2) локализуются клетки, иннервирующие мышцы каудальных отрезков тела, по существу мышцы, иннервируемые седалищным нервом и его ветвями. При поражении эпиконуса возникает парез стопы, ягодичных мышц, выпадает ахиллов рефлекс. Расстройства чувствительности при синдроме конуса ограничиваются аногенитальной областью, при синдроме же эпиконуса они распространяются на зону «штанов наездника». Рассмотрим более подробно синдром эпиконуса. Синдром эпиконуса относительно редок. В отличие от синдрома конуса высота уровня поражения при этом синдроме определяет, разовьется ли парез или вялый паралич. Полностью или частично нарушаются наружная ротация (от L4 до S1) и тыльное сгибание в тазобедренных суставах (L4, L5), а также сгибание в коленных суставах (от L4 до S2) и сгибание и разгибание в суставах стоп и пальцев (от L4 до S2). Ахилловы рефлексы отсутствуют, коленные сохранены (L3 — интактен). Имеются чувствительные нарушения в дерматомах L4 — S2. Опорожнение мочевого пузыря и прямой кишки происходит только рефлекторным путем. Иногда наблюдается приапизм, хотя потенция отсутствует. Возможен преходящий паралич вазомоторов и отсутствие потоотделения. При патологии эпиконуса к симптомам поражения его серого вещества присоединяются симптомы проводников, могут появляться и соответствующие нарушения со стороны сфинктеров типа задержки мочи с последующим периодическим недержанием мочи и кала.
Синдром конуса (от S3 до С). Часть спинного мозга, называемая конусом, изображена на рисунке. Синдром также встречается довольно редко и может быть вызван такими патологическими процессами, как интрамедуллярная опухоль, метастазы рака или недостаточность кровоснабжения. Таким образом, в конус входят нижние 3-4 крестцовые сегменты (S3 – S4) и копчиковый отдел (Co), т.е. сегменты, которые обеспечивают вегетативную иннервацию тазовых органов, но уже не содержат двигательных клеток для мышц ног. Симптомы изолированного поражения конуса следующие:
- Вялый паралич мочевого пузыря в сочетании с недержанием мочи (непрерывное выделение мочи по каплям – истинное недержание мочи).
- Недержание прямой кишки (недержание кала).
- Импотенция.
- Анестезия в области «седла» (S3 – S5).
- Отсутствие анального рефлекса.
- Отсутствие паралича в ногах и сохранность ахилловых рефлексов (L5 — S2).
Опухоль, ограниченная вначале областью конуса, в дальнейшем распространяется на соседние поясничные и крестцовые корешки. Поэтому на исходную симптоматику поражения одного лишь конуса накладываются симптомы поражения конского хвоста, включающие парез и более интенсивные чувствительные расстройства. Изолированное повреждение конуса спинного мозга (сегменты S2-S5) характеризуется нарушением чувствительности в аногенитальной области и дисфункцией тазовых органов по периферическому типу. У этих больных процент восстановления ходьбы наибольший. К признакам, благоприятным в отношении восстановления ходьбы, относят возможность сгибания ног в тазобедренных суставах, сохранность мышечных функций таза, сохранность функции мышц разгибателей бедра, хотя бы на одной стороне, а также наличие чувствительности в голеностопных и тазобедренных суставах; при этом слабость разгибателей и приводящих мышц бедер может быть скомпенсирована с помощью костылей, а слабость мышц, осуществляющих активные движения в голеностопном суставе, – с помощью фиксирующих аппаратов для данного сустава.
Синдром конского хвоста (рисунок). Конский хвост образуется нижнепоясничными, всеми крестцовыми и копчиковыми корешками, которые направляются почти вертикально вниз, располагаясь в дуральном мешке весьма плотно. Субъективные и объективные и симптомы поражения длинных нервных корешков, образующих конский хвост, наиболее часто вызываются опухолями, такими, как эпендимома и липома. Вначале возникают радикулярные боли в зоне иннервации седалищного нерва и сильные боли в области мочевого пузыря, усиливающиеся при кашле и чихании. Позднее в различной степени нарушаются все виды чувствительности по радикулярному паттерну вниз от уровня L4. Если поражаются ростральные отделы конского хвоста, чувствительные расстройства из области «седла» распространяются вниз на ноги. При более каудальной локализации поражения вовлекается только область «седла» (S3 – S5). Ростральное поражение может также вызвать вялый паралич ног с утратой рефлексов, недержание мочи и кала и нарушение потенции. В отличие от опухолей конуса, опухоли конского хвоста вызывают медленное и нерегулярное развитие симптоматики, так как корешки прежде, чем начинается их дисфункция, некоторое время толерантны к смещению. Кроме опухолей наиболее частой причиной синдрома конского хвоста или конуса, или сразу двух этих синдромов является выпадение межпозвонкового диска. Это заболевание чаще всего вызывает развитие спинальных радикулярных синдромов.
Дифференциально-диагностические критерии. Обычно приводят следующие дифференциально-диагностические критерии между поражением конуса и конским хвостом: при поражении хвоста заболевание развивается сравнительно медленно, чаще в течение месяцев, в клинической картине преобладает односторонность расстройств, боли выражены резко, явления выпадения в сенсорной сфере непостоянны, часто односторонни, с выпадением как болевой и температурной чувствительности, так и сложных видов ее. Парестезии часто отсутствуют, тазовые расстройства выражены слабо и вообще не обязательны. Т.к. все эти признаки все же не патогномоничны («чаще», «реже»), М.Б. Кроль придавал большое значение рентгенологическим и другим симптомам поражения позвоночника на уровне конуса или ниже, на уровне конского хвоста. По неврологической картине же «…дифференциальный диагноз между поражением конского хвоста и конуса является педантизмом и пустым занятием, лишенным всякого практического смысла».
Повреждение конского хвоста возникает при переломе поясничных позвонков (чаще L3 и L4). Симметричность клинических проявлений не характерна, так как редко все корешки страдают в одинаковой степени. При тяжелом повреждении всех элементов конского хвоста отмечается периферический паралич нижних конечностей с утратой сухожильных рефлексов и атрофией мышц, выпадение всех видов чувствительности в соответствующих зонах иннервации, недержание мочи и кала. Кроме того, характерна постоянная, иногда чрезвычайно интенсивная боль, которая возникает сразу вслед за травмой или спустя некоторое время и локализуется в области нижних конечностей, промежности, половых органов, часто — в зоне полного отсутствия чувствительности. При неполном повреждении конского хвоста параплегии не наблюдается, в нижних конечностях сохраняются отдельные виды движений. Отмечается неравномерное расстройство чувствительности, когда участки анестезии чередуются с участками гипестезии или нормальной чувствительности. При повреждении только крестцовых корешков, которое возникает при травме S3 — S5 крестцовых позвонков, двигательные и чувствительные расстройства в нижних конечностях отсутствуют. Основными признаками являются выпадение чувствительности в области промежности, боль, нередко интенсивная, в области ягодиц, в прямой кишке, половом члене или влагалище, расстройство функции тазовых органов по периферическому типу (синдром крестцовой елочки).
Признаки поражения многих корешков (конского хвоста) ниже уровня L2 – признаки «синдрома конского хвоста»:
Литература:
1. Петер ДУУС «Топический диагноз в неврологии» (Анатомия. Физиология. Клиника) 243 иллюстрации Герхарда Шпитцера, Перевод Анны Беловой, Веры Григорьевой, Болеслава Лихтермана; Под научной редакцией профессора Леонида Лихтермана; ИПЦ «ВАЗАР-ФЕРРО»,Москва; 1997;
2. Руководство для врачей «Ортопедическая неврология (вертеброневрология)» Попелянский Я.Ю.; Москва, изд. «МЕДпресс-информ», Издание: 3-е издание, переработанное и дополненное, 2003;
3. Руководство по оценке, классифиуации и дифференциальной диагностике неврологических симптомов «Дифференциальный диагноз в неврологии» Марко Мументалер, Клаудио Бассеттти, Кристоф Дэтвайлер; перевод с немецкого, 2-е издание, Москва, изд. «МЕДпресс-информ», 2010;
4. Медицинский справочник (med-tutorial.ru); раздел «Нейрохирургия» — «Позвоночно-спинномозговая травма».
Источник
