Melas синдром мрт начальные проявления

MELAS-синдром – это генетическое заболевание с поражением центральной нервной системы, мышечной ткани и различных органов. В основе патологии лежит нарушение тканевого дыхания и дефект энергетического метаболизма. Клиническая картина отличается гетерогенностью, включает острые эпизоды, напоминающие инсульт, эпилептические приступы, непереносимость физических нагрузок вследствие мышечной слабости. Для диагностики применяются МРТ, ЭЭГ, ЭНМГ и другие исследования. Окончательный диагноз устанавливается при обнаружении точечных мутаций в митохондриальной ДНК. Лечение заключается в назначении метаболических препаратов и симптоматической терапии.
Общие сведения
MELAS-синдром (митохондриальная энцефалопатия с лактат-ацидозом и инсультоподобными эпизодами) относится к болезням, обусловленным генетическим дефектом митохондриальной ДНК. При этом синдроме нарушается энергопродукция в митохондриальной дыхательной цепи. Заболевание впервые было описано в 1984 году. По разным данным, патология встречается с частотой от 1:15 000 до 1:20 000 человек. Гендерные различия отсутствуют. Средний возраст дебюта – 6-10 лет.

MELAS-синдром
Причины
Причиной возникновения патологии являются точечные мутации митохондриальной ДНК. На сегодняшний день известно около 10 генов, при дефекте которых наблюдается манифестация MELAS-синдрома. Наиболее часто выявляются мутации в генах, кодирующих транспортную РНК. Чаще всего (80-90% случаев) обнаруживается мутация A3243G в гене MTTL1 транспортной РНК аминокислоты лейцина.
Из-за дефекта нарушается синтез митохондриальных белков. Наличие мутации необязательно гарантирует фенотипическое проявление заболевания, что связано с феноменом гетероплазмии, то есть, одновременного наличия в клетке, органе или организме нормальной и мутантной митохондриальных ДНК. Большое количество дефектных ДНК повышает вероятность клинической манифестации синдрома.
Патогенез
Генетически детерминированный дефект синтеза митохондриальных белков (ферментов тканевого дыхания) приводит к нарушению процессов окислительного фосфорилирования – последней стадии расщепления биологических субстратов: жирных кислот, углеводов. Окислительное фосфорилирование считается главным звеном энергетического метаболизма, обеспечивает образование подавляющего количества энергоносителей – молекул АТФ.
Сбой этих процессов происходит в каждой митохондрии с дефектной ДНК. Поскольку митохондрии представлены практически во всех клетках организма, поражение носит мультисистемный характер. Сильнее всего страдают органы и ткани с высокой энергетической потребностью: центральная и периферическая нервная система, миокард, скелетные мышцы.
В мышцах энергетический дефицит (тканевая гипоксия) приводит к избыточному образованию молочной кислоты. В генезе острых церебральных нарушений лежит дефицит оксида азота вследствие накопления в гладких мышцах сосудов фермента цитохромоксидазы. При недостаточности оксида азота возникает вазоконстрикция, агрегация тромбоцитов.
Классификация
По выраженности клинических проявлений выделяют 3 формы MELAS-синдрома:
- Бессимптомное носительство – наличие генетической мутации и изменений при биопсии мышц на фоне полного отсутствия клинических признаков заболевания.
- Олигосимптоматическая – обнаруживаются отдельные компоненты синдрома: мышечная слабость, головные боли и пр.
- Манифестная – яркая клиническая картина с острыми эпизодами.
Симптомы
Обычно вначале манифестируют неврологические симптомы, которые возникают уже в 6-15 лет. Наиболее типичными считаются инсультоподобные эпизоды (метаболический инсульт). Частые проявления – гемианопсия (выпадение половины поля зрения), нарушение равновесия, восприятия или воспроизведения речи, изменения сознания.
У половины пациентов отмечаются фокальные или генерализованные тонико-клонические эпилептические припадки, головные боли, напоминающие мигрень (односторонние, пульсирующие). Характерные черты таких приступов – возраст больных менее 40 лет, провоцирование инфекционным заболеванием, быстрый регресс симптоматики и частое рецидивирование.
Реже наблюдаются острые психозы и гемипарезы. Из других неврологических проявлений можно выделить задержку нервно-психического развития, заторможенность, когнитивные нарушения. Вследствие атрофии зрительных нервов постепенно ухудшается зрение. Еще один специфичный признак MELAS-синдрома – выраженная мышечная слабость и плохая переносимость физической нагрузки.
Часто встречаются боли, судороги в мышцах. Мышечные спазмы также могут вызываться снижением концентрации кальция в крови вследствие гипопаратиреоза. У многих пациентов наблюдается постепенное ухудшение слуха (нейросенсорная тугоухость), возникает сахарный диабет. Кардиологические признаки заболевания включают кардиомиопатии, аритмии, хроническую сердечную недостаточность.
Осложнения
MELAS-синдром является тяжелым заболеванием, характеризующимся широким спектром неблагоприятных последствий. Наиболее частые осложнения, приводящие к летальному исходу, связаны с митохондриальной энцефалопатией. К ним относятся повторные «метаболические инсульты» и эпилептические статусы. Небольшая часть пациентов впадает в кому.
У больных повышен риск развития жизнеугрожающих нарушений ритма (желудочковая тахикардия, фибрилляция), остановки сердца. Нейросенсорная тугоухость и атрофия зрительного нерва могут привести к полной потере слуха и зрения. В единичных случаях возникает кишечная непроходимость, хроническая почечная и печеночная недостаточность.
Диагностика
Больных с MELAS-синдромом курируют врачи-неврологи, педиатры. При общем осмотре обращает на себя внимание низкий рост, выраженная гипотония, гипотрофия мышц. Заподозрить заболевание позволяет сочетание миопатии с острыми неврологическими расстройствами у пациента молодого возраста. Дополнительное обследование, направленное на уточнение диагноза, включает:
- Лабораторные исследования. В биохимическом анализе крови определяется высокий уровень молочной кислоты, глюкозы и гликированного гемоглобина, уменьшение концентрации кальция. При анализе крови на гормоны обнаруживают снижение содержания соматотропного и паратиреоидного гормонов. В общем анализе мочи часто выявляется протеинурия.
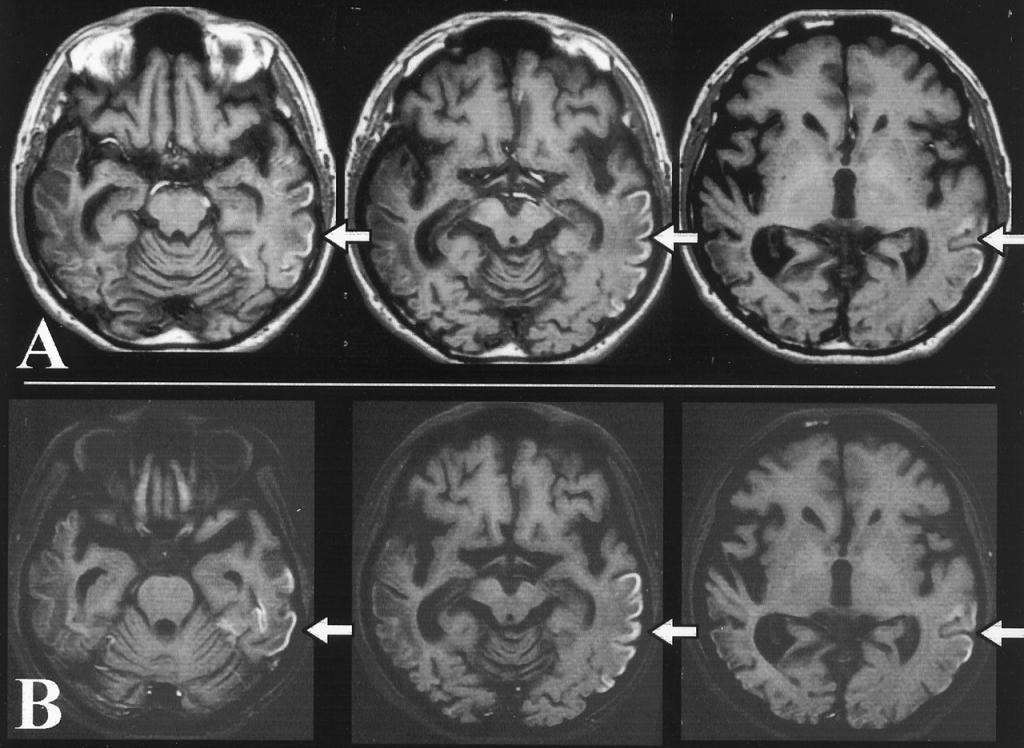
- МРТ головного мозга. Повреждения мозга визуализируются как очаги неправильной формы с четкими контурами и слабо повышенной интенсивностью МР-сигнала. Отмечаются признаки объемного воздействия на субарахноидальное пространство. Нередко выявляются кальцинаты в базальных ганглиях с преимущественной локализацией в затылочной и теменной областях. При повторном проведении МРТ обнаруживается флюктуация или исчезновение очагов.
- МР-спектроскопия. Магнитно-резонансная спектроскопия головного мозга показывает значительное снижение высокоэнергетических фосфорных соединений и увеличение концентрации лактата.
- ЭЭГ. На электроэнцефалограмме просматривается замедление основной активности, диффузные нарушения биоэлектрических процессов головного мозга, признаки островолновой активности, усиливающейся на фоне гипервентиляции.
- ЭНМГ. Электронейромиография подтверждает наличие неспецифических признаков – сокращение длительности потенциала и амплитуды двигательных единиц, блок и замедление проведения нервного импульса.
- Биопсия мышц. Наиболее типичные морфологические изменения – феномен «рваных красных волокон» (миофибриллы с большим числом пролиферирующих измененных митохондрий), склероз перимизия, регионарные некрозы. Отмечается положительная гистохимическая окраска на цитохромоксидазу и сукцинатдегидрогеназу.
- Исследование ДНК. Решающий диагностический тест для верификации синдрома MELAS. В лимфоцитах периферической крови чаще других выявляется мутация A3243G гена MTTL1.
Дифференциальный диагноз острых эпизодов проводят с ишемическими инсультами, субарахноидальным кровоизлиянием, острыми инфекционными менингоэнцефалитами. Миопатический синдром следует отличать от наследственных мышечных дистрофий, полимиозита. Патологию также нужно дифференцировать с другими митохондриальными заболеваниями.
Лечение MELAS-синдрома
Радикальное лечение не разработано. Все методы терапии направлены на улучшение состояния пациента и носят лишь паллиативный характер. Необходима диета с ограничением содержания углеводов. Диетическое питание требуется для снижения уровня глюкозы, негативно влияющей на параметры энергетического обмена, и для коррекции сахарного диабета. Применяются следующие медикаменты:
- Метаболические препараты. Для улучшения окислительного фосфорилирования в митохондриях назначается комплексное энерготропное лечение, включающее лекарства, способствующие переносу электронов в дыхательной цепи (коэнзим Q10, янтарная кислота), кофакторы ферментов энергетического обмена (рибофлавин, никотинамид), антиоксиданты (аскорбиновая кислота, токоферол).
- Предшественники и донаторы оксида азота. Во время инсультоподобного эпизода эффективными оказались медикаменты, повышающие уровень оксида азота в крови (L-аргинин, цитруллин), способствующие вазодилатации и улучшению микроциркуляции.
- Препараты для коррекции КЩР. Средства, снижающие уровень лактата в крови (корректоры лактат-ацидоза) используются только в остром периоде у пациентов с очень высоким содержанием в крови молочной кислоты. Их назначение требует большой осторожности из-за способности оказывать токсическое действие на нервную ткань. Возможно внутривенное введение гидрокарбоната натрия.
- Глюкокортикостероиды. Применение гормонов коры надпочечников (преднизолон) приводит к значительному регрессу неврологической симптоматики.
- Средства для коррекции гормональных нарушений. При развитии у сахарного диабета рекомендованы сахароснижающие препараты (метформин, глибенкламид), а при их неэффективности – инсулинотерапия. При возникновении гипопаратиреоза в схему лечения добавляют кальций и витамин Д.
- Противоэпилептические препараты. Широко используемые в эпилептологии производные вальпроевой кислоты строго противопоказаны, поскольку ингибируют энергетический метаболизм. Предпочтение отдается клоназепаму, ламотриджину, топирамату.
В зависимости от клинической картины назначают кардиотропные средства (бета-блокаторы, антиаритмики, ингибиторы АПФ), корректоры печеночной недостаточности (альбумин и медикаменты, подавляющие образование аммиака), сеансы гемодиализа. Следует максимально избегать применения препаратов, угнетающих митохондриальную функцию (барбитураты, хлорамфеникол, статины), поскольку это приводит к ухудшению состояния больного.
Прогноз и профилактика
Синдром MELAS – тяжелое прогрессирующее заболевание с высокой частотой летальных исходов. Продолжительность жизни у людей с бессимптомным носительством и олигосимптоматической формой не отличается от таковой в общей популяции. При манифестной форме, по различным данным, срок жизни составляет от 7 до 40 лет с момента дебюта болезни.
Методы первичной профилактики не разработаны. Поскольку неврологические приступы достаточно часто провоцируются острой инфекцией, для их предотвращения рекомендуется постановка прививок от гриппа и меры общей профилактики, направленные на повышение сопротивляемости организма (регулярные физические нагрузки, закаливание).
Синдром МЕЛАС (MELAS) был впервые описан в 1984 году С. Павлакисом и коллегами. Но некоторые исследователи считают, что синдром был уже обозначен ранее такими понятиями, как семейная полиодистрофия, митохондриальная миопатия, лактацидемия.
Сущность патологии
В 1994 г. С. Павлакис и Мицио Хирано описали 110 случаев заболевания. MELAS (Mitochondrial Encephalomyopathy, Lactic Acidosis and Stroke-like episodes) — это мультисистемное прогрессирующее нейродегенеративное заболевание. Оно полиморфно и характеризуется энцефалопатией с судорогами и деменцией, лактатацидозом. В основе заболевания лежат мутации митохондриальной ДНК (мтДНК). Данное заболевание имеет и другое название — митохондриальная энцефаломиопатия.
Общие сведения
От 25 до 44 % случаев заболевания носят наследственный характер, передаваясь по материнской линии. В остальных случаях оно возникает впервые. В настоящее время известно более 10 генов, которые мутируют и приводят к развитию данного синдрома. Это гены, кодирующие функции транспортной РНК. Синдром MELAS относится к митохондриальным болезням (МБ) с аномальным скоплением митохондрий, в результате чего нарушается вся система энергетического метаболизма клетки.
Заболевания этой группы передаются только по материнской линии. При них поражаются в разной комбинации наиболее энергозависимые органы и ткани: мышцы скелетные, сердце, мозг, зрение, печень и почки.
Симптоматика полиморфна и может проявляться в любом возрасте. Она включает в себя проявления диабета, сниженного слуха, судорог, эндокринопатий, низкий рост, сердечные патологии, абсолютную неспособность к физическим нагрузкам и психомоторные отклонения.
До нее психомоторное развитие происходит совершенно нормально. Одинаковых по симптомам больных не выявлено, поскольку мутация затрагивает многие гены: MTTL1, MTTQ, MTTH, MTTK, MTTS1, MTTS2, MTND1, 5, 6. Число их продолжает увеличиваться.
У 80 % пациентов синдром MELAS обусловлен точковой заменой A3243G в гене тРНК лейцина (UUR).
Частота изучена недостоверно. Есть только единичные данные: например, в Финляндии частота мутации A3243G составила 16:100 тысячам населения; в Англии – 1 случай на 13 тыс.
Патоморфологические изменения

Характерным патоморфологическим признаком синдрома МЕЛАС являются рваные красные волокна (RRF), которые можно увидеть в мышечной ткани при специальном трехцветном окрасе по Гомори. Они являются следствием мутированных генов и морфологическим субстратом повреждения мтДНК, образуются вследствие пролиферации этих аномальных митохондрий.
Что такое митохондрия вообще
Митохондрии представляют собой двухмембранную органеллу эукариотической клетки (клетки, имеющей ядро), основная функция которой – снабжение энергией. То есть, по сути, митохондрии — это энергетическая база клеток, их энергетические станции.
Количество митохондрий в клетках может меняться на протяжении ее жизни от нескольких штук до тысяч. И больше их бывает в клетках, связанных с выработкой энергии.
Сами митохондрии чаще всего округло-вытянутые, размером от 1 до 10 мкм. Они могут неподвижно застывать или передвигаться внутри цитоплазмы клетки. Перемещаются обычно туда, где требуется больше выработки энергии.
На внутренней мембране митохондрии есть выросты (кристы), на которых имеются целые системы ферментов. В основном, это белковые соединения. Количество крист зависит от интенсивности синтезирующих процессов. Например, в митохондриях мышечных клеток их всегда очень много.
У митохондрий есть автономная система синтеза белка – ДНК, РНК и рибосомы. Часть необходимых белков митохондрии синтезируют сами – 5 %, а часть получают из цитоплазмы – 95 %. Энергия извлекается из органических соединений путем множества ферментативных реакций.
Некоторые эти реакции идут с участием кислорода, т. е. происходит окисление, а после других выделяется СО2 с переносом протонов водорода и выделением энергии. Если сказать иначе, то митохондрия – это активная участница клеточного дыхания.
Происходят эти реакции на кристах или в самой митохондрии, которая настолько важна для клетки, что если ее вылечить, то клетка полностью будет здоровой.
Патогенез

На первый взгляд при синдроме MELAS состояние напоминает вариант послеинсультного. Но на самом деле он атипичен: возникает у молодых людей, часто провоцируется инфекционными заболеваниями, может протекать в виде злокачественной головной боли, похожей на мигрень, судорог.
Ангиография не дает никаких сосудистых патологий. Могут быть нормальные сосуды или увеличены калибры некоторых артерий, вен, или возникает капиллярная гиперемия.
На МРТ видно, что острые повреждения мозга при синдроме МЕЛАС способны мигрировать и даже исчезать. Некоторые очаги флюктуируют. Для типичного инсульта это совершенно нехарактерно.
При синдроме MELAS имеется наличие мультифокальных некрозов. По большей части это заметно в затылочной части (задняя локализация) коры больших полушарий и белом веществе подкорки. Но могут возникать и в других участках мозга. Участки эти напоминают некроз при инфаркте, но находятся вне бассейнов центральных мозговых сосудов.
Симптоматические проявления

Обычно синдром МЕЛАС у детей дебютирует в возрасте 6-10 лет (может начаться и в 3 года, и в 40 лет). Раннее начало заболевания более типично и коснулось 90 % пациентов. При раннем возникновении заболевание течет более сложно. Больные обычно низкорослые, мышечно слабые и абсолютно не приспособлены к физическим нагрузкам.
Любое напряжение или двигательная активность ухудшает самочувствие. Из внутренних органов поражается сердце с нарушениями питания мышцы и проводимости с последующим развитием сердечно-сосудистой недостаточности. Также возникает нефропатия, диабет, нарушения ЖКТ с рвотой, слух снижается. Характерна мышечная боль, отсутствие рефлексов, парезы, судороги, ИПЭ, потеря сознания. Мышечная слабость (миопатический синдром) и нейросенсорная тугоухость тоже типичны для такой патологии.
Эндокринопатии представлены не только сахарным диабетом, но и недостаточностью гормона роста. Сердечные и почечные нарушения встречаются при развитии рассматриваемого заболевания редко.
Судороги при синдроме MELAS очень вариабельны. Они могут быть фокальными, генерализованными, тонико-клоническими и миоклоническими. Характерна абсолютная нечувствительность судорог к противосудорожной терапии. Нередко бывает, что врачи ставят диагноз эпилепсии и назначают, например, вальпроевую кислоту. После нее самочувствие резко ухудшается и судороги нарастают, потому что она угнетает митохондрии. Деменция хотя и имеет развитие, но манифестным симптомом она становится редко.
Миопатический синдром также характерен при заболевании, но он встречается и при многих других патологиях, в связи с чем служить основанием для диагностики он не может. Только при сочетании его с мигренями, судорогами и/или инсультоподобными явленими можно заподозрить начало синдрома МЕЛАС. Даже такая обширная симптоматика не дает правильного диагноза. Прогрессия процесса происходит по-разному.
Признаки
Отличительный клинический признак синдрома MELAS — инсультоподобные эпизоды (ИПЭ), при которых внезапно возникает неврологическая симптоматика. Для ИПЭ характерна несимметричность очагов поражения. Они могут быть множественными.
Избирательность такой локализации дает и определенные очаговые симптомы:
- гемианопсия (корковая слепота);
- гемипарезы;
- сенсорная афазия (непонимание слов);
- акалькулия (нарушения счета);
- аграфия (нарушения правописания);
- атаксия (нарушения координации произвольных движений);
- изменения сознания.
Такие симптомы, похожие на инсульты, нередко возвращаются каждые 1-3 месяца. Особенность острых эпизодов при МЕЛАСе в том, что они имеют быстрый регресс, но при этом часто рецидивируют, то есть как будто бы проходят без следа. Кроме того, у пациентов с таким заболеванием в базальных ганглиях откладываются кальцификаты (это обнаруживается на КТ).
Инсультоподобные эпизоды чаще развиваются в возрасте 5-15 лет. Они никогда не становятся итогом тромбоэмболии. Ангиопатия при МЕЛАСе обусловлена гиперпролиферацией все тех же митохондрий.
ИПЭ в симптомах проявляется рецидивирующими приступами цефалгии, головокружением, парезами, параличами конечностей, черепномозговых нервов. Человек полностью деморализован.
Лактатацидоз при синдроме МЕЛАС

Главным виновником его становится переизбыток в крови и тканях нервной системы молочной кислоты. При этом резко снижается кислотность крови в артериях. Такой ацидоз – частый спутник сахарного диабета, который имеется при синдроме МЕЛАС.
На ранней стадии проявления неспецифичны. Наблюдаются следующие симптомы: общая слабость, боли за грудиной, апатия, сонливость. Очень характерна миалгия после физической нагрузки и прерывистое учащенное дыхание без всякого запаха.
На средней стадии накапливается молочная кислота и возникает гипервентиляционный синдром (ГВС). В крови скапливается углекислый газ. Начинает формироваться шумное дыхание — Куссмауля. Падает давление вплоть до коллапса, наступает олигурия. Пациент становится беспокойным, бредит, а потом теряет сознание с последующим развитием комы – это уже последняя стадия. Симптомы лактатацидоза развиваются стремительно, а именно, в течение нескольких часов. Затем наступает смерть.
Диагностические мероприятия
Как уже отмечалось, из-за полиморфизма симптомов и мутации большого числа генов диагностика синдрома МЕЛАС затруднена. Проводится:
- общий и биохимический анализы крови;
- биопсия мышц;
- генетическое исследование с проведением сравнительного анализа среди больных родственников;
- КТ головного мозга: зоны инфарктов чаще в гемисферах, реже в мозжечке, базальных ганглиях;
- церебральная ангиография: увеличение калибра сосудов (артерий, вен, капилляров);
- ДНК-диагностика: поиск характерных точечных мутаций в мтДНК.
Методы терапии
Лечение синдрома МЕЛАС не разработано, и он сегодня неизлечим. Есть только попытки замедлить процесс поражения. Лечение идет по двум направлениям: посиндромная терапия (эпилепсии, сахарного диабета) и патогенетическое. Однако эффективной патогенетической терапии сегодня нет.
Существуют симптоматические виды лечения: при ухудшении слуха активно используют слуховые аппараты, при слабости дыхательных мышц оказывается респираторная терапия. Было отмечено, что при синдроме MELAS в крови больного значительно снижается уровень L-аргинина при ИПЭ. Поэтому проводят терапию препаратами аргинина и витаминами. Изучается положительное влияние коэнзима Q или идебинона (нобен), препаратов янтарной кислоты, витаминов К1 и К3, В2, В3, Е, С; L-карнитина, антиоксидантов (мексидол, милдронат), корректоров лактат-ацидоза (димефосфон) – все они улучшают энергетический метаболизм клетки. При лечении судорог не назначают вальпроаты и барбитураты, поскольку они угнетают митохондрии.
В качестве профилактики этого синдрома лучше всего прибегнуть к методу ЭКО. Если женщина знает, что в роду у нее зафиксирован случай проявления данного заболевания, то цитоплазма для проведения оплодотворения берется от здоровой женщины. Метод пока на стадии изучения, он не массовый.
Некоторые особенности
Диагностирование митохондриальных нарушений требует очень тщательного подхода к терапии. В нее обязательно должны включаться средства метаболического действия. Они стабилизируют процессы тканевого дыхания, окислительного фосфорилирования в клетках. Лишь систематическое проведение подобного лечения может помочь в поддержании состояния больных, предотвращая инсультные эпизоды.
Прогноз
Прогноз неблагоприятен ввиду отсутствия эффективного лечения. Продолжительность жизни с первого появления симптомов обычно не превышает пяти лет. Неизученность причин заболевания ведет к тому, что до сих пор не найдена оптимальная схема лечения. Все это делает шансы на излечение минимальными.
