Миелинизация головного мозга у детей мрт

Запишитесь на МРТ по телефону
(812) 493-39-22
или заполните форму

Расписание приема МРТ:
вторник и воскресенье :
ЦМРТ «Петроградский»
(812) 493-39-22
во вторник прием с 8-00 до 16-00
в воскресенье с 8-00 до 22-30 на ул. Рентгена,5
МРТ аппарат 1,5 Тл
среда и суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 16-00 на ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Четверг:
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
Миелинизация – это увеличение содержания липидов и уменьшение содержания воды в оболочках нервных путей. Процесс миелинизации мозга начинается на пятом месяце внутриутробного развития и продолжается активно до 2 лет . При МРТ головного мозга сигнал от миелинизировавшегося белого вещества мозга в связи с сокращением релаксационных времён четко отличается от участков с незавершившейся миелинизацией.
Поскольку белое вещество у новорожденного еще не созревшее, отношение интенсивности сигнала белого и серого вещества у него обратное взрослому: на Т1-взвешенных МРТ головного мозга белое вещество темнее серого, на Т2-взвешенных МРТ головного мозга ярче. Созревание белого вещества, следовательно, выглядит как увеличение интенсивности сигнала от белого вещества на Т1-взвешенных МРТ головного мозга и уменьшение на Т2-взвешенных МРТ головного мозга. До возраста 6 мес. Т1-взвешенные МРТ головного мозга более чувствительны к процессу миелинизации.
На Т1-взвешенных МРТ головного мозга при рождении нормальный для взрослого мозга сигнал дают задние участки продолговатого и среднего мозга , ножки мозжечка , передне-боковые участки зрительного бугра, задние ножки внутренней капсулы, зрительный нерв, его перекрест и тракт. Процесс миелинизации идёт от центра к периферии, снизу вверх и сзади вперёд. К 3 месяцам жизни высокий сигнал приобретает зрительная лучистость и мозжечок, к 4-6 месяцам – мозолистое тело, 7-11 мес. – белое вещество кверху от полуовального центра, от 8 до 12 мес. – заканчивается созревание подкорковых участков белого вещества и в 12 мес. – перивентрикулярного белого вещества, миелинизация лобных долей полностью завершается к 11-14 месяцам, височных – 14-18 мес.
На Т2-взвешенных МРТ головного мозга тот же процесс идет как бы медленнее. Типичный для взрослого мозга низкий сигнал при рождении дает белое вещество задних участков ствола, нижние и верхние ножки мозжечка. Целиком мозжечок становится гипоинтенсивным только к 18 месяцам жизни. Между 6 и 8 месяцами созревает мозолистое тело, к 11 месяцам – передняя ножка внутренней капсулы, 14 месяцам – белое вещество в глубоких отделах лобной доли, между 18 и 24 месяцами заканчивается созревание подкорковых участков белого вещества.
Небольшой участок немиелинизировавшегося белого вещества у взрослых иногда встречается у передних рогов и реже за задними рогами боковых желудочков. Он отражает медленную миелинизацию и не относится к патологическим состояниям. Выглядит как симметричные “облачка” на Т2-взвешенных МРТ головного мозга, отделенные от рогов тонкой прослойкой нормального белого вещества. Эта темная прослойка важна в дифференциальной диагностике с демиелинизацией, некрозом или отеком, которые примыкают к желудочкам. Важной особенностью томограмм, полученных с помощью МРТ последовательности FLAIR (инверсия – восстановление с подавленным сигналом от жидкости ), является “подчеркнутость” контура боковых желудочков. Яркая линия толще вокруг задних рогов. Не следует принимать это за нарушение миелинизации или разрушение миелина.
На Т2-взвешенных МРТ головного мозга можно проследить созревание мозга не только за счет миелинизации, но и накопления железа в подкорковых структурах. В 6 месяцев низкий сигнал приобретают подкорковые ядра. Только к 9-10 годам низкого сигнала становится бледный шар, черное вещество и красное ядро, причем интенсивность сигнала продолжает уменьшаться и на втором десятилетии жизни. Зубчатое ядро мозжечка начинает темнеть после 15 лет, причем процесс идет медленно на протяжении всей жизни.
При МРТ в СПб детей до 2 лет мы пристальное внимание уделяем незавершенной миелинизации, чтобы не пропустить дисмиелогенные заболевания и последствия ишемических нарушений. Процесс миелинизации одинаково виден в высоких полях, так и в низких на открытых МРТ.
Оставить отзыв.
29.09.2016 Добавил Олег Зимин
Спасибо за подробное и детальное объяснение. При необходимости пояснения, буду ссылаться на ваш эл. ресурс.
Функция и структура миелина
Перед обсуждением процессов нормальной миелинизации в головном мозге человека необходимо понимать строение миелина и его функции в центральной нервной системе. Миелин имеется и в центральной, и в периферической нервных системах. В ЦНС он находится преимущественно в белом веществе (хотя некоторые его количества имеются и в сером), как раз придавая ему такой цвет. Миелин работает по типу электрического изолятора: скорость проведения потенциала действия возрастает в 10-100 раз по сравнению с немиелинизированными волокнами. Edgar и Garbern (2004) показали, что отсутствие главного белка миелина (PLP/DM20) в олигодендроцитах приводит к серьезным нарушениям аксонального транспорта у мышей с моделью наследственной спастической параплегией. Также было выяснено, что миелин, вероятно, играет роль в регуляции как состава ионов, так и объема жидкости вокруг аксона.
Миелинизация – процесс образования билипидного миелинового слоя вокруг аксона. Данный процесс обеспечивает в дальнейшем быструю передачу информации, необходимую для когнитивной, поведенческой, эмоциональной функций. Миелинизация начинается во время эмбрионального периода и продолжается после рождения.
Миелин является модифицированным расширением отростков олигодендроглиальных клеток. Олигодендроцит является ключевой клеткой в миелинизации ЦНС и является преобладающим типом нейроглии в белом веществе. Миелиновая оболочка состоит из множественных сегментов миелина, которые обвиваются вокруг аксона. Данная оболочка способна проводить потенциал действия с его увеличением по аксону благодаря перехватам Ранвье, которые представляют собой немиелинизированные участки, содержащие натриевые ионные каналы – они и ответственны за ускорение проведения ПД по аксону. Миелин также находится в некотором симбиозе с аксоном. Миелин участвует в метаболических превращениях своих компонентов и содержит большое количество миелиновых ферментов. Миелин также играет роль в переносе ионов, что способствует буферизации ионов вокруг аксона.
Один олигодендроцит может обеспечивать миелиновой оболочкой до 40 волокон. Миелин примерно на 70% состоит из липидного компонента и на 30% – из белкового. Основной белок миелина (MBP) составляет 30% от всей белковой фракции, протеолипидный белок (PLP) – 50%, а фосфодиэстеразы циклических нуклеотидов – 4%. Липиды миелина в своем составе содержат холестерол, фосфолипиды, гликосфинголипиды.
Миелин и МРТ
Не существует такой техники, которая могла бы визуализировать напрямую миелиновый бислой. Миелин оценивается качественно на основании Т1- и Т2-ВИ, МР-спектроскопии, диффузно-тензорной визуализации и переноса намагниченности. В клинической практике традиционная анатомическая визуализация является основой из-за своей легкости выполнения. Квантификация миелина может быть выполнена с использованием MCR-анализа (multicomponent relaxation). MCR-анализ – это объемно-взвешенное суммирование микроскопических компартментов воды. С помощью этого метода определяются два домена воды: медленно-релаксирующий домен, включающий свободную внутри- и внеклеточную воду, и быстро-релаксирующий домен, включающий в себя воду, заключенную в липидном бислое миелина.
На данный момент стандартные МРТ-техники не способны специфично подсчитывать количество миелина. Они позволяют оценить изменения в плотности и размерах аксонов, изменения в мембранной структуре, а именно содержание белков, липидов и воды. DTI – ненадежный показатель общего количества миелина, но все же дает информацию о его возможных изменениях.
Barkovich выделяет 2 отдельные популяции молекул воды, которые играют главную роль в формировании сигнала от миелина на МРТ – это те молекулы, которые находятся в миелиновой оболочке, и молекулы, находящиеся вне ее. На анатомических изображениях миелин имеет гиперинтенсивный сигнал по отношению к серому веществу на Т1- и гипоинтенсивный на Т2-ВИ. На Т1-ВИ гиперинтенсивность относительно коры определяется вероятнее всего наличием большого количества гликолипидов (особенно галактоцереброзидов) и холестерола в миелиновой оболочке. На Т2-ВИ гипоинтенсивность обусловлена уменьшенным содержанием воды.
Нормальная миелинизация
Главное правило миелинизации по Barkovich – ее начало на 5 месяце эмбрионального периода и продолжение в течение всей жизни. Миелинизация начинается с черепных нервов, что имеет смысл, поскольку чувствительность необходима для выживания. Второе правило – миелинизация структур происходит в направлении снизу вверх, от задних структур к передним и от центра к периферии. Логично, что ствол мозга и мозжечок миелинизируются раньше полушарий, а базальные ядра и таламус – раньше белого вещества. Кроме того, задняя ножка внутренней капсулы миелинизируется раньше передней, валик мозолистого тела раньше колена, а центральные участки лучистого венца – раньше субкортикальных регионов.
Counsell et al. описали миелинизацию у сильно недоношенных новорожденных и подтвердили миелинизацию червя мозжечка, вестибулярных ядер, ножек мозжечка, зубчатых ядер, медиального продольного пучка, медиальных коленчатых тел, субталамических ядер, нижних ядер оливы, вентролатеральных ядер таламуса, медиальной и латеральной петель, нижних холмов четверохолмия, а также клиновидного и тонкого пучков. Исследователи не обнаружили никаких новых сайтов миелинизации между 28 и 36 неделями, после чего снова появились новые миелиновые участки в задней ножке внутренней капсулы, лучистом венце и кортикоспинальных трактах предцентральной и постцентральной извилины.
Гистологические исследования демонстрируют миелинизацию при рождении в стволе мозга, белом веществе мозжечка и задней ножке внутренней капсулы с распространением на таламус и базальные ганглии.
Bird et al. проанализировали 60 пациентов и обнаружили значительные различия в скорости и начале появления изменений, связанных с миелинизацией. Исследователи изучали сайты-маркеры для определенных возрастов при определении нормального миелина. Так, при рождении наблюдалась миелинизация задней ножки внутренней капсулы, ножек мозжечка и лучистого венца вокруг центральной борозды. Исследователи снова последовательно подтвердили сроки миелинизации: в задней ножке раньше передней, валик мозолистого тела раньше колена, а центральные участки лучистого венца – раньше субкортикальных регионов у всех субъектов.
Paus et al. (2001) описали 3 паттерна развития, наблюдаемые в отношении дифференциации серого-белого вещества в первые 12-24 месяца жизни.
– младенческий паттерн – менее чем за 6 месяцев; картина, противоположная картине взрослого мозга,
– изометрический паттерн (8-12 месяцев), в котором наблюдается плохая дифференциация между серым и белым веществом
– ранний взрослый паттерн (более 12 месяцев), в которых сигнал от серого вещества выше, чем от белого, на Т2-ВИ и ниже на Т1-ВИ.
Валик мозолистого тела миелинизируется примерно к 3 месяцу, тело – к 4-5 месяцу, а колено – к 6 месяцу. На протяжении развития (в первый год) наблюдаются изменения и в форме, и в толщине. У новорожденного утолщение начинается с колена (со 2-3 месяца), затем утолщается валик (с 5-6 месяца), достигая толщины колена к 7 месяцу. Мозолистое тело увеличивается до 12 месяца. На Т1-ВИ валик мозолистого тела имеет повышенную интенсивность сигнала в 4 месяца, когда как колено – в 5-6 месяцев.
Терминальные зоны миелинизации
Последней зоной миелинизации на МРТ является перитригональная зона. Эта область поддерживает постоянную гиперинтенсивность на T2-ВИ, но не интенсивнее серого вещества. Parazzini et al. описали терминальные зоны миелинизации в лобно-теменных субкортикальных регионах. Было показано, что данная область характеризуется гиперинтенсивным сигналом на Т2-ВИ в течение первых 36-40 месяцев жизни.
МРТ-картина миелинизации в разные возрастные промежутки (до 2 лет) — обзорная таблица
https://kazakovmd.ru/myelinisierung_ist_normal/
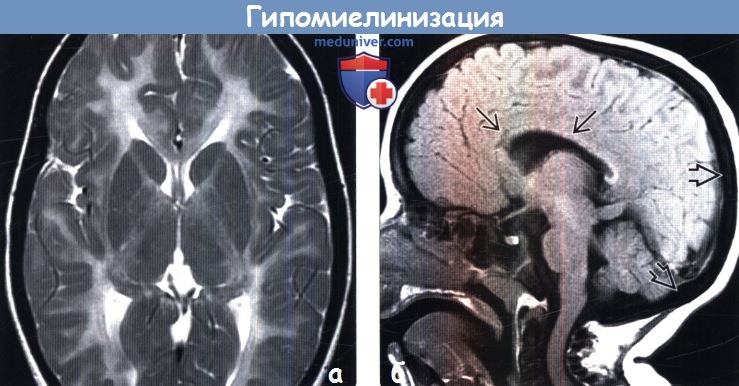
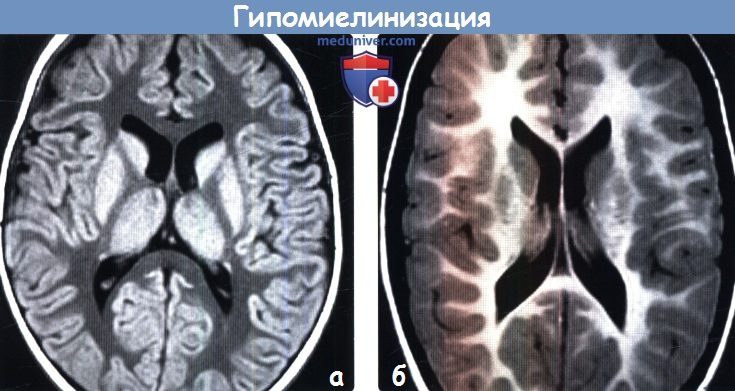
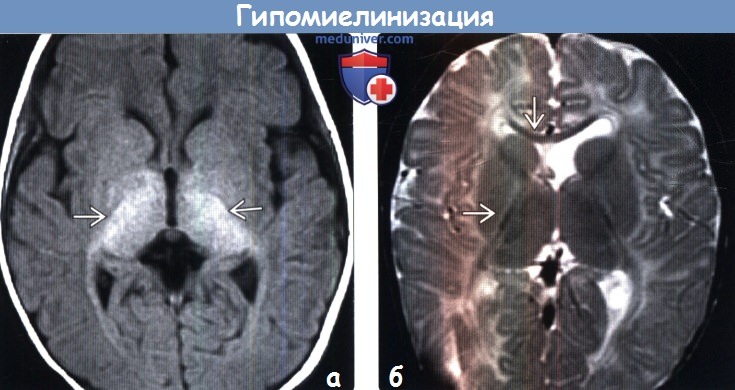
Диагностика гипомиелинизации головного мозга по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики гипомиелинизации головного мозга: 2. КТ признаки гипомиелинизации головного мозга:
3. МРТ признаки гипомиелинизации головного мозга:
в) Дифференциальный диагноз гипомиелинизации головного мозга: 1. Первичные синдромы гипомиелинизации: 2. Недоношенность: 3. Экзогенные воздействия: 4. Синдромы, споровождающиеся гипомиелинизацией и другими изменениями:
г) Патология: 1. Общие характеристики гипомиелинизации головного мозга: 2. Микроскопия: д) Клиническая картина: 1. Проявления гипомиелинизации головного мозга: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: 1. Обратите внимание: 2. Советы по интерпретации изображений: 3. Советы по отчетности: ж) Список литературы:
— Также рекомендуем «Синдром Лея на МРТ головного мозга» Редактор: Искандер Милевски. Дата публикации: 21.4.2019 |