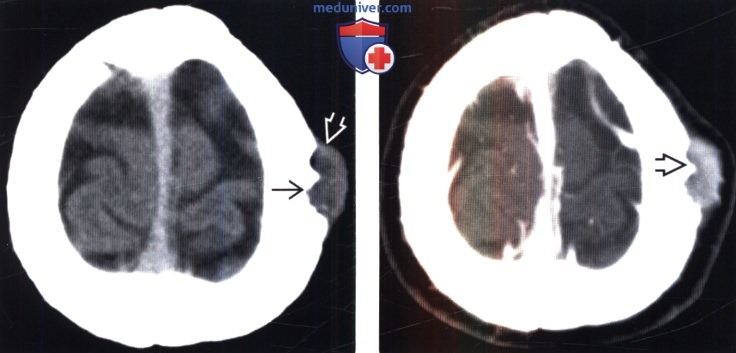
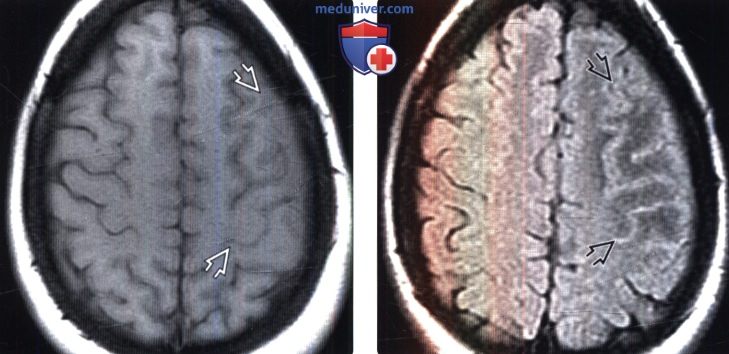
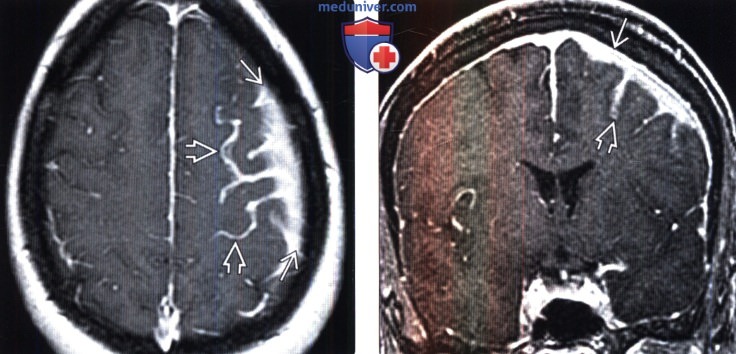
Миеломная болезнь черепа на мрт
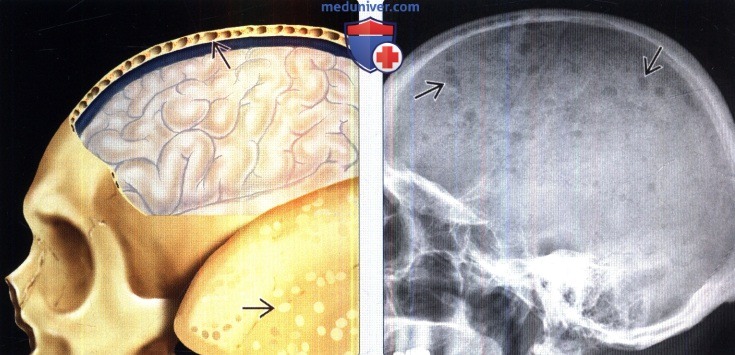
Диагностика миеломы головы на рентгенограмме, КТ, МРТа) Терминология: 1. Сокращения: 2. Определение: б) Визуализация: 1. Общие характеристики миеломы: 2. Рентгенологические признаки миеломы: 3. КТ признаки миеломы:
4. МРТ признаки миеломы: 5. Радионуклидная диагностика: 6. Данные других методов исследования: 7. Рекомендации по визуализации:
в) Дифференциальная диагностика миеломы: г) Патология: 1. Общие характеристики миеломы: 2. Стадирование и классификация миеломы: 3. Макроскопические и хирургические особенности: 4. Микроскопия:
д) Клиническая картина: 1. Проявления миеломы: 2. Демография: 3. Течение и прогноз: 4. Лечение миеломы: е) Диагностическая памятка. Советы по интерпретации изображений: ж) Список литературы: — Также рекомендуем «МРТ признаки метастазов в череп и мозговые оболочки» Редактор: Искандер Милевски. Дата публикации: 16.5.2019 |
Источник
Миеломная болезнь, син. множественная миелома — это самая частая злокачественная опухоль кости у взрослых. Миелома возникает в красном костном мозге за счет неконтролируемой моноклональной пролиферации плазматических клеток (дифференцированных B-лимфоцитов, продуцирующих антитела) и характеризующаяся широким спектром радиологических проявлений.
Читайте также Миеломная болезнь, экстраоссальная манифестация
Терминология
Выделяют четыре основных паттерна:
- диссеминированная форма: множественные, четко отграниченные литические образования по типу «пробойника» : преимущественно поражают осевой скелет
- диссеминированная форма: диффузная остеопения
- солитарная плазмоцитома: единичное крупное экспансивное образование, чаще в теле позвонка или костях таза
- остеосклерозирующая миелома
Эпидемиология
В западных странах заболеваемость составляет 5-10, в России — 1,7 случаев на 100000 населения. Медиана возраста больных ~ 70 лет (70% случаев приходится на пациентов в возрасте от 50 до 70 лет). На миелому приходится 1% среди всех злокачественных опухолей и 10% среди гематологических заболеваний. Множественная миелома и остеосаркома в совокупности занимают примерно 50% первичных злокачественных опухолей костей.
Клиническая картина
Клиническая картина варьирует и может включать:
- боли в костях
- в начале заболевания эпизодические, затем постоянные
- усиливающиеся с движением и усиливающиеся в течении дня
- анемия
- нормохромная/нормоцитарная
- почечная недостаточность
- протеинурия
- гиперкальцемия
Могут встрачатся осложнения в виде:
- патологический перелом
- компрессионный перелом позвоночника
- переломы длинных трубчатых костей
- амилоидоз
- рецидивирующие инфекции
Локализация
Распределение миеломы отражает распределение крастного костного мозга у взрослых и пожилых людей и соответственно чаще выявляется в осевом скелете и проксимальных длинных трубчатых костях:
- позвонки (наиболее часто)
- ребра
- череп
- плечевой сустав
- кости таза
- длинные трубчатые кости
- экстраоссальная манифестация (редко)
Диагностика
Множественная миелома характеризуется двумя основными проявлениями:
- многочисленные, четко-отграниченные, литические участки костной деструкции (наиболее часто)
- симптом пробойника
- фестончатость эндоста
- генерализованная остеопения (менее часто)
- часто сочетается с компрессионными переломами позвоночника
Рентгенография
Обзорное исследование скелета играет основную роль не только при постановке диагноза, но и в профилактике осложнений на фоне лечения (напр. возникновение патологических переломов) и включает в себя:
- череп в боковой проекции
- грудная клетка в прямой проекции
- шейный, грудной и поясничный отделы позвоночника
- плечевые суставы
- кости таза
- бедро
В подавляющем большинстве случаев представлена литическими образованиями, с четкими границами (симптом пробойника), с фестончатостью эндоста при распространении на кортикальный слой. Склеротические поражения встречаются только у 3% пациентов.
Компьютерная томография
- диффузная остеопения, литические очаги с фестончатостью эндоста
- патологические переломы
- мягкотканный компонет, как связанный с поражённой костью, так и при экстраоссальной локализации
Магнитно-резонансная томография
Инфильтрация и замещение костного мозга характеризуется следующими сигнальными характеристиками:
- T1
- низкая интенсивность сигнала
- T2 с подавлением/насыщением сигнала от жировой ткани
- высокая интенсивность сигнала
- T1 с парамагнетиками
- высокая интенсивность сигнала
- раннее накопление (за счет высокой васкуляизации) и раннее вымывание (за счет плотного расположения плазматических клеток)
Дифференциальный диагноз
Дифференциальный диагноз в первую очередь проводится с метастатическим поражением. Следующие нюансы могут помочь в исключении миеломы в пользу метастатического поражения:
- чаще поражаются ножки позвонка, а не тело
- редко поражается нижняя челюсть, дистальные длинные трубчатые кости конечностей
другой редкой сущностью для дифференциального диагноза является
- Вальденстрема макроглобулинемия
Синонимы
- миеломная болезнь
- множественная миелома
- генерализованная плазмоцитома
- болезнь Рустицкого-Калера
Источник
Рентгенологический метод исследования при миеломатозе представляется ведущим.
После обнаружения деструктивных изменений в костях скелета возникает необходимость в проведении лабораторных, биохимических и цитологических исследований для подтверждения предположительного диагноза. Необходимо отметить, что в литературе имеются указания на возможность течения миеломной болезни без костных изменений.
В единичных случаях (по данным литературы) поражение скелета не фиксировалось, что подтверждалось патолого-анатомическими исследованиями (Lichtenstein, Jafle, 1947; Heiser, Schwarzman, 1952).
При миеломной болезни чаще всего поражаются плоские кости (череп, ребра, лопатки, грудина, ключица, кости таза) и позвоночник. Реже выявляются изменения в длинных трубчатых костях, в костях лицевого черепа и мелких трубчатых костях, (кисть, стопа). Обычно поражаются одновременно несколько костей, что очень характерно для данного страдания.
Наиболее типичные клинико-рентгенологические варианты миеломной болезни.
С. А. Рейнберг различает три клинико-рентгенологических типа:
— множественно-очаговый;
— диффузно — поротический;
— изолированный.
А. А. Лемберг рентгенологические изменения при миеломной болезни делит на 6 основных групп:
— очаговые;
— узловатые;
— остеолитические;
— сетчатые;
— остепоротические;
— смешанные.
Г.И. Володина выделяет следующие рентгенологические варианты изменений костей при миеломатозе:
— очаговый;
— остеопоротический;
— мелкоячеистый;
— смешанный.
Очаговые изменения — участки деструкции костной ткани округлой, реже — неправильной формы диаметром от 2 мм до 5 см и более.
Как отмечает С.А. Рейнберг – «Характерным рентгенологичеcким симптомом множественных миелом служит резкая контурированность каждого отдельного дефекта, который представляется как бы выбитым из кости острым пробойником».
1.
Иллюстрация 1 – на фоне «заднего фрагмента» ребра дифференцируются участки деструкции костной ткани округлой формы.
Контуры — неровные, нечеткие. Возможно наличие округлых с чёткими и ровными контурами очагов (Snapper, Turner, Moscowitz, 1953) или как бы «выбитых из кости острым пробойником» (С. А. Рейнберг).
2.
Иллюстрация 2 – определяются множественные очаги деструкции костной ткани, хорошо дифференцирующиеся в области седалищной кости и её ветви, в области шейки, проксимального мета – диафиза левой бедренной кости.
3.
Иллюстрация 3 – множественные очаги деструкции округлой формы, как бы «выбитые из кости острым пробойником» определяются в области седалищного бугра, ветвях седалищной и лонной костей, с локальной «нечеткостью» кортикального слоя ветви лонной кости по нижнему контуру.
Количество — множественные и локализуются в нескольких костях скелета.
Характерным для миеломной болезни является выраженный деструктивный процесс в костях свода черепа.
Однако известны случаи, когда в костях свода черепа при миеломной болезни изменения не выявлялись.
4.
5.
Иллюстрации 4, 5 – очаги деструкции костной ткани в костях мозгового черепа округлой формы.
6.
Иллюстрация 6 – фрагмент рентгенограммы мозгового черепа. Кроме очагов деструкции округлой формы, различных размеров, определяется нечеткость дифференциации наружной пластинки в области чешуи лобной кости и теменных костей.
По литературным данным, и такие случаи описаны, очаги деструкции костной ткани могут локализоваться в длинных трубчатых костях. Форма очагов деструкции в длинных трубчатых костях полиморфна. Распространенность поражения от отдельных деструкций, до вовлечения в процесс всего поперечника кости. При массивности поражения отмечается выраженное истончение кортикального слоя, вплоть до нарушения его целостности, при значительном поражении кости не редки патологические переломы.
7.
8.
Иллюстрации 7, 8. Кроме седалищной кости и её ветви очаги деструкции хорошо дифференцируются в области головки, шейки, большого вертела и проксимального мета – диафиза левой бедренной кости. Очаги полиморфны
Соответственно крупным очагам деструкции в мягких тканях могут определяться плотные, неподвижные опухолевые узлы.
9.
10.
11.
Иллюстрации 9, 10, 11. Множественные очаги деструкции костной ткани в поясничных позвонках и в крестце
12.
13.
14.
Иллюстрации 12, 13, 14. Остеопоротическая трансформация костной ткани грудных позвонков с формированием патологического гиперкифоза, в результате клиновидной деформации тел позвонков и их уплощения (патологические переломы). Множественные очаги деструкции костной ткани округлой формы, без четких контуров.
15.
16.
Иллюстрации 15, 16. Аналогичные изменения в поясничных позвонках.
17.
Иллюстрация 17. Изменения в шейных позвонках – участки деструкции округлой формы.
Остеопоротические изменения — диффузный или очаговый остеопороз, который чаще всего наблюдается в позвонках и костях таза. Остеопоротический вариант встречается реже, чем очаговый.
Остеопороз костей скелета может сочетаться с другими проявлениями поражений костей.
Мелкоячеистые изменения наблюдаются в плоских костях — ребрах, лопатке, костях таза, а также в ключице.
Пораженный участок кости несколько вздут, кортикальный слой истончен, неравномерный по толщине, контуры его неровные, волнистые.
Структура кости изменена по мелкоячеистому типу: участки деструкции костной ткани разделены неравномерными по величине и толщине костными перемычками. Рентгенологическая картина напоминает ячеисто-трабекулярный вариант остеобластокластомы или эозинофильную гранулему плоских костей.
Смешанный вариант представлен сочетанием перечисленных вариантов изменений в костях. В одной кости, возможно сочетание очаговых и остеопоротических изменений, в других костях при этом могут определяться изменения по мелкоячеистому типу.
18.
19.
Иллюстрации 18, 19. Справа в области акромиального отдела ключицы и акромиального отростка лопатки определяются очаги деструкции с неровными, не чёткими контурами. На фоне некоторых деструкций определяются не правильной формы мелкие секвестры. Мелкие деструктивные очаги дифференцируются в области головки плечевой кости. Слева акромиальный отдел ключицы несколько деформирован, с ячеистыми остеопоротическими изменениями, местами не дифференцирующимся кортикальным слоем по верхнему контуру. В области акромиального отдела ключицы остеопороз с очагами деструкции
Явления склероза не характерны для миеломной болезни. Однако в отдельных и редких случаях возможно наличие ободка склероза вокруг очага деструкции костной ткани или участка эностальной реакции в позвонке, костях таза.
Дифференцировать заболевание приходится с:
— метастазами рака в кости;
— лимфогранулематозом;
— хроническим лейкозом;
— остеобластокластомой;
— эозинофильной гранулемой.
Большое значение при этом уделяется данным клиники и лабораторных исследований.
Источник