Может ли диагноз рассеянный склероз на мрт быть ошибочным
Мы уже публиковали большой материал на тему, ошибается ли МРТ. Если говорить коротко, то процент ошибок МРТ зависит в меньшей степени от качества аппаратуры, и в большей степени — от уровня квалификации врача-рентгенолога (радиолога), который анализирует снимки МРТ исследования. Давайте посмотрим, какие распространенные ошибки расшифровки МРТ встречаются в практике врачей, а также расскажем, что делать при врачебных ошибках.
ТИПИЧНЫЕ ОШИБКИ МРТ ГОЛОВНОГО МОЗГА
Ошибочный диагноз рассеянный склероз. Болезни, похожие на рассеянный склероз на МРТ – это дисциркулярторная энцефалопатия, различные виды васкулитов, ангиопатий, и т.д. Эти заболевания проявляются множественными очагами в белом веществе. Такж не всегда множественные очаги демиелинизации в головном мозге на МРТ представляют собой рассеянный склероз.
Неточное описание МРТ при рассеянном склерозе. В заключении МРТ при рассеянном склерозе должно быть точно указано количество и размеры перивентрикулярных, юкстакортикальных, субтенториальных очагов; характеристики контрастного усиления при рассеянном склерозе, МРТ-признаки активности рассеянного склероза.
Киста или опухоль головного мозга? Часто врачи не могут разобраться в том, что нашли на МРТ – кисту или опухоль мозга. Здесь поможет только опытный диагност – нейрорадиолог со стажем.
Не установлена причина эпилепсии у детей. МРТ головного мозга при эпилепсии у детей требует более тщательного анализа, и ее правильная расшифровка – дело высокой квалификации. Неопытный рентгенолог может проглядеть тонкие, скрытые изменения (фокальная кортикальная дисплазия, гетеротопия серого вещества и т.д.)
Диагностические ошибки при микроаденоме гипофиза. Увы, этот диагноз зачастую ставится по МРТ необоснованно. Причина тому – плохое знакомство врачей с нормальными вариантами строения гипофиза.
Ошибки при диагностике ВИЧ-инфекции. Если у вас ВИЧ-инфекция — расшифровка снимков МРТ может быть очень сложной. Нужно исключить многочисленные ВИЧ-ассоциированные инфекции и опухоли.
Ошибочный диагноз микроцефалии, гидроцефалии и врожденных пороков головного мозга. Все эти состояния требуют точного знания детской рентгенологии, без большого опыта в расшифровке МРТ у детей высок шанс ошибиться.
Ошибочный диагноз рака мозга, глиобластомы, опухоли головного мозга. Иногда за опухоль принимаются другие состояния – инсульт, кровоизлияние, псевдотуморозная форма рассеянного склероза и т.п. Нередко в заключении МРТ нечетко описана локализация опухоли, ее размеры, степень контрастного усиления опухоли и т.д. – все это влияет на точность диагностики.

Псевдотуморозная форма рассеянного склероза — болезнь Шильдера. Как правило, по МРТ ставится неверный диагноз опухоль мозга.
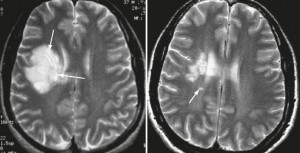
Первичное заключение по МРТ — рассеянный склероз. Экспертный пересмотр МРТ снимков и анализ клинической картины установил правильный диагноз: системный васкулит.
ЧТО ДЕЛАТЬ, ЕСЛИ ДИАГНОЗ НЕВЕРНЫЙ?
Показать снимки МРТ другим специалистам! Можно обратиться к опытным врачам-нейрорадиологам и послать им МРТ с диска на повторную консультацию. Например, врачи Национальной телерадиологической сети осуществляют пересмотр результатов МРТ и выдают свое экпертное заключение по МРТ головного мозга. Этой службой пользуются не только пациенты, но и российские клиники. Сложные и спорные диагностические случаи стекаются к узким специалистам. Получить Второе мнение по МРТ головного мозга просто — достаточно взять диск с записью МРТ и загрузить его через специальную форму.
Читать подробнее о Втором мнении по КТ и МРТ
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Приведенные ниже диагнозы могут вызывать неврологические симптомы, сходные с симптомами, вызванными рассеянным склерозом (РС). Чтобы подтвердить диагноз РС, ваш лечащий врач должен иметь возможность исключить другие возможные диагнозы, которые могли бы объяснить симптомы, которые вы испытываете.
Некоторые из этих диагнозов легко исключить с помощью простого анализа крови (например, дефицит витамина B12), в то время как другие, такие как саркоидоз, могут потребовать биопсии. Некоторые намного реже, чем другие. Важно работать с медицинским работником, который знаком с этими состояниями, чтобы как можно быстрее установить правильный диагноз и начать соответствующее лечение, независимо от того, есть у вас РС или нет.
Инфекции центральной нервной системы (ЦНС)
Болезнь Лайма – инфекция, вызванная организмом Borrelia burgdorferi, которая передается человеку клещом оленя.
Сифилис – инфекция, передающаяся половым путем, вызванная активным веществом Treponema pallidum, которое может вызывать неврологические симптомы через много лет после первоначальной инфекции.
Прогрессирующая мультифокальная лейкоэнцефалопатия (PML) – потенциально смертельная инфекция белого вещества головного мозга, вызываемая вирусом JC (вирус, распространенный и неактивный в общей популяции), который может быть реактивирован у людей с РС, которые принимают Tysabri® (натализумаб) ,
Вирус иммунодефицита человека (ВИЧ) – вирус, который может привести к синдрому приобретенного иммунодефицита или СПИДу.
Т-клеточный лимфотропный вирус-1 человека (HTLV-1) – миелопатия / тропический спастический парапарез – хроническое прогрессирующее заболевание нервной системы.
Воспалительные заболевания ЦНС
Синдром Шегрена – хроническое аутоиммунное заболевание, которое поражает железы, вырабатывающие влагу, вызывая сухость глаз и рта, общую усталость, боль в суставах и иногда неврологические симптомы.
Васкулит – аутоиммунное заболевание, которое поражает кровеносные сосуды, которые снабжают головной и спинной мозг, вызывая неврологические симптомы.
Системная красная волчанка – хроническое воспалительное аутоиммунное заболевание, которое может поражать кожу, суставы, почки, легкие, нервную систему и другие органы тела.
Саркоидоз – хроническое, вероятно, аутоиммунное заболевание, которое вызывает скопления воспалительных клеток (гранулем) в легких, коже, лимфатических узлах, печени и центральной нервной системе, обычно вызывая респираторные симптомы и, иногда, неврологические симптомы.
Болезнь Бехчета – аутоиммунное заболевание, которое повреждает кровеносные сосуды, особенно вены. В дополнение к язвам во рту, генитальным болям, воспалению глаз и проблемам с кожей, Behcets может влиять на белое вещество в мозге.
Генетические расстройства
Наследственные миелопатии – ряд наследственных заболеваний, вовлекающих спинной мозг, включая наследственную дегенерацию мозжечка, лейкодистрофию и расстройство двигательных нейронов (включая нервные пути в спинном мозге).
Церебральная аутосомно-доминантная артериопатия с подкорковыми инфарктами и лейкоэнцефалопатией (CADASIL) – наследственное заболевание, которое поражает главным образом мелкие кровеносные сосуды в белом веществе головного мозга, вызывая многочисленные прогрессирующие неврологические симптомы.
Лейкодистрофии – редкие наследственные прогрессирующие расстройства, которые повреждают миелин в центральной нервной системе и вызывают неврологические симптомы.
Наследственная дегенерация мозжечка – группа наследственных нарушений, которые вызывают медленно прогрессирующее нарушение координации движения, а также плохую координацию движений рук, речи и глаз.
Митохондриальное заболевание – нарушение работы митохондрий (структур в клетках, которые вырабатывают энергию), которое влияет на различные функции организма и может вызывать неврологические симптомы.
Опухоли головного мозга
Метастазы. Рак, который распространился из своего первоначального местоположения в другое, считается метастатическим. Некоторые виды рака – рак молочной железы, легких, почек и кожи (меланома) – чаще распространяются на центральную нервную систему и вызывают неврологические симптомы.
Лимфома – рак крови, включающий быструю репликацию аномальных Т или В-лимфоцитов (типов белых кровяных клеток), которые образуют опухоли, – который иногда возникает в центральной нервной системе (ЦНС) или распространяется в мозг из других мест.
Недостаточность нутриентов
Дефицит меди – относительно редкий дефицит, наблюдаемый при чрезмерном потреблении цинка или некоторых видах операций на желудке, которые могут вызывать неврологические симптомы.
Дефицит витамина B12 – дефицит этого витамина, который имеет решающее значение для неврологической функции, может возникать из-за диетических ограничений или проблем с всасыванием и является частой причиной неврологических симптомов.
Структурное повреждение головного или спинного мозга
Шейный спондилез – дегенерация позвоночника, связанная с нормальным старением, которая может давить на спинной мозг и вызывать неврологические симптомы.
Грыжа межпозвоночного диска – диск, который действует как подушка между позвонками (костями) позвоночника, может портиться с возрастом – двигаясь или соскальзывая с места (называемый «грыжей»). Грыжа межпозвоночного диска оказывает давление на нервы в области, вызывая неврологические симптомы.
Порок развития Киари – аномалия положения мозжечка – структура мозга, отвечающая за равновесие и координацию. Когда мозжечок сидит слишком низко, он оказывает давление на спинной мозг или ствол мозга, вызывая неврологические симптомы.
Другие не-РС демиелинизирующие расстройства
Neuromyelitis optica (NMO) – отдельное заболевание от РС, которое имеет несколько клинических особенностей. НМО чаще всего вызывает визуальные изменения в обоих глазах и симптомы, вызванные длинными поражениями спинного мозга.
Острый диссеминированный энцефаломиелит (ADEM) – кратковременный, но интенсивный приступ воспаления в мозге, спинном мозге и иногда зрительного нерва, который вызывает повреждение миелина. Симптомы ADEM появляются быстро, часто начиная с изменения поведения.
Рассеянный склероз сам по себе достаточно страшен, тем более что он дорог и болезнен для лечения. Но новое исследование предупреждает, что каждый пятый пациент, у которого диагностировано заболевание, имеет другое заболевание, которое имеет те же симптомы.
Распространенная причина инвалидности — рассеянный склероз, он возникает, когда иммунная система ошибочно принимает миелиновую оболочку нервов как вещество, вызывающее заболевание. Чрезмерный иммунный ответ вредит как жировой ткани, так и нейронам, тем самым нарушая поток сообщений в мозг и из него.
Пациенты с рассеянным склерозом могут испытывать слабость или онемение в конечностях, дрожание и несогласованные движения тела. Если эти симптомы кажутся знакомыми, это потому, что они также связаны с мигренью, инсультом и другими нарушениями.
Рассеянный склероз и инсульт имеют следующие одинаковые симптомы: головокружение, проблемы с вниманием, помутнение, онемение в конечностях, трудности при ходьбе и нарушение зрения. Мигрень также вызывает головокружение и проблемы со зрением.
Подобно рассеянному склерозу, эти состояния также вредят мозгу, что может объяснить общие симптомы. Но они очень разные с точки зрения проблем со здоровьем и требуют разного лечения.
Многие пациенты получают неправильный диагноз рассеянного склероза
В новом исследовании ученые из Калифорнийского университета в Лос-Анджелесе (UCLA) и Университета Вермонта (UVM) оценили 241 случай пациентов, которым поставили диагноз рассеянного склероза. Участники посетили два академических медицинских центра в Лос-Анджелесе, штат Калифорния, их направили работники здравоохранения других клиник Лос-Анджелеса.
«Сам диагноз рассеянный склероз по себе сложен», объяснил доктор Марва Кайси, автор исследования, которая работала в Медицинском центре Cedars-Sinai. «Как симптомы, так и результаты МРТ могут походить на другие состояния, такие как мигрень, инсульт и дефицит витамина B12».
Исследование было направлено на то, чтобы выяснить, скольким людям был поставлен диагноз рассеянный склероз. Кроме того, они искали общие показатели у пациентов, которым неправильно диагностировали заболевание.
Результаты показали, что многие пациенты, которым был диагностирован рассеянный склероз, прошли лечение от несуществующего заболевания. Кроме того, ненужные методы лечения продолжались в течение четырех лет, прежде чем медицинские работники, наконец, осознали свою ошибку.
Кейси и ее коллега из UVM доктор Нэнси Сикотт обнаружили, что мигрень является наиболее распространенным заболеванием, которое ошибочно принимают за рассеянный склероз. Затем шел радиологически изолированный синдром, когда МРТ каким-то образом диагностировала у пациента хроническое заболевание, несмотря на отсутствие каких-либо симптомов, связанных с рассеянным склерозом.
Неправильный диагноз рассеянного склероза имеет серьезные последствия для пациента
Исследование показало, что 72 процента пациентов, которым был диагностирован рассеянный склероз, принимали фармацевтические препараты для лечения болезни, которой не было. Из этого числа около половины (48 процентов) подверглись лечению, которое способно привести к развитию прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ).
Редкая вирусная инфекция, ПМЛ идет непосредственно за нервными клетками. Она повреждает белое вещество в мозге, которое состоит из нейронов.
Кейси и Сикотт полагали, что неправильно диагностированные участники потратили почти 10 миллионов долларов на ненужные фармацевтические препараты, некоторые из которых могли вызвать тяжелое заболевание в форме ПМЛ. Кроме того, пациенты помимо расходов также сталкивались с медицинскими и психологическими затратами.
«Я наблюдала пациентов, которые страдали от побочных эффектов медицинских препаратов, они принимали их от болезни, которой на самом деле у них не было», отметила Кейси. «Между тем, они не получали лечения от того, что у них было».
Исследователи опубликовали свои выводы в журнале Multiple Sclerosis and Related Disorders. Они полагают, что их исследование поможет снизить опасность ошибочной диагностики пациента с рассеянным склерозом в будущем. Выявив проблему, они теперь ищут способы повысить точность диагностики.
Источник: https://www.medicalnewstoday.com/articles/325008.php
Эта запись опубликована
в Понедельник, 21 октября, 2019 — 11:28.
Вы можете оставить комментарий.
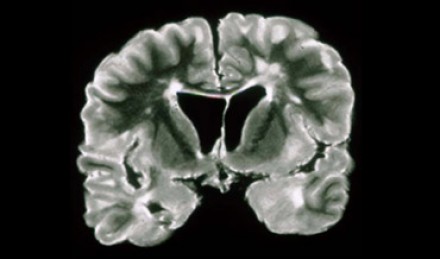
Рассеянный склероз (РС) – наиболее частое воспалительное демиелинизирующее заболевание центральной нервной системы у подростков и у лиц среднего возраста, которое, однако, может возникать и у пожилых людей. В соответствии с критериями Макдональда (McDonald), диагноз рассеянного склероза требует объективных доказательств наличия поражений белого вещества, а также доказательства изменений их количества, локализации и размеров во времени и пространстве. МРТ является крайне важным методом диагностики этого заболевания, так как позволяет увидеть множественные очаги в головном мозге, в том числе клинически «немые», а также выявить вновь возникшие очаги при контрольных исследованиях.
КАК ВЫГЛЯДИТ РАССЕЯННЫЙ СКЛЕРОЗ НА МРТ
Для РС характерно типичное распределение очагов в белом веществе головного мозга, которое помогает отличить их от сосудистых изменений. Для этого заболевания типичны поражения мозолистого тела, дугообразных волокон, височных долей, мозгового ствола, мозжечка и спинного мозга. Такое распределение очагов нехарактерно для других заболеваний. При ангиопатии возможны поражения ствола мозга, однако они обычно симметричны и располагаются центрально, в то время как очаги при рассеянном склерозе локализованы по периферии.
Наиболее типичные вопросы, которые задает себе практически любой рентгенолог во время анализа МРТ:
- Могу ли я заподозрить ли рассеянный склероз?
- Являются ли эти поражения белого вещества результатом патологических изменений мелких сосудов, как у пациентов, страдающих гипертонией?
- Или необходимо думать о других, менее типичных причинах их возникновения?
Чтобы ответить на эти вопросы, при исследовании поражений белого вещества необходимо принимать во внимание следующие моменты:
- Многие заболевания нервной системы могут проявляться так же, как рассеянный склероз, и клинически, и на МРТ.
- Для большинства случайно обнаруженных поражений белого вещества будет обнаружена их сосудистая природа.
- Список возможных диагнозов при обнаружении очагов в белом веществе является весьма длинным
Даже если у пациента имеются клинические признаки рассеянного склероза, необходимо как можно более тщательное изучение изменений белого вещества, чтобы решить, действительно ли эти изменения позволяют заподозрить демиелинизирующий процесс, или они являются случайными находками, возникновение которых обусловлено возрастом.
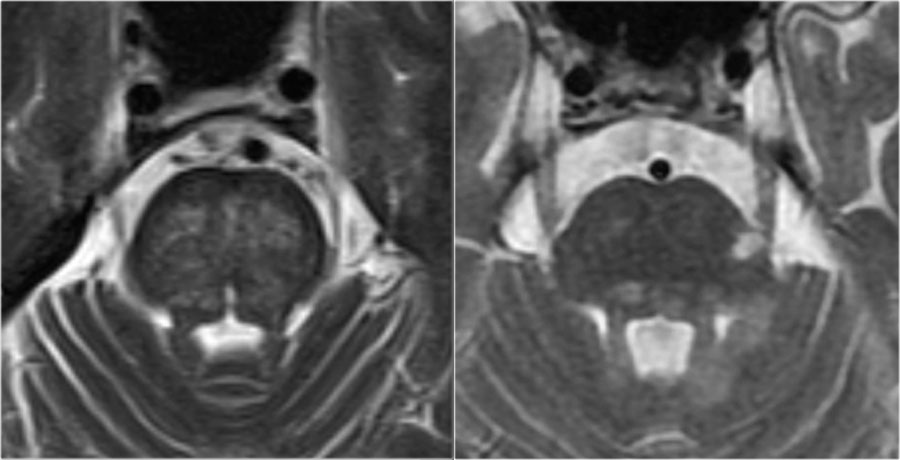
На изображениях продемонстрированы типичные отличия между сосудистыми поражениями и рассеянным склерозом на МРТ головного мозга. Слева – на Т2 ВИ определяется типичный сосудистый очаг в стволе мозга, с поражением поперечных волокон Варолиева моста. Справа на аксиальном Т2 ВИ визуализируется поражение мозгового ствола у пациента с РС в виде гиперинтенсивного очага, расположенного на периферии (часто очаги могут располагаться вблизи или непосредственно в стволовом тракте тройничного нерва, или около края четвертого желудочка).
ЧТО ПОКАЗЫВАЕТ МРТ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ И ДРУГИХ БОЛЕЗНЯХ БЕЛОГО ВЕЩЕСТВА
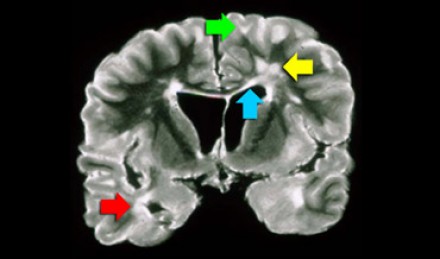
Расположение очагов в белом веществе бывает разным, поэтому диагноз напрямую зависит от того, в каких именно отделах белого вещества обнаружены очаги. Здесь желтой стрелкой отмечены неспецифические глубокие изменения белого вещества, которые могут наблюдаться при многих заболеваниях, например сосудистого характера. Для рассеянного склероза в данном случае являются характерными следующие изменения:
- Поражение височной доли (красная стрелка)
- Юкстакортикальные поражения в непосредственной близости к коре (зеленая стрелка)
- Поражение мозолистого тела (синяя стрелка)
- Перивентрикулярные очаги (вблизи желудочков мозга)
Юкстакортикальные очаги являются специфичными для РС. Они вплотную прилежат к коре. Не рекомендуется использовать термин «субкортикальный» или «подкорковый» для описания их локализации, поскольку он является малоспецифичным и применяется для описания изменений белого вещества на протяжении вплоть до желудочков мозга.
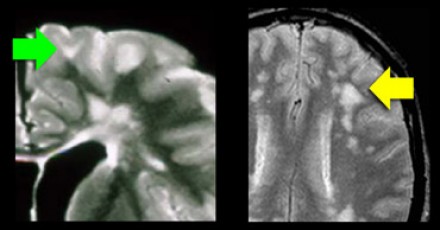
При сосудистых поражениях дугообразные волокна не затрагиваются, вследствие чего на Т2 ВИ и FLAIR визуализируется темная «полоска» между очагом и корой (желтая стрелка).
Поражение височной доли также является характерным для рассеянного склероза. В противоположность этому, при гипертензионной энцефалопатии очаги располагаются в лобной и теменной долях; локализация их в затылочной доле не является типичной, а в височных долях они никогда не обнаруживаются. Только при церебральной аутосомно-доминантной артериопатии с субкортикальными инфарктами и лейкоэнцефалопатией (CADASIL) наблюдается раннее поражение височных долей.
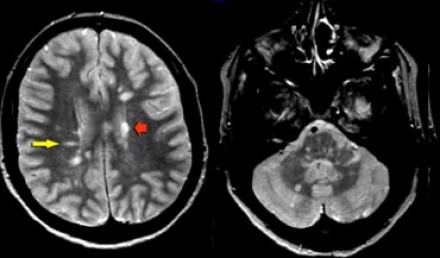
МРТ признаки рассеянного склероза. Множественные очаги, прилежащие к желудочкам мозга (красная стрелка); очаги продолговатой (овоидной) формы, ориентированные поперек длинной оси желудочков мозга (желтая стрелка); множественные очаги в мозговом стволе и мозжечке (справа). Подобные поражения часто именуют «пальцами Доусона», они отражают демиелинизацию белого вещества головного мозга вдоль малых мозговых вен, располагающихся перпендикулярно мозговым желудочкам.
Пальцы Доусона. Считается, что «пальцы Доусона» — характерный симптом рассеянного склероза — возникают в результате воспаления тканей, окружающих пенетрирующие венулы, которые располагаются перпендикулярно по отношению к длинной оси боковых желудочков.
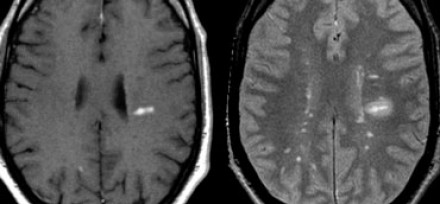
На представленных МР-томограммах типичными для РС являются следующие изменения:
- Очаги продолговатой формы, ориентированные перпендикулярно желудочкам мозга (пальцы Доусона)
- Усиление сигнала от данных очагов после введения контраста
- Множественность поражений и их расположение вблизи желудочков
МРТ с контрастным усилением при рассеянном склерозе
Диагностика рассеянного склероза на ранних сроках осуществляется путем контрастного усиления этих очагов, сохраняющегося в течение месяца после их возникновения, что является другим типичным признаком РС. Наличие в одно и то же время усиливающихся и не усиливающихся при контрастировании очагов объясняется диссеминацией их во времени. Отек с течением времени регрессирует, в итоге остаются лишь небольшие центрально расположенные участки гиперинтенсивного на Т2 ВИ сигнала.
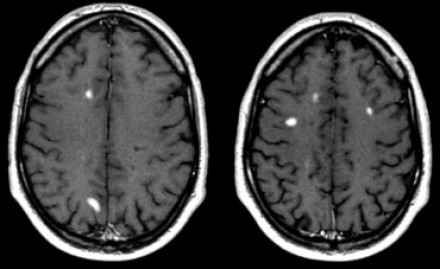
На МР-томограммах (исследование сделано через три месяца после клинического дебюта) определяются типичные признаки рассеянного склероза:
- Множественные очаги, накапливающие контраст
- Большая часть этих очагов вплотную прилежит к коре: они должны быть расположены в области дугообразных волокон
- Все эти очаги являются недавно возникшими, поскольку контрастное усиление очагов при введении препаратов гадолиния наблюдается только в течение месяца (диссеминация во времени).
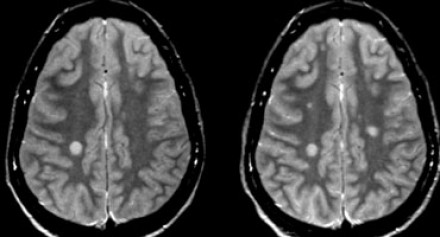
Возникновение новых очагов на МР-томограмме отображает процесс диссеминации во времени. Пациенту была выполнена МРТ через три месяца после клинического дебюта РС. На томограмме слева виден единичный очаг, в то время как на МР-томограмме справа, выполненной через три месяца, определяются два новых очага.
МРТ спинного мозга при рассеянном склерозе
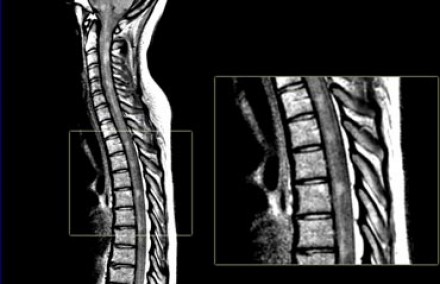
Поражение спинного мозга при рассеянном склерозе: на сагитальной МР-томограмме спинного мозга (слева) определяются очаги, характерные для РС — относительно небольшие поражения, расположенные по периферии. Чаще всего они обнаруживаются в шейном отделе позвоночника, имеют длину меньше чем два позвоночных сегмента. Кроме того, визуализируются очаги и в мозговом стволе: их сочетание с поражениями спинного мозга и мозжечка является признаком, крайне полезным в ранней диагностике рассеянного склероза.
Поражение спинного мозга не характерно для большинства других заболеваний ЦНС, за исключением острого диссеминированного энцефаломиелита, болезни Лайма, проявлений системной красной волчанки, саркоидоза. Обратите внимание, что представленные выше томограммы являются взвешенными по протонной плотности — эта последовательность имеет важное значение в стадировании РС. Сигнал от спинного мозга на изображениях, взвешенных по протонной плотности, однородно низкоинтенсивный (как от ликвора), вследствие чего на этом фоне очаги РС становятся контрастными по отношению к спинномозговой жидкости и спинному мозгу, что позволяет определить рассеянный склероз по МРТ.
Рассеянный склероз под микроскопом
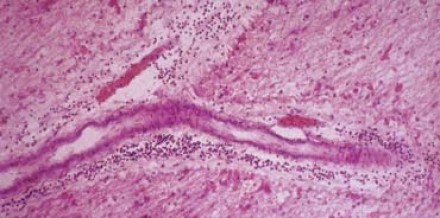
На фотографии (гистологическое исследование) видны признаки перивенулярного воспаления при рассеянном склерозе. Процесс начинается с воспалительных изменений тканей, окружающих вены. В первые четыре недели участки воспаления активно накапливают контраст (препараты гадолиния) из-за локального нарушения целостности гематоэнцефалического барьера. В первое время воспаление является диффузным, затем — по типу «незамкнутого кольца».
КАК ОТЛИЧИТЬ РАССЕЯННЫЙ СКЛЕРОЗ И СОСУДИСТУЮ ЭНЦЕФАЛОПАТИЮ
Ниже в сводную таблицу собраны наиболее характерные типы расположения очагов при рассеянном склерозе и при изменениях сосудистого происхождения. Различия касаются расположения очагов и характеристик контрастирования.
| СОСУДИСТЫЕ ПОРАЖЕНИЯ | РАССЕЯННЫЙ СКЛЕРОЗ | |
| Мозолистое тело | нетипичны | типичны |
| Дугообразные волокна | нетипичны | типичны |
| Кортикальные поражения | типичны (инфаркты) | в некоторых случаях |
| Базальные ядра | типичны | нетипичны |
| Инфратенториальные поражения | нетипичны | типичны |
| Височные доли | нетипичны | типичны (ранние поражения) |
| Перивентрикулярные поражения | нетипичны | типичны |
| Спинной мозг | нетипичны | типичны |
| Контрастное усиление (гадолиний) | нехарактерно | характерно |
| «Пальцы Доусона» | не определяются | определяются |
| Распределение | несимметричное | симметричное (диффузное) |
ВТОРОЕ МНЕНИЕ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ
Нередко дифференцировать рассеянный склероз и другие виды очаговых изменений белого вещества бывает сложно даже опытному специалисту, не говоря о молодых врачах. В таких случаях можно получить дополнительную консультацию врача МРТ, специализирующегося на демиелинизующих заболеваниях и других патологических изменениях нервной системы. Второе мнение специализированного рентгенолога помогает избежать врачебных ошибок и сделать диагноз более достоверным и точным. Кроме того, неврологам необходимо описание МРТ при рассеянном склерозе, выполненное по современным стандартам. Второе мнение можно получить с помощью Национальной телерадиологической сети — эта система обмена диагностическими исследованиями завоевала репутацию надежного помощника, особенно если врачи сталкиваются со сложными или неясными случаями.
ВАРИАНТЫ РАССЕЯННОГО СКЛЕРОЗА
Выше мы рассмотрели МРТ картину при типичной форме рассеянного склероза. Однако, существуют несколько нетипичных форм заболевания, которые обязательно нужно иметь в виду.
Опухолеподобная (псевдотуморозная) форма РС
При этой форме рассеянный склероз на МРТ выглядит как крупный очаг, оказывающий обычно менее выраженное объемное воздействие, чем можно было бы ожидать при таких размерах поражения.
После введения препаратов гадолиния может наблюдаться некоторое периферическое контрастное усиление, часто в виде незамкнутого кольца, что позволяет отличить поражения от глиомы или абсцесса мозга, усиливающихся по типу «замкнутого кольца».
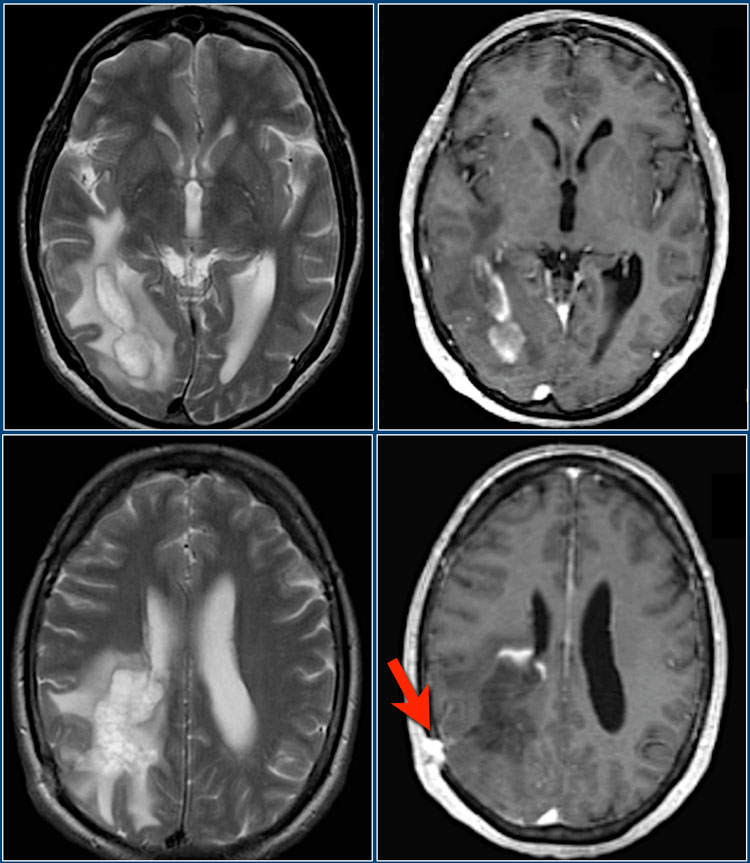
Данные Т1 и Т2 взвешенные МР-томограммы получены у 39-летнего мужчины с подостро возникшей гемианопсией. В этом случае потребовалась биопсия для дифференциальной диагностики между глиомой и демиелинизирующим процессом. Красной стрелкой отмечена зона биопсии.
Определяется интрапаренхиматозное объемное образование в правой височной и затылочной доле с гипоинтенсивным «ободком» по периферии по типу незамкнутого кольца на постконтрастных Т2-изображениях.
Имеется перифокальный отек, но относительно слабо выражено объемное воздействие. Путем биопсии было подтверждено димиелинизирующее заболевание. Контрастное усиление по типу незамкнутого кольца с гипоинтенсивным сигналом на Т2 ВИ постконтрастных томограммах и низким кровотоком характерно для демиелинизации.
Как ясно из вышеизложенного, опухолевоподобную форму рассеянного склероза легко перепутать с опухолью. Одна из распространенных ошибок неопытных рентгенологов — заключение о наличии опухоли тогда, когда на самом деле имеется псевдотуморозный РС. В таких случаях всегда важно помнить про возможность повторной консультации снимков МРТ опытными рентгенологами.
Концентрический склероз Бало
Концентрический склероз Бало является редким демиелинизирующим заболеванием, характеризующееся возникновением чередующихся очагов демиелинизации и участков с сохранением миелина, имеющих вид завитков.
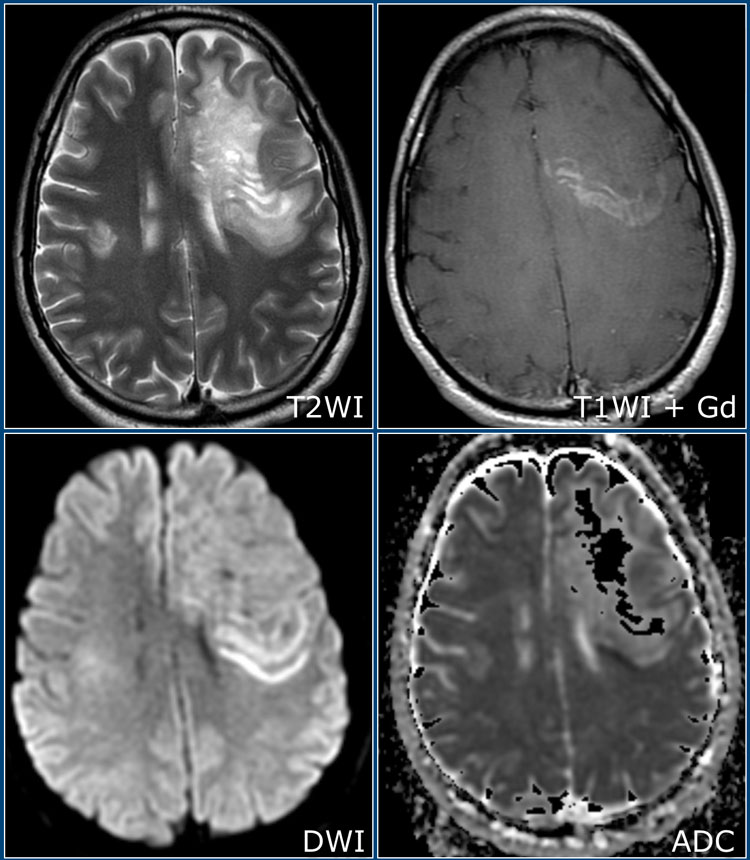
На изображениях представлены Т2 и постконтрастные Т1 взвешенные томограммы, на которых определяется большой очаг поражения в левой гемисфере с чередованием гипоинтенсивных на Т1 и изоинтенсивных «полосок». На Т1 взвешенных томограммах после введения препаратов гадолиния наблюдается чередующееся контрастное усиление в виде полосок. Справа также имеются похожие изменения (меньшего размера).
Оптикомиелит Девика
Очень важно учитывать возможность наличия оптикомиелита (болезнь Девика), особенно у пациентов с двухсторонним поражением зрительных нервов. Оптикомиелит – это болезнь, при которой обычно поражаются зрительные нервы и спинной мозг, при этом в головном мозге определяются незначительные изменения. Болезнь Девика нужно предполагать при выявлении распространенных поражений спинного мозга (на протяжении более чем трех сегментов), дающих низкий сигнал на Т1, в сочетании с утолщением спинного мозга за счет отека. На аксиальных томограммах очаги поражения обычно занимают большую часть спинного мозга, что нетипично для РС, при котором очаги имеют меньший размер и расположены по периферии.
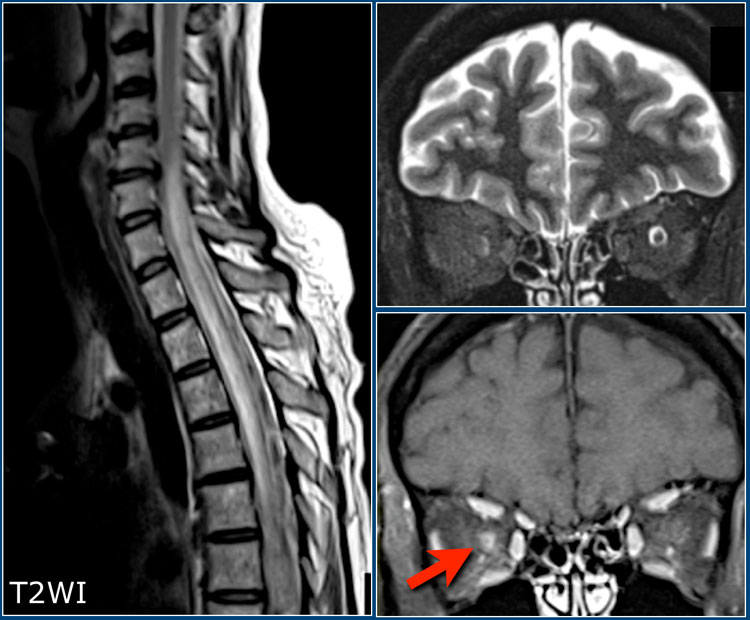
На сагиттальных Т2-взвешенных изображениях спинного мозга у пациента с оптикомиелитом визуализируется продольно ориентированный очаг поражения спинного мозга в сочетании с его отеком.
Острый диссеминированный (рассеянный) энцефаломиелит (ОДЭМ)
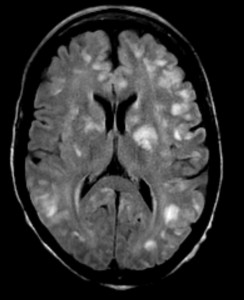
ОДЭМ является заболеванием, с которым необходимо проводить дифференциальную диагностику при рассеянном склерозе. ОДЭМ является монофазным, иммунно-обусловленным демиелинизирующим процессом, который часто возникает у детей в результате инфекции или после вакцинации. На МРТ при ОДЭМ обнаруживаются диффузные и относительно симметричные очаги поражения в белом веществе, расположенные супра- и инфратенториально, одновременно усиливающиеся при контрастировании. Также практически всегда наблюдается поражение серого вещества коры головного мозга и подкорковых ганглиев, таламусов.
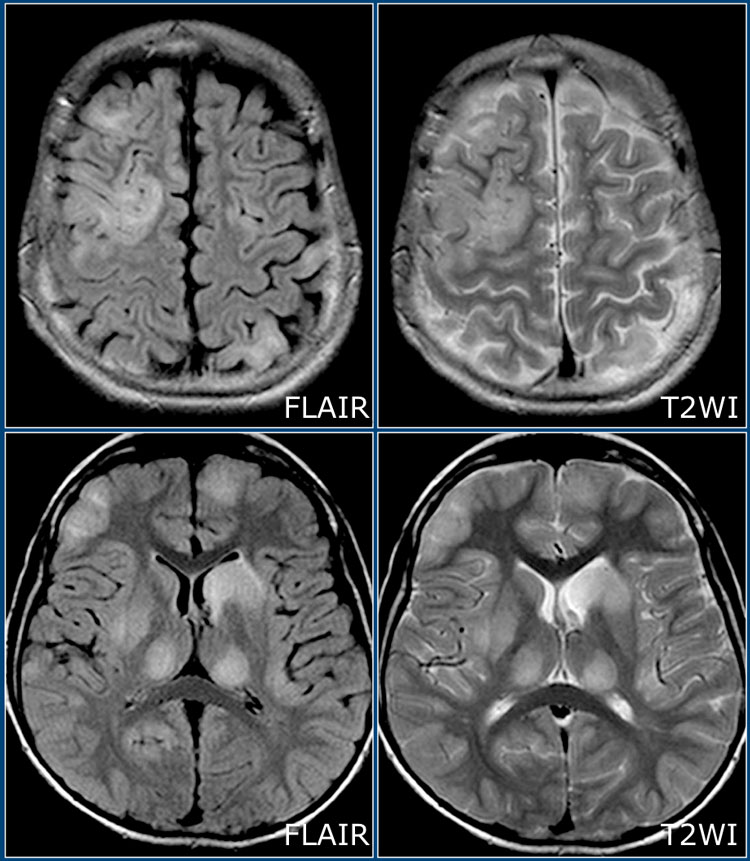
На изображениях представлены аксиальные FLAIR и T2 взвешенные томограммы, выполненные подростку, страдающему острым рассеянным энцефаломиелитом. Обратите внимание на распространенное поражение коры и подкорковых ядер, в том числе, таламусов.
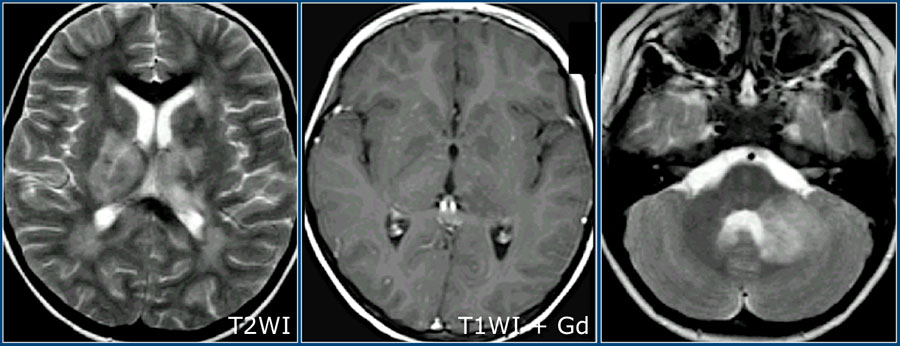
Здесь можно видеть другой случай ОДЭМ. Обратите внимание на поражение базальных ганглиев.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАССЕЯННОГО СКЛЕРОЗА И ОДЭМ
