Можно ли делать мрт при лимфолейкозе
Диагностика хронического лимфоцитарного лейкоза (ХЛЛ) на рентгене, КТ органов грудной клетки
а) Терминология:
1. Сокращения:
• Хронический лимфоцитарный лейкоз (ХЛЛ)
2. Определение:
• Лимфаденопатия, увеличение размеров некоторых органов и инфильтрация их моноклональными В-клетками
• Лимфоцитарная мелкоклеточная лимфома (ЛМКЛ): сходное заболевание с аналогичным иммунофенотипом и гистологическими особенностями, которое характеризуется отсутствием лимфоцитоза в периферической крови
б) Лучевые признаки хронического лимфоцитарного лейкоза:
1. Основные особенности:
• Оптимальный диагностический ориентир
о Обширная лимфаденопатия или увеличение размеров некоторых органов
• Локализация:
о Лимфатические узлы или некоторые органы (печень, селезенка)
о Вовлечение легких в опухолевый процесс наблюдается редко
• Размер:
о Лимфаденопатия может быть массивной
2. Рентгенография:
о Внутригрудная лимфаденопатия:
— Расширение тени средостения
— Патологический контур средостения
— Утолщение линий и полос средостения
о При рентгенографии может визуализироваться увеличенная селезенка

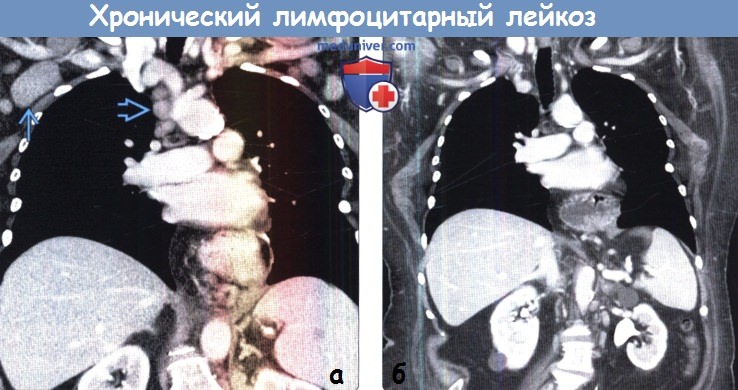
(а) Женщина 67 лет с жалобами на потерю веса и ночную потливость. При КТ с контрастным усилением на реконструкции в коронарной плоскости определяется лимфаденопатия правой подмышечной области и средостения при биопсии подмышечного лимфатического узла под контролем УЗИ был выявлен хронический лимфоцитарный лейкоз.
Характерным признаком хронического лимфоцитарного лейкоза является обширная лимфаденопатия.
(б) У этой же пациентки через 6 месяцев после окончания химиотерапии при КТ с контрастным усилением визуализируется обратное развитие лимфаденопатии.
3. КТ:
• КТ с контрастным усилением:
о Лимфаденопатия:
— Размер лимфатических узлов обычно > 1 см
— Жировые ворота лимфатических узлов могут не визуализироваться
— Лимфатические узлы могут сливаться в крупные, массивные конгломераты
— Обычно гомогенно накапливают контрастное вещество
о Вовлечение в опухолевый процесс некоторых органов
— Гепатомегалия или спленомегалия
о Вовлечение в опухолевый процесс легких:
— Консолидация легочной ткани, сохраняющаяся после медикаментозного лечения
о Плевральный выпот выявляется при инфекции, обструкции центральных лимфатических сосудов или инвазии плевры
4. МРТ:
• Лейкозная инфильтрация костного мозга: гипоинтенсивный сигнал на Т1ВИ
5. Методы медицинской радиологии. ПЭТ/КТ:
о Уровень поглощения ФДГ вариабелен: часто поглощение слабое или вообще отсутствует
о В случае синдрома Рихтера наблюдается повышенный уровень накопления ФДГ:
— В подозрительных случаях метод может использоваться для навигации при выполнении биопсии
о Высокие значения SUVмакс коррелируют с неблагоприятным прогнозом
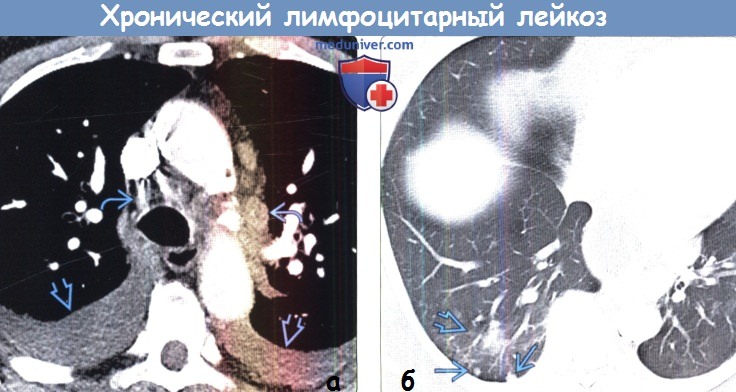
(а) Мужчина 79 лет, страдающий хроническим лимфоцитарным лейкозом в течение пяти лет, обратился с жалобами на нарастание слабости и одышки.
При КТ с контрастным усилением определяются двусторонний плевральный выпот и лимфаденопатия средостения.
(б) При КТ с контрастным усилением в нижней доле правого легкого визуализируется скопление небольших узелков и уплотнений по типу «матового стекла», сохраняющиеся после проведения антибактериальной терапии.
При цитологическом исследовании смывов с бронхов был выявлен хронический лимфоцитарный лейкоз.
6. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о Для постановки диагноза или стадирования применять методы лучевой диагностики не обязательно
о КТ с контрастным усилением может выполняться перед началом лечения, что облегчит затем выявление прогрессирования заболевания или новой злокачественной опухоли
о При синдроме Рихтера под контролем ПЭТ/КТ может выполняться биопсия
в) Дифференциальная диагностика хронического лимфоцитарного лейкоза органов грудной клетки:
1. Лимфома:
• Сходна с ХЛЛ, однако характеризуется более агрессивным течением
2. Метастатическая лимфаденопатия:
• Обычно обнаруживается первичная опухоль
3. Мультицентрическая болезнь Каслмана:
• Гиперваскулярная лимфаденопатия, обычно при инфицировании ВИЧ
г) Патоморфология:
1. Основные особенности:
• Генетические особенности:
о В рутинной практике проводится флуоресцентная гибридизация in situ (FISH): трисомия 12 хромосомы и делеции 11q, 13q и 17p
2. Стадирование, определение степени: дифференцировки и классификация опухолей:
• Чаще всего используют классификации по Rai и по Binet:
о Учитываются общий анализ крови и данные физикального обследования
• Время удвоения лимфоцитов: показатель агрессивности течения заболевания
• Уровень бета-2-микроглобулина коррелирует с выраженностью опухолевой нагрузки
3. Микроскопические особенности:
• Абсолютное количество нейтрофилов > 5000/мкл
д) Клинические аспекты хронического лимфоцитарного лейкоза органов грудной клетки:
1. Проявления:
• Наиболее частые признаки:
о На ранней стадии симптомы отсутствуют
о На поздней стадии: рецидивирующие инфекции, анемия
о В-симптомы: потеря веса, лихорадка, ночная потливость
2. Демографические данные:
• Возраст:
о Средний возраст на момент выявления: 70 лет
• Пол:
о М:Ж=1,7:1
• Эпидемиология:
о Наиболее частый лейкоз у взрослых
3. Естественное течение заболевания и прогноз:
• Выживаемость варьирует от двух до > 20 лет
• Неуклонное увеличение опухолевой нагрузки: лимфоцитоз, лимфаденопатия, спленомегалия, поражение костного мозга
• Может трансформироваться в агрессивную форму диффузной В-клеточной лимфомы или лимфомы Ходжкина (синдром Рихтера)
4. Лечение:
• В некоторых случаях ограничивается наблюдением
• При локализованной форме проводится лучевая терапия
• Отсутствует «золотой стандарт» лечения заболевания на поздней стадии
е) Диагностические пункты:
• У пациентов пожилого возраста при обширной лимфаденопатии следует заподозрить хронический лимфоцитарный лейкоз (ХЛЛ)
ж) Список литературы:
1. Mauro FR et al: Diagnostic and prognostic role of PET/СТ in patients with chronic lymphocytic leukemia and progressive disease. Leukemia. ePub, 2015
— Также рекомендуем «Посттрансплантационная лимфопролиферативная болезнь на рентгенограмме, КТ органов грудной клетки»
Редактор: Искандер Милевски. Дата публикации: 5.2.2019
Оглавление темы «Лучевая диагностика лимфом»:
- Легочная лимфома Ходжкина на рентгенограмме, КТ
- Лучевая диагностика легочной лимфомы Ходжкина на рентгене, КТ
- Легочная неходжкинская лимфома на рентгенограмме, КТ
- Лучевая диагностика легочной неходжкинской лимфомы на рентгене, КТ
- Лимфома сердца на рентгенограмме, КТ
- Лучевая диагностика лимфомы сердца на рентгене, КТ, МРТ, ПЭТ
- Хронический лимфоцитарный лейкоз органов грудной клетки на КТ
- Диагностика хронического лимфоцитарного лейкоза (ХЛЛ) на рентгене, КТ органов грудной клетки
- Посттрансплантационная лимфопролиферативная болезнь на рентгенограмме, КТ органов грудной клетки
- Лучевая диагностика посттрансплантационной лимфопролиферативной болезни на рентгене, КТ органов грудной клетки
Лимфома- что это за болезнь?
Лимфома Ходжкина:
- Заболеваемость 3:100 000 ежегодно
- Чаще встречается у мужчин (соотношение 3:2)
- Возрастные пики: около 30 и 60 лет
- Наиболее часто локализуется в области шеи.
Неходжкинская лимфома:
- Заболеваемость 5-10:100 000 ежегодно
- Чаще встречается у мужчин (1,5:1)
- Наиболее распространена у людей пожилого возраста
- У больных СПИДом заболеваемость в 1000 раз выше
- Поражаемые клеточные линии: В-клеточная линия — в 80-85% случаев, Т-клеточная линия — в 15-20% случаев
- Вторая по частоте опухоль головы и шеи (5%)
- В 50% случаев поражаются лимфатические узлы, 10-20% — экстранодальное поражение.
— Лимфома Ходжкина:
- Этиология не установлена
- Связан с вирусом Эпштейна-Барр.
— Неходжкинские лимфомы:
- Связаны с вирусами Эпштейна-Барр и Т-лимфотропным вирусом человека типа
- В некоторых случаях наблюдаются специфические мутации генов.
Стадии распространения лимфомы:
Анн-Арборская классификация:
— Стадия I: Поражение лимфатических узлов одной группы или одного экстранодального органа.
— Стадия II: Поражение лимфатических узлов 2 и более групп или одного экстранодального органа и более одной группы лимфатических узлов по одну сторону диафрагмы.
— Стадия III: Поражение лимфатических узлов по обе стороны диафрагмы, с поражением или без поражения селезенки или экстранодального органа.
— Стадия IV: Диссеминированное поражение одного и более экстранодального органа с поражением или без поражения лимфатических узлов.
Клинические проявления
Типичные симптомы лимфомы лимфоузлов:
- Множественные, обычно двусторонние безболезненные объемные образования в области шеи
- Потливость по ночам
- Повышение температуры тела
- Потеря веса
- Иногда лимфома имеет симптомы кожного заболевания
- Зуд
Какой метод диагностики лимфомы лимфоузлов выбрать: МРТ, КТ, УЗИ, ангиографию
Методы выбора
- УЗИ
- КТ с контрастированием.
Для чего проводят УЗИ шеи при лимфоме лимфоузлов
- Увеличение размеров и количества лимфатических узлов
- Обычно имеют сферическую форму
- Очень низкая эхогенность
- Часто отсутствует эхо-сигнал от ворот
- Четко очерченные края
- При дуплексном УЗИ выявляется значительное повышение васкуляризации с наличием разветвленной сосудистой сети в узлах
- Высокий индекс резистентности внутри лимфатических узлов (ИР<0,8).
Информативна ли МСКТ лимфоузлов с контрастом при лимфоме шеи
- Пораженные лимфатические узлы имеют плотность, идентичную мышцам
- Склонны к образованию конгломератов
- Лимфатические узлы обычно имеют гомогенную плотность
- При лимфоме Ходжкина может быть снижена плотность в центре узлов, что свидетельствует о некрозе
- Минимальное усиление после введения контрастного вещества
- Иногда при неходжкинской лимфоме наблюдается интенсивное усиление
- Кальцинаты обычно не образуются до окончания терапии.
Что покажут снимки МРТ шеи с контрастом при лимфоме лимфоузлов
- Пораженные лимфатические узлы изоинтенсивны по отношению к мышцам на Т1 -взвешенном изображении и гиперинтенсивны — на Т2-взвешенном изображении и в последовательности STIR
- Как и при КТ, обычно наблюдается гомогенное усиление после введения контрастного вещества
- В случае некроза в центре узла при лимфоме Ходжкина выявляется высокая интенсивность сигнала на Т2-взвешенном изображении и очень низкая — на Т1 -взвешенном изображении
- Наблюдается высокая интенсивность сигнала от пораженных узлов на Т2-взвешенном изображении после введения USPIO.
Отличительные признаки лимфомы
- Увеличение количества и размеров лимфатических узлов
- Соотношение продольного размера к поперечному <2
- Часто двусторонние конгломераты лимфатических узлов
- При лимфоме Ходжкина обычно имеют равномерную плотность и интенсивность сигнала
- При неходжкинских лимфомах в центре некоторых лимфатических узлов наблюдается некроз
- лимфома Ходжкина и неходжкинские лимфомы невозможно отличить друг от друга только на основании данных методов визуализации
- В случае неходжкинских лимфом чаще происходит генерализация процесса, в то время как лимфома Ходжкина носит более локализованный характер.
Что хотел бы знать лечащий врач
- Наличие экстранодального поражения
- Какие группы лимфатических узлов поражены?
- Изменения сосудов и нервов.
Какие патологии имеют симптомы, схожие с лимфомой лимфоузлов
Саркоидоз
— В некоторых случаях наблюдается диффузное увеличение шейных лимфатических узлов
— Обычно сочетается с увеличением лимфатических узлов средостения и корней легких
— В ряде случаев образуются крупные кальцинаты
Метастазы
— Пораженные узлы расположены в зоне лимфооттока от основной опухоли
— В центре крупных лимфатических узлов обычно выявляется зона некроза
Шейный лимфаденит
— Проявления инфекционного заболевания
— Болезненная припухлость лимфатических узлов
— Возможно образование полости в центре узлов
Лечение
- Лимфома имеет лечение, которое зависит от стадии процесса, клеточного типа поражения и возраста пациента
- При неходжкинских лимфомах или лимфоме Ходжкина низкой степени злокачественности в группе благоприятного прогноза обычно достаточно только лучевой терапии
- В группе промежуточного прогноза или при неходжкинских лимфомах высокой степени злокачественности применяют химио- и лучевую терапию
- При лимфоме Ходжкина в группе неблагоприятного прогноза показана комбинированная химиотерапия
- В случае рецидива лимфомы Ходжкина требуется пересадка костного мозга или стволовых клеток.
Врачи каких специальностей диагностируют и лечат лимфому лимфоузлов
— Онколог (химиотерапия)
— Радиолог (лучевая терапия)
— Гематолог (контроль показателей крови, подбор лечения)
Прогноз лимфомы
Лимфома Ходжкина
- Излечение наступает в 50-90% случаев, в зависимости от группы прогноза
Неходжкинские лимфомы низкой степени злокачественности:
- Медленное прогрессирование
- Обычно наступает генерализованная стадия, которая не поддается лечению
- Продолжительность жизни — 2-10 лет
- При локализованной стадии излечение наступает в 50% случаев.
Неходжкинские лимфомы высокой степени злокачественности:
- Быстрое прогрессирование
- Локализованный процесс в 10-15% случаев, генерализованный — в 85-90% случаев
- В отсутствие лечения — продолжительность жизни небольшая
- При адекватной терапии примерно в 50% случаев наступает излечение.
Лимфома 4 стадии имеет неблагоприятный прогноз, если уровень ЛДГ и микроглобулинапривышен в 1,5 раза.
Возможные осложнения и последствия лимфомы
Лимфома Ходжкина:
- Повышен риск развития вторичных опухолей, развивающихся после применения химио- и лучевой терапии.
Неходжкинские лимфомы :
Осложнения химиотерапии
- Выпадение волос
- Кардиомиопатия
- Увеличение масся тела
- Бесплодие у мужчин
Осложнения лучевой терапии:
- Гипотериоз
- Сухость во рту
- Лучевой пневмонит
- Лучевой колит
- Лучевой цистит
Осложнения вследствие заболевания
- Сдавление рядом прилегающий тканей за счет увеличенных лимфоузлов
- Поражение костного мозга, спинного и головного мозга, печени, костей
- Интоксикация вследствие распада опухолевых клеток
- Инфекционные осложнения
Лимфома шеи у женщины с хроническим лимфолейкозом. КТ с контрастированием: выраженное увеличение размеров и количества шейных лимфатических узлов, особенно в переднем и боковом треугольниках шеи. Плотность лимфатических узлов соответствует окружающим мышцам или выше.
Неходжкинская лимфома. КТ с контрастированием: множественные лимфатические узлы под нижней челюстью и около яремной вены, а также позади грудино-ключично-сосцевидной мышцы. Узлы имеют овальную или округлую форму, повышенную плотность по сравнению с окружающими мышцами, после введения контраста наблюдается гомогенное усиление.
Хронический лимфолейкоз представляет собой злокачественную опухоль системы крови, которая разрастается и повреждает окружающие ткани. Состоит опухоль из лимфоцитов – особого вида лейкоцитов.
Как показывает медицинская статистика, хроническим лимфолейкозом болеют пожилые люди в возрасте 60-70 лет, и только каждому 10-му пациенту не исполнилось 40 лет. Мужчины больше подвержены развитию тяжелого заболевания.

Причины
Первопричины развития хронического лимфолейкоза неизвестны, также нет единой теории, которая объясняет появление и развитие опухолей крови. Все же врачи признают наиболее реалистичной вирусно-генетическую теорию, согласно которой:
- особые вирусы попадают в организм и при действии предрасполагающих факторов вызывают сбой и нарушение иммунитета. Кроме того, они проникают внутрь незрелых клеток костного мозга, вызывая их частое деление. В результате формируется опухоль;
- наследственная предрасположенность фиксируется при возникновении опухолей крови. Чаще такие заболевания встречаются в семьях, а также у людей с нарушением структуры и количества хромосом.
Провоцирующие факторы
Физические:
- ионизирующая радиация;
- повышенное рентгеновское облучение, полученное при работе на атомных станциях или в результате лечения рентгеновским облучением.
Химические:
- производственные. Токсичные испарения лаков, красок и прочих опасных материалов попадают в организм с водой или пищей, а также через кожу, провоцируя развитие патологии;
- медикаментозные. Характеризуются продолжительным приемом солей золота и некоторых антибиотиков.
Биологические:
- кишечные инфекции;
- вирусы;
- туберкулез;
- оперативное вмешательство;
- психоэмоциональное перенапряжение и стрессы.
Формы хронического лимфолейкоза
Выделяют следующие клинико-лабораторные формы заболевания:
- доброкачественная форма. Течение заболевания характеризуется увеличением лимфоузлов и селезенки, поздним развитием осложнений. У пациентов отмечается высокая продолжительность жизни – от 30 до 40 лет;
- классическая прогрессирующая форма характеризуется быстрым увеличением размеров селезенки и лимфоузлов, а также быстрым развитием лейкоцитоза. Осложнения наступают раньше, продолжительность жизни больного снижается до 8 лет;
- при опухолевой форме отмечается увеличение размеров лимфоузлов;
- спленомегалическая – протекает с увеличением селезенки;
- при костномозговой форме наблюдается поражение костного мозга;
- хронический лимфолейкоз, осложненный отравлением организма в результате гибели опухолевых клеток;
- клетки опухолей имеют ворсинки, поэтому выделяется волосатоклеточный лейкоз;
- у жителей Японии часто отмечается Т-форма, преимущественно у молодых людей. Эта форма характеризуется быстрым прогрессированием и неблагоприятным прогнозом;
- хронический лимфоцитарный лейкоз, сопровождающийся выделением клетками образований белков, отсутствующих в норме.

Кроме того, врачи выделяют фазы заболевания:
- фаза А, при которой фиксируется увеличение содержания лимфоцитов в крови без развития анемии и тромбоцитопении. При этом не наблюдается увеличения лимфоузлов, или увеличены 1-2 группы;
- фаза В. Выявляются те же симптомы, но увеличены 3 и более групп лимфоузлов;
- фаза С. Наблюдается анемия или тромбоцитопения, независимо от увеличения лимфоузлов.
Хронический лимфолейкоз имеет три стадии развития:
- первичная, или начальная стадия. Выявляется небольшое увеличение содержания лейкоцитов в крови, незначительное увеличение селезенки. За больным ведется регулярное динамическое наблюдение, лечебная терапия не требуется;
- развернутая стадия прогрессирования. Выражены основные симптомы заболевания. Больному назначается специфическое лечение;
- терминальная стадия. Отмечается развитие анемии и тромбоцитопении и других осложнений (инфекционные поражения, кровотечения). Часто формируется вторая опухоль – острый лейкоз.
Симптоматика
Все признаки хронического лимфолейкоза объединены в несколько синдромов.
Гиперпластический синдром связан с ростом и развитием новообразования. Отмечаются:
- увеличение лимфоузлов;
- увеличение селезенки, сопровождающееся ощущением тяжести в верхней части живота;
- отеки шеи, лица, конечностей. Это явление обусловлено сдавливанием увеличенными лимфоузлами верхней полой вены.
Интоксикационный синдром вызван отравлением организма продуктами распада образования, при этом наблюдаются:
- общая слабость;
- быстрая утомляемость даже при незначительных нагрузках;
- резкая потеря массы тела;
- повышенная потливость;
- нестабильное повышение температуры тела.
Анемический синдром проявляется следующим образом:
- снижение работоспособности;
- общая слабость;
- головокружение;
- обмороки;
- шум в ушах;
- при небольших нагрузках появляется одышка и нарушение сердечного ритма;
- колющие боли в груди.
Геморрагический синдром обусловлен кровоизлиянием и обильным кровотечением. Данный синдром слабо выражен при хроническом лимфолейкозе. Наблюдаются:
- кровоизлияния под кожей и слизистыми оболочками;
- частые носовые, маточные и десневые кровотечения.
Иммунодефицитный или синдром инфекционных осложнений. Развитие данного синдрома связано с малым образованием лейкоцитов, которые обеспечивают защиту от микроорганизмов. Хронический лимфоцитарный лейкоз характеризуется частым присоединением инфекций, вызванных действием вирусов.
Диагностика
- Анализ анамнеза патологии и жалоб больного. Врач отмечает, когда появились первые симптомы заболевания, одышка, головокружение, боль в груди, тяжесть и боль в области селезенки, увеличение лимфоузлов и т.д. Немаловажно, с чем пациент связывает появление таких признаков.
- Анализ анамнеза жизни. Врач выясняет, есть ли у больного хронические заболевания, имеет ли он вредные привычки, принимал ли продолжительное время лекарственные препараты, наблюдались ли опухоли и другие образования.
- Врачебный или физикальный осмотр. На приеме врач отмечает окрас кожных покровов, при пальпации и перкуссии выявляется увеличение лимфоузлов, печени и селезенки. Нередко наблюдается учащенное сердцебиение, пониженное давление.
- Общий анализ крови. При наличии лимфолейкоза отмечается снижение содержания эритроцитов, уменьшение уровня гемоглобина. Чаще число лейкоцитов превышает нормальное значение, но иногда может быть пониженным или нормальным. Врачи определяют появление лимфоцитов. Кроме того, появляются тени Боткина – Гумпрехта – ядра патологических лимфоцитов, раздавленных стеклом при изготовлении мазка крови.
- Общий анализ мочи. При развитии почечного кровотечения или кровотечения из мочевыводящих путей в моче появляется кровь.
- Биохимический анализ крови делается с целью определения уровня холестерина, глюкозы, креатинина, мочевой кислоты, электролитов. Результаты исследования говорят о наличии или отсутствии сопутствующих поражений органов.
- Анализ костного мозга выполняется при помощи пункции кости. По данным исследования врачи оценивают стабильность кроветворения и определяют характер опухоли.
- Трепанобиопсия – исследование костного мозга, осуществляется при взятии на анализ столбика костного мозга с костью и надкостницей. Чаще подвергается воздействию крыло подвздошной впадины, поскольку область таза располагается максимально близко к коже. При помощи трепана берется пункция, которая наиболее точно характеризует состояние костного мозга.
- Обследование лимфоузлов: 1. пункция. Для этого подозрительный увеличенный лимфоузел прокалывается тонкой иглой шприца и происходит забор содержимого. Данный метод малоинформативный; 2. удаление увеличенного лимфоузла путем хирургического вмешательства. Далее проводят полное исследование содержимого. Такой метод дает полную картину развития заболевания.
- Цитохимические реакции. Требуется введение специальных красителей в опухолевые клетки для определения их вида.
- Цитогенетический метод анализа костного мозга заключается в определении нарушений в хромосомах.
- Люмбальная функция предусматривает взятие ликвора для проведения анализа. Ликвор – спинномозговая жидкость, нарушения в которой дают возможность определить поражение нервной системы опухолями.
- УЗИ внутренних органов предоставляет полную информацию о размерах внутренних органов: печени, почек, селезенки. Кроме того, исследование оценивает структуру органов на предмет образования в них опухолевых клеток и наличия кровотечения.
- Рентгенография органов грудной клетки. Этот метод дает информацию о состоянии внутригрудных лимфоузлов, сердца и легких.
- СКТ – спиральная компьютерная томография. Благодаря серии точных снимков, сделанных на разной глубине, врач получает точное изображение необходимых органов, оценивает стадию развития опухоли.
- МРТ – магнитно-резонансная томография – основывается на выстраивании цепочек жидкости при воздействии на организм сильных магнитов. Метод дает точное изображение исследуемых органов, оценивает развитие и локализацию злокачественного образования.
- ЭКГ – электрокардиография – выявляет увеличение частоты пульса, нарушение трафики сердечных мышц, иногда – изменение ритма сердца.
- Также рекомендована консультация терапевта и кардиолога.
Лечение
Хронический лимфолейкоз подразумевает несколько вариантов терапии:
- единственный метод полного выздоровления – трансплантация, т.е. пересадка, костного мозга. Данный метод выполняется только в случае наличия подходящего донора, в большинстве случаев это близкий родственник. Чем моложе пациент, тем выше результативность метода. Для этого понадобится выполнить менее 10 переливаний компонентов донорской крови. В случае невозможности проведения пересадки или отсутствия подходящего донора применяются другие методы терапии;
- хронический лимфоцитарный лейкоз на начальной стадии подразумевает врачебное наблюдение, а при инфекционных осложнениях требуется прием антибиотиков, противовирусных и противогрибковых средств;
- в развернутой стадии назначается химиотерапия, т.е. прием медикаментов, действие которых направлено на уничтожение опухолевых клеток. Основная цель процедуры – быстрое освобождение организма от патогенных клеток с использованием противоопухолевых препаратов. Химиотерапия предполагает схему лечения, рассчитанную на определенное время, зависящую от вида клеточной опухоли;
- перспективным методом терапии является применение антител к клеточным опухолям. Он подразумевает использование особых белков, вызывающих разрушение опухоли;
- введение интерферона, который повышает иммунитет, обладает противоопухолевой и противовирусной активностью. Метод эффективен при некоторых видах клеточных лимфоцитов;
- для быстрого уменьшения размеров опухоли используется лучевая терапия, также показан метод в случае невозможности проведения химиотерапии. Это может быть поражение опухолью костной ткани, сдавление нервов, понижение содержания клеток крови и т.д.;
- в зависимости от сложности развития заболевания, каждому пациенту индивидуально назначается хирургическое лечение селезенки и лимфоузлов;
- кровоостанавливающие препараты используются при обильных кровотечениях;
- хронический лимфоцитарный лейкоз предусматривает использование дезинтоксикационных средств, действие которых направлено на уменьшение токсического влияния опухоли на организм;
- при наличии угрозы жизни пациенту назначается переливание донорских эритроцитов. Угрозу представляют два состояния: анемическая кома, при которой в результате недостаточного поступления кислорода к мозгу наблюдается потеря сознания с отсутствием реакции на внешние факторы; тяжелая степень анемии, при которой уровень гемоглобина опускается ниже 70 г/л;
- кроме того, хронический лимфолейкоз предусматривает переливание тромбоцитарной массы в случае резкого снижения числа тромбоцитов.
Осложнения и последствия
Это заболевание при отсутствии адекватного лечения опасно следующими осложнениями:
- основная причина смерти пациентов – инфекционные осложнения. Начало заболевания характеризуется действием вирусов;
- аллергическая реакция на укус насекомых. При этом наблюдается уплотнение в местах укусов, в результате – значительное ухудшение общего состояния;
- уменьшение числа эритроцитов приводит к развитию анемии разной степени;
- уменьшение числа тромбоцитов провоцирует развитие повышенной кровоточивости;
- формирование и рост второй злокачественной опухли, чаще рака или острого лейкоза;
- хронический лимфолейкоз опасен опухолевым поражением головного мозга. По отзывам врачей, это способствует ослаблению слуха;
- острая почечная недостаточность. Заболевание характеризуется нарушением всех функций почек, начинается с задержки мочи или прекращения испражнения.
Хронический лимфоцитарный лейкоз имеет последствия, которые зависят от вида клеток опухоли, локализации, степени развития и наличия осложнений. Современные методы лечения позволяют продлить жизнь пациентов на 20 лет и больше.
Профилактика
Первичная профилактика подразумевает соблюдение определенных правил, которые позволяют избежать появления хронического лимфолейкоза:
- соблюдение правил техники безопасности на производстве, что снизит риск отравления химическими веществами и снизит контакт с источниками радиации;
- укрепление иммунитета организма для повышения сопротивляемости простудным и другим инфекционным заболеваниям.
Вторичная профилактика предусматривает ряд мер, предпринимаемых после появления опухоли:
- профилактические регулярные осмотры с целью выявления симптомов заболевания.
