Можно ли по мрт определить саркому
Что такое саркома мягких тканей и почему она развивается
- Соотношение мужчины: женщины — 3:2.
- Частота 1-2:100 000
- 40% пациентов имеют возраст более 40 лет
- Доброкачественные опухоли мягких тканей встречаются в 100 раз чаще, чем злокачественные
- Гетерогенная группа злокачественных опухолей мягких тканей
- Расположение: 40% — нижние конечности, 30% — туловище, в 15% случаев поражает голову, горло, шею; 15% — верхние конечности; редко — забрюшинное расположение Гистологическое исследование: лейомиосаркома, фибросаркома, липосаркома (миксоидная липосаркома), рабдомиосаркома мягких тканей (преимущественно дети), злокачественная фиброзная гистиоцитома (наиболее частая злокачественная опухоль мягких тканей у взрослых), нейрогенная саркома, мезотелиома, гемангиосаркома (очень редко), синовиальная саркома, ангиосаркома.
- Объемное поражение со смещением локальных структур
- Образование псевдокапсулы
- Саркомы мягких тканей высокого риска: диаметром более 5 см, глубокое проникновение в мышечные ткани, гистологическая стадия II-III.
Какой метод диагностики саркомы мягких тканей выбрать: МРТ, КТ, рентген, УЗИ
Методы выбора
- Локальная стадия: МРТ
- Стадия отдаленных метастазов: КТ грудной клетки/брюшной полости.
Патогномоничные признаки
- Объемное образование мягких тканей с гладкими, четкими границами, поражающее конечности.
Что покажут рентгеновские снимки конечностей при саркоме мягких тканей
- Выявление или исключение деструкций кости.
Мужчина 67 лет с синовиальной саркомой в левой ягодичной мышце. Рентгенологическое исследование демонстрирует типичные кальцинаты в опухоли.
Что покажут снимки МРТ костей с контрастом при саркоме мягких тканей
- Круглое, четко ограниченное образование в мягких тканях (псевдокапсула) Расположение: поверхностное (подкожное) или глубокое (внутримышечное), часто в области бедра и мышц голени (саркома мягких тканей бедра и голени)
- Часто ограничено одним анатомическим отделом
- Гипоинтенсивное на Т1-взвешенном изображении » Гиперинтенсивное на Т2-взвешенном изображении
- Часто обнаруживается перифокальный отек
- Диффузное накопление контрастного вещества
- Может быть обнаружен центральный участок некроза, особенно при быстром росте опухоли.
Липосаркома:
- элементы жировой ткани в пределах опухоли
- Обычно имеет участки с изображением в виде оперения и интенсивность сигнала, эквивалентную жировой ткани на Т1-взвешенном изображении
- Высокодифференцированная липосаркома демонстрирует меньшее накопление контрастного вещества, чем недифференцированные опухоли
- Муцинозный компонент опухоли и участки некроза определяются гиперинтенсивными на Т2-взвешенном изображении.
Синовиальная саркома мягких тканей:
- расположение в области сустава
- Наличие перегородки и расслоение жидкости в связи с кровоизлиянием
- Обычно обнаруживаются кальцинаты (при рентгенологическом исследовании и КТ).
а, b Мужчина 36 лет с липосаркомой в сгибательной области левого бедра: а) Аксиальная Т1-взвешенная SЕ-последовательность. Гипоинтенсивная опухоль с типичным гиперинтенсивным компонентом перегородок является показателем ее липоидного происхождения; b) Определяется опухоль с выраженным контрастным усилением.
Клинические проявления
Типичные проявления или симптомы саркомы мягких тканей:
- Безболезненный отек
- В 20-30% случаев локальный или отраженный болевой синдром
- Общие признаки опухоли (потеря веса, слабость, анемия).
Методы лечения
- Лечение фибросаркомы мягких тканей, липосаркомы, синовиальной саркомы и других разновидностей опухоли зависит от стадии процесса и наличия патологических переломов
- Широкая резекция
- Предоперационнная и послеоперационная адъювантная химиотерапия, с/без регионарной гипертермии при саркомах высокой степени риска
- Послеоперационная лучевая терапия, особенно после резекции R1/R2.
Течение и прогноз
- Гематогенные метастазы: легкие (70%)
- Метастазы в печень при первичной опухоли брюшной полости и забрюшинного пространства
- Лимфатические метастазы встречаются редко
- Прогноз при лечении саркомы мягких тканей зависит от гистологической стадии, размеров опухоли, распространенности и расположения
- Опухоли низкой дифференцировки (I стадия) имеют частоту 5-летней выживаемости 75%; промежуточной стадии, дифференцированные опухоли — 56%; высокой градации (III стадии) — 26%
- Высокая частота местных рецидивов при злокачественной фиброзной гистиоцитоме (до 45%). Прогноз при липосаркоме на стойкое выздоровление составлят 30-40%.
Что хотел бы знать лечащий врач
- Инвазия сосудов, нервов, костей
- Расположение опухоли: поверхностное или глубокое в области мышечных пространств
- Размеры и распространение опухоли
- Отдаленные метастазы
Какие заболевания имеют симптомы, схожие с саркомой мягких тканей
Липома
— Дифференциальная диагностика с липосаркомой
— Т1-взвешенное изображение демонстрирует только жировую ткань с гиперинтенсивным сигналом
— Отсутствие гиперинтенсивных включений на изображениях с подавлением МР-сигнала от жировой ткани
— Отсутствие накопления контрастного вещества
— Отсутствие кальцинатов
Гематома
— Отсутствие солидного компонента
— Контрастное усиление только периферической области
— Анамнез
Внекостные опухоли кости
— Например, саркома Юинга; дифференциальная диагностика невозможна
Оссифицирующий миозит
— Анамнез пациента: травма
— Через 7-10 дней: припухлость мягких тканей
— Через 2-6 нед. — кальцинаты
— Через 6-8 нед. — окостенение
Советы и ошибки
Ошибочная интерпретация саркомы мягких тканей как доброкачественного поражения или гематомы.
 Схематическое изображение матки
Схематическое изображение маткиСаркома – одно из наиболее агрессивных и опасных онкозаболеваний, которые могут поражать органы человека. Репродуктивная система женщин редко подвергается влиянию данной патологии. Злокачественная опухоль имеет неэпителиальный характер, формируется из мышечной стенки или стромы слизистой оболочки. Поражает чаще тело или шейку матки. Возраст дебюта заболевания составляет 40-60 лет. Значительно повышает риск развития саркомы наличие фибромиомы матки с повышенной скоростью роста. Опасность злокачественной опухоли в том, что на начальной стадии заболевание бессимптомно, а патологические признаки новообразования выявляют только при плановом УЗИ-осмотре. Сложность диагностики саркомы матки состоит в схожести симптомов с фибромиомой.
В зависимости от происхождения выделяют следующие виды опухоли:
- лейомиосаркома – развивается из миометрия, сочетается с фибромиомой;
- стромальная – берет начало из эндометриального эпителия, имеет гематогенный тип метастазирования (в кости, легкие, печень, лимфатические узлы, яичники);
- смешанная.
Врачи широко используют метод магнитно-резонансной томографии при подозрениях на злокачественное новообразование женских внутренних половых органов малого таза. Чем раньше будет обнаружено и дифференцированно заболевание, тем благоприятнее прогноз оно имеет. Последний для саркомы чаще негативный ввиду поздней диагностики и высокой степени рецидивов.
Признаки саркомы матки
Самые частые клинические признаки патологий женской половой системы, что могут указывать на наличие новообразований:
- маточные кровотечения, которые имеют разную интенсивность и длительность;
- увеличение живота в объеме (зависит от размера опухоли, может быть до уровня 30 недель беременности);
- выделения из влагалища различного характера, в том числе с гнилостным запахом;
- резкие, тянущие боли внизу живота (могут распространяться на смежные органы);
- общие признаки недомогания в виде слабости, анемии, похудания и пр.
 Рак шейки матки на МРТ
Рак шейки матки на МРТ
При наличии вышеуказанных симптомов после визуального осмотра гинеколог дает направление на УЗИ. Если будет выявлено новообразование, целесообразно сделать МРТ с контрастированием. Для определения злокачественности опухоли берут биопсию (забор материала для гистологического исследования). На основе комплексной диагностики возможно точно определить клиническую картину заболевания, выбрать подходящую тактику лечения.
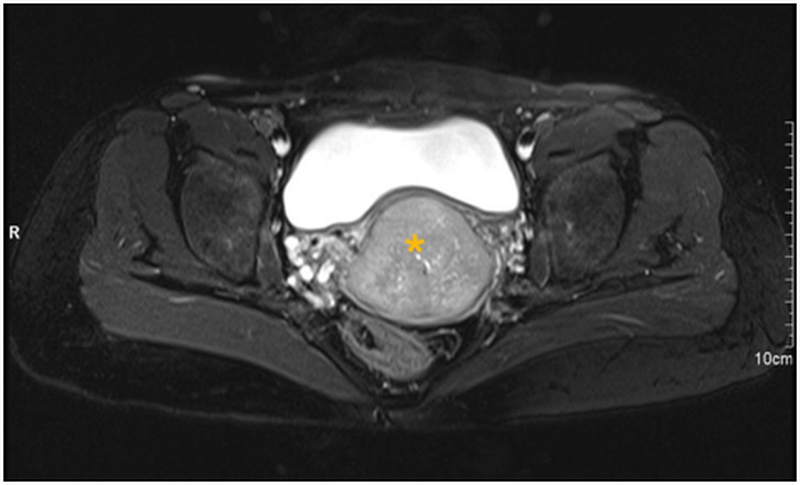
Как выглядит саркома матки на МРТ
Одним из самых важных вопросов, влияющих на позитивность прогноза и эффективность лечения, является ранняя диагностика саркомы. Во время УЗИ специалисты выявляют увеличение размеров тела матки, плотные узловые образования, бугристость поверхности последних. Саркома матки на МРТ выглядит в виде дольчатых структур опухоли, кистозных включений, множественных расширенных сосудов. Данные патологические изменения сопровождаются гипоинтенсивным сигналом на Т2 ВИ. При диффузном расширении сосудистых структур в миометрии вокруг опухоли с большой вероятностью можно предположить наличие саркомы матки.
Только комплексная диагностика с помощью разных методов обследования позволяет с высокой точностью дифференцировать саркому от фибромиомы. В большинстве случаев злокачественная опухоль развивается из миоматозного узла или одновременно с ним.
Пройти МРТ органов малого таза, подтвердить или опровергнуть предварительный диагноз врача, определить вероятностный характер новообразований репродуктивных женских органов можно в медицинском центре «Магнит».
Что такое остеосаркома и почему она развивается
- Пик частоты: 10-25 и 60-80 лет.
- Остеосаркома, остеогенная саркома кости – агрессивная злокачественная опухоль, клетки которой происходят из костной ткани.
- Наиболее частая первичная злокачественная опухоль кости (рак кости)
- Частота 2-3 случая на 1 000 000 человек
- Гистологически характеризуется остеоидной/костной продукцией саркоматозных остеобластов
- Опухоль первичная либо вторичная, развивающаяся вследствие злокачественной трансформации, например остеосаркома Педжета, или после лучевой терапии
- Способна развиваться в любой кости (например, остеогенная саркома таза, остеосаркома челюсти)
- «Классическая внутрикостномозговая остеосаркома» — наиболее распространенный тип опухоли (90%).
Типы:
Внутрикостная телангиэктатическая остеосаркома:
- кистозное, заполненное кровью пространство
- Островки опухолевых клеток, формирующих остеоид
- Обычно поражает подростков и молодых людей.
Первичная мультифокальная остеосаркома:
- обсуждается, является ли первично мультифокальным поражением или представляет собой ранние костные метастазы
- Обычно полностью остеобластические очаги.
Другие редкие формы:
- внутрикостная мелкоклеточная остеосаркома
- остеобластомаподобная остеосаркома,
- остеосаркома низкой дифференциации.
Поверхностные остеосаркомы
Параостальная остеосаркома:
- обычно низкодифференцированная опухоль
- Редко высокодифференцированная опухоль либо остеохондромаподобная
- Параостальная низкодифференцированная остеосаркома
- Исходит из наружной поверхности кортикального слоя
- Возникает во 2-А-м десятилетии жизни.
Остеосаркома надкостницы:
- высокодифференцированная опухоль
- Преимущественно хондробластная опухоль
- Исходит из надкостницы
- Возникает преимущественно во 2-м десятилетии жизни.
Поверхностная высокодифференцированная остеосаркома:
- поверхностное поражение
- Располагается на кортикальном слое
- Гистологически неотличима от классической остеосаркомы.
Внекостная остеосаркома:
- часто развивается после лучевой терапии
- Встречается очень редко
- Пожилой возраст пациентов.
Какой метод диагностики остеосаркомы выбрать: МРТ, КТ, рентген, УЗИ
- рентгенологическое исследование, МРТ.
Патогномоничные признаки
- Рак кости со смешанной популяцией клеток (преимущественно остеобласты, менее — остеолиты), метадиафизальное расположение, поражение коленного сустава, злокачественная реакция надкостницы, манифестирует во 2-м десятилетии жизни.
Что покажут рентгеновские снимки костей конечностей при остеосаркоме
Классическая остеосаркома:
- матрикс опухоли обычно оссифицирован
- Обычно смешанная остеолитическая/остеобластическая опухоль
- Плохо определяемое поражение кости
- Потенциально агрессивное, полностью литическое или бластическое поражение П-Ш типа (по Lodwick)
- Обычно злокачественные изменения надкостницы (шипы, треугольник Кодмана)
- Часто обнаруживается плотный мягкотканный компонент и деструкция кортикального слоя
- Расположение: обычно метафизы или метадиафизальная локализация в длинных трубчатых костях (60% в области коленного сустава, 10% — в проксимальной части плеча) Внекостные, частично оссифицированные опухолевые образования часто визуализируются при рентгенологическом исследовании.
Телеангиэктатическая остеосаркома:
- сходна с аневризматической кистой кости
- Экспансивная, литическая структура поражения
- Обычно географическое поражение
- Деструкция кортикального слоя и патологические переломы (50% — бедренная кость, 25% — большеберцовая кость) являются частыми признаками
- Метадиафизальное расположение
- Часто наблюдается реакция надкостницы.
Остеосаркома надкостницы:
- располагается на наружной поверхности кортикального слоя
- Кальцинированная центральная часть рядом с кортикальным слоем
- Линейная минерализация
- Иногда эрозирование или реактивное утолщение кортикального слоя
- Предрасположенность к возникновению в диафизах бедра и большеберцовой кости
- Дифференциальная диагностика: юкстакортикальная хондрома/хондросаркома.
Околокостная остеосаркома:
- располагается на задней поверхности дистального отдела бедренной кости
- Обычно выраженный центральный склероз (минерализированный матрикс)
- Утолщение кортикального слоя
- Плохо определяется
- Дифференциальная диагностика: неравномерность кортикального слоя (десмоид надкостницы) в месте прикрепления икроножной мышцы.
Поверхностная остеосаркома высокой градации:
- расположение в области диафиза
- сходна с остеосаркомой надкостницы, но обычно менее минерализирована.
Внекостная остеосаркома:
- кальцинаты мягких тканей с центральным расположением, в отличие от оссифицирующего миозита
- Предрасположенность к развитию в ягодичной области и области бедра.
а, b Остеосаркома бедренной кости. Рентгенологическое исследование левой бедренной кости в двух проекциях. Мальчик 16 лет c остеосаркомой дистального отдела большеберцовой кости. Типичная агрессивная структура роста с распространенной реакцией надкостницы (шиповидная структура дает картину «лучей солнца»). Оссификация в окружающих мягких тканях.
а-d МРТ того же пациента: а) Фронтальное неконтрастное Т1 -взвешенное изображение; b) Фронтальное Т1 -взвешенное изображение после введения контрастного вещества. Негомогенное накопление контрастного вещества костным и мягкотканным компонентами опухоли; с) Аксиальное неконтрастное Т2-взвешенное изображение последовательности турбо ТSЕ. Распространенная опухолевая инфильтрация мягких тканей вокруг диафиза бедренной кости. Отсутствие вовлечения сосудов бедра опухолью; d) Аксиальная Т1 -взвешенная последовательность с подавлением МР-сигнала от жировой ткани после введения контрастного вещества.
Что покажут снимки МРТ костей при остеосаркоме
- Оказывает помощь в дифференциальной диагностике (солидное объемное образование, кистозное образование) и оценке распространения процесса (доступность для резекции: инвазия нервно-сосудистых структур, коллапс сустава).
Классическая остеосаркома:
- гипоинтенсивный сигнал костного мозга на Т1-взвешенном изображении
- Гиперинтенсивный на изображении с подавлением МР-сигнала от жировой ткани
- Гипоинтенсивный или гиперинтенсивный на Т2-взвешенном изображении в зависимости от степени минерализации (остеобластический компонент: гипоинтенсивный)
- Негомогенное, но выраженное усиление
- Часто наблюдается околокостный компонент мягких тканей.
Телеангиэктатическая остеосаркома:
- расслоение жидкости в связи с наличием кровоизлияний
- Солидный компонент опухоли в отличие от аневризматической кисты кости.
Поверхностная остеосаркома:
- мягкотканная опухоль, располагающаяся на кортикальном слое кости
- Оценка инвазии пространства костного мозга, которая обусловливает неблагоприятный прогноз
Остеосаркома надкостницы:
- чрезвычайно высокая интенсивность МР-сигнала, дольчатая структура, накопление контрастного вещества перегородками, в отличие от хондроидной опухоли.
Зачем проводят сцинтиграфию при подозрении на саркому
- Сканирование кости демонстрирует высокий уровень накопления радионуклида
- Обнаружение скрытых поражений и метастазов в кости при отсутствии признаков поражения скелетной системы (альтернативой является МРТ всего тела).
Клинические проявления
Типичные симптомы:
- У детей часто отраженный болевой синдром в расположенных рядом суставах — всегда необходимо проводить исследование прилежащих костей.
- Специфичные симптомы и иные проявления рака костей зависят от стадии процесса
- При раке кости 4 степень симптомы и признаки носят диффузный характер поскольку опухоль распространяется за пределы одной кости, метастазирует во внутренние органы, легкие, лимфатическую систему. На данной стадии диагностируется саркома кости и мягких тканей
Методы лечения остеосаркомы
- Дооперационная химиотерапия
- Широкая резекция или ампутация как радикальный метод лечения рака кости
- Послеоперационная химиотерапия (для предупреждения отдаленных метастазов).
Течение и прогноз при раке кости
- Зависит от типа опухоли и ответа на предоперационную химиотерапию: частота выживаемости в течение 5 лет — 50-80%
- В 10-20% случаев отдаленные метастазы к моменту установления диагноза
- Более благоприятный прогноз при околокостной остеосаркоме и остеосаркоме низкой градации
- Метастазы обычно поражают легкие и кости.
Что хотел бы знать лечащий врач
- Скрытые поражения — всегда необходимо получать МР-изображение всей конечности (неконтрастированное, Т1-взвешенное изображение во фронтальной плоскости)
- Коллапс сустава
- Распространение опухоли для возможности оценить прогноз лечения саркомы кости
- Взаимосвязь остеогенной саркомы с сосудисто-нервным пучком
- Поражение эпифизов (обнаруживается при МРТ в 80% случаев, при рентгенологическом исследовании — в 15% случаев!)
- Ответная реакция на предоперационную химиотерапию (МРТ: уменьшение размеров опухоли, участков некроза без введения контрастного вещества), при отсутствии ответа — режим адъювантной химиотерапии.
Какие заболевания имеют симптомы, схожие с остеосаркомой
Саркома Юинга
— Обычно отсутствие минерализации
— Возникает в пожилом возрасте
Хондросаркома
— Могут быть обнаружены типичные хондроидные кальцинаты
— Возраст 40-60 лет
Метастазы
— Часто неотличимы
— Редко возникают у детей
— Обычно отсутствие оссификации матрикса опухоли
Остеома
— Четко определяется
— Отсутствие реакции надкостницы
— Отсутствие разрушения кортикального слоя
— Обычно мелкие круглые поражения
— Типичное расположение: параназальные синусы
Остеомиелит
— Возможны затруднения при дифференциальной диагностике
— Минимальное проявление либо отсутствие компонента реакции мягких тканей
Кортикальный десмоид
— Эксцентрическое расположение в кортикальном слое дистального метафиза бедренной кости
— Определяется четко
— Отрицательные результаты сканирования кости
Фибросаркома / злокачественная фиброзная гистиоцитома
— Дифференциальная диагностика особенно с телеангиэктатической остеосаркомой при рентгенологическом исследовании, так как поражение практически всегда литическое;
— при МРТ отсутствие заполненного кровью пространства, наличие солидного компонента
Аневризмальная киста кости
— Дифференциальная диагностика с телеангиэктатической остеосаркомой
— Более агрессивная структура роста
— При МРТ накопление контрастного вещества только по периферии или перегородками опухоли
— Отсутствие накопления контрастного вещества узловыми или солидными структурами
Советы и ошибки
- Отсутствие диагностики остеогенной саркомы является следствием недостаточной оценки области, расположенной рядом с суставом, или ошибочной интерпретации патологического перелома (например, во время игры) как травматического.
- Неполная резекция/химиотерапия возможны вследствие наличия скрытых поражений при проведении предоперационного обследования или неадекватного установления стадии заболевания (КТ грудной клетки, сканирование кости) — одиночные метастазы в легкие могут быть резецированы с возможным выздоровлением.
- Иглу для биопсии необходимо проводить таким образом, чтобы в последующем иссечь канал прохождения иглы при проведении окончательного хирургического вмешательства.
