Мрт делать при обострении или
Магнитно-резонансная томография – современный и информативный способ обследования и диагностики органов и систем человека. Используемый в качестве основы принцип магнитного резонанса считается безопасным и не имеющим негативных последствий для организма. В силу этого, в подавляющем большинстве случаев, противопоказаний к использованию МРТ немного, но существующие ограничения нуждаются в анализе.


Абсолютные противопоказания
В разряд абсолютных противопоказаний к МРТ попадают состояния, несовместимые с процедурой. Приведем типовые случаи строгих противопоказаний к магнитно-резонансной томографии.
- Важным пунктом станет наличие кардиостимулятора, который не совместим с МРТ. Многие современные кардиостимуляторы МРТ совместимы, но, чтобы получить допуск к проведению исследования, необходима консультация кардиолога, который будет сопровождать пациента с ЭКС до, во время и после процедуры;
- Нейростимуляторы по принципу действия похожи на кардиостимуляторы и так же запрещены при МРТ;
- Категорически противопоказана процедура при наложенных клипсах на сосудах головного мозга. Клипсы изготовлены из металла и могут повлиять на работу аппарата, кроме того, могут нагреваться, что несет угрозу здоровью пациента;
- Не разрешается проведение обследования и при металлических спиралях, установленных в кровеносных сосудах и протезах, имеющих в своем составе металлы или состоящих из ферромагнитных сплавов;
- Любые незакрепленные металлические предметы в теле (пули, осколки, хирургические скобы и т.д.) – стоп-фактор для МРТ;
- Еще один электронный аппарат, накладывающий ограничения – инсулиновая помпа, подающая инсулин в кровь;
- Не стоит забывать и про слуховые аппараты, усиливающие звук через среднее ухо ко внутреннему, используя электричество;
- Чрезмерная масса и объем тела: чаще всего, оборудование готово принять пациентов не тяжелее 120 кг и диаметром туловища не более 70 см.
При невозможности обойти указанные абсолютные противопоказания, пациент отправляется на другие методики диагностики. Если имеется возможность удалить нежелательные устройства или металлсодержащие частицы, врач делает это.
Для больных с избыточным весом применяется открытый томограф, не затрудняющий помещение человека в капсулу и не имеющий ограничений для веса обследуемого.

Относительные противопоказания
К относительным противопоказаниям относят состояния, ставящие под сомнение целесообразность, эффективность или безопасность проведения МРТ. Часто такие состояния могут нивелироваться полностью или частично с помощью технологий или лекарств. Рассмотрим их.
- Первый триместр беременности считается противопоказанием не из-за явного вреда здоровью, а по причине недостаточной изученности влияния магнитного резонанса на плод и здоровье матери;
- Детский возраст и связанные с ним проблемы с нахождением в состоянии долгого покоя, поскольку процедура обследования может длиться до 40 минут. Основные опасения родителей в этом случае связаны с необходимостью применения общей анастезии для обездвиживания пациента;
- Клаустрофобия, вызывающая у пациента чувство тревоги при погружении в капсулу аппарата МРТ и мешающая поддержанию статичного положения тела;
- Высокая возбудимость и нестабильные психические состояния больного, способные нарушить неподвижное положение тела и привести к нечетким изображениям органов;
- Спазматические сокращения мышц, возникающие из-за тремора;
- Наличие металла в органах или металлической краски в татуировках.
Ограничения, связанные с психическими и психомоторными реакциями купируются применением седативных препаратов или наркоза. Локальное присутствие металлосодержащих носителей может нивелироваться мониторингом узкого сегмента тела, лишенного данных вкраплений.
В случае с беременными, на первых месяцах врач принимает взвешенное решение на основе комплекса показаний и противопоказаний и либо проводит МРТ, либо заменяет этот метод другими способами сканирования органов.

Использование контрастного вещества
При МРТ диагностике часто применяется контрастное вещество на основе гадолиния. Этот способ позволяет увидеть изменения в тканях или сосудах и существенно расширяет диагностические возможности обследований. По сосудам контрастное вещество проникает в клетки и изменяет их электромагнитный потенциал. Вещество является препаратом фабричного производства, совершенно безопасным и прошедшим необходимую сертификацию. Оно вводится внутривенно капельным путем или целиком непосредственно перед исследованием.
Хилатные соединения гадолиния не задействованы в метаболизме и полностью выводятся, тем самым, имеют сильно ограниченные противопоказания к проведению МРТ. Они следующие:
- Последствия трансплантации печени (постоперационный период);
- Аллергия на препарат;
- Снижение функции почек (клиренс креатинина меньше 30 мл/мин);
- Беременность и лактация.
Альтернативные методы и подведение итогов
При наличии абсолютных противопоказаний или невозможности нивелировать относительные, тем кому нельзя делать МРТ назначаются альтернативные процедуры обследования.
В первом ряду здесь стоит рентгенологическое исследование, представляющее собой метод облучения тела больного рентгеновскими лучами, оставляющими на специальной пластине след, зависящий от плотности тканей. Метод точен и дает приемлемую картину состояния органа. Необходимо отметить, что рентгеновское облучение опасно и врачи рекомендуют проводить обследования нечасто и делать между ними перерывы.
Еще один метод диагностики – компьютерная томография – представляет собой разновидность рентгеновского сканирования и дает возможность послойного и высококачественного среза плоскостей органа. Доза излучения при томографии в несколько раз выше, чем при обычном рентгене, поэтому ее назначают в случаях когда базовый рентген не дал ответов на имеющиеся вопросы.
Третьим способом изучения тканей и органов становится ультразвуковое исследование. Этот метод предполагает использование ультразвука, который частично проходит сквозь органы, а частично возвращается. Разница, называемая коэффициентом отражения, преобразуется в электрические импульсы и в изображение диагностируемого органа. Метод точен и безопасен, регулярно применяется в клинической практике для исследования мягких тканей.
В целом, МР-томография имеет некоторые противопоказания к применению. При невозможности их нивелирования врач обращается к альтернативным способам, позволяющим при комплексном использовании дать результат, сравнимый по качеству. В большинстве случаев, противопоказания удается устранить или уменьшить их влияние на точность и безопасность магнитно-резонансного исследования.
МР-томограммы поясничного отдела позвоночника
Магнитно-резонансная томография — высокоинформативный метод диагностики, способный выявить целый ряд патологий. Одно из показаний к проведению МРТ — боли в спине, появляющиеся при проблемах с мышцами, суставами, нервными окончаниями позвоночника и на фоне заболеваний внутренних органов.
Чаще всего неприятные ощущения возникают:
- после травм;
- при мышечном перенапряжении;
- при спазме околопозвоночной мускулатуры в результате избыточной нагрузки на спину;
- после длительного пребывания в одной позе;
- при неподготовленных движениях во время занятий спортом;
- вследствие растяжения или повреждения мышц;
- после переохлаждения и нахождения на сквозняке.
Болевой синдром в спине вызывают:
- врожденные аномалии и приобретенные патологии позвоночника (клиновидный дефект, расщепление позвонков, спондилолиз, сколиоз, спондилолистез и др.);
- остеохондроз — дегенеративные изменения хрящевой ткани межпозвонковых дисков с образованием грыж;
- спондилоартроз — деструктивно-дистрофическое заболевание дугоотросчатых и реберно-поперечных суставов;
- спондилоартрит — воспаление дугоотросчатых межпозвонковых суставов;
- острая, подострая, хроническая компрессии нервных корешков и сосудов спинного мозга;
- остеопороз — снижение плотности костной ткани (при длительных статических нагрузках болит в грудном и поясничном отделах позвоночника);
- спондилит и спондилодисцит — воспалительно-дегенеративное заболевание межпозвонковых дисков и смежным им позвонков специфического (туберкулез, сифилис и пр.) и неспецифического характера (иная бактериальная инфекция);
- остеомиелит — гнойно-некротическое поражение костных тканей позвоночника;
- первичные и метастатические опухоли внутренних органов, позвоночника и спинного мозга;
- сердечно-сосудистые патологии (инфаркт миокарда, ишемическая болезнь сердца и пр.);
- острые заболевания респираторной системы (пневмония, разрывы булл при эмфиземе легких и пр.);
- заболевания ЖКТ (пенетрирующая язва желудка, острый холецистит, острый панкреатит и др.);
- болезни органов малого таза;
- тревожные расстройства, депрессия, истерия.
Поводом к назначению МРТ могут стать не только боли в спине, но и потеря чувствительности конечностей или туловища.

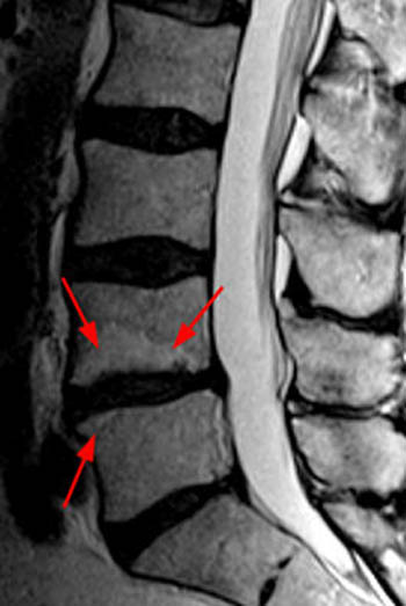
На снимке МРТ представлен поясничный остеохондроз, стрелками обозначен пораженный диск с формированием спондилодисцита
Болит спина: МРТ какого отдела нужно делать
С учетом характера проблемы невролог может назначить магнитно-резонансную томографию одного отдела позвоночника или проведение комплексного обследования. Сканирование зоны с выраженным болевым синдромом не всегда позволяет поставить точный диагноз, в некоторых случаях целесообразно проверить все области спины.
По снимкам можно получить представление о:
- размерах и форме тел позвонков;
- высоте и плотности дисков;
- диаметре спинномозгового канала;
- структуре спинного мозга;
- состоянии позвоночного столба (физиологические изгибы, искривления);
- толщине связок;
- состоянии межпозвонковых суставов;
- наличие патологических образований любой природы.
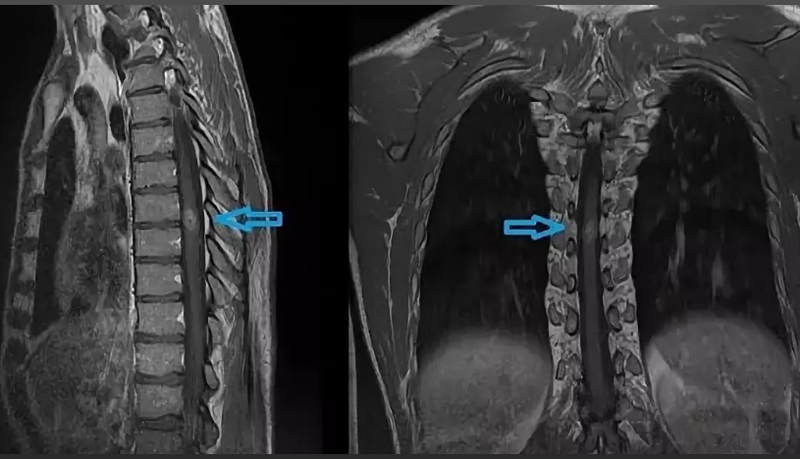
Опухоль спинного мозга на МР-томограмме (обозначена стрелкой)
При помощи МРТ-диагностики выявляют различные нарушения:
- смещение позвонков;
- протрузии и грыжи межпозвонковых дисков;
- патологии развития позвоночного столба;
- поражения спинного мозга;
- новообразования;
- последствия травм (трещины и переломы тел позвонков);
- дегенеративные и дистрофические изменения;
- воспалительные процессы.
На основании полученных результатов рентгенолог делает предварительное заключение. Постановкой окончательного диагноза и разработкой плана терапии занимается лечащий врач. Если МРТ позвоночника не обнаружила причину болей в спине, проводят дополнительное обследование внутренних органов, патологии которых могут их вызвать.
МРТ при болях в пояснице
На поясничный отдел позвоночника приходится максимальная нагрузка, поэтому в данной зоне спина болит чаще всего. Обычно возникает недомогание при резких движениях, после травм, поднятия тяжестей, при долгом нахождении в одной позе, после переохлаждения. Боли могут различаться по характеру и интенсивности. Нередко они иррадиируют в бедро, голень, стопу и сопровождаются ощущениями покалывания, онемения, бегающих мурашек, жжения.
МРТ делают при постоянных болях в пояснице и появлении других симптомов:
- ослаблении или утрате чувствительности и двигательных функций нижних конечностей;
- онемении, “прострелах” в ногах;
- дискомфорте при ходьбе и в положении сидя;
- нарушении работы кишечника или мочевого пузыря, сопровождающиеся болями в пояснице, крестце, промежности и ягодицах.
Магнитно-резонансную диагностику проводят при подозрении на опухоли, пороках развития позвоночника, в рамках предоперационного обследования и для контроля лечения.
МР-томограмма поясничного отдела позвоночника
Исследование показывает:
- последствия травм (трещины, переломы);
- проблемы с межпозвонковыми дисками (протрузии, грыжи, секвестрация, разрывы, дегенеративно-воспалительные процессы, защемление нервов и др.);
- стеноз (сужение) спинномозгового канала;
- доброкачественные новообразования (гемангиомы, невриномы, менингиомы и пр.), злокачественные опухоли и метастазы области интереса (окончательный вывод о характере патологии делают после биопсии);
- потерю костной массы;
- воспаление суставов (артриты);
- деструкцию позвонков (спондилит);
- нарушение кровообращения в зоне поясницы;
- врожденные дефекты позвонков.
МРТ при боли в грудном отделе
Данный отдел позвоночника самый большой, здесь насчитывается 12 позвонков. Патологии и аномалии в рассматриваемой зоне могут стать причиной постоянных болей и ограничения подвижности, ухудшающих качество жизни.
На МРТ направляют при:
- болевом синдроме, чаще в межлопаточной области;
- чувстве скованности, онемения в области грудной клетки;
- “прострелах” в спине;
- неприятных ощущениях после травмы;
- признаках поражения спинного мозга (ухудшении подвижности тела, подергивании мышц спины и живота, затруднении дыхания, слабости и онемения в обеих ногах одновременно и др.);
- при болях в левой половине грудной клетки, после исключения патологии со стороны сердца.
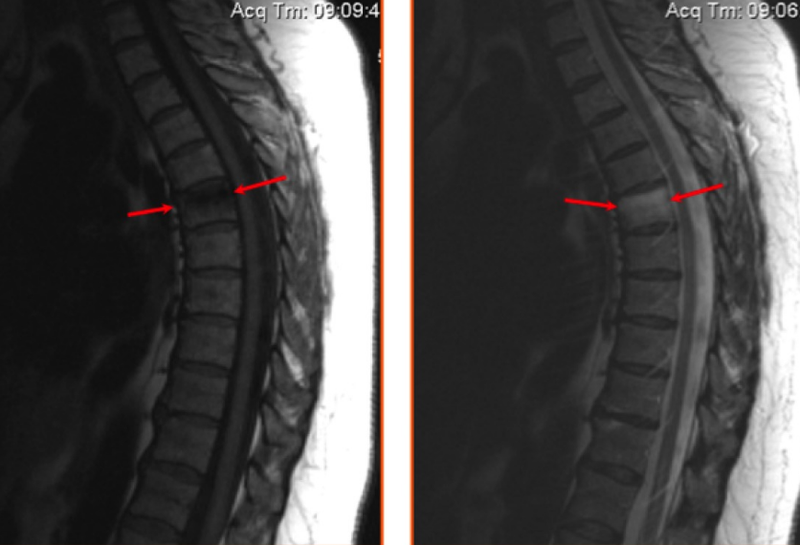
На МР-изображении стрелками показан ушиб шестого грудного позвонка (визуализируется отек костных структур без деформации тела позвонка)
В грудном отделе, как и в случаях, когда болит поясница, МРТ выявляет:
- остеохондроз;
- межпозвонковые грыжи и протрузии;
- врожденные аномалии развития костных и мягких тканей;
- опухоли и метастазы;
- стеноз позвоночного канала;
- сдавление и нарушения кровоснабжения спинного мозга;
- воспалительные процессы.
МРТ при боли в шейном отделе
Самая частая причина болей в шее связана с гипертонусом мышц, возникающим при некоторых состояниях и заболеваниях. Напряженность может появиться при:
- остеохондрозе;
- грыжах, в том числе секвестрированных, и протрузиях межпозвонковых дисков;
- переломах, трещинах и вывихах позвонков;
- травмах и растяжениях мышц шейного отдела;
- общих переохлаждениях и нахождении на сквозняке без шарфа;
- паркинсонизме;
- ряде инфекционных заболеваний.
При гипертонусе мышц человек испытывает боли давящего или ноющего характера, распространяющиеся на голову или область плеч. При попытках согнуть шею неприятные ощущения резко усиливаются. Болезненность мешает нормальным движениям.
Кроме этих симптомов есть и другие показания к тому, чтобы сделать МРТ:
- регулярные головные боли;
- слабость, ощущение ползания мурашек в руках;
- головокружения;
- частые обмороки;
- помутнение и “мушки” в глазах;
- ухудшение слуха;
- шум, свист, пульсация в ушах;
- шаткость походки;
- хроническая усталость.
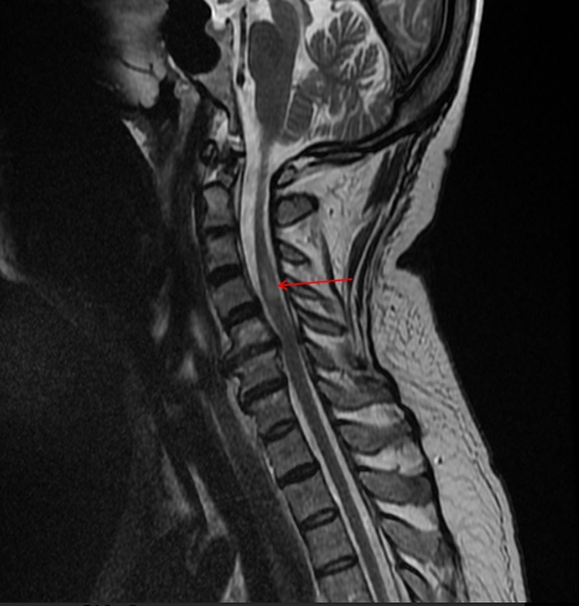
На МР-томограмме представлен остеохондроз шейного отдела позвоночника с формированием задней грыжи диска между пятым и шестым шейными позвонками, сдавливающий позвоночную артерию: стрелкой указан сформировавшийся в итоге участок инфаркта (нарушения процесса кровообращения) спинного мозга
Процедура магнитно-резонансной томографии помогает диагностировать ряд патологий шейного отдела позвоночника, при которых может болеть спина:
- новообразования и метастазы;
- остеохондроз;
- протрузии дисков и межпозвонковые грыжи;
- компрессию спинного мозга;
- защемление нервных окончаний;
- спондилит, спондилоартрит;
- аномалии развития шейных позвонков;
- нарушение кровообращения;
- стеноз спинномозгового канала;
- ослабление кровотока в тканях;
- остеомиелит, в том числе туберкулезный, тел позвонков и воспаление дисков;
- гематомы на поздней стадии;
- шейный миозит;
- рассеянный склероз, сирингомиелию и прочие дегенеративные заболевания спинного мозга;
- трещины, переломы позвонков.
При боли в спине что лучше: КТ или МРТ
Пациентов, у которых болит спина, интересует вопрос — делать МРТ или КТ? Выбор диагностического метода остается за специалистом. Более безопасной считается магнитно-резонансная томография, так как во время исследования человек не подвергается облучению.
При острых травмах с повреждением тел позвонков рекомендуется сделать КТ, так как компьютерная диагностика лучше показывает костные ткани. Данный вид обследования применяют, если пациент не может длительное время сохранять неподвижность и при противопоказаниях к МРТ.
Когда нужно изучить состояние спинного мозга, сосудов, выявить наличие межпозвонковой грыжи, следует сделать магнитно-резонансную томографию, которая прекрасно визуализирует мягкие ткани.
В ряде случаев для изучения одной и той же области могут потребоваться сразу оба исследования.
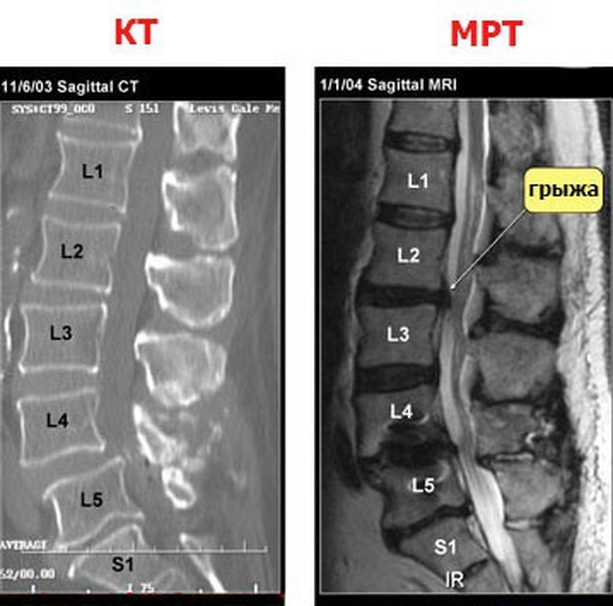
Сравнение компьютерной и магнитно-резонансной томограмм
Может ли болеть спина после МРТ
Процедура магнитно-резонансной томографии позвоночника длится от 30 минут до часа. Это время обследуемый должен не шевелясь провести в горизонтальном положении. Некоторым пациентам трудно пройти диагностику, так как больно лежать на спине.
Неприятные ощущения могут быть физиологическими (из-за невозможности сменить позу) либо являться следствием заболеваний мышечно-хрящевых или костных структур позвоночника. Вероятность появления болей в спине после МРТ высока при:
- остеохондрозе, артрозах;
- острых воспалительных процессах (спондилит);
- межпозвонковых грыжах, локализованных в пояснично-крестцовом отделе позвоночника.
Подготовка пациентки к МРТ позвоночника
Если болевой синдром выражен достаточно сильно, пациенту нужно, не дожидаясь окончания сканирования, нажать “тревожную кнопку” для прекращения процедуры.
Цены на МРТ позвоночника в СПб
Каждый десятый взрослый пациент в течение года приходит к врачу с жалобами на боли в спине. И первым делом отправляется на МРТ за немалые деньги. Оказывается, затея эта пустая и даже вредная.
 Почему не стоит делать МРТ в поисках грыжи позвоночника? И что предпринять, если заболела спина, рассказывает руководитель кафедры нервных болезней и нейрохирургии Сеченовского университета профессор Владимир Парфёнов.
Почему не стоит делать МРТ в поисках грыжи позвоночника? И что предпринять, если заболела спина, рассказывает руководитель кафедры нервных болезней и нейрохирургии Сеченовского университета профессор Владимир Парфёнов.
Юлия Борта, АиФ.ru: Владимир Анатольевич, кого-то регулярно мучают ноющие боли в спине, других вдруг скручивает так, что не разогнуться. А что там может вообще болеть?
Владимир Парфёнов: На протяжении жизни боль в пояснице возникает более чем у 70% людей, пик заболеваемости наблюдается в 35–55 лет. Многие люди связывают боли в спине с остеохондрозом, старением структур позвоночника. Однако это не так. Чаще боль в пояснице (до 95% всех случаев) имеет скелетно-мышечное происхождение: поражение фасеточных суставов, крестцово-подвзошного сочленения, грыжа диска, напряжение мышц. Опаснее всего, если боли в спине спровоцированы инфекцией, переломом или наличием опухоли.
— Как возникает грыжа межпозвоночного диска?
— Между позвонками расположены амортизирующие диски. При чрезмерных физических и длительных статических нагрузках диски не выдерживают напряжения, «содержимое» диска (студенистое ядро) просачивается наружу и образует грыжу.

— Обычно врачи первым делом советуют сделать МРТ, если болит спина, чтобы найти грыжу.
— Такой подход во всем мире уже не рекомендуется, если нет признаков опасного заболевания. Грыжи дисков встречаются так часто, что их можно найти почти у каждого, стоит только сделать МРТ. Однако большинство людей они никак не беспокоят. И лишь у трети пациентов боли в спине спровоцированы грыжей диска. Зато снимок с грыжей может так напугать человека, что он перестанет спокойно спать. Он будет думать, раз у него грыжа, то, не дай бог, в любой момент откажут ноги. Нет, не откажут. Спинной мозг заканчивается выше, чем располагаются большинство поясничных грыж. Но люди этого не знают. Они всегда вспоминают тех, кто заболел, а потом их парализовало. Да, такое тоже бывает, но крайне редко. После выявления грыжи часто возникает страх движений (кинезиофобия) и катастрофизация проблемы, которые приводят к снижению физической активности и порочному кругу боли.
Поэтому сейчас эксперты советуют так. На основании специального обследования выясняются признаки опасного заболевания (перелом, опухоль, воспаление и другие). Если есть эти признаки, то необходимо экстренно делать МРТ или другие обследования, но если их нет, то с проведением МРТ не следует спешить, во многих случаях боль пройдет в течение 1–2 недель.
Следует отметить, что грыжи могут рассасываться. Конечно, не все и не всякие. Например, пупочные, паховые грыжи сохранятся. А вот больше половины грыж дисков подвергаются обратному развитию. Пульпозное ядро, формирующее грыжу, чужеродно для организма. Поэтому грыжа становится объектом воздействия иммунной системы. Вырабатывается иммунный ответ, и постепенно, скажем, в течение нескольких месяцев она рассасывается. А боль проходит значительно раньше, потому что уменьшается связанное с грыжей неинфекционное воспаление.

— Если всё-таки спина болит из-за грыжи, придётся делать операцию?
— Хирургическое удаление поясничной грыжи диска требуется экстренно в тех редких случаях, когда возникают парез стоп (нарушение двигательной активности) и нарушение мочеиспускания (сдавление корешков конского хвоста). Операция также обсуждается, когда нет эффекта от консервативной терапии в течение 2–3 месяцев, сохраняется сильная боль. Консервативная терапия включает обезболивание, наиболее эффективно эпидуральное введение анестетиков и кортикостероидов в место сдавления грыжей спинномозгового корешка. Важно обучить пациента правильным движениям, позам, лечебной гимнастике. Не путайте это с фитнесом, когда просто накачиваются мышцы.
— Выходит, иногда можно и вообще без лекарств обойтись?
— Если боль легкая, то да. Стоит людям объяснить, научить, потренировать, как правильно ходить и поднимать тяжести, им постепенно становится лучше. Есть много примеров пациентов, которые долго ходили с болью, потом их успокоили, они начали правильно двигаться и… избавились от болей.
Люди расплачиваются за свою работу, образ жизни этими грыжами. У некоторых сегодня сумасшедшие нагрузки. Естественно, будут постоянно травмы, грыжи и прочее. Вот сейчас начинается дачный сезон. Вы посмотрите, как некоторые люди на грядках вкалывают. Это же убийственно для позвоночника. У нас целая семья — муж с женой — разом оказались в нейрохирургии после того, как на даче попилили дрова и «сорвали» спину. А сколько случаев у родителей, которые поднимают детей! На маму двое малышей 5 и 6 лет прыгнули, покатались, поиграли — мама в больнице с грыжей диска.
Сейчас многие заняты на офисной работе. Сидят часами перед компьютерами. А всё остальное время — дома или в транспорте — скрючившись над гаджетами. Неудивительно, что потом начинает болеть спина или шея. Многим стоит просто поменять стул, сидеть в более правильном положении, регулярно заниматься гимнастикой, и они себя по-другому почувствуют. Есть данные, что через 5–10 лет число пациентов с проблемами в шейном отделе будет в разы больше.

— Как понять, когда можно потерпеть, а когда идти к врачу?
— Если боли возникают после нагрузки и быстро проходят при её уменьшении, то, скорее всего, это не страшно. К признакам опасного заболевания относят отсутствие ослабления боли в покое, её усиление ночью, недавно перенесенную травму спины, наличие онкологического заболевания (даже в случае радикального удаления опухоли), длительный прием кортикостероидов, повышение температуры тела. Во всех случаях, если боль быстро не проходит, имеет необычное течение, следует обратиться к врачу. В нашей стране болями в спине занимаются неврологи. В развитии хронической боли в спине большое значение имеют социальные и психологические факторы, в частности, неправильная интерпретация обнаруженных грыж дисков при МРТ.
— Какими средствами можно облегчить боль?
— Для уменьшения боли эффективны нестероидные противовоспалительные средства. Однако лучше это делать по рекомендации врача, а не заниматься самолечением.
