Мрт головного мозга у недоношенных
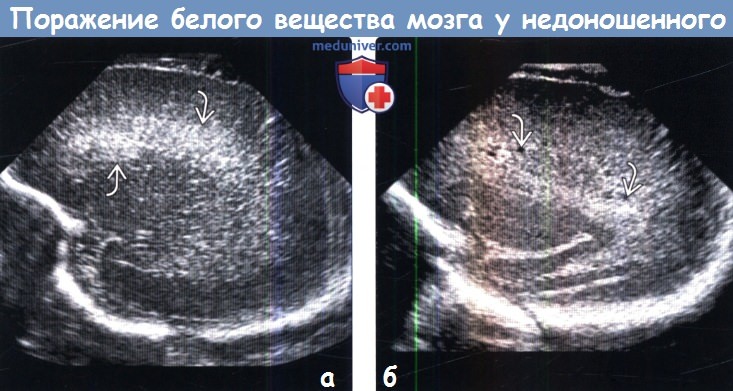
Диагностика поражения белого вещества головного мозга у недоношенных детей по МРТ, УЗИа) Терминология: 1. Сокращения: 2. Определение: б) Визуализация: 1. Общие характеристики повреждения белого вещества головного мозга у недоношенных: 2. КТ при повреждении белого вещества головного мозга у недошенных детей (ПБВН):
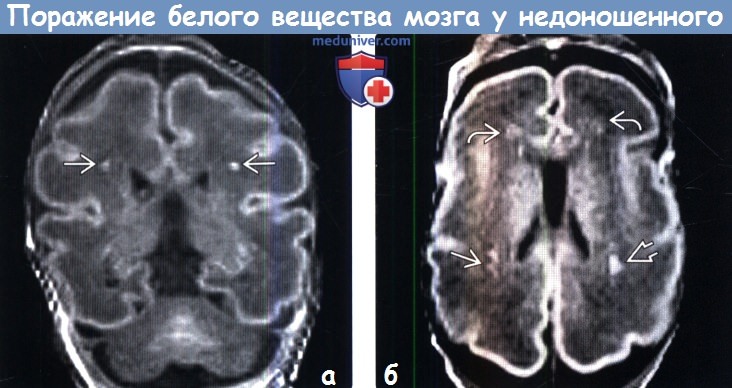
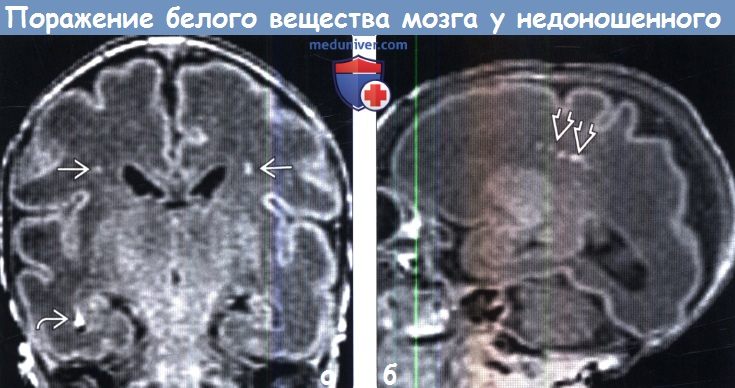
3. МРТ при повреждении белого вещества головного мозга у недошенных детей (ПБВН): 4. УЗИ при повреждении белого вещества головного мозга у недошенных детей (ПБВН):
5. Рекомендации по визуализации: в) Дифференциальный диагноз:
г) Патология: 1. Общие характеристики: 2. Стадирование и классификация повреждения белого вещества головного мозга у недоношенных детей (ПБВН): д) Клиническая картина повреждения белого вещества головного мозга у недоношенных детей (ПБВН): 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: д) Диагностическая памятка. Советы по интерпретации изображений: е) Список литературы:
— Также рекомендуем «Гипоксическое ишемическое поражение головного мозга на МРТ» Редактор: Искандер Милевски. Дата публикации: 20.3.2019 |
Наталья Пыхтинаинструктор-методист ЛФК, профессиональная спортсменка, автор запатентованного метода восстановления двигательных функций у детей
Содержание:
- Ретинопатия недоношенных и другие угрозы здоровью: обследования недоношенных
- Физическое развитие недоношенного ребенка
Рождение недоношенного ребенка — сложная ситуация для семьи. Врачи родильного дома, перинатального центра или детской больницы делают все необходимое для ребенка, родившегося раньше срока, но родители не всегда хорошо понимают, какие манипуляции проводят с их ребенком и зачем это делается. Чем развитие недоношенного ребенка отличается от рожденного в срок? На работу каких органов и систем стоит обратить особое внимание, если ребенок родился недоношенным? Что может ждать впереди малыша и его родителей?
Ретинопатия недоношенных и другие угрозы здоровью: обследования недоношенных
Первое, что стоит помнить — чем дольше недоношенный ребенок после своего рождения находится в больнице, тем больше обследований ему предстоит пройти. Гораздо легче отслеживать развитие в динамике — поэтому у недоношенных так часто берут кровь на анализ. На первом этапе реаниматологам важно наблюдать все показатели одновременно, чтобы контролировать правильность лечения. Ведутся все записи — фиксируется вес недоношенного, сходил ли ребенок в туалет, как, сколько раз, самостоятельно ли, как ел, на сколько увеличили объем питания. Кроме стандартных анализов врачи будут проводить дополнительные исследования «слабых мест» недоношенного малыша.
При рождении ребенка раньше положенного срока прежде всего проверяют головной мозг. Делают нейросонографию (УЗИ), КТ и МРТ головного мозга. В дальнейшем проводят ЭЭГ (электроэнцефалограмма) и ВЭЭГ (видеоэлектроэнцефалограмма) мониторинги для определения эпи-активности. Несмотря на то, что названия исследований звучат сложно, их не стоит бояться. Большинство процедур безболезненны и все абсолютно безвредны для ребенка. К тому же чем раньше будет определено то или иное отклонение, тем легче будет его вылечить, пока ситуация еще не запущена.
С первого месяца жизни недоношенного ребенка его глазные яблоки осматривают лупой каждые три дня, отслеживая развитие сосудов. Ретинопатия недоношенных — болезнь, характеризующаяся нарушением работы сетчатки глаз, которую можно предотвратить на ранних стадиях простым уколом в зрачок. Конечно, существуют неопасные ситуации, когда со временем всё само приходит в норму, но наблюдаться, тем не менее, необходимо. Бывают и обратные случаи, когда даже несколько сложных операций не будут иметь результата, и ребенок останется слабовидящим.
В дальнейшем проводят исследования, по результатам которых становится ясно, как мозг ребенка воспринимает то, что видят глаза. Исходя из полученных данных может назначаться лечение зрительного анализатора у ребенка, чтобы разбудить нервные окончания, отвечающие за зрение. Естественно, у этих процедур есть множество вариаций для разных ситуаций, и лечение необходимо согласовать с несколькими специалистами — офтальмологом и неврологом — для достижения наилучших результатов.
С двух месяцев малыша также должен наблюдать отоларинголог. Сначала проводятся такие тесты, как и в роддоме, и если результат вызывает сомнения, назначаются более серьезные процедуры в сурдоцентре. Для определения того, как мозг малыша реагирует на звуки, также существует специальное исследование. На основании полученных данных делают выводы, как и чем можно помочь.
Также обследуют все внутренние органы — для этого делают УЗИ. Возможные проблемы с желудком чаще всего выявляют по тому как, что и сколько ребенок ест и как ходит в туалет — исходя из этих данных решается, все ли в пределах нормы.
Самая большая проблема всех недоношенных детей — работа лёгких. Развитие легких оценивают по результатам рентгена. Нераскрывшиеся части легких со временем превращаются в соединительную ткань, а дышать этой тканью невозможно. Но с ростом ребенка растут и здоровые клетки, а это значит, что в дальнейшем процент соединительной ткани относительно здоровых участков станет ничтожно мал.
Однако всегда важно помнить, что легкие — слабое место родившегося раньше срока ребенка, и за их здоровьем придется следить особенно тщательно. При любой простуде будет начинаться кашель, который может легко перейти в бронхит, и для лечения ребенка может потребоваться даже реанимация. Поэтому советуют до двух-трех лет ограничивать контакты малыша и не давать ребенку болеть всеми возможными способами. При этом закаливание только приветствуется. Также не нужно бояться ингаляций с гормональными лекарствами, потому что при правильном расчете дозы они принесут исключительно пользу.
Помимо внутренних органов недоношенного ребенка врачи будут очень внимательно изучать кости. В большей степени тазобедренные суставы — будут делать УЗИ для определения степени их зрелости, а также исследовать на предмет наличия вывихов.
Физическое развитие недоношенного ребенка
Также очень важно отслеживать рефлекторную деятельность и мышечный тонус ребёнка. Часто недоношенные дети отстают и в развитии двигательных навыков. У них отсутствует внутренний «импульс» для того, чтобы переходить на следующий этап развития.
Например, малыш может долго не пытаться самостоятельно переворачиваться или может совершать неправильные движения — ползать по-пластунски или передвигаться на животе. Закрепление неправильных моделей движений или пропуск звена развития может отразиться на дальнейшем формировании ходьбы.
Важно отслеживать навыки малыша и соотносить их с корригированным возрастом. Если у мамы возникают подозрения, что малыш где-то отстает, лучше вовремя обратиться к специалисту и нормализовать двигательный режим ребенка с помощью лечебной гимнастики.
Есть случаи, когда явно видно, что малышу нужна помощь хотя бы в виде массажа — например, у него гипо- или гипертонус. Но часто бывает, что родители не замечают отклонений в физическом развитии ребенка, потому что он еще слишком мал и у них мало опыта.
Если вовремя обратиться к специалисту, многие проблемы будут побеждены или не появятся вовсе — вовремя пройденный курс массажа и сеансы лечебной гимнастики снимают тонус, укрепляют слабые мышцы и обучают правильным навыкам движений. Даже если малыш выглядит абсолютно здоровым, лучше иногда показывать его специалистам и правильно с ним заниматься — это поможет избежать проблем со здоровьем, которые с возрастом почти не поддаются лечению.
Недоношенного ребенка, да и любого малыша важно окружить любовью и лаской, позитивным мышлением — и тогда вовремя замеченные отклонения при правильном подходе превратятся всего лишь в небольшие трудности. Всегда нужно сохранять оптимизм и своим личным примером учить чадо, что под лежачий камень вода не течет. Пусть родительская вера, ободряющая улыбка и позитивный настрой будут неизменны — дети всё видят, всё чувствуют и, главное, во всем доверяют своим родителям.