Мрт или рентген болят колени
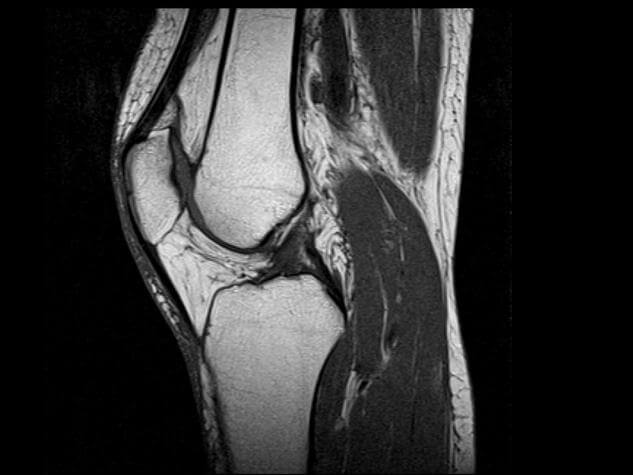
Рентген или МРТ коленного сустава – что лучше подходит для диагностики недугов? Раньше для распознавания повреждений коленного сустава делали рентген, ультразвуковое исследование, физический осмотр или пункцию суставной полости, но с появлением МРТ подход к выявлению заболеваний изменился. Сейчас артролог или ортопед, проведя физический осмотр пациента, направляет его на МРТ. Насколько это правильно, и чем МРТ лучше рентгена коленного сустава?
Зачем назначают МРТ или рентген коленного сустава
Человек обращается к врачу при травме, боли в колене или ограничении подвижности. Это может быть вызвано воспалительными, аутоиммунными, деформирующими, разрушающими процессами. Травматолог или артролог опрашивает, осматривает пациента и направляет на дополнительные процедуры – рентген, УЗИ или МРТ коленного сустава.
Коленный сустав – сложное структурное образование, в состав которого входят кости, связочные структуры, хрящевые элементы, сосуды, нервы, жировая ткань. Повреждения и нарушения в каждом из этих элементов могут привести к развитию болезней коленного сустава. К ним относятся
- переломы или вывихи костей;
- разрывы связок или менисков;
- воспаления сухожилий, хрящей, синовиальной оболочки (артрит, бурсит, тендинит);
- аутоиммунные патологии (ревматизм, системная красная волчанка);
- аномалии, вызванные разрушающими, дистрофическими изменениями (менископатии, хондропатии, периартериит);
- деформирующие коленный сустав патологические процессы (артрозы, дисплазии);
- доброкачественные или злокачественные новообразования (киста Беккера, гемангиома);
- воспаления жировых тел Гоффа (липоартрит);
- патологии нервов и сосудов, пролегающих в этой области (артриты, флебиты).
Рентген или МРТ: что можно увидеть в области коленного сустава
Рентген или рентгенография, в отличие от МРТ, применяет ионизирующее излучение для получения снимка (рентгенограмма), на котором хорошо видны кости, составляющие коленный сустав. Хрящевые мелкие образования (мениски, узелки, мягкие ткани) рентгенография четко не вырисовывает.
Магнитно-резонансная томография позволяет рассмотреть любые дегенеративные изменения, мелкие включения, разрывы связок, менисков, сосудистые нарушения. Однако она недостаточно хорошо визуализирует костные ткани — это связано с использованием магнитного поля для получения снимка.
Существуют определенные противопоказания для проведения рентгена или МРТ коленного сустава. Рентгеновское излучение, воздействуя на клетки организма, может вызвать мутации за счет облучения, поэтому его частое использование нежелательно. Рентгеноскопия также противопоказана беременным.
МРТ не делают
- беременным, пока нет данных о влиянии на плод (в первой половине беременности стараются не применять этот метод);
- при клаустрофобии — относительное противопоказание;
- при ожирении — аппарат не приспособлен для людей с весом более 120 кг;
- если есть металлические, электронные включения в теле.
Магнитно-резонансная томография противопоказана больным после оперативных вмешательств на колене, если у них есть фиксирующие пластины, стоит аппарат Илизарова, имплант. Причина в используемых при остеосинтезе (сращении, фиксации костей) имплантах, которые делаются из титана или его сплавов; титан, не взаимодействуя с магнитным полем, искажает результаты обследования. В таких случаях вместо МРТ коленного сустава больному назначают рентген или КТ.
Таким образом, мы выяснили, что МРТ коленного сустава информативнее, чем рентген, так как позволяет
- детализировать изменения дефекты мягких тканей, хрящей, сосудисто-нервного пучка подколенной ямки;
- выявить травму мениска, повреждения связок;
- определить воспалительные, дегенеративные изменения.
Рассматриваемый метод имеет свои ограничения; это дорогостоящая процедура, но, в отличие от рентгена коленного сустава, МРТ безопасна.
Коленный сустав часто страдает из-за гонартроза, артрита и периартрита, при котором воспаляются околосуставные мягкие ткани (сухожильные сумки, капсула, мышцы). Нередко в колене скапливается избыток синовиальной жидкости и крови (это случается при синовите и гемартрозе), что порождает большие отеки и визуальные деформации, и может стать источником весьма опасного сепсиса. В спортивной же среде большая часть травм выпадет на коленные мениски, надколенник, связки. Одним из признанных видов обследования сегодня является УЗИ коленного сустава.
Что представляет из себя УЗИ коленного сустава
Метод работы аппарата УЗИ основывается на разном отражении звуковых волн, посылаемых датчиком в исследуемую зону:
- твердые плотные структуры отражают сигналы более интенсивно, мягкие — менее, из-за чего на мониторе видны гипоэхогенные, темные, участки;
- различная степень отражения при деструктивных изменениях в тканях объекта дает изображение неоднородной (негомогенной) структуры;
- здоровые не измененные ткани выглядят на снимке УЗИ как однородная (гомогенная структура).
Что лучше — УЗИ или рентген?
Стандартной формой обследования колена до сих пор является рентгенография, так как она может дать наглядную общую информацию о костных структурах коленного сустава (КС). Поэтому если пациент придет к врачу с жалобой на колено, тот первоначально отправит его сделать рентген.
Обычно рентген назначают:
- при травмах (переломах надколенника, внутрисуставных переломах и вывихах колена);
- артрозе (с целью характеристики межсуставной щели, наличия остеофитов и деформирующих изменений субхондральной кости и определения на этом основании степени патологии);
- подагре;
- врожденных патологиях;
- опухолях костей, (например, остеоме, остеосаркоме),
- других заболеваний костных твердых структур колена.
Но зафиксировать все повреждения мягких тканей, воспалительные процессы, состояние хрящей рентген в полной мере не может, поэтому доктор может предложить больному дополнительно пройти еще и УЗИ.
Возможности УЗИ коленного сустава: что оно показывает
В отличие от рентгена, УЗИ имеет больше возможностей:
- Оно не только устанавливает дегенеративное заболевание (гонартроз), но и оценивает степень дистрофии хряща, равномерность костных слоев, позволяя произвести диагностику артроза на самой ранней стадии, что не по силам рентгенографии, которая не видит хрящи — на снимке они просто прозрачны.
- УЗИ может заметить скопление жидкости в колене:
- оно покажет избыток синовии и крови в капсуле;
- наличие жидкости в многочисленных карманах и заворотах суставной сумки;
- бурсит коленных сумок;
- кисту Бейкера в задней подколенной области.
- Ультразвуковое исследование даст возможность:
- проанализировать состав жидкости (наличие инородных тел в ней, волокон и сгустков);
- определить по структуре синовиальной оболочки, далеко ли зашел процесс (при хроническом синовите с.о. капсулы утолщается и разрастается, сама капсула выглядит увеличенной, растянутой из-за постоянного гидрартроза).
- При артрите колена (гоните) часто наблюдаются контрактуры мышечных волокон, оссификация связок и сухожилий — и это также можно выявить при помощи УЗИ.
- Используя УЗИ в разных проекциях можно детально показать масштаб травмы колена, увидев, какие мениски или связки и в каких местах повреждены.
- Дополнительные возможности:
- допплерографию сосудов колена;
- контроль за проведением пункции;
- диагностика хондромаляции надколенника;
- исследование опухолей, например, хондром.
На снимке: УЗИ показало хрящевые разрастания на колене:
Как проходит сеанс УЗИ
Исследование при помощи ультразвука удобно тем, что проводится быстро и легко, не требуя никакой особой подготовки.
- Больной ложится на кушетку и обнажает область колена.
- Далее врач, проводящий исследование, смазывает гелем поверхность колена для лучшего контакта между датчиком и телом.
- Сеанс УЗИ проводится с частотой волн от 5 до 7−8 МГц.
- Выбираются различные позиции колена и проекции, в зависимости от того, какие мышцы, мениски и сумки обследуются:
- так, при обследовании медиального мениска и большеберцовой связки датчик ведут по внутренней стороне колена;
- при обследовании латерального мениска и малоберцовой связки — по внешней,
- для диагностики передних мышц, надколенной и подколенной сумок — по передней;
- для выявления кисты Бейкера исследуется задняя коленная ямка и область лодыжки.
Когда нужны другие обследования, кроме УЗИ
Конечно, обследование нельзя ограничивать одним лишь УЗИ. Может понадобиться и другая диагностика, в том числе и лабораторная, если будет, например, установлен гонит. Аппарат может лишь констатировать сам факт воспалительного процесса коленного сустава, но определить его природу (инфекционную, ревматическую, аллергическую или реактивную) не в силах.
Также возникает порой необходимость проведения более детальной, точной диагностики, в особенности при сложных сочетанных травмах (например, повреждениях медиального мениска и коллатеральной большеберцовой связки). Для спортсменов же крайне важна упреждающая диагностика, которая на микроуровне может заметить начинающийся износ мышц, менисков, чтобы предотвратить более серьезную травму, которая может отразиться на их спортивной карьере. И тогда, возможно, перед этими людьми может встать вопрос о другом альтернативном способе обследования.
Что предпочтительней УЗИ, МРТ или рентген коленного сустава
О рентгене и ультразвуке мы уже поговорили, сравнив их преимущества и недостатки.
В отношении магнитно-резонансной томографии мнение врачей однозначно:
- МРТ — это вторичное обследование, которое порой необходимо для детализации. До него уже должны быть проведены рентген или УЗИ и установлена локализация и общий характер патологии.
- Учитывая суть метода, основывающегося на колебаниях ядер водорода, МРТ лучше применять для диагностики мягких тканей, в которых больше воды, в частности менисков или связок.
Преимущество УЗИ перед рентгеном и МРТ
- УЗИ коленного сустава — сравнительно доступное и дешевое исследование (его стоимость от 600 до 1500 р.)
- Дешевле ультразвукового обследования только рентген, но рентгеновские лучи вредны для человека, и поэтому проводить рентгенографию часто нельзя.
- УЗИ совершенно безопасно, проводить его можно сколь угодно часто, и при этом это очень информативное исследование, обладающее рядом преимуществ.
- МРТ — безопасное и самое точное обследование, но его минус — дороговизна (стоимость превышает 3000 р.)
Какую именно диагностику лучше проводить, должен подсказать больному сам лечащий врач.
Оценка статьи:
Загрузка…

Современная диагностика довольно расширила возможности исследований суставов, благодаря появлению новых неинвазивных методов визуализации. Но для пациентов, мало знакомых с особенностями медицинских технологий, тяжело разобраться, почему назначается определенный вид диагностики, тем более каждый из них значительно отличается по цене. Поэтому лучше заранее узнать, что лучше для диагностики определенных заболеваний колена: МРТ или КТ. А может можно, вообще обойтись обычным рентгеном или УЗИ?
Основные отличия: принципы диагностики
На первый взгляд, КТ и МРТ колена идентичны. Так ошибочно рассуждают люди, которые далеки от медицины. В заблуждение вводит наличие в названии методов диагностики слова «томография», что фактически является послойным срезом обследуемых тканей с выведением отсканированных данных на монитор. На этом сходство МРТ и КТ коленного сустава заканчиваются.
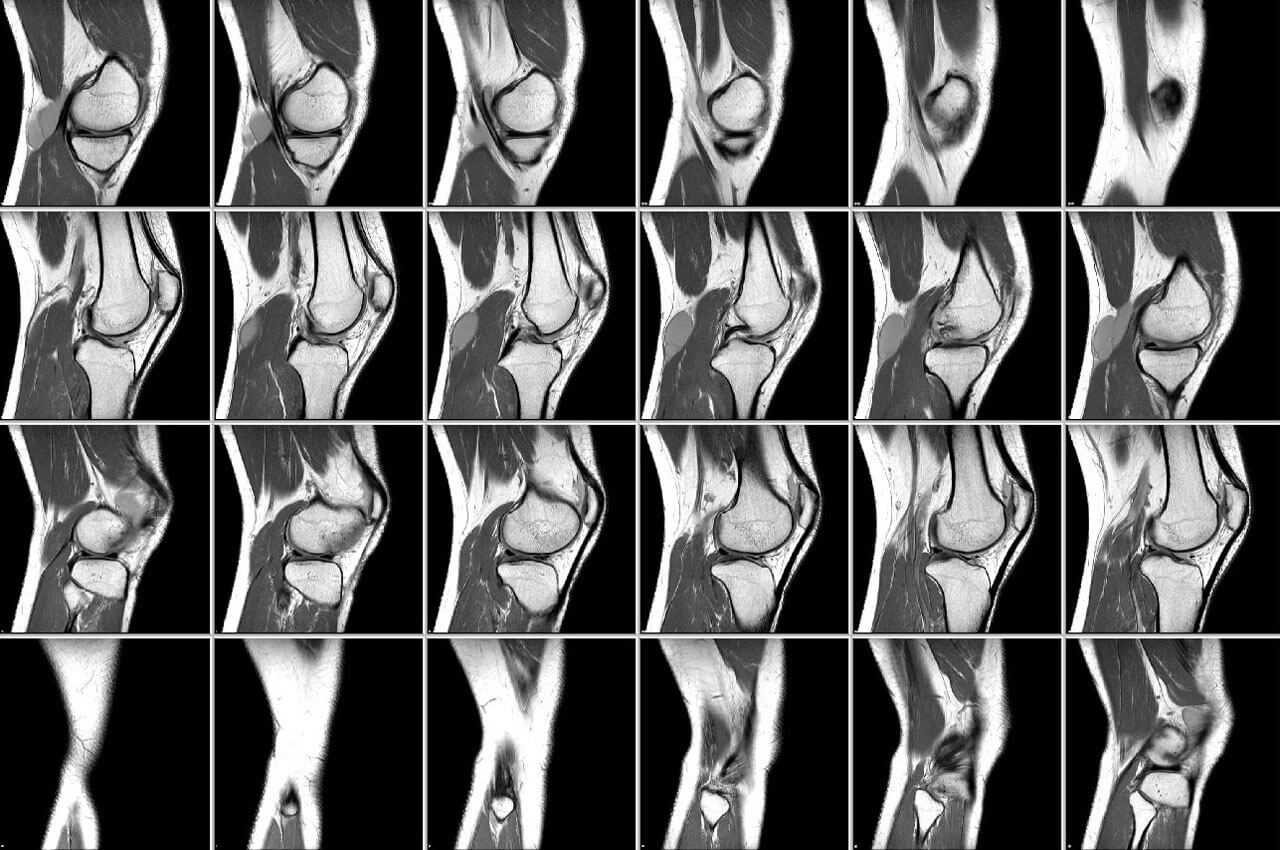 МРТ диагностика основана на действии ядерно-магнитного резонанса. Когда осуществляется магнитно резонансная томография коленного сустава, организм подвергается электромагнитному воздействию, в результате чего меняется положение атомов водорода. Этот эффект фиксируется аппаратом, который преображает полученные импульсы в трехмерное изображение.
МРТ диагностика основана на действии ядерно-магнитного резонанса. Когда осуществляется магнитно резонансная томография коленного сустава, организм подвергается электромагнитному воздействию, в результате чего меняется положение атомов водорода. Этот эффект фиксируется аппаратом, который преображает полученные импульсы в трехмерное изображение.
В основе КТ коленного сустава лежит рентгеновское излучение, которое поглощается тканями в зависимости от их плотности. Фактически, такая диагностика является современной разновидностью рентгена. Но способы сбора данных и их обработки существенно отличаются.
Исследуемая область сканируется послойно. Ткани под воздействием пучка рентгеновских лучей по-разному реагируют на облучение. Эти данные фиксируются высокоточным оборудованием, благодаря чему получается трехмерное изображение.
Если говорить о воздействии на организм, то при проведении КТ требуется значительная лучевая нагрузка. Поэтому часто проводить такое исследование не рекомендуется.
Однако время диагностики при КТ коленного сустава не превышает 10–60 секунд, тогда как для проведения МРТ человеку приходится проводить в замкнутом аппарате до 20 минут, сохраняя неподвижность. Поэтому в педиатрии, чтобы сделать МРТ коленного сустава ребенку приходится прибегать к наркозу. Хотя для детей целесообразнее делать УЗИ.
Конечно, для пациентов с клаустрофобией лучше отказаться от такого метода обследования. В таких случаях выбор останавливают на УЗИ.
Что показывают исследования?
Проведение МРТ целесообразно для определения состояния мягких тканей. Такое исследование отчетливо показывает изменения в суставе, что помогает в диагностике болезни или повреждения.
Благодаря проведению МРТ можно увидеть:
- Изменения, произошедшие с костями. На снимках отображаются костные наросты, остеофиты, отломки, опухоли,
 нарушения целостности. Трехмерное изображение позволяет отследить и величину, и направление повреждений.
нарушения целостности. Трехмерное изображение позволяет отследить и величину, и направление повреждений. - Все патологии, связанные с менисками. Фактически это единственная диагностика, которая детально визуализирует трещины и разрывы, отрывы и микроповреждения хряща.
- Состояние связочных структур. Поэтому для диагностики таких заболеваний как бурсит, синовит, воспаление или разрывов связок, сухожилий лучше делать именно МРТ.
Целесообразность проведения такого дорогостоящего обследования определяет доктор. Ведь в некоторых случаях, действительно можно обойтись проведением УЗИ. Конечно, магнитная томография более детально фиксирует структуру сустава. К тому же все данные записываются на диск, и расшифровку может сделать не только врач, проводивший исследование, но и другие медики. Тогда как при проведении УЗИ выводы делаются, основываясь на субъективном мнении доктора, проводившего диагностику.
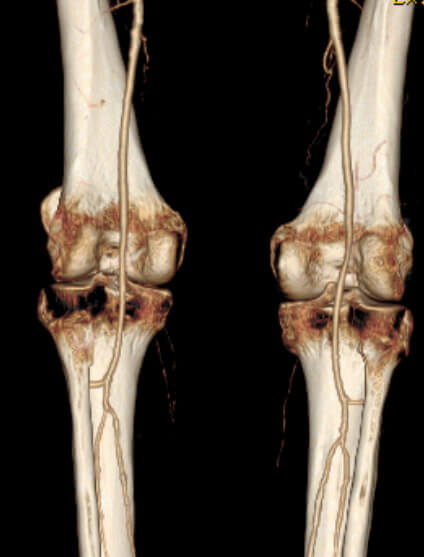
Компьютерная томография коленного сустава позволяет получить трехмерную модель обследуемой области и изображения срезов. Такая диагностика назначается, когда требуется оценить изменения костных структур.
Благодаря КТ коленного сустава можно определить наличие:
- переломов, вывихов, трещин, отломков костей;
- врожденной болезни;
- уплотнений, остеофитов, неровностей, наростов;
- величины суставной щели;
- костных опухолей;
- крови или выпота в полостях.
Часто КТ проводится для подтверждения предварительного диагноза, поставленного после УЗИ или рентгена. Фактически КТ можно назвать современным рентгеном с более широким спектром возможностей.
Все данные компьютерной томографии можно получить как в виде знакомых для всех снимков, так и в виде записи на диске. Поэтому сделать расшифровку полученных результатов может любой врач, знакомый с анатомией колена.
Противопоказания
Компьютерная томография коленного сустава связана с большой дозой радиационного облучения. Поэтому такой метод диагностики противопоказан беременным женщинам, а также в период лактации. При возможности стараются избегать такого обследования в педиатрии. Детям рекомендуют делать УЗИ, а, если нужно увидеть костные ткани, прибегают к проведению рентгена.
Для проведения МРТ также существует ряд ограничений. Запрещено исследование:
- при наличии металлических элементов, как на теле, так и внутри организма;
- если у пациента вживлены в организм электронные приборы;
- когда пациент страдает клаустрофобией (исключением являются открытые аппараты);
- если у пациента имеются болезни, при которых невозможно находиться в однотипном положении довольно долго;
- при избыточном весе, превышающем 150 кг.
К тому же до сих пор до конца не изучено реальное воздействие магнитного поля на организм. И хотя большинство медиков утверждают, что МРТ абсолютно безопасно для организма, как фактически отражается такое воздействие на состоянии здоровья однозначно сказать затруднительно.
Видео
Видео — Противопоказания к проведению МРТ.

Какие обследования лучше: МРТ или КТ?
Ставить вопрос таким образом при выборе методов диагностики не совсем корректно. Не возможно категорически отвергнуть один вид диагностики, порекомендовав другой.
Фактически и МРТ, и КТ, также как и УЗИ, преследует свои цели. Эти методы диагностики являются дополняющими друг друга.
Коленный сустав состоит как из мягких, так и из костных структур. Поэтому для детальной диагностики может потребоваться и два вида обследования. Конечно, при выборе метода ориентируются не только на целесообразность, но и на цену, возможности пациента, наличие противопоказаний.
Но в идеальном варианте для начальной диагностики проводится УЗИ или рентген, после чего уточняют диагноз при помощи проведения КТ или МРТ.
Главное для пациента запомнить, что МРТ лучше проводить для визуализации мягких тканей, а КТ – костных. Но, ни в коем случае, не отказываться от проведения высокоточной диагностики.
Похожие статьи
Отек колена: почему он возникает и как его лечить

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Опухшее колено доставляет много неприятностей. Припухлость в районе колена может быть вызвана:
- травмой;
- обострением артрита (воспаления сустава).
Воспалительный процесс в суставе может быть запущен:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- инфекцией;
- аллергией.
Переохлаждение является дополнительным фактором, ухудшающим состояние травмированного колена.
В качестве первой помощи при возникновении отечности в области колена необходимо сделать следующее:
- наложить тугую повязку на пораженное место, чтобы ограничить его подвижность;
- принять болеутоляющее средство, если на него нет аллергии.
Достаточно легко определить отечное состояние колена, вызванное травмой. Если отек не связан с травмой, для выяснения причины заболевания необходимо обратиться в медицинское учреждение и обследоваться. При этом используют такие методы, как:
- рентгеноскопическое исследование (не делается при повреждениях мягких тканей);
- артроскопия, при которой исследуется внутреннее состояние сустава;
- томография (МРТ);
- электроренгенография;
- анализ крови;
- пункция сустава.
Пункция сустава — процедура достаточно болезненная, но с большой долей вероятности позволяет отличить аллергический артрит от инфекционного артрита. В зависимости от типа заболевания назначается лечение.
Отек, вызванный травмой
Наиболее часто в повседневной жизни приходится сталкиваться с повреждением колена, вызванного спортивной или бытовой травмой.
Травмы коленного сустава бывают следующих типов:
- ушибы;
- вывихи;
- разрыв связок;
- повреждение мениска.
Как отличить серьезную травму от ушиба
При повреждении мениска ощущается резкая боль при попытке разогнуть ногу в колене.
Если повреждены связки, голень становится подвижной.
При вывихе колено выглядит деформированным.
Как вылечить колено после травмы

Если боли в колене сильные, следует применять болеутоляющие средства (аспирин, парацетамол, ибупрофен) и пользоваться при ходьбе тростью.
При простом ушибе достаточно наложить давящую повязку и применять комплекс восстановительных процедур.
Если диагностирован вывих, необходимо сначала вправить сустав, а далее применять процедуры как при обычном ушибе.
При разрыве связок и повреждении мениска необходимо хирургическое вмешательство. Назначаются противовоспалительные препараты и антибиотики. Для снятия отека и восстановления двигательной активности сустава обычно используются следующие процедуры:
- питание, содержащее витамины и аминокислоты;
- ванночка из трав;
- теплый компресс из отвара трав;
- массаж с использованием специальных мазей и гелей на основе трав.
Рекомендуется использовать травы, активизирующие обменные процессы в поврежденных тканях:
можжевельник;
- сабельник;
- пихта;
- мята;
- эвкалипт;
- хмель.
Хорошо помогают снять отек мази, подобные Троксевазину. Примочки из глины помогут справиться с легкими припухлостями.
Если травму не вылечить до конца, может развиться бурсит, разновидность артрита. При этом наблюдается воспаление околосуставной сумки.
Симптомы бурсита
Колено на ощупь горячее и болезненное, под кожей нащупываются уплотненные комочки. Иногда полностью нарушается способность передвигаться.
Как лечить посттравматический артрит
Лечение обычно занимает больше недели и состоит из:
- приема противовоспалительных препаратов;
- приема обезболивающих препаратов;
- обездвиживания коленного сустава;
- применения тепловых процедур.
Иногда требуется хирургическое вмешательство.
Лечение необходимо проводить до исчезновения всех симптомов заболевания, иначе придется иметь дело с хроническим бурситом.
Отек, вызванный укусом насекомого
С некоторой натяжкой к травме можно отнести отек в области коленного сустава, вызванный укусом насекомого. В этом случае следует принять стандартные меры:
- удалить жало;
- промыть ранку при помощи хозяйственного мыла;
- чтобы уменьшить зуд и боль, приложить лед или смочить место укуса раствором пищевой соды;
- принять антигистаминные препараты.
Инфекционный артрит
Инфекционный артрит может быть:
- первичным, инфекция заносится при травме колена;
- вторичным, инфекция попадает в сустав в результате общего заболевания организма.

Артрит бывает острым и хроническим. Острый артрит проявляется резким покраснением колена, может подняться температура тела. Нога находится в полусогнутом положении, ее больно разгибать. При хроническом артрите симптомы несколько сглажены.
Как лечить инфекционный артрит
Для лечения инфекционного артрита следует провести ряд обязательных процедур:
- необходимо обратиться в медицинское учреждение, сделать анализы и подобрать соответствующие антибиотики.
- наложить гипсовую повязку, чтобы обездвижить сустав;
- провести полный курс лечения антибиотиками, чтобы уничтожить инфекцию, вызывающую воспаление;
- применять обезболивающие и противовоспалительные препараты;
- применять препараты, повышающие сопротивляемость организма.
Лечение острого инфекционного артрита проводится только в больничных условиях.
Аллергический артрит
Аллергический артрит, его также называют полиартритом, возникает при попадании в организм вещества, вызывающего аллергическую реакцию. Отечное состояние колена сопровождается типичными аллергическими реакциями – крапивницей, тошнотой, бронхоспазмом и так далее.
Как правило, воспалительные явления в колене достаточно быстро проходят и не требуют применения восстановительных процедур, описанных выше.
Как лечить аллергический артрит
Для лечения используют антигистаминные препараты (димедрол, супрастин) и хлорид кальция. В особо тяжелых случаях применяют кортикостероиды.
Если вас беспокоит ушибленное колено, рекомендуем обратиться к врачу, чтобы исключить вероятность разрыва связок или повреждения мениска.
Если у вас опухло колено и вы уверены, что отек не связан напрямую с травмой, обязательно обращайтесь к врачу. Вовремя поставленный диагноз позволит правильно подобрать лечение, чтобы заболевание не превратилось в хроническую болезнь.

Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу “Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе” и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
При помощи суставов любой человек может перемещаться в пространстве, есть у них и свои болезни. Но наиболее сложно устроенным является коленный сустав, именно он часто страдает, не давая человеку полноценно жить. Но чтобы понять, какая именно составляющая вышла из строя в результате болезни, нужно знать, как устроен сустав, чем иннервируется и кровоснабжается. И для этого совсем не обязательно поступать в медицинский университет, штудировать книги по анатомии.
Широкому кругу лиц анатомия коленного сустава покажется сложной, однако это не совсем так. Главное, понять, что каждый элемент несет свою функцию, с ним могут быть связаны некоторые болезни. Остается только приступить к описанию того, из чего состоит колено человека.
Кости — основа всего
Опорой любого сустава являются кости, именно с них начинается формирование сустава, как такового. Но одних костей мало, однако об этом несколько позже. В образовании колен участвуют три кости, наиболее массивная – бедро, оно опирается на большую берцовую кость и спереди прикрыто надколенником. Надколенник по своему строению, функциям — структура поистине уникальная. В организме человека это наибольшая из сесамовидных костей, при помощи надколенника происходит формирование рычага. Сухожилия оплетают такие образования, которые ни с чем не соединяются.
Сверху коленный сустав формируется бедром, которое имеет две возвышенности. Каждая возвышенность округлой формы, все вместе они напоминают шар на конце кости – это мыщелки, которые сверху покрываются хрящом. По передней поверхности кости располагается желоб, именно по нему происходит скольжение надколенника.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Большая берцовая кость также имеет свою суставную поверхность, только она носит название плато. Состоит оно с двух половин, наружной и внутренней, разделенных специальным образованием или межмыщелковым возвышением.
У человека коленный сустав исключает участие малой берцовой кости, она располагается в области голени и непосредственно участвует в формировании голеностопного сустава.
Любой конец кости покрыт хрящом, за счет него обеспечивается нормальное скольжение костей. В колене толщина прокладки хряща равна не более 6 миллиметров. Поверхность гладкая, белесоватого цвета, блестит при свете, а на ощупь твердая. Во время движения поверхность смягчает движения. Дополнительно хрящ амортизирует движения во время их совершения.
Капсула колена
Капсула колена является оболочкой, которая крепится к костям, ограничивая полость коленного сустава от окружающих его тканей. Проходит она по краю суставной поверхности, в некоторых местах отступая на определенное расстояние. По наружной поверхности капсула плотная, а с внутренней стороны она гладкая, выстлана синовиальной мембраной. За счет наружной оболочки капсула обеспечивается плотностью и выносливостью. Внутренняя оболочка выделяет синовиальную жидкость, участвующую в смазывании, питании сустава. Жидкость предотвращает стирание хрящевой прослойки, а также воспалительный процесс в результате трения.
Мышечно-связочный аппарат
Одних костей для функционирования у человека маловато. Чтобы обеспечить полноценный объем движений, коленный сустав имеет систему связок и мышц.  Связки представляют собой образования, плотные на ощупь, состоящие из соединительной ткани. Задача их состоит в том, чтобы зафиксировать концы костей человека. Дополнительно за счет связок укрепляется капсула, они препятствуют боковым движениям.
Связки представляют собой образования, плотные на ощупь, состоящие из соединительной ткани. Задача их состоит в том, чтобы зафиксировать концы костей человека. Дополнительно за счет связок укрепляется капсула, они препятствуют боковым движениям.
В полости колена есть также связки, которые, подобно тяжам, удерживают его в стабильном положении. Суть передней и задней крестообразных связок — ограничить подвижность вперед и назад. Передняя крестообразная связка позволяет удержать большую берцовую кость, чтобы она не смещалась вперед по отношению к бедренной. Задняя крестообразная связка препятствует смещению назад.
Без связок или при их болезни сустав не может полноценно функционировать, именно они обеспечивают стабильность. По бокам от колена есть также группа связок, которые носят название коллатеральных или боковых, они могут быть наружными или внутренними, с их помощью коленный сустав укрепляется дополнительно.
Еще в суставе есть мениски, которые играют роль прокладки между основными костями, устраняя несоответствие их суставных поверхностей. Также они увеличивают площадь суставной поверхности, равномерно распределяют вес человека.
Чтобы понять их функцию, можно привести один пр остой пример: вот достаточно представить шар, находящийся на ровной плоскости, с ним можно сравнить суставной конец бедренной кости человека. Поверхность сравнивается с плато, на котором лежит мениск. В свою очередь, если положить кусок ткани, то шар катиться не будет по поверхности, а будет лежать более устойчиво, ту же роль выполняет мениск. Когда коленный сустав травмирован, а мениск поврежден, то есть риск изменений суставных поверхностей, подобное происходит и в результате болезни.
остой пример: вот достаточно представить шар, находящийся на ровной плоскости, с ним можно сравнить суставной конец бедренной кости человека. Поверхность сравнивается с плато, на котором лежит мениск. В свою очередь, если положить кусок ткани, то шар катиться не будет по поверхности, а будет лежать более устойчиво, ту же роль выполняет мениск. Когда коленный сустав травмирован, а мениск поврежден, то есть риск изменений суставных поверхностей, подобное происходит и в результате болезни.
Мышечный каркас
Мышцы обеспечивают полноценные движения коленного сустава, приводя его в состояние активности. Группа мышц, ответственная за разгибание, располагается по передней поверхности. Во время сокращения этой группы мышц нога в колене разгибается, за счет них есть возможность ходить. В основном мышцы-разгибатели представлены четырехглавой.
Мышцы, отвечающие за сгибание, располагаются по задней поверхности, а также в области самого коленного сустава. Во время сокращения этих мышц смещается мениск, колено сгибается.
Дополнительные образования
Помимо связок, коленный сустав содержит в своем составе синовиальные сумки, они дополняют собой строение. По своему строению сумки – это небольшие щелевидные полости, которые, по сути, являются дубликатурой синовиальной оболочки. В полости сумки происходит выработка синовиальной жидкости, которая питает, смазывает мениск, сам сустав.
Есть несколько вариантов сумок:
- Расположенные под кожей, именно они часто поддаются давлению, резкому сгибанию. Находятся подобные сумки на выпуклых поверхностях.
- Подфасциальные располагаются возле мышц.
- Подмышечные же — под толщей мышц.
- Есть подсухожильные сумки, их место расположения понятно из названия.
Появление синовиальных сумок происходит после рождения человека.
С возрастом строение усложняется, образований становится больше. Появляются они в результате давления, таким образом сустав приспосабливается. Строение сумок может быть таково, что с одними коленный сустав сообщается, а с другими нет.
Есть некоторые болезни, которые связаны с сумками, при этом может потребоваться обследование, после него назначается лечение.  После внимательного осмотра проводится пальпация, затем, чтобы подобрать максимально правильное лечение, определяется объем движений в суставе. Зная строение, применяется рентген, пункция полости сустава.
После внимательного осмотра проводится пальпация, затем, чтобы подобрать максимально правильное лечение, определяется объем движений в суставе. Зная строение, применяется рентген, пункция полости сустава.
Болезни сумок
Есть некоторые болезни, которые затрагивают полость сумок, всего их можно выделить две большие группы. Воспалительный процесс называется бурситом, проявляется он припухлостью, повышением температуры тела, лечение требуется незамедлительно. Нарушения приводят к тому, что функция сустава оказывается нарушенной. Лечение направлено на устранение воспалительного процесса и причин. Показаны физиотерапевтические методики, если же в полости сустава скапливается гной, показано оперативное лечение.
Второй патологией считается артрит, он может быть реактивным, острым или хроническим. Вовремя начатое лечение обеспечивает благоприятный прогноз.
Иннервация
Строение любого сустава или части тела невозможно без иннервации, кровоснабжения. Нервы приводят в действие мышцы, благодаря чему сустав двигается.  Строение таково, что иннервация происходит из подколенной ямки сзади, где располагается одноименный нерв, именно он иннервирует все структуры и мышцы. Отходит подколенный нерв от седалищного, далее следуя на стопу и голень.
Строение таково, что иннервация происходит из подколенной ямки сзади, где располагается одноименный нерв, именно он иннервирует все структуры и мышцы. Отходит подколенный нерв от седалищного, далее следуя на стопу и голень.
В подколенной ямке происходит деление на две ветви, одна носит название ма
