Диагностика поражения головного мозга после лучевой терапии и химиотерапии по КТ, МРТа) Терминология:
1. Сокращения:
• Лучевое повреждение (ЛП)
2. Синонимы:
• Изменения, вызванные лучевой терапией (ЛТ), химиотерапией, а также обусловленные лечением изменения
3. Определение:
• Лучевое повреждение (ЛП) может быть острым (во время или вскоре после лучевого воздействия), подострым/ранним отсроченным (обычно до 12 недель после облучения) и поздним (через несколько месяцев после завершения курса лучевой терапии)
• Термин включает собственно лучевое повреждение (отек, артериит), лучевой некроз, лейкоэнцефалопатию, минерализирующую микроангиопатию, некротизирующую лейкоэнцефалопатию, синдром задней обратимой энцефалопатии (СЗОЭ), индуцированные облучением опухоли б) Визуализация: 1. Общие характеристики поражения головного мозга после лучевой терапии и химиотерапии:
• Лучший диагностический критерий:
о Собственно лучевое повреждение: от легкого вазогенного отека до некроза
о Лучевой некроз: негомогенный характер контрастирования очага(ов)
о Лейкоэнцефалопатия: повышение интенсивности сигнала от белого вещества (БВ) на Т2-ВИ, сохранность субкортикальных U-волокон
о Минерализующая ангиопатия: кальцификация базальных ганглиев (БГ), субкортикального БВ, атрофия
о Некротизирующая лейкоэнцефалопатия (НЛЭ): распространенный некроз БВ ± кальцификация
о СЗОЭ: отек субкортикального БВ в бассейне кровоснабжения сосудов задней циркуляции
• Локализация:
о Лучевое повреждение возникает в зоне воздействия
о Перивентрикулярное БВ особенно чувствительно к лучевому воздействию
о Субкортикальные U-волокна и мозолистое тело сохранны 2. КТ признаки поражения головного мозга после лучевой терапии и химиотерапии:
• Бесконтрастная КТ:
о Подострое/раннее отсроченное ЛП: сливные гиподенсные зоны отека в БВ
о Позднее ЛП:единичныелокальные/множественныеочагиснижения плотности в БВ
о Лейкоэнцефалопатия: симметричное снижение плотности БВ
о Минерализирующая микроангиопатия: кальцификация БГ, субкортикального БВ, атрофия о НЛЭ: распространенный некроз БВ, кальцификация
о СЗОЭ: отек субкортикального БВ в бассейне кровоснабжения сосудов задней циркуляции 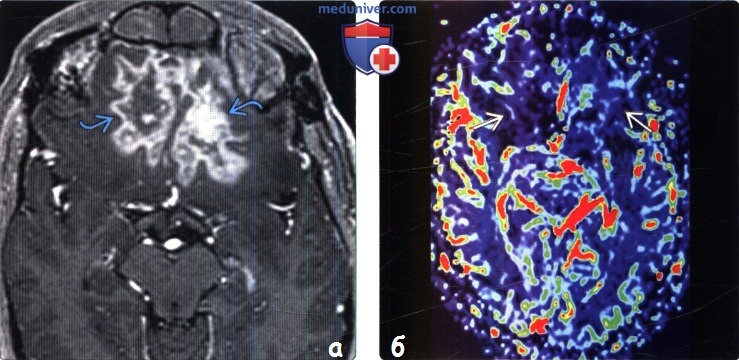
(а) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у пациента, перенесшего лучевую терапию по поводу эстезиобластомы шесть месяцев назад, в нижних отделах лобных долей визуализируются объемные образования с волнообразным характером контрастирования.
(б) Перфузионная МРТ, карта rCBV: у этого же пациента не наблюдается какого-либо значимого увеличения объема мозгового кровотока в области контрастного усиления. Данные признаки характерны для лучевого некроза. Лучевой некроз может развиваться через месяцы или годы после лучевой терапии. В 85% случаев он возникает в течение двух лет.
3. МРТ признаки поражения головного мозга после лучевой терапии и химиотерапии:
• Т1-ВИ:
о Подострое/раннее отсроченное ЛП: гипоинтенсивныйотекпе-ривентрикулярного БВ
о Позднее ЛП: единичные локальные или множественные очаги повышения интенсивности сигнала в БВ
о Лейкоэнцефалопатия: диффузное симметричное снижение интенсивности сигнала от БВ; сохранность субкортикальных U-волокон
о Минерализирующая микроангиопатия: повышение интенсивности сигнала от скорлупы, атрофия
• Т2-ВИ:
о Острое ЛП: обычно нормальная картина или преходящий диффузный отек головного мозга
о Подострое/раннее отсроченное ЛП: единичные локальные или множественные очаги повышения интенсивности сигнала от БВ с признаками отека, демиелинизации: — Сохранность субкортикальных U-волокон и мозолистого тела
о Позднее ЛП: диффузное повреждение или некроз БВ:
— Очаги повышения интенсивности сигнала от БВ, ± гипоинтенсивный ободок
— Масс-эффект и отек
о Лейкоэнцефалопатия: диффузное симметричное повреждение центрального и перивентрикулярного БВ, относительная сохранность субкортикальных U-волокон
о Минерализирующая микроангиопатия: ↓ интенсивность сигнала
о НЛЭ: распространенный некроз БВ
о СЗОЭ: сливные симметричные гиперинтенсивные зоны в субкортикальном БВ ± коре в области бассейна задней циркуляции:
— Характерно поражение затылочных, теменных, задних отделов височных долей, мозжечка
— Лобные доли, БГ, ствол мозга могут быть вовлечены в процесс
• Т2* GRE:
о Индуцированные облучением сосудистые мальформации:
участки «выцветания» изображения, соответствующие отложениям продуктов распада крови
• ДВИ:
о Опухоли при рецидиве имеют более низкие значения ИКД, чем при лучевом некрозе
• Постконтрастные Т1-ВИ:
о Подострое/раннее отсроченное ЛП: ± контрастное усиление фрагментарного характера
о Позднее ЛП: характер контрастирования часто напоминает наблюдающийся в остаточной ткани опухоли/при рецидиве:
— Может наблюдаться контрастирование узлового, линейного, криволинейного характера, по типу «мыльного пузыря» или «швейцарского сыра»
— Возможно наличие множественных поражений, удаленных от места локализации опухоли
о НЛЭ: интенсивное контрастирование, возможен кольцевидный его характер
• МР-спектроскопия: выраженное ↓ пиков метаболитов (NAA, Ото, Сг) ± пика лактата/липидов при лучевом некрозе
• Перфузионная MPT: ↓ rCBV при лучевом некрозе 4. Ангиография:
• Индуцированная облучением васкулопатия: прогрессирующее сужение супраклиноидных частей внутренних сонных артерий и проксимальных отделов сосудов передней циркуляции; может наблюдаться картина, характерная для мойамойа 5. Радионуклидная диагностика:
• ФДГ ПЭТ: при лучевом некрозе наблюдается гипометаболизм
• ОФЭКТ с Th-201: при лучевом некрозе наблюдается гипометаболизм, ↓ захвата радиофармпрепарата 6. Рекомендации по визуализации:
• Совет по протоколу исследования:
о При дифференциальной диагностике между ЛП и рецидивом опухоли проведите МРТ с контрастированием ± МР-спектроскопию, перфузионную МРТ, ПЭТ 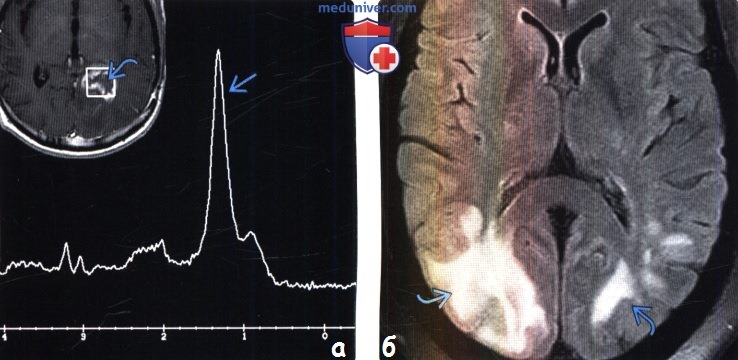
(а) Одновоксельная МР-спектроскопия, ТЕ = 35: у пациента после хирургического удаления метастазов и проведения лучевой терапии в левой теменной доле возникло поражение с некротическим компонентом, накапливающее контраст. Отмечается значительное увеличение пика липидов/лактата и уменьшение пиков других метаболитов.
(б) MPT, FLAIR, аксиальный срез: у пациента, перенесшего трансплантацию почки и находящегося на терапии циклоспорином, визуализируются характерные для СЗОЭ изменения в виде асимметричного отека коры/субкортикального белого вещества затылочных долей.
в) Дифференциальная диагностика поражения головного мозга после лучевой терапии и химиотерапии: 1. Рецидив мультиформной глиобластомы (ГБМ):
• Накапливающее контраст объемное образование с центральным некрозом и масс-эффектом
• ↑ пика Cho, ↓ пика NAA + лактат по данным МР-спектроскопии 2. Метастатическое поражение:
• Характерны множественные очаги поражения, локализующиеся на границе между серым и белым веществом, выраженный отек
• ↑ пика Cho, ↓ пика NAA ± лактат по данным МР-спектроскопии
• Объемное образование с кольцевидным характером контрастного усиления, которое может имитировать лучевой некроз 3. Абсцесс:
• Объемное образование, накапливающее контраст по типу кольца с более тонким краем на уровне желудочка
• Гипоинтенсивный на Т2-ВИ ободок, признаки ограничения диффузии
• При МР-спектроскопии определяются такие метаболиты, как сукцинат, аминокислоты 4. Рассеянный склероз:
• Часто участок контрастирования имеет незамкнутую подковообразную форму, обращенную открытой частью к коре
• Другие поражения типичной локализации, молодой возраст пациентов 5. Сосудистая деменция:
• Инфаркты крупного и малого размеров, поражение БВ
• Обычно пожилые пациенты, наличие клинического диагноза 6. Прогрессирующая мультифокальная лейкоэнцефалопатия:
• Повышение интенсивности сигнала от БВ на Т2-ВИ с вовлечением субкортикальных U-волокон
• Изменения могут пересекать мозолистое тело; контрастирование обычно не наблюдается
• Пациенты с иммуносупрессией 7. Реакция на инородное тело:
• Гранулематозная реакция (на желатиновую губку)
• Может имитировать рецидив опухоли, лучевой некроз 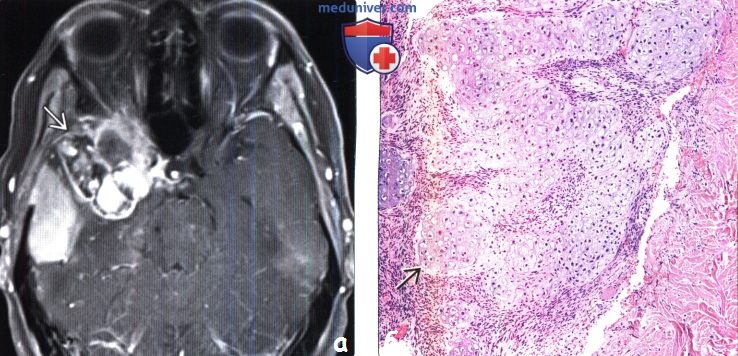
(а) МРТ, постконтрастное Т1 -ВИ, режим подавления сигнала от жира, аксиальный срез: у пациента, перенесшего оперативное и лучевое лечение по поводу менингиомы (I степень злокачественности по классификации ВОЗ [grade I]) в передних отделах средней черепной ямки определяется объемное образование гетерогенной структуры.
(б) Микропрепарат опухоли после ее повторной резекции (у этого же пациента): обнаруживаются элементы хондроскаркомы. Вторичные новообразования наблюдаются у 3-12% пациентов, перенесших курс лучевой терапии. Индуцированные облучением опухоли встречаются редко (в 3-12% случаев) и чаще всего представлены менингиомами (70%), глиомами (20%) или саркомами (10%).
г) Патология: 1. Общие характеристики поражения головного мозга после лучевой терапии и химиотерапии:
• Этиология:
о Индуцированное облучением повреждение сосудов:
— Нарушение проницаемости, повреждение эндотелия и базальной мембраны, ускоренное развитие атеросклероза, формирование телеангиэктазий
о Индуцированная облучением нейротоксичность:
— Повреждение глии и БВ (чувствительность олигодендроцитов >> нейронов)
о Индуцированные облучением опухоли (саркома):
— Более высокий риск у пациентов, которым ЛТ была проведена < 5 лет назад, у пациентов с генетической предрасположенностью (НФ1, ретинобластома), после пересадки костного мозга
о Индуцированные облучением криптогенные сосудистые мальформации: преимущественно капиллярные телеангиэктазии ± каверномы
о Минерализирующая микроангиопатия: часто наблюдается после химио- и лучевой терапии, проявляется через два года после лучевой терапии
о Некротизирующая лейкоэнцефалопатия: сочетание лучевой и химиотерапии, прогрессирующее заболевание
о СЗОЭ: связан со срывом механизмов ауторегуляции мозгового кровотока при резком повышении кровяного давления
о Многие химиотерапевтические вещества оказывают влияние на ЦНС: метотрексат, цитарабин, кармустин, циклофосфамид, цисплатин
о Характер ЛП зависит от общей дозы, размеров зоны воздействия, размера фракции, числа доз/частоты воздействия, адъювантнаой терапии, продолжительности жизни, возраста пациента 2. Стадирование и классификация поражения головного мозга после лучевой терапии и химиотерапии:
• Нейротоксическую реакцию в ответ на лучевую терапию разделяют на острую, раннюю и позднюю отсроченную:
о Острое повреждение: легкий и обратимый вазогенный отек
о Подострое/раннее отсроченное повреждение: отек и демиелинизация
о Позднее повреждение: более тяжелые, необратимые изменения 3. Макроскопические и хирургические особенности:
• Лучевая терапия: изменения в диапазоне от отека до кавитирующего некроза БВ
• Лучевой некроз: коагуляционный некроз преимущественно БВ, может распространяться до глубоких отделов коры 4. Микроскопия:
• Острое лучевое поражение (ЛП): отек БВ вследствие поражения капилляров
• Подострое/раннее отсроченное лучевое поражение (ЛП): вазогенный отек, демиелинизация, периваскулярные лимфоцитарные инфильтраты, глиоз
• Позднее лучевое поражение (ЛП): некроз БВ, демиелинизация. астроцитоз, васкулопатия
• Лучевой некроз: коагуляционный некроз сливного характера, кальцификация, гиалиновое утолщение и фибриноидный некроз стенок сосудов, тромбоз
• Минерализирующая микроангиопатия: гиалиноз и фибриноидный некроз мелких артерий и артериол в сочетании с пролиферацией эндотелия, отложением Са ++ д) Клиническая картина: 1. Проявления поражения головного мозга после лучевой терапии и химиотерапии:
• Наиболее частые признаки/симптомы: о Высоко вариабельны
о Острое ЛП: признаки ↑ внутричерепного давления с головной болью, тошнотой/рвотой и/или изменением психического состояния
о Подострое/раннее отсроченное ЛП: сонливость с усталостью и общей слабостью
о Лучевой некроз: обычно наблюдается через 2-32 месяца после лечения:
— В 85% случаев возникает в течение двух лет 2. Демография:
• Эпидемиология:
о Общая частота лучевого некроза: 3-9%:
— < 5% случаев наблюдаются при дозе излучения в 60 Гр с суточной фракцией 2 Гр
о Новообразования, индуцированные облучением: 3-12%:
— Менингиомы (70%), глиомы (20%), саркомы (10%) 3. Течение и прогноз:
• Более молодой возраст пациента на момент лечения: более неблагоприятный прогноз
• Лучевой некроз — это динамический, часто прогрессирующий и необратимый патофизиологический процесс 4. Лечение поражения головного мозга после лучевой терапии и химиотерапии:
• Биопсия, если данные диагностической визуализации не позволяют дифференцировать опухоль от лучевого некроза
• Оперативное вмешательство при наличии масс-эффекта, отека
• При остром лучевом повреждении возможен ответ на терапию глюкокортикостероидами е) Диагностическая памятка:
1. Обратите внимание:
• Только по морфологическим признакам дифференцировать остаточную ткань/рецидив новообразования от лучевого некроза достаточно сложно
2. Советы по интерпретации изображений:
• МР-спектроскопия, перфузионная МРТ, ПЭТ или ОФЭКТ могут помочь отличить рецидив опухоли от лучевого некроза ж) Список литературы:
1. Nolan CP et al: Neurologic complications of chemotherapy and radiation therapy. Continuum (Minneap Minn). 21(2 Neuro-oncology):429-51, 2015
2. Zhang H etal: Role of magnetic resonance spectroscopy for the differentiation of recurrent glioma from radiation necrosis: a systematic review and meta-analysis. EurJ Radiol. 83(12):2181-9, 2014
3. Reddy К et al: MRI patterns of T1 enhancing radiation necrosis versus tumour recurrence in high-grade gliomas. J Med Imaging Radiat Oncol. 57(3):349-55, 2013
4. Shah R et al: Radiation necrosis in the brain: imaging features and differentiation from tumor recurrence. Radiographics. 32(5)3 343-59, 2012 — Также рекомендуем «Псевдопрогрессирование опухоли головного мозга на МРТ» Редактор: Искандер Милевски. Дата публикации: 30.4.2019 | 
![]()
![]()
![]()
![]()
![]()
![]()

![]()


![]()



