Мрт при черепно мозговой травме
Лучевая диагностика черепно-мозговой травмы (ЧМТ) — признаки на КТ, МРТ
Травма является одной из важнейших причин заболеваемости и смертности в современном мире. Она является ведущей причиной смерти детей и молодых взрослых в Соединенных Штатах, при этом более 50% случаев вызваны ЧМТ.
Компьютерная томография является очень важной методикой в оценке травмы головы, и относится к методам первого выбора. Исследование проводится очень быстро (менее одной минуты). КТ высоко чувствительна к крови и хороша для изучения костей, воздуха (пневмоцефалии) и рентгенологически плотных инородных тел. Для обеспечения максимальных диагностических возможностей томограммы при черепно-мозговой травме должны быть рассмотрены в разных режимах для выявления первых признаков инсульта, оценки паренхимы, крови и кости/воздуха/жира.
а) Признаки перелома черепа на КТ и МРТ. С помощью компьютерной томографии можно диагностировать три типа перелома черепа: линейные, вдавленные и диастатические. Для визуализации линейных переломов и малых трещин используются алгоритмы реконструкции и фильтры. Переломы черепа могут сопровождаться сопутствующей внутричерепными измененями: гематомами, ушибами, пневмоцефалией или наличием инородных тел, которые могут быть так же выявлены с помощью КТ. Если при переломе имеются раны мягких тканей покровов черепа, то он называется «открытым», так как возникает потенциальная связь между внутричерепным пространством и окружающей средой. В противном случае он называется «закрытым».
Ключевые данные визуализации:
— Заметные переломы не требуют пояснений по диагнозу.
— В остальных случаях на нормальных КТ-срезах возможно появление воздуха внутри черепа (пневмоцефалия) или отсутствие воздуха в обычных областях, например, в околоносовых пазухах, сосцевидных ячейках, среднем ухе или наружном слуховом проходе.
— При отсутствии патологических изменений до травмы возможно жидкостное заполнение пространства СМЖ или кровью, менее плотной по сравнению с СМЖ (метод внутреннего жидкостного наполнения).
— Необходим тщательный поиск субдуральной/ эпидуральной гематомы и ушибов мозга.
— При их наличии определить перелом на тонких срезах с использованием специального костного фильтра/ алгоритма реконструкции.
— При этом перелом будет выглядеть в виде линий на кости без кортикального слоя.
— Необходимо дифференцировать их от обычных швов или другой нормальной анатомической структуры (у которых сохранена кортикальная пластинка, в случае сомнений сравнить с противоположной стороной).
— После этого провести поиск сопутствующих повреждений отверстий паренхимы или нарушений нервных путей.
— Обязательно проверить нижнюю челюсть, височно-нижнечелюстной сустав (ВНЧС) и глазницу.
— Для двух последних лучше использовать несколько реконструкций и просматривать их в коронарной, сагиттальной и косой проекции.
б) Признаки эпидуральной гематомы на КТ и МРТ. Эпидуральная гематома (ЭДГ) представляет собой скопление крови между черепом и твердой мозговой оболочкой, как правило, артериального происхождения и редко из вены / синуса ТМО.
Ключевые данные визуализации:
— Двояковыпуклая (чечевицеобразная) масса (скопление) повышенной плотности между костью и мозгом.
— Смещение ткани мозга.
— Ограничена швами, лишь изредка пересекая их.
— Может пересекать среднюю линию.
— Два последних пункта облегчают дифференциальную диагностику с субдуральной гематомой.
— Обычно односторонняя (95%) и супратенториальная (95%), а также связанная с локализацией перелома (90%).
в) Признаки субдуральной гематомы на КТ и МРТ. Субдуральная гематома (СДГ)— скопление крови между твердой мозговой оболочкой и паутинной оболочкой. Чаще всего вызвана разрывом переходных вен (нередко после острых изменений скорости при повреждении паренхимы). Хроническая СДГ может возникать и без травмы или в результате незначительной травмы, особенно у пожилых пациентов.
Ключевые данные визуализации:
— Субдуральная гематома имеет форму полумесяца между костью и мозгом и часто связана с другими поражениями (70%).
— Плотность уменьшается примерно на 1,5 Н/день.
— Может пересекать швы, но не по среднюю линию (не пересекает места прикрепления ТМО).
— Не забыть проверить наличие субдуральной гематомы малого размера у серпа и намета.
— КТ-характеристики гематомы различны в зависимости от продолжительности кровотечения:
— Острейшая СДГ: гетерогенная (40%) или гиперденсная (60%). При гетерогенном варианте гиподенсный сигнал обусловлен ликвором или несвернувшейся кровью (острое кровотечение).
— Острая СДГ (несколько дней): гиперденсная.
— Подострая СДГ (от двух дней до двух недель): изоденсная по отношению к мозгу. При диагностике подострой СДГ необходимо особое внимание, так как ее легко пропустить из-за изоденсного сигнала. Чтобы отличить ее от мозга, необходимо проверить, находится ли серое вещество и борозды в контакте с костью или СМЖ, а граница серого-белого вещества не смещена медиально. В противном случае возможен диагноз подострой СДГ. В случае сомнений внутривенное введение иодинированного контраста поможет определить смещение вен твердой мозговой оболочки и капсулу.
— Хроническая СДГ (от недель до месяцев): может быть однородно гиподенсной, иногда можно увидеть горизонтальную линию, разделяющую гиперденсный объем жидкости (нижний) и гиподенсный (верхний), при хронической СДГ у пациентов при лечении антикоагулянтами или заболеваниями с нарушениями свертываемости крови. Она может выглядеть гетерогенно гипо/изоденсно, с трабекулами и кальцина-тами, а также гетерогенной комбинацией гипо- и гиперденсивных зон при хронической СДГ с рецидивирующим излиянием СМЖ или несвернувшейся крови (острое кровотечение).
— Изменения давности гематомы можно наблюдать и по интенсивности сигнала на МРТ, однако она обычно не используется в чрезвычайных ситуациях, а применение в педиатрии многими авторами ставится под сомнение.
г) Травматическое субарахноидальное кровоизлияние. Субарахноидальное кровоизлияние (САК) — скопление крови между паутинной и мягкой мозговой оболочками головного мозга. САК развивается в большинстве случаев травмы головы от средней до тяжелой степени тяжести как наиболее частой причины.
Ключевые данные визуализации:
— Гиперденсный сигнал в бороздах конвекситальной поверхности головного мозга или (реже) в спинномозговой жидкости цистерн основания головного мозга.
— Обязательно осмотреть межножковую цистерну и затылочные рога.
— Наличие в непосредственной близости от САК переломов и первичных паренхиматозных повреждений головного мозга, таких как ушибы, вместе с анамнезом травмы и расположением САК помогут при дифференциальной диагностике с аневризмой вызванной САК.
д) Первичные паренхиматозные повреждения головного мозга. Первичная травма определяется как повреждение, вызванное прямым воздействием травмирующей силы. Вторичные поражения, как правило, являются следствием первичного. К первичным поражениям относятся: травма скальпа, переломы, внутричерепные кровоизлияния, прямое повреждение сосудов и первичные паренхиматозные повреждения головного мозга. Первичные паренхиматозные повреждения головного мозга могут быть разделены на: диффузное аксональное повреждение, ушибы корковой и субкортикальной локализации, паренхиматозные гематомы.
е) Диффузное аксональное повреждение (ДАП). ДАП представляет собой патологическое повреждение аксонов в результате травмы по механизму ускорения/замедления или вращения. Типичные локализации ДАП находятся на границе серого и белого вещества, в мозолистом теле, дорсолатеральном отделе ствола мозга, своде, базальных ядрах и внутренней капсуле.
Ключевые данные визуализации:
— При легком ДАП данные КТ часто нормальные.
— При КТ может быть выявлен умеренный отек мозга или микрокровоизлияния (20-50%) в местах повреждения или очаговое поражение (10%).
— При нормальной КТ у пациента с неврологическими нарушениями необходимо выполнение МРТ.
— МРТ более чувствительна, чем КТ в выявлении ДАП, которое лучше визуализируются на Т2-взвешенных и FLAIR изображениях в виде множественных четких гиперинтенсивных областей в белом веществе
— На Т2-взвешенных изображениях очаг ДАП будет выглядеть гиподенсным.
ж) Ушибы коры. Ушибы коры являются следствием кровоизлияния в результате удара мозга о череп. В связи с этим они часто встречаются в лобных и височных полюсах, часто связаны с вдавленными переломами черепа и являются наиболее распространенными паренхиматозными поражениями.
Ключевые данные визуализации:
— Данные КТ на ранней стадии могут быть нормальными.
— На неконтрастной КТ ушибы выглядят как гетерогенные гиперденсные области в ткани головного мозга с кровью и отеком.
— Отек более выражен на последующих КТ.
— Наиболее чувствительным методом в диагностике ушибов является МРТ.
з) Паренхиматозные гематомы. Паренхиматозные гематомы вызываются разрывом небольшого паренхиматозного сосуда и не связаны с корковыми ушибами. Они могут возникать через несколько дней после травмы.
Ключевые данные визуализации:
— Гиперденсное скопление крови в белом веществе лобных и височных долей или базальных ядрах.
е) Ушибы субкортикального локализации. Ушибы субкортикальной локализации — еще один вид первичной травмы головного мозга в связи с разрывом проникающих сосудов. Встречаются только при тяжелой травме.
Ключевые данные визуализации:
— Несколько точечных кровоизлияний в базальных ядрах (гиперденсные на неконтрастной КТ).
Эпидуральная гематома (слева), которая возникает в результате разрыва оболочечной артерии,
как правило, на фоне перелома кости черепа, представляет собой скопление артериальной крови
между твердой мозговой оболочкой и внутренней поверхностью черепа.
При субдуральной гематоме (справа) разрыв мостиковых вен между головным мозгом
и верхним сагиттальным синусом приводит к скоплению крови между паутинной и твердой мозговыми оболочками.
— Также рекомендуем «Лучевая диагностика внутричерепного кровоизлияния — признаки на КТ, МРТ»
Оглавление темы «Методы обследования в нейрохирургии»:
- Возможности рентгенографии и компьютерной томографии (КТ) в нейрохирургии
- Возможности магнитно-резонансной томографии (МРТ) в нейрохирургии
- Возможности ангиографии головного мозга в нейрохирургии
- Лучевая диагностика черепно-мозговой травмы (ЧМТ) — признаки на КТ, МРТ
- Лучевая диагностика внутричерепного кровоизлияния — признаки на КТ, МРТ
- Лучевая диагностика ишемического инсульта — признаки на КТ, МРТ
- Лучевая диагностика внутричерепной опухоли — признаки на КТ, МРТ
- Лучевая диагностика гидроцефалии — признаки на КТ, МРТ
- Лучевая диагностика церебрального абсцесса — признаки на КТ, МРТ
- Возможности электроэнцефалографии (ЭЭГ) в нейрохирургии
Источник
Компьютерная томография при черепно-мозговой травме (ЧМТ)
Компьютерная томография (КТ) является визуализационным методом первого выбора при ЧМТ с клиническим подозрением на внутричерепное повреждение. В Европе имеются КТ сканеры во всех крупных центрах, круглосуточно принимающих больных с травмами. Основным преимуществом является быстрое время обработки изображений, особенно у новых поколений мульти-срезовых КТ сканеров, которые позволяют сканировать все тело срезами в 1-3 мм в течение нескольких минут. Другим преимуществом по сравнению с МРТ является то, что они могут выполнять сканирование даже при движениях пациента, что снижает потребность в седации.
Было также показано, что полученные результаты тесно коррелируют с клиническим исходом. Практическая классификация ЧМТ, связанная с КТ, была дана Маршаллом в 1991 г..
Таким образом, КТ головы заменила рентгенографию в большинстве учреждений, поскольку она не только позволяет визуализировать переломы черепа, внутричерепной воздух и инородные тела (как обычная рентгенография), но и паренхиматозные поражения самого мозга, особенно объемные гематомы, требующие срочной эвакуации.
В каждом отдельном центре должен быть установлен специальный протокол сканирования, который необходимо строго соблюдать во всех случаях без исключения, чтобы не пропустить ни одного клинически значимого поражения. В нашем институте мы выполняем КТ с 0,5 мм срезами от затылочного отверстия до вертекса в плоскости параллельной орбито-метальной линии. Возможна реконструкция изображений в различных режимах: для костей, мягких тканей и крови.
Внутривенное введение контрастного вещества, как правило, не показано, но может быть необходимо, если подозревается основное заболевание (например, черепно-мозговая травма вследствие припадка, вызванного внутричерепной опухолью) или заболевания сосудов. Иногда контрастное усиление может быть также показано для обнаружения изоденсной подострой или хронической субдуральной гематомы.
Следует также иметь в виду, что часть пациентов с черепно-мозговыми травмами может иметь дополнительные травмы позвоночника, и их следует исключать в соответствии со стандартизированными протоколами.
В следующих статьях описаны наиболее типичные патологические изменения у пациентов с острыми черепно-мозговыми травмами.


Классификация черепно-мозговой травмы применительно к компьютерной томографии (Marshall et al.)
а) Паренхиматозные повреждения головного мозга на КТ. Паренхиматозные повреждения головного мозга возникают в результате разрыва мелких внутричерепных сосудов. С клинической точки зрения, они классифицируются как одиночные или множественные и описываются с указанием размеров, локализации и масс-эффекта.
1. Ушибы. Корковые ушибы возникают по механизму ускорения-замедления, возникающего на внутренней стороне черепа. Поскольку большинство пациентов получает травму во время движения вперед, основная часть ушибов локализуется в паренхиме мозга, прилежащей к передней или средней черепной ямке, а именно базальной поверхности лобной и теменной долей. В некоторых случаях могут быть обнаружены дополнительные ушибы на противоположной столкновению стороне (по механизму контрудара). Ушибы часто двусторонние и множественные. На КТ они выглядят как локальные гиперденсные зоны и в некоторых (старых) случаях сопровождаются перифокальным отеком.
Как правило, первоначальная КТ не показывает полноту объема повреждения, так как эти ушибы имеют тенденцию к «росту» в течение нескольких следующих часов или дней (до 30% всех случаев). Увеличение объема ушиба часто наблюдается у пациентов с нарушениями свертываемости крови. Поэтому желательно повторить эту процедуру в следующие 4-8 часов или при клиническом ухудшении.
2. Диффузное аксональное повреждение. Диффузное аксональное повреждение (ДАП, синоним — диффузное повреждение белового вещества по механизму сдвига) возникает в результате приложения тяжелой деформирующей силы сдвига во время высокоскоростной травмы. Пациенты находятся в глубокой коме со стволовыми симптомами. Большинство повреждений происходит по средней линии с формированием небольших повреждений в глубоких слоях белого вещества больших полушарий, мозолистом теле и стволе головного мозга. В некоторых случаях выявляется небольшой осадок крови в одном из боковых желудочков, что вызвано разрывом его эпендимы. Полный объем повреждения можно оценить только на МРТ.
3. Подкорковые повреждения серого вещества. Подкорковые повреждения серого вещества иногда (3-5%) находятся в базальных ганглиях и таламусе.
Они, как правило, связаны с неблагоприятным прогнозом. Постулируется механизм повреждения мелких артерий силой сдвига.
4. Травмы ствола мозга. Травмы ствола мозга лучше всего обнаруживать на МРТ, при КТ выявляются только около 10% этих повреждений. Эти тяжелые травмы, как правило, наблюдаются в сочетании с тяжелым диффузным аксональным повреждением. Изолированные травмы ствола мозга составляют менее 1% всех случаев тяжелой травмы головы. Они должны быть дифференцированы от вторичного кровоизлияния в ствол мозга вследствие транстенториального вклинения.
б) Экстрааксиальные гематомы:
1. Эпидуральная гематома.
2. Острая субдуральная гематома.
3. Травматическая внутримозговая гематома.
в) Травматическая пневмоцефалия на КТ. В норме внутричерепное пространство не содержит воздуха. Следовательно, наличие воздуха в мозге, желудочках или субдуральном/эпи-дуральном пространстве на первоначальной КТ указывает на связь внутричерепного пространства с придаточными пазухами носа, сосцевидными ячейками или напрямую с внешней средой. В результате такого рода травм часто встречаются ликворные свищи. Небольшое количество внутричерепного воздуха, как правило, рассасывается и исчезает на последующих КТ. Острая напряженная пневмоцефалия, однако, относится к экстренной ситуации и связана с клапанным механизмом газораспределения, когда из-за лобнобазальных повреждений воздух из полости носа все больше и больше попадает в полость черепа с каждым вздохом пациента.
г) Вторичные повреждения головного мозга на КТ:
1. Дислокационный синдром. Дислокационный синдром головного мозга, вызванный объемным воздействием, приводит к типичным изменениям на КТ, которые должны быть известны каждому нейрохирургу.
Расширение супратенториального патологического объемного образования первоначально вызывает уплощение и исчезновение границ ипсилатеральных корковых борозд с последующей компрессией ипсилатерального желудочка и грыжеобразованием под серпом большого мозга. В результате продолжения этого процесса в конечном счете происходит вклинение миндалин мозжечка в затылочное отверстие и смерть мозга. Все эти особенности масс-эффекта могут быть выявлены на КТ.
— Вклинение поясной извилины иод серп большого мозга. Данный тип вклинения вызывается супратенториальным патологическим образованием, смещающим поясную извилину под серп мозга. В тяжелых случаях такое вклинение может привести к блокированию контралатерального бокового желудочка и гидроцефалии на этой стороне. При таком типе вклинения возникает компрессия ипсилатеральной передней мозговой артерии с последующим развитием инфаркта в соответствующей зоне.
— Нисходящее транстенториальное вклинение. Нисходящее транстенториальное вклинение возникает в результате смещения медиобазальных отделов височной доли в медиальном и нижнем направлении. Типичными результатами КТ являются исчезновение ипсилатеральной перимезенцефальной цистерны и компрессия среднего мозга. В тяжелых случаях этот вид вклинения сам по себе приводит к геморрагическому инфаркту среднего мозга.
— Вклинение миндалин мозжечка. Вклинение миндалин мозжечка происходит либо из-за воздействия инфратенториального образования, либо из-за длительного транстенториального вклинения. Миндалины мозжечка смещаются вниз в большое затылочное отверстие. Это может сопровождаться обструктивной гидроцефалией.
2. Диффузный супратенториальный отек мозга. Диффузный супратенториальный отек мозга может довольно часто встречаться при тяжелых травмах, особенно у молодых пациентов. Исчезновение контуров борозд мозга, сдавление сильвиевой щели и третьего желудочка, а также исчезновение базальных цистерн указывают на повышенное внутричерепное давление. Вся супратенториальная часть выглядит гиподенсной по сравнению с наметом и полушариями мозжечка. Контрастность между белым и серым веществом, как правило, теряется. Эти результаты могут быть обусловлены диффузной травмой, гипоксией или их комбинацией.
3. Гидроцефалия. Открытая гидроцефалия является частой находкой при тяжелой черепно-мозговой травме. Окклюзионная гидроцефалия, напротив, развивается очень редко и обычно наблюдается, если объем (например, внутрижелудочковый сгусток крови) блокирует отток спинномозговой жидкости из желудочков.
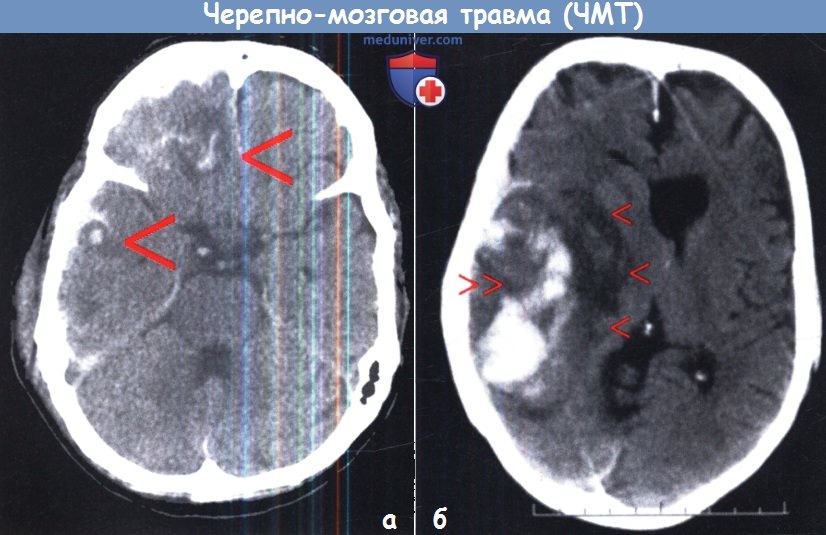
а — Типичные ушибы мозга лобной и височной локализации (стрелки).
б — Геморрагический ушиб правой височной доли (двойная стрелка) с выраженным перифокальным отеком (одинарные стрелки).
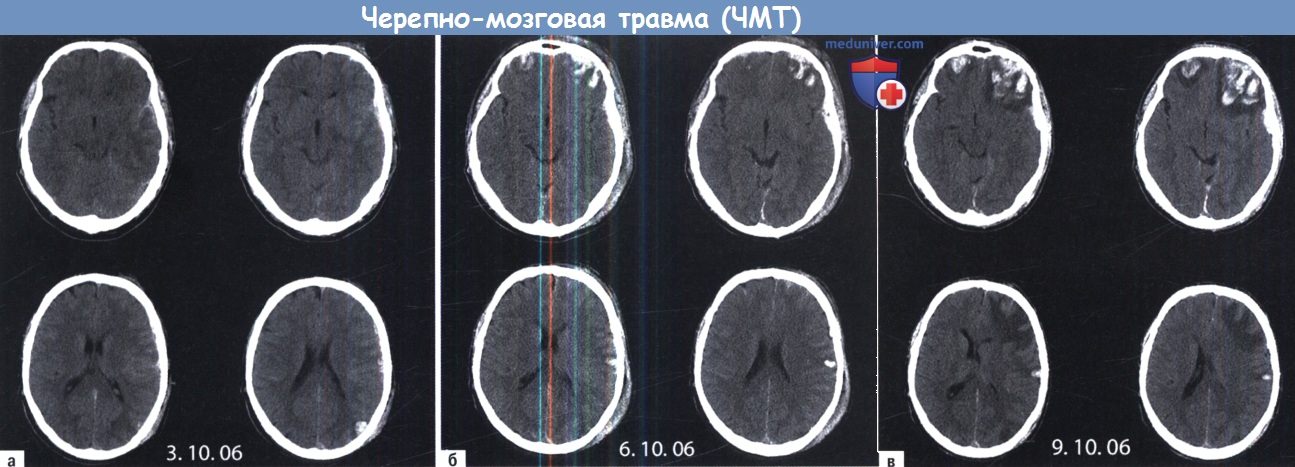
A-В «Растущие» бифронтальные ушибы у 47-летнего алкоголика. Даты проведения исследований указаны на изображениях.
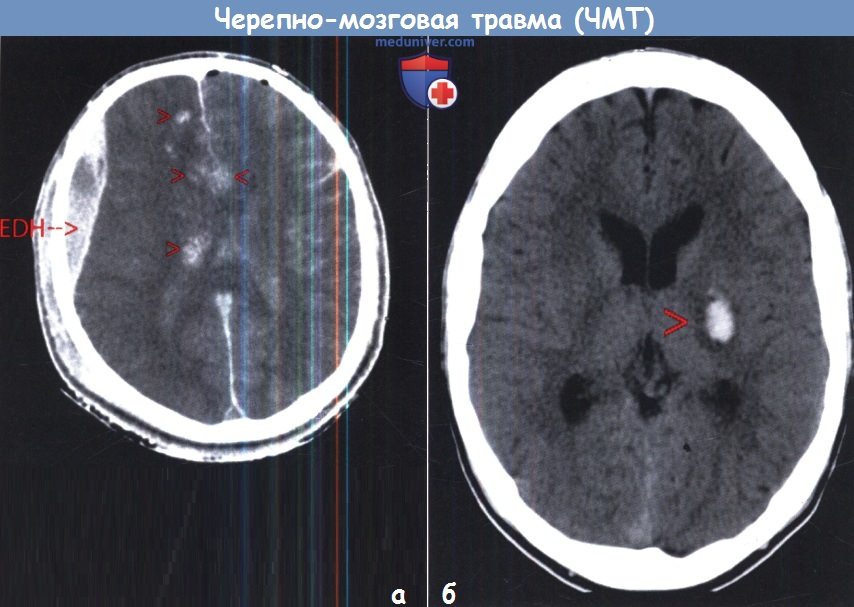
а — Компьютерная томография при диффузном аксональном повреждении.
Многочисленные геморрагические очаги (стрелки), расположенные вдоль средней линии, а также правосторонняя лобновисочная эпидуральная гематома.
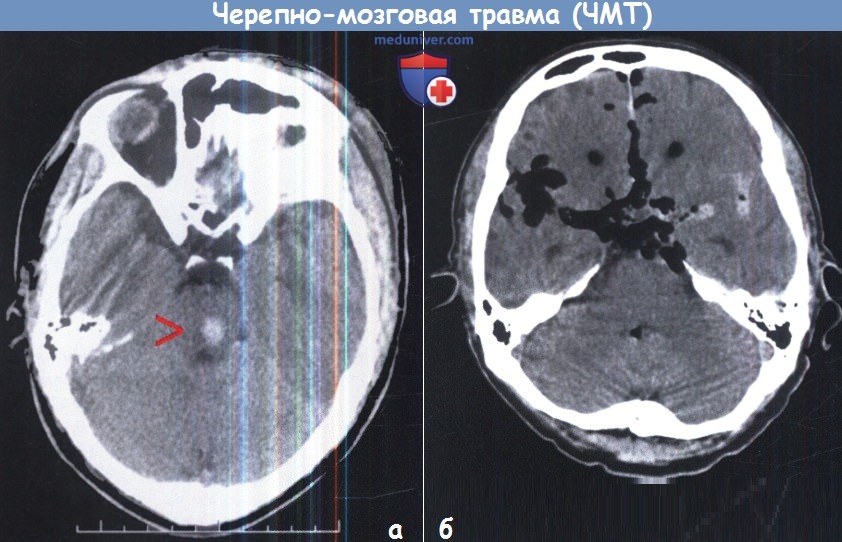
б — Изолированное кровоизлияние в ствол мозга (стрелка) у 12-летней девочки, ШКГ 3 балла. Примечание: травму ствола мозга лучше всего диагностировать с помощью МРТ.

а — Кровоизлияние в таламус (стрелка) у молодого пациента, поступившего в глубокой коме (ШКГ 4 балла).
б — Пневмоцефалия у пожилого пациента с лобно-базальной травмой.
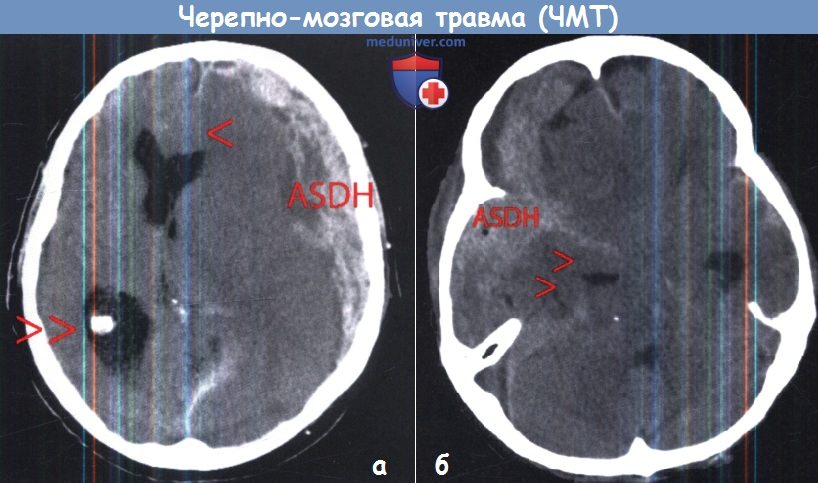
а — Вклинение под серп мозга (одна стрелка), вызывающие гидроцефальное расширение контралатерального желудочка (двойная стрелка) из-за большой острой субдуральной гематомы.
б — Транстенториальное вклинение среднебазального отдела височной доли, вызванное большой острой субдуральной гематомой.
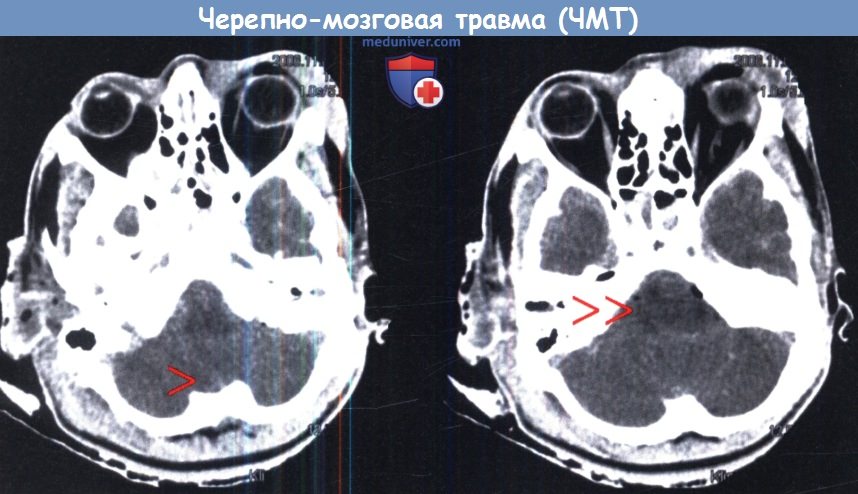
Типичная КТ больного с вклинением миндалин мозжечка {одна стрелка) и компрессией ствола мозга (двойная стрелка).
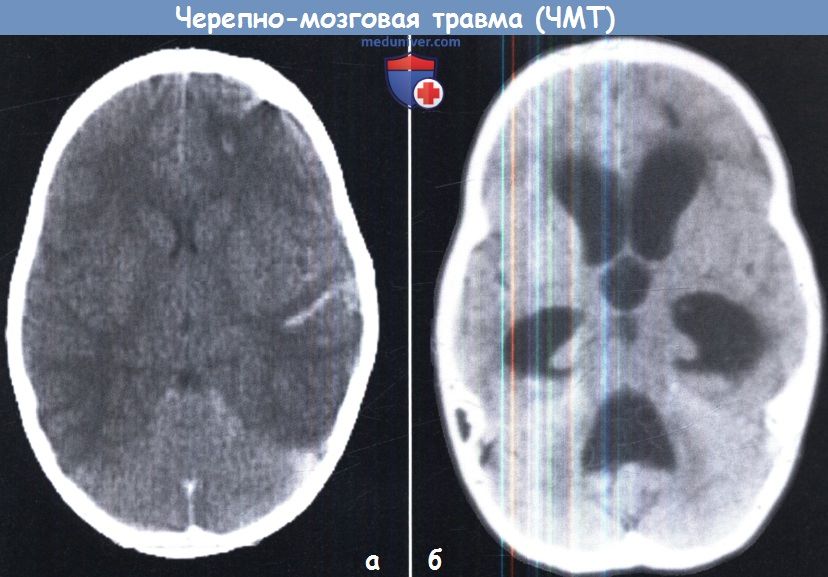
а — Диффузный супратенториальный отек головного мозга у маленького ребенка.
Обратите внимание на гиподенсную супратенториальную часть мозга по сравнению с наметом и инфратенториальным пространством.
б — Острая окклюзионная гидроцефалия у маленького ребенка. Это осложнение развилось в течение 6 часов после первой КТ.
— Также рекомендуем «МРТ, ангиография, рентгенография при черепно-мозговой травме (ЧМТ)»
Оглавление темы «Черепно-мозговая травма (ЧМТ).»:
- История диагностики и лечения травмы головы
- Патофизиология травмы головы (механизмы)
- Европейский стандарт первичной оценки пациента с черепно-мозговой травмой (ЧМТ)
- Компьютерная томография при черепно-мозговой травме (ЧМТ)
- МРТ, ангиография, рентгенография при черепно-мозговой травме (ЧМТ)
- Европейский стандарт лечения черепно-мозговой травмы (ЧМТ)
Источник
