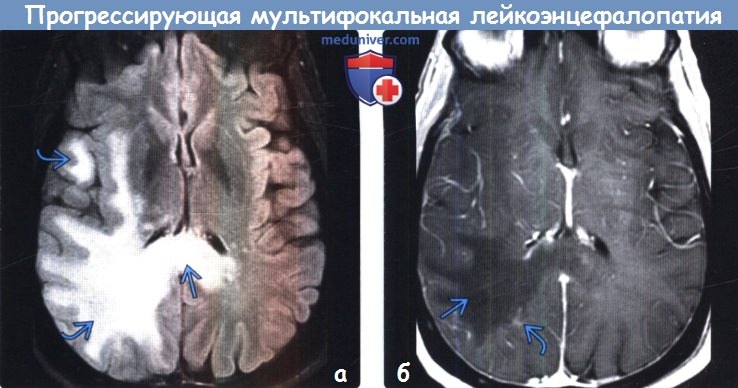
Мрт при прогрессирующей мультифокальной лейкоэнцефалопатии
Диагностика прогрессирующей мультифокальной лейкоэнцефалопатии по МРТа) Терминология: б) Визуализация: 1. Общие характеристики прогрессирующей мультифокальной лейкоэнцефалопатии: 2. Рекомендации по визуализации:
3. МРТ признаки прогрессирующей мультифокальной лейкоэнцефалопатии: в) Дифференциальная диагностика прогрессирующей мультифокальной лейкоэнцефалопатии: г) Патология: 1. Общие характеристики прогрессирующей мультифокальной лейкоэнцефалопатии: 2. Макроскопические и хирургические особенности: 3. Микроскопия:
д) Клиническая картина: 1. Проявления прогрессирующей мультифокальной лейкоэнцефалопатии: 2. Демография: 3. Течение и прогноз: е) Диагностическая памятка. Рекомендации по визуализации: ж) Список литературы: — Также рекомендуем «Воспалительный синдром восстановления иммунитета (ВСВИ) на МРТ головного мозга» Редактор: Искандер Милевски. Дата публикации: 18.4.2019 |
Медицинский термин «лейкоэнцефалопатия» применяется для определения группы заболеваний, сопровождающихся поражением белого вещества и ряда глубоких структур головного мозга. Быстрое прогрессирование приводит к формированию старческого слабоумия.
У детей встречаются сосудистые разновидности, врожденные формы с длительным хроническим течением. Сроки выживаемости при этом типе больше по сравнению с многоочаговым аналогом.
МР-снимок сосудистой лейкоэнцефалопатии
Для отличия патологии от ряда других нейродегенеративных болезней с аналогичными клиническими симптомами разработана классификация по МКБ 10, где четко выделяют формы нозологии.
Что такое лейкоэнцефалопатия головного мозга
Поражение белого вещества мозга обуславливается в большинстве случаев вирусами. Сосудистая, дисциркуляторная формы обусловлены нарушением кровоснабжения определенного участка головного мозга. Хроническая ишемия обуславливает необратимые изменения.
Клинические симптомы болезни чаще возникают при поражении папилломавирусами. Вероятность нозологии у пациентов с ВИЧ менее 6%.
Формы сосудистого генеза прогрессируют медленно. Хроническое течение заболевания характеризуется постепенным необратимым поражением ткани. Легкая ишемия провоцирует образование небольших некротических участков. Диффузное расположение приводит к неврологическим расстройствам.
Виды лейкоэнцефалопатии
Самой малоопасной формой является очаговая. Формируется хроническими воспалительными процессами сосудистого генеза. Недостаток микроциркуляции определенного отдела мозга провоцирует гипоксию, нехватку кислорода. Гибель зон белого вещества развивается несколько лет.
Агрессивнее протекают морфологические изменения при гипертонической болезни. Увеличение внутричерепного давления обуславливает разрывы мелких капилляров с участками некроза мозговой паренхимы. Разновидность медицинским языком называется «дисциркулярная энцефалопатия». Появляется у людей старше 55 лет.
Прогрессирующая мультифокальная лейкоэнцефалопатия имеет агрессивное течение. Люди при патологии живут не более 5 лет. Летальные исходы связаны с обширными инфарктами, инсультами.
Классификация видов лейкоэнцефалопатии по МКБ 10
Прогрессирующий вид сосудистого генеза (болезнь Бинсвангера) кодируется символами «I67.3». Из классификации болезней десятого пересмотра исключена субкортикальная деменция с кодом «F01.2».
Прогрессирующая мультифокальная (многоочаговая) лейкоэнцефалопатия – «A81.2». К одноименной группе относится фенилкетонурия, болезнь Александера, Канавана. Патологии категории «IA» выделяют по причинам, так как имеют аутоиммунное происхождение – обусловлены повреждением тканей иммуноглобулинами собственного организма. Антитела становятся агрессивными при изменении структуры мембраны или генетической информации клетки под влиянием вирусов, химических, физических факторов.
Рассмотрим полный алгоритм классификации:
- Болезни системы кровоснабжения – «IX. 100-199»;
- Цереброваскулярные заболевания «I60-69»;
- Другие цереброваскулярные болезни – «I67»;
- Прогрессирующая сосудистая лейкоэнцефалопатия – «I67.3»;
- Другие уточненные поражения сосудов – «I67.8».
Международная классификация десятого пересмотра является действующей. При кодировке диагноза нередко встречается дисциркуляторная энцефалопатия, острая цереброваскулярная недостаточность БДУ ишемия мозга (хроническая).
Клинические симптомы мелкоочаговой лейкоэнцефалопатии
Очаговая симптоматика имеет подострое течение. Начальные стадии болезни выявляются неврологами:
- Нарушения зрения, речи;
- Патология иннервации мускулатуры одной половины туловища;
- Приступы эпилепсии;
- Головные боли, головокружение;
- Атаксия, анопсия.
Дифференциальная диагностика очаговых видов проводится для отличия от изменений белого вещества при ВИЧ, деменции. Спинальные очаги протекают без нарушения психических функций. Повреждение белого вещества сопровождается когнитивными расстройствами.
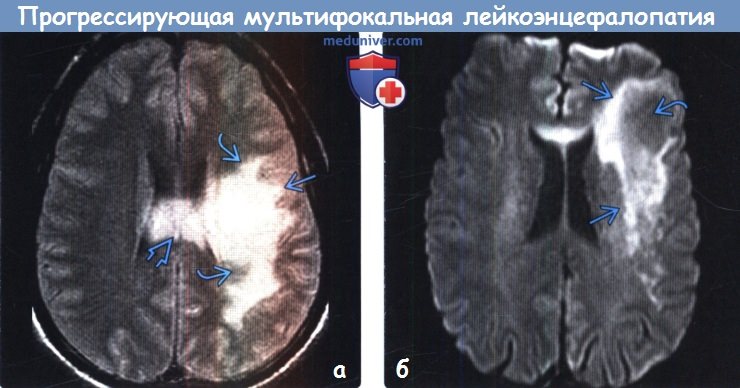
Прогрессирующая мультифокальная лейкоэнцефалопатия
Причина многоочагового повреждения белого вещества – вирус JC, приводящий к распространенному поражению нервной системы. Заболевание развивается на фоне сниженной активности иммунной системы. Антиретровирусное лечение дорогое, поэтому большинство людей погибает.
Прогрессирующая энцефалопатия быстро приводит к разрушению миелина большинства нервных клеток. Изменения необратимы, симптомы постепенно нарастают.
Около 80% населения страны являются носителем полиомавируса человека второго типа, но энцефалопатия не возникает. Только иммунодефициты при СПИДе создают возможности быстрого размножения возбудителя.
Иммунитет пожилых людей не справляется с активность полиомавируса (JC) после иммуномодуляторной или иммуносупрессивной терапии после лечения онкологического новообразования, операций по пересадке органов.
У детей появление патологии наблюдается после начала терапии хронического лимфолейкоза, болезни Ходжкина.
Передается вирус 1С воздушно-капельным или фекально-оральным способом. У большинства населения наблюдается бессимптомное течение. Провоцирующие факторы:
- ВИЧ-инфекция;
- Прием иммунодепрессантов;
- Лимфогранулематоз;
- Лейкозы.
Магнитно-резонансная томография – единственный способ, позволяющий выявить патологические очаги внутри белого вещества. После появления нарушения зрения, дизартрии, гемипареза, афазии неврологи смогут предположить диагноз. Окончательная верификации возможна только после микроскопического обследования биоптатов головного мозга – участки ткани, взятые из места повреждения.
Дисциркулярная энцефалопатия
Хроническое прогрессирующее течение цереброваскулярной патологии сопровождается диффузными многоочаговыми изменениями, приводящими к гемипарезам, ишемическому инсульту, множественным нейропсихологическим и неврологическим расстройствам.
Прогрессирование дисциркуляторной энцефалопатии связано с дегенерацией тканей, накоплением агрессивных метаболитов.
До использования методов нейровизуализации большую часть причин появления когнитивных расстройств специалисты объясняли дисциркуляторной энцефалопатией. Практика показывает гипердиагностику случаев нозологии. Ядерно-магнитный резонанс указывает только 20% случаев встречаемости очагов белого вещества у пожилых пациентов с сосудистыми заболеваниями.
Основным отличием дисциркулярной разновидности в сравнении с инсультом является поражение не крупных мозговых артерий, а мелких пенетрирующих сосудов, артериол. Диффузные повреждения мелких ветвей вызывает ряд морфологических изменений:
- Многочисленные инфаркты (лакунарные);
- Диффузное разрушение белого вещества;
- Смешанная форма.
Раннее выявление любой категории предотвращает прогрессирование после назначения правильной поддерживающей терапии.
Особенности перивентрикулярной и резидуальной лейкоэнцефалопатии у детей
Хронический недостаток поступления кислорода, длительная ишемия мозговых тканей приводит к повреждению подкорковых структур, полушарий, мозгового ствола. Патологические очаги обнаруживаются в глубине серого вещества, сопровождаются изменениями подкорковых волокон.
Перивентрикулярная энцефалопатия характеризуется преимущественной локализацией патологических очагов вокруг желудочков мозга.
Резидуальный вид имеет врожденные и приобретенные причины. Провоцирующим фактором у ребенка являются травматические повреждения черепа, воспалительные процессы внутри черепной коробки. Отдельная разновидность – энцефаломиелопатия возникает из-за аномалий строения сосудистой сети мозга.
Симптомы резидуальной энцефалопатии детей:
- Церебральный паралич;
- Олигофрения;
- Эпилепсия;
- Вегето-сосудистая дистония;
- Неспокойный сон.
Практика показывает наличие латентного течения нозологии у новорожденных с весом около четырех килограмм. Клинические симптомы появляются после начала активного кровоснабжения. Случаи появления слабоумия у дошкольников и школьников связаны с травмами черепной коробки.
Сколько живут с энцефалопатией
Длительность жизни определяется клинической формой болезни, скоростью прогрессирования, индивидуальными изменениями организма человека.
Прогрессирующая многоочаговая энцефалопатия сопровождается летальным исходом через 1-3 года после выявления. Поддерживающая терапия увеличивает выживаемость.
Разновидности сосудистого генеза имеют хроническое прогрессирование. Люди с данной разновидностью при грамотной организации лечения живут десятки лет. Сокращает сроки гипертония, выраженные ишемические очаги структуры головного мозга, кровоизлияния внутрь мозга.
Принципы диагностики лейкоэнцефалопатии
Лучшим способом верификации изменений белого и серого вещества головного мозга является МРТ. Лейкоэнцефалопатия локализуется в головном и спинном мозге. На снимках визуализируются участки высокой интенсивности диаметром от трех миллиметров до трех сантиметров неправильной округлой и овальной формы. Расположение очагов в субкортикальных и перивентрикулярных отделах определяет режим Т1 взвешенных последовательностей с дополнительным контрастированием (МР-ангиография). Способ диагностирует атрофию, расширение желудочковых пространств, свежие патологические зоны.
Мультифокальная лейкоэнцефалопатия
МРТ головного мозга при лейкоэнцефалопатии выявляет участки разной интенсивности в мозжечке, стволе, теменно-затылочных и лобных областях. Реже встречается инфратенториальная локализация. Сканирование головного мозга должно сочетаться с обследованием спинномозговой жидкости. Анализ позволяет выявить патологических агентов, являющихся причиной патологии.
Прямое выявление вируса JC, ВИЧ методом ПЦР имеет достоверность близкую к 100%. Если тест отрицательный, подтверждение или исключение диагноза возможно способом биопсии – взятие материала из патологического участка после обнаружения МРТ с трехмерным моделированием.
Обязательна диагностика аутоиммунных состояний, иммунодефицита.
Электронейромиография регистрирует снижение проведения сигнала по слуховым, зрительным, соматосенсорным нервным волокнам. Существует специфические места локализации патологии, выявление которых позволяет предположить патологию с высокой долей вероятности.
Разрушение миелина нервных оболочек, верификация дегенерации аксона – признаки нейродегенеративных процессов. Патологические волны возникают на субклинической стадии до первых выраженных симптомов.
Чтобы выявить патологии вначале развития, следует сделать МРТ. Процедура качественно показывает мягкотканый компонент, насыщенный водой. Жидкость после воздействия магнитным полем начинает резонировать, изменяется радиочастотный сигнал. Регистрация импульса позволяет отобразить графическую картинку на экране монитора после обработки программой.
В основе прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ), которая характеризуется массивной демиелинизацией белого вещества, лежат активация вируса полиомы (JC-вирус) и репликация вируса в мозге. Полагают, что вирус JC достигает ЦНС посредством лейкоцитов и поражает в основном олигодендроциты, образующие миелиновую оболочку. Разрушение миелиновых оболочек макроскопически проявляется мультифокальной демиелинизацией. В наибольшей степени страдает белое вещество полушарий головного мозга, но возможно также поражение мозжечка и серого вещества.
Вирус JC (John Cunningham virus, вирус Джона Каннингема) является ДНК-содержащим двухцепочечным кольцевым вирусом рода Polyomavirus семейства Polyomaviridae (полиомавирусов). JC вирус получил свое название по инициалам пациента, у которого в 1971 году впервые был обнаружен. Капсид вируса содержит три вирусных белка: VP1, VP2 и VP3. Преобладающим является белок VP1, который образует вирусоподобные частицы, вызывающие иммунный ответ организма. Геном вируса разделен на ранний, поздний и некодируемый участки (non-coding control region — NCCR). В соответствии с различиями в NCCR выделяют два типа JC-вирусов – архетип (классическая форма) и прототип (инвазивная форма). Одним из рецепторов JС-вируса является Т-связанный гликопротеин, представленный на поверхности большинства соматических клеток. Кроме того, JC-вирус способен связываться с серотониновыми рецепторами типа SNT, представленными на различных типах клеток, включая почечный эпителий, В-лимфоциты, тромбоциты, глиальные клетки и нейроны. В большинстве этих клеток также определяется ДНК вируса.
JC-вирус распространен повсеместно. Предполагают воздушно-капельный и фекально-оральный пути заражения. Первичное инфицирование происходит в ранний период жизни (в детстве) и протекает асимптомно. Из миндалин и лимфоцитов периферической крови JC-вирус проникает в эпителиальные клетки почек, костный мозг и селезенку, где находится в состоянии персистенции (бессимптомного носительства). Следующая стадия инфекции — реактивация вируса и его распространение в организме с предположительно гематогенным путем попадания в ЦНС. Около 75 — 80% взрослых являются серологически позитивными в отношении вируса, что свидетельствует об инфицировании в прошлом [в детстве] (Love S., 2006).
Заболевание (ПМЛ) развивается у лиц со сниженным иммунитетом (у иммуно-компрометированных лиц): при неопластических заболеваниях (в основном хроническая лимфоцитарная лейкемия, болезнь Ходжкина, лимфосаркома, миелопролиферативные заболевания), туберкулезе, саркоидозе, при иммунодефиците; может сочетаться со СПИДом, выявляться при лекарственной иммуносупрессии цитостатиками, иммуноклональными антителами (возможно развитие ПМЛ как опасного осложнения и в рамках системного воспалительного ревматического заболевания на фоне иммуносупрессивной терапии). (однако в ряде случаев развитие ПМЛ происходит на при отсутствии тяжелого иммунодефицита). Считается что ПМЛ по сути является оппортунистической вирусной инфекцией. Поскольку для лечения РС используются моноклональные препараты, то ПМЛ может развиться как осложнение этой терапии. В таблице представлен клинические симптомы/знаки (дифференциальный диагноз) обострения РС и ПМЛ (по L .Kappos et al. Lancet 2007; 6 (5): 431–441):
Решению вопроса о назначении пациенту иммуносупрессивных препаратов должно предшествовать проведение исследования концентрации антител к вирусу JC (Love S., 2006).
Клиническая картина ПМЛ характеризуется галопирующим нарастанием неврологического дефицита в сочетании с изменениями личности и нарушениями интеллекта. Несмотря на разнообразие симптомов ПМЛ, обусловленное различной локализацией очагов демиелинизации, можно выделить и ряд общих черт клинической картины. Помимо когнитивных нарушений (от легких нарушений концентрации внимания до деменции) для ПМЛ очень характерны очаговые неврологические симптомы. Чаще наблюдаются моно- и гемипарез, а также нарушения речи и зрения, ПМЛ может привести к слепоте. Поражение ЦНС поначалу иногда проявляется отдельными нарушениями координации движений, но при этом может быстро привести к тяжелой инвалидности. У некоторых больных развиваются эпилептические припадки (примерно у 20% больных). Выпадение чувствительности, лихорадка и головная боль встречаются редко. В финальной стадии заболевания наблюдаются деменция и кома. Течение вариабельно, летальный исход наступает в течение от 3 — 6 до 10 — 12 месяцев после манифестации и еще быстрее у пациентов со СПИДом, если не проводится антиретровирусная терапия.
При подозрении на ПМЛ необходимо в кратчайшие сроки подтвердить диагноз лучевыми методами диагностики. Следует иметь в виду, что компьютерная томография (КТ) головы плохо выявляет очаги пониженной плотности. Магнитно-резонансная томография (МРТ) намного более чувствительна по числу и размерам образований, чем КТ. ПМЛ может развиться в любой части головного мозга, типичной локализации нет. Очаги нередко обнаруживаются в теменной и затылочной областях или перивентрикулярно, однако может страдать и мозжечок.
МРТ-картина характеризуется широко распространенными демиелинизирующими очагами, локализованными в полушариях головного мозга, но иногда в стволе головного мозга и мозжечке и редко в спинном мозге. Очаги сильно варьируют по размеру: от микроскопических очажков демиелинизации до массивных мультифокальных зон деструкции миелиновых и аксоновых цилиндров, вовлекающих большую часть полушария головного мозга или (как было указано выше) мозжечка.
Однако диагноз, поставленный по клинической картине и данным МРТ, не является бесспорным. Важное значение имеет исследование СМЖ. Как правило, если нет сопутствующих инфекций, то признаков неспецифического воспаления в СМЖ не бывает, а общий уровень белка немного повышен. Цитоз обнаруживается редко, если он достигает 100 мкл-1 , диагноз ПМЛ маловероятен. У всех больных нужно исследовать СМЖ на вирус JC. Чувствительность новых исследований на основе ПЦР составляет около 80%, специфичность — более 90%. Тем не менее, отрицательный результат ПЦР не исключает ПМЛ. Количество вируса в крови может колебаться в значительной степени и не коррелировать с размером поражений. На сегодняшний день не во всех регионах России возможна лабораторная диагностика JC-вируса в связи с отсутствием тест-систем, в связи с чем диагноз зачастую ставится при патологоанатомическом исследовании (гистологическое исследование биоптата головного мозга считается стандартом диагностики ПМЛ).
При патоморфологических исследованиях в белом веществе головного мозга выявляются множественные очаги демиелинизации. На границе между белым веществом головного мозга и корой выявляются маленькие округлые очаги демиелинизации с хорошей сохраненностью аксонов. Часто преобладают пенистые макрофаги, лимфоциты редко встречаются. При прогрессировании заболевания в белом веществе головного мозга наблюдаются большие сливные очаги, некоторые с образованием полостей в центре. В глиальных клетках выявляются существенные аномалии. На периферии очагов ядра олигодендроцитов существенно увеличены и содержат аномальные гомогенные амфифильные включения, многие из этих клеток разрушены вследствие демиелинизации. В демиелинизированных очагах также могут выявляться большие астроциты с плеоморфными, гиперхромными ядрами неправильной формы с фигурами митоза, что чаще характерно для злокачественных глиальных опухолей.
В соответствии с рекомендациями экспертов Американской академии неврологии (см. таблицу) диагноз определенной ПМЛ правомочен в тех случаях, когда имеются типичные клинические и нейро-визуализационные данные и в СМЖ определяется JC-вирусная ДНК либо, помимо клинических и МРТ-признаков, выявляются типичные морфологические изменения в биоптате ткани мозга. Диагноз ПМЛ трактуется как вероятный при наличии только клинических и нейровизуализационных изменений, либо только классической патоморфологической триады, либо только вируса в олигодендроцитах при электронной микроскопии или иммуногистохимическом исследовании.
Специфическое лечение ПМЛ не разработано. При развитии данной патологии целесообразно максимально снизить дозу глюкокортикоидов и цитотоксических препаратов. Некоторые авторы предлагают сочетание плазмафереза (5 сеансов через день) с последующим приемом амино- хинолинового препарата мефлоцина и миртазипина (антидепрессант, ингибитор обратного захвата серотонина, замедляющий распространение JC-вируса путем блокирования специфических рецепторов).
Литература:
1. статья «Демиелинизирующие заболевания» Ю.И. Стаднюк, Д.С. Лезина, О.В. Воробьева (журнал «Лечение заболеваний нервной системы» № 2(10), 2012, стр. 14) [читать];
2. статья «Инфекция головного мозга вирусом JC (обзор)» A.K. Bag, J.K. Curé, P.R. Chapman, G.H. Roberson, R. Shah (Отделение рентгенологии, кафедра нейрорентгенологии, университет Алабамы при медицинском центре Бирмингема, Бирмингем, Алабама) [читать];
3. статья «Прогрессирующая мультифокальная лейкоэнцефалопатия и другие неврологические проявления реактивации вируса JC» Шмидт Т.Е., Кафедра нервных болезней и нейрохирургии Первого МГМУ им. И.М. Сеченова (Неврологический журнал, № 4, 2014) [читать];
4. статья «Прогрессирующая мультифокальная лейкоэнцефалопатия: ревматологические аспекты (лекция)» Белов Б.С., ФГБНУ Научно-исследовательский институт ревматологии им. В.А. Насоновой, Москва (журнал «Современная ревматология» №3, 2015) [читать];
5. статья «John Cunningham (JC) вирус-ассоциированное поражение головного мозга при ВИЧ-инфекции» Н.В. Мозгалёва, Ю.Г. Пархоменко, О.Ю. Сильвейстрова, Т.С. Скачкова, О.Ю. Шипулина, Ю.Я. Венгеров (журнал «Клиническая и экспериментальная морфология» №1, 2015) [читать];
6. статья «Случай развития прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ) у больного с сочетанной патологией ВИЧ и туберкулез» Л.В. Проскура, Павлодарский областной центр по профилактике и борьбе со СПИДом, г. Павлодар (журнал «Наука и здравоохранение», №1, 2013) [читать];
7. статья «Прогрессирующая мультифокальная лейкоэнцефалопатия (обзор литературы)» М.Н. Захарова, Научный центр неврологии РАМН, Москва (Журнал неврологии и психиатрии, 9, 2012; Вып. 2) [читать];
8. статья «МРТ-диагностика прогрессирующей мультифокальной лейкоэнцефалопатии» С.Н. Куликова, В.В. Брюхов, А.В. Переседова, М.В. Кротенкова, И.А. Завалишин; Научный центр неврологии РАМН, Москва (Журнал неврологии и психиатрии, №10, 2013) [читать];
9. статья «Прогрессирующая мультифокальная лейкоэнцефалопатия как осложнение лечения препаратами, изменяющими течение рассеянного склероза» М.Н. Захарова, Е.В. Лысогорская, М.В. Иванова, И.А. Кочергин, Ю.Е. Коржова; ФГБНУ «Научный центр неврологии», Москва (журнал «Анналы клинической и экспериментальной неврологии» №4, 2018) [читать].