Напряженность иммунитета к паротиту
Метод определения
Иммуноанализ.
Исследуемый материал
Сыворотка крови
Маркёр острой инфекции вирусом эпидемического паротита.
Эпидемический паротит («свинка») – системная высокозаразная вирусная инфекция, обычно протекающая с воспалением околоушных слюнных желез. Возбудителем является представитель парамиксовирусов — Mamps virus, проявляющий антигенное сходство с вирусом парагриппа.
Источником инфекции является больной человек; путь передачи инфекции – воздушно-капельный. Инкубационный период обычно составляет 16 — 18 суток. Вирус присутствует в секретах дыхательных путей и до появления припухлости околоушных слюнных желез. Максимально заразны больные за 1 — 2 дня до увеличения слюнных желез и в последующие 5 суток. Примерно у трети заболевших инфекция протекает без увеличения слюнных желез и не диагностируется. После перенесённой инфекции развивается пожизненный иммунитет, независимо от характера и выраженности клинических проявлений инфекции. Повторные случаи паротита могут не иметь связи с вирусом эпидемического паротита. После успешной вакцинации против эпидемического паротита также развивается стойкий иммунитет. Новорожденные дети у матерей, имеющих иммунитет против данного вируса, в первые месяцы жизни защищены материнскими специфическими антителами, проходящими через плаценту во время беременности.
Клиническая картина. Общие проявления инфекции редко бывают тяжёлыми. Небольшое повышение температуры держится около 3 — 4 суток. Припухлость околоушных желез может быть первым проявлением болезни, но может и отсутствовать. Иногда увеличивается одна железа, иногда обе; может наблюдаться увеличение также поднижнечелюстных желез. Возможны головная боль, снижение аппетита и боль в животе. Последняя — следствие воспаления поджелудочной железы (активность амилазы в сыворотке в период болезни обычно повышена) или воспаления яичников.
Самое опасное осложнение инфекции у мальчиков – орхит (воспаление яичек), сопровождающийся сильной болью, припухлостью и болезненностью яичек. Впоследствии возможна атрофия одного или обоих яичек (в последнем случае развивается бесплодие). В ходе инфекции могут страдать и другие железы (у девушек старше 15 лет описано развитие мастита и оофорита (воспаление яичников). Иногда возможно поражение центральной нервной системы — менингит, менингоэнцефалит. Возможно развитие тугоухости, сахарного диабета, артрита. При острой инфекции у беременных повышается риск гибели плода и его инфицирование.
Лабораторная диагностика. В дифференциальной диагностике паротита для подтверждения инфекции вирусом эпидемического паротита могут быть использованы серологические тесты – определение IgM и IgG антител (в лаборатории ИНВИТРО тест № 253 и № 252).
Специфические антитела класса IgG появляются при инфицировании вирусом эпидемического паротита после появления клинических симптомов, вслед за IgM антителами. Концентрация их во время текущей инфекции быстро растёт. После выздоровления IgG антитела сохраняются обычно пожизненно, обеспечивая стойкий иммунитет. После проведённой в прошлом успешной вакцинации в сыворотке также длительно циркулируют обеспечивающие иммунитет IgG антитела, но в меньшей концентрации, чем после перенесённого заболевания. В редких случаях возникновения эпидемического паротита у вакцинированных людей наблюдается выраженный рост концентрации IgG антител без появления IgM антител. IgG антитела обладают способностью проходить через плаценту. Поэтому у младенцев, рождённых иммунными матерями, в первые месяцы жизни циркулируют материнские IgG антитела, защищающие их от данного вируса.
Специфические антитела класса IgM в 70% случаев выявляются в крови уже на второй день после проявления симптомов эпидемического паротита, на третий день заболевания их можно обнаружить практически всегда. Далее IgM выявляются, по крайней мере, в течение 6 недель от появления клинических симптомов заболевания. В редких случаях возникновения эпидемического паротита у вакцинированных людей, IgM антитела могут отсутствовать, наблюдается лишь выраженный рост концентрации IgG антител. Материнские IgM антитела через плаценту не проходят и в крови новорожденных детей не присутствуют.
Литература
- Инфекционные болезни у детей. Ред. Д. Марри. М. Практика, 2006. 928 с.
- Tietz Clinical guide to laboratory tests. 4-th ed. Ed. Wu A.N.B.- USA,W.B Sounders Company, 2006. 1798 p.
- J P Gut, C Spiess, S Schmitt, and A Kirn. Rapid diagnosis of acute mumps infection by a
direct immunoglobulin M antibody capture enzyme immunoassay with labeled antigen. J
Clin Microbiol. 1985; 21(3): 346–352.
Эпидемический паротит — инфекционное вирусное заболевание с преимущественным поражением слюнных желез, реже вовлекаются другие железистые органы (поджелудочная железа, яички), а также нервная система. Вирус передается воздушно-капельным путем, причем неважно, выражены симптомы или заболевание протекает в стертой форме. Высокий риск заражения у непривитых детей от 2 до 12 лет и взрослых с ослабленным иммунитетом.
Классические симптомы эпидемического паротита — это повышение температуры тела, болезненные ощущения и припухлость в области слюнных желез, чаще всего с обеих сторон с характерной деформацией лица, поэтому заболевание получило второе название — «свинка». Основное лечение — покой (соблюдение постельного режима), обильное питье, полоскание полости рта антисептиками. В большинстве случаев прогноз заболевания благоприятный. Иногда развивается панкреатит, воспаление яичек у мальчиков, поражение нервной системы. Возможные отдаленные последствия — сахарный диабет, бесплодие вследствие атрофии яичек, снижение слуха.
После перенесенного заболевания в организме выявляют антитела — иммуноглобулины (Ig) класса G. Они формируют стойкий иммунитет, и повторное заражение становится невозможным. IgG синтезируются клетками иммунной системы вслед за IgM (маркерами острой инфекции), постепенно нарастают в период заболевания и сохраняются после выздоровления, как правило, пожизненно. Также IgG вырабатываются после прививки против эпидемического паротита, поставленной в срок (в возрасте 12 месяцев и 6 лет), обеспечивая иммунитет. Вакцинация практически безопасна, значительно снижает риск заражения эпидемическим паротитом. Эффективность вакцинации оценивают выявлением IgG в сыворотке крови лабораторными методами (ИФА).
В каких случаях обычно назначают исследование на определение антител к вирусу эпидемического паротита IgG
- Для оценки наличия антител класса IgG — иммунитета к вирусу эпидемического паротита (обычно назначают после вакцинации и перед ревакцинацией).
- Для проведения дифференциальной диагностики паротита в комплексе с IgМ, при необходимости определяя IgG в динамике с интервалом 2 недели (при эпидемическом паротите наблюдается нарастание IgG и смена иммуноглобулинов М на иммуноглобулины G).
Что означают результаты теста
Референсные значения:
Результат — положительный, результат > 1.0
- Активный иммунитет после перенесенного эпидемического паротита.
- Текущая инфекция.
- Активный иммунитет после вакцинации.
Результат — отрицательный, результат < 0.8
- Пациент не болел эпидемическим паротитом и не был вакцинирован в прошлом.
- Если пациент был привит, результат говорит о неэффективности вакцинации.
- Острый период эпидемического паротита (когда IgG ещё не успели синтезироваться). При клинических симптомах рекомендовано определение иммуноглобулинов G через 10–14 дней.
Результат — сомнительный, результат в диапазоне 0.8–1.0
- Рекомендовано повторить исследование через 10–14 дней (это может быть как начальная стадия заболевания, так и неспецифическая реакция сыворотки крови пациента с используемой тест-системой, повторное исследование позволяет правильно оценить наличие или отсутствие заболевания).
Сроки выполнения теста
5 дней.
Подготовка к анализу
Рекомендовано сдавать кровь утром натощак или в течение дня через 3 часа после необильного приёма пищи. Воду пить в обычном режиме.
Метод определения
Иммуноанализ.
Исследуемый материал
Сыворотка крови
Маркёр иммунного ответа текущей или перенесённой в прошлом инфекции или эффективной вакцинации.
Эпидемический паротит («свинка») – системная высокозаразная вирусная инфекция, обычно протекающая с воспалением околоушных слюнных желез. Возбудителем является представитель парамиксовирусов — Mamps virus, проявляющий антигенное сходство с вирусом парагриппа.
Источником инфекции является больной человек; путь передачи инфекции – воздушно-капельный. Инкубационный период обычно составляет 16 — 18 суток. Вирус присутствует в секретах дыхательных путей и до появления припухлости околоушных слюнных желез. Максимально заразны больные за 1 — 2 дня до увеличения слюнных желез и в последующие 5 суток. Примерно у трети заболевших инфекция протекает без увеличения слюнных желез и не диагностируется.
После перенесённой инфекции развивается пожизненный иммунитет, независимо от характера и выраженности клинических проявлений инфекции. Повторные случаи паротита могут не иметь связи с вирусом эпидемического паротита. После успешной вакцинации против эпидемического паротита также развивается стойкий иммунитет. Новорожденные дети у матерей, имеющих иммунитет против данного вируса, в первые месяцы жизни защищены материнскими специфическими антителами, проходящими через плаценту во время беременности.
Клиническая картина. Общие проявления инфекции редко бывают тяжёлыми. Небольшое повышение температуры держится около 3 — 4 суток. Припухлость околоушных желез может быть первым проявлением болезни, но может и отсутствовать. Иногда увеличивается одна железа, иногда обе; может наблюдаться увеличение также поднижнечелюстных желез. Возможны головная боль, снижение аппетита и боль в животе. Последняя — следствие воспаления поджелудочной железы (активность амилазы в сыворотке в период болезни обычно повышена) или воспаления яичников. Самое опасное осложнение инфекции у мальчиков – орхит (воспаление яичек), сопровождающийся сильной болью, припухлостью и болезненностью яичек. Впоследствии возможна атрофия одного или обоих яичек (в последнем случае развивается бесплодие). В ходе инфекции могут страдать и другие железы (у девушек старше 15 лет описано развитие мастита и оофорита (воспаление яичников). Иногда возможно поражение центральной нервной системы — менингит, менингоэнцефалит. Возможно развитие тугоухости, сахарного диабета, артрита. При острой инфекции у беременных повышается риск гибели плода и его инфицирование.
Лабораторная диагностика. В дифференциальной диагностике паротита для подтверждения инфекции вирусом эпидемического паротита могут быть использованы серологические тесты – определение IgM и IgG антител (в лаборатории ИНВИТРО тест № 253 и № 252) .
Специфические антитела класса IgG появляются при инфицировании вирусом эпидемического паротита после появления клинических симптомов, вслед за IgM антителами. Концентрация их во время текущей инфекции быстро растёт. После выздоровления IgG антитела сохраняются обычно пожизненно, обеспечивая стойкий иммунитет. После проведённой в прошлом успешной вакцинации в сыворотке также длительно циркулируют обеспечивающие иммунитет IgG антитела, но в меньшей концентрации, чем после перенесённого заболевания. В редких случаях возникновения эпидемического паротита у вакцинированных людей наблюдается выраженный рост концентрации IgG антител без появления IgM антител. IgG антитела обладают способностью проходить через плаценту. Поэтому у младенцев, рождённых иммунными матерями, в первые месяцы жизни циркулируют материнские IgG антитела, защищающие их от данного вируса.
Литература
- Инфекционные болезни у детей. Ред. Д.Марри. М. Практика, 2006. 928 с.
- Tietz Clinical guide to laboratory tests. 4-th ed. Ed. Wu A.N.B.- USA,W.B Sounders Company, 2006. 1798 p.
- Материалы фирмы производителя реагентов.
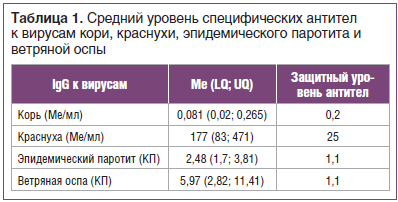
В статье представлены результаты исследования, посвященного анализу напряженности популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы у взрослых.
Введение
Антропонозные вирусные инфекции с аэрозольным механизмом передачи составляют большую группу заболеваний в инфекционной патологии. К ним относят такие инфекции, как корь, краснуха, эпидемический паротит и ветряная оспа. Издавна они считаются детскими инфекциями и инфекциями организованных коллективов. В настоящее время отмечается их «повзросление», они все чаще встречаются среди взрослого населения. Этими инфекциями болеют повсеместно на всей территории Российской Федерации и дети, и взрослые.
Начиная с 1994 г. наблюдалось снижение заболеваемости корью. В 2005–2012 гг. уровень заболеваемости корью на территории России не превышал 1 случай на 100 тыс. населения. Однако в 2012 г. отмечен подъем заболеваемости кори как в Европейском регионе, так и на территории Российской Федерации. Подъем заболеваемости достиг пика в 2014 г. (3,23 на 100 тыс. населения). К 2016 г. показатели заболеваемости снизились и составили 0,12 на 100 тыс. населения. В 2017 г. на территории Российской Федерации зарегистрировано 725 случаев кори. Заболеваемость совокупного населения корью в России в 2017 г. составила 0,50 на 100 тыс. населения. Заболеваемость детского населения до 17 лет составила 1,63 на 100 тыс. населения (в 2016 г. — 0,35 на 100 тыс.). Заболеваемость корью на территории России в 2018 г. возросла в 4,5 раза по сравнению с аналогичным периодом предыдущего года. Наиболее высокая заболеваемость отмечалась среди детей раннего возраста, в возрастной группе 1–2 года — 4,9 на 100 тыс. детей данного возраста (189 случаев) [1].
Ситуация по кори в мире и в странах Европы остается неблагополучной. В 2017 г. отмечен многократный рост заболеваемости в Европейском регионе. Так, в январе 2017 г. в европейских странах (Германия, Италия, Польша, Румыния, Франция, Швейцария) зарегистрировано 474 случая кори. Кроме того, крупные вспышки кори зарегистрированы в Италии и Румынии [1, 2]. Учитывая усилия, предпринимающиеся по ликвидации кори согласно программе ВОЗ, ситуацию нельзя считать благополучной. Одним из основных мероприятий по профилактике кори является вакцинация с применением живой коревой вакцины (первая вакцинация в возрасте 12 мес., ревакцинация в 6–7 лет). Подлежат вакцинации дети от 1 года до 18 лет (включительно) и взрослые до 35 лет (включительно), неболевшие, непривитые, привитые однократно, а также не имеющие сведений о прививках против кори. Лица, которые относятся к группам риска, подлежат вакцинации до 55 лет. По рекомендациям ВОЗ охват прививками населения должен составлять более 95% от вакциноуправляемых инфекций [3, 4].
Ветряная оспа — самая распространенная детская инфекция и по количеству случаев уступает лишь острым респираторным инфекциям. Ветряная оспа вызывается вирусом Varicella zoster (VZV), который относится к типу 3 вирусов герпеса и вызывает два заболевания: ветряную оспу и опоясывающий герпес. После перенесенной в детстве инфекции в ганглиях задних корешков спинного мозга формируется пожизненное носительство вируса в дремлющем состоянии. В момент ослабления клеточного звена иммунной системы под влиянием факторов внешней среды, психоэмоциональной перегрузки происходит реактивация вируса, которая клинически проявляется в виде опоясывающего герпеса. Кроме того, ветряная оспа может представлять опасность для лиц, составляющих группу риска (беременные, недоношенные и маловесные дети со стойкими иммунологическими дефектами, а также лица с ВИЧ-инфекцией). Дети с онкологическими заболеваниями наиболее предрасположены к заболеванию ветряной оспой [5, 6]. Показатель заболеваемости ветряной оспой на территории России в 2017 г. составил 585,21 на 100 тыс. населения (в 2016 г. — 544,59 на 100 тыс. населения). Среди детского населения в 2017 г. зарегистрировано 2831,61 случая на 100 тыс. населения (в 2016 г. — 2673,31 на 100 тыс.). Показатель заболеваемости ветряной оспой среди взрослого и детского населения в 2017 г. на территории России увеличился на 7,7% и 5,9% соответственно. За 2017 г. было зарегистрировано 4 случая смерти от ветряной оспы, из них 3 случая — дети [7].
Показатель заболеваемости эпидемическим паротитом в 2017 г. составил 3,03 на 100 тыс. населения. По сравнению с 2016 г. (0,76 на 100 тыс. населения) заболеваемость возросла в 4 раза. Среди детского населения (возраст до 17 лет) заболеваемость эпидемическим паротитом увеличилась в 3,3 раза. Эпидемический паротит распространен повсеместно. К данному заболеванию восприимчивы как дети, так и взрослые. Вирус поражает околоушные железы. По данным литературы, у 61,9% больных отмечается двустороннее поражение желез. Тяжелое течение заболевания может привести к таким осложнениям, как орхит, панкреатит и менингит. Кроме того, перенесенный в детстве паротит может вызвать развитие сахарного диабета [5, 8].
На данный период времени эпидемическая обстановка по краснухе благоприятная. В 2017 г. было зарегистрировано пять случаев краснухи среди совокупного населения России. Синдрома врожденной краснухи на территории России не зарегистрировано.
Единственным эффективным средством профилактики против кори, краснухи, эпидемического паротита и ветряной оспы является вакцинация как детей, так и взрослых. Вакцинация против кори, краснухи и эпидемического паротита внесена в национальный календарь профилактических прививок. В соответствии с приказом Минздрава России от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям» вакцинация против ветряной оспы проводится только по эпидемическим показаниям. В 2009 г. вакцинация против ветряной оспы внесена в региональный календарь прививок г. Москвы и Свердловской области.
Вирусные инфекции, особенно вовлекающие в патологический процесс кожу, могут послужить триггером для запуска или фактором обострения аллергопатологии, тогда как вовремя и правильно проведенная вакцинация живыми вирусными вакцинами практически не дает таких последствий [9].
Цель исследования: проанализировать напряженность популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы на примере 93 здоровых взрослых в возрасте 18–30 лет.
Материал и методы
Материалом для исследования напряженности иммунитета против кори, краснухи, эпидемического паротита и ветряной оспы послужила сыворотка крови 93 случайно выбранных условно здоровых человек в возрасте 18–30 лет. Дополнительно у всех был собран прививочный анамнез.
Сведения о вакцинации получены из личных медицинских книжек. Так, у 61 человека не было сведений о прививках против кори, у 29 — такие сведения имелись, из них у 21 — прививка проводилась в возрасте 6–7 лет, у 4 — в возрасте 1 года. У 3 человек было лишь указано, что они привиты по возрасту от кори, но без указания даты вакцинации.
У 66 человек прививочный статус в отношении краснухи был неизвестен. У 27 человек такие сведения имелись, из них у 12 — о вакцинации в возрасте 11–12 лет, у 7 — о вакцинации по возрасту без указания даты.
У 65 обследованных прививочный статус относительно эпидемического паротита был неизвестен. У 28 человек такие сведения имелись, из них у 4 — сведения о первой прививке в возрасте 1 года, у 15 — в возрасте 6–7 лет и только у 7 — о прививках по возрасту без указания даты.
Относительно ветряной оспы у 83 человек прививочный статус был неизвестен. У 10 человек такие сведения имелись, из них у 5 — сведения о вакцинации в возрасте от 3 до 5 лет. Один человек привит в возрасте 14 лет, и 4 человека привиты по возрасту без указания даты вакцинации.
Забор крови осуществляли из локтевой вены в количестве 4 мл. Сыворотку крови, полученную для определения специфического иммунитета, разливали в пробирки типа «эппендорф», замораживали и хранили до использования при температуре -70 °С. Специфические иммуноглобулины класса G (IgG) к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы в сыворотке крови определяли методом иммуноферментного анализа (ИФА) с помощью тест-систем (Россия) в соответствии с прилагаемой инструкцией производителя. Защитным уровнем IgG для кори считали показатель 0,2 МЕ/мл, для краснухи — 25 МЕ/мл [10]. Для оценки уровня специфических антител к вирусам эпидемического паротита и ветряной оспы рассчитывали коэффициент позитивности, равный отношению полученного для каждой сыворотки значения в единицах оптической плотности к уровню cut off.
Полученные результаты были подвергнуты статистической обработке с вычислением медианы, первого и третьего квартиля (пакет статистических программ Microsoft Office Excel 2010).
Результаты и обсуждение
По результатам ИФА получили процентное выражение защищенности в зависимости от уровня специфических IgG к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы, которое представлено на рисунке 1.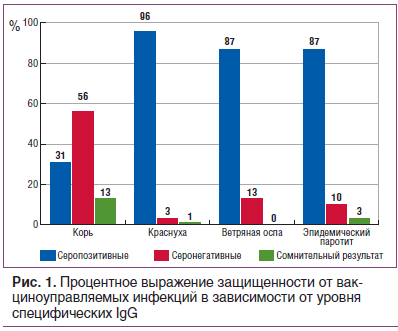
Специфические IgG к вирусу ветряной оспы были обнаружены у 87% обследованных, что может свидетельствовать о перенесенной инфекции в раннем возрасте. Кроме того, отмечен высокий уровень защиты против краснухи — 96% и эпидемического паротита — 87%, что свидетельствует о наличии специфического иммунитета в результате вакцинации или перенесенной инфекции. У 43% обследованных отмечены высокие уровни антител к вирусу краснухи, что может говорить о перенесенной ранее инфекции (у данных пациентов уровень антител был 300 Ме/мл и выше, что возникает именно в случае перенесенной инфекции). В таблице 1 представлены средние уровни противовирусных антител к вирусам рассматриваемых инфекций. Средний уровень антител к вирусу краснухи, эпидемического паротита и ветряной оспы в индикаторной группе (18–30 лет) превышает защитный уровень. Критерием эпидемиологического благополучия по краснухе считается выявление в обследованной группе не более 7% серонегативных лиц, для эпидемического паротита — 5%. Доля восприимчивых к инфекции краснухи составила 3%, к паротиту — 10%, что соответствует критериям эпидемиологического благополучия по данным инфекциям.
По полученным результатам можно сказать, что обследованная группа имеет низкую восприимчивость к вирусу краснухи и вирусу эпидемического паротита. Аналогичные результаты получены в отношении вируса ветряной оспы (13% серонегативных) преимущественно за счет перенесенного заболевания, т. к. только 10 человек из обследованной группы были привиты против ветряной оспы.
Другая ситуация складывается с корью: доля серонегативных составила 56% (52 человека) из 93 обследованных. Следы специфических антител (но ниже защитного уровня) имели 13% из обследованных. И лишь 31% имели защитные уровни в результате вакцинации. Один человек был выявлен с титром антител 2,10 МЕ/мл, что может свидетельствовать о перенесенной инфекции. Средний уровень противокоревых антител оказался ниже защитного уровня. Критерием эпидемического благополучия по кори считается выявление в обследуемой группе не более 7% серонегативных лиц. В нашем случае 69% обследованных оказались не защищенными от вируса кори. Таким образом, эти лица составляют группу высокого риска инфицирования и распространения инфекции кори.
При анализе прививочного статуса было выявлено, что у большинства обследованных отсутствовали сведения о прививках. Причины этого могут быть различными: небрежное оформление документов и утеря медицинских документов, отказ от прививок, медицинские отводы. Часть обследованных имеют сведения о вакцинации, но по результатам серологического мониторинга титр специфических антител IgG у них ниже защитного уровня. Причинами этого несоответствия могут быть нарушение «холодовой цепи» в пути транспортировки вакцины от изготовителя до вакцинируемого или нарушение сроков вакцинации. Такие люди считаются привитыми, но не имеют защитного титра.
Заключение
С 2011 г. отмечается рост заболеваемости корью в Российской Федерации, одна из причин ухудшения ситуации — накопление в популяции восприимчивых (неиммунных) лиц на фоне выраженной миграции населения. Одним из достоверных методов оценки иммунной прослойки населения является серомониторинг (определение IgG у здоровых лиц). Результаты серологических исследований показывают, был ли человек привит, или не привит, или перенес инфекцию ранее. Такой метод дает достоверный материал для анализа напряженности коллективного иммунитета на популяционном уровне, кроме того, позволяет прогнозировать дальнейшую эпидемическую ситуацию в стране [10, 11]. На сегодня растет количество отказов родителей от профилактических прививок. По данным проведенных исследований выявлено, что лишь 80% детей привиты в возрасте до 2 лет [3]. Правильно и вовремя сделанная прививка живыми вирусными вакцинами не вызывает обострения имеющейся аллергопатологии и не провоцирует формирование новой [9]. В то же время вирусные инфекции, вовлекающие в воспалительный процесс кожу и респираторный тракт, могут послужить как фактором обострения аллергопатологии, так и непосредственным триггером, запускающим аллергический процесс. Необходимо повышать информированность родителей по вопросам вакцинопрофилактики путем проведения разъяснительных работ, а медицинского персонала — путем образовательных семинаров и лекций.
