Нарушения развития иммунитета у детей раннего возраста
Иммунодефицит у детей – это состояние, развивающееся в результате поражения нескольких звеньев иммунитета. При определённых иммунодефицитах наблюдается аллергическая реакция – ребёнок становится чувствительным к инфекциям.
Что такое иммунодефицит у детей
Иммунодефицит – это болезнь, при которой иммунная система выходит из строя. Организму не удаётся противостоять вирусам, грибкам и бактериям, а значит, ребёнок начинает чаще болеть. По своему происхождению иммунодефицитные состояния, встречающиеся у детей, делят на:
- Первичные.
- Вторичные.
Имеется в виду, что как результат генетического сбоя, защитные силы организма ослабевают. Это явления очень редкое. В среднем такой ребёнок рождается 1 раз на 10000.
Состояние при иммунодефиците может быть тяжёлым – даже мелкие микроорганизмы представляют большую опасность. Такое состояние может наблюдаться у ребёнка, чьи родители абсолютно здоровы. Его классифицируют на такие подвиды:
- Отсутствие клеточного иммунитета.
- Нарушение выработки защитных антител.
Причины и симптомы иммунодефицита
Причины появления этого заболевания зависят от вида.
Первичный иммунодефицит развивается как результат снижения сопротивления организма ребёнка к внешним факторам. Его причина — нарушение отдельных компонентов иммунитета и его поражение. Это может привести к развитию новых болезней. Часто недуг возникает по причине наличия дефектов в генах, которые отвечают за полноценное развитие иммунной системы.
Вторичный иммунодефицит может проявляться в более сложной форме.
Признаки проявления иммунодефицита у ребёнка следующие:
- Истощение детского организма.
- Недостаточное количество витаминов в питании.
- Травмы и хирургические операции.
- Недоношенный ребёнок с небольшой массой тела.
- Наличие аутоиммунной болезни.
- Развитие раковой опухоли.
- Продолжительная антибиотикотерапия.
- Хронический гастродуоденит.
- Синдром Вискотта.
- Краснуха.
- Герпес.
- Малярия.
- Лейкемия.
- Снижение резистентности детского организма.
Симптомы вторичного иммунодефицита можно описать так:
- Частые пневмонии.
- Сепсис, менингит и бронхит.
- Частые лор-болезни: синуситы и отиты.
- Афтозный стоматит.
- Дизбактериоз.
- Расстройства сна.
Определить болезнь можно по наличию на теле фурункулов, флегмон и абсцессов. Первые признаки зачастую очень скрытные, а проявляются они как обычные инфекционные болезни. Также часто дают о себе знать признаки патологии ЖКТ.
Первичный иммунодефицит
Первичный иммунодефицит, встречающийся у детей – диагноз, который говорит о том, что при рождении ребёнок не приобрёл естественную защиту. Он не может сопротивляться даже небольшим инфекциям, поэтому, контакт с окружающим миром является большим источником опасности.
Врождённые иммунодефицитные состояния у детей – это результат генетических нарушений. Болезнь часто появляется в результате тяжёлой инфекции и поражения тканей, органов. Без лечения дети с таким заболеванием погибают из-за появления осложнений. Болезнь встречается в соотношении 1:10000. Но иногда иммунодефицит у новорождённых также может достигать соотношения 1:500.
Признаки первичного иммунодефицита у детей могут быть проигнорированы в виду того, что они универсальны. Их путают с обычной повторяющейся инфекцией лёгких, ушей и носа. Так, очень часто лечение начинают лишь тогда, когда болезнь приобретает тяжёлую форму.
Если у врача есть подозрения на первичный иммунодефицит у новорождённого грудничка, то для точной установки типа патологии, проводят определённые генетические и иммунологические анализы. Это поможет определить место, где произошло нарушение иммунной системы и тип мутации, что стала причиной недуга.
Лечение первичной формы – задача не из простых. Комплексный подход к постановке диагноза подразумевает проведение скрининга пациента. Если будет выявлен недостаток иммуноглобулинов, возникнет необходимость в введении сыворотки с антителами или простой донорской плазмы. Когда возникает инфекционное осложнение, назначается лечение антибиотиками, противогрибковыми и противовирусными препаратами.
Мнение эксперта
Ирина Катыкова
Врач-педиатр, детский невропатолог
Задать вопрос
У вас остались вопросы о здоровье вашего ребенка? Задайте их прямо тут на сайте и мы обязательно ответим!
Вторичный иммунодефицит
Под вторичным иммунодефицитом у маленьких детей подразумевают нарушения иммунной системы, возникающие в постнеонатальный период. Они не имеют связи с генетическими дефектами. Такое состояние развивается на фоне хорошей работы иммунной системы и характеризуется снижением показателей резистентности.
Существует три формы вторичного иммунодефицита:
- Спонтанная.
- Приобретённая.
- Индуцированная.
Среди приобретённых форм также выделяют СПИД. Иммунодефицит может быть спровоцирован любой причиной, к примеру, воздействием кортикостероидов, рентгеновским облучением, травмами и хирургическими операциями.
Индуцированные формы считают проходящими – при устранении причины болезни состояние ребёнка улучшается.
У спонтанной формы нет определённых причин. Она характеризуется повторяющимися воспалительными процессами в бронхах, пазухах носа и ЖКТ. Такая форма вторичного иммунодефицита встречается чаще, чем индуцированная и приобретённая.
Диагностика и лечение
Чтобы выявить ребёнка, который страдает иммунодефицитом, важно сдать анализ данных анамнеза. Специалист должен не только заподозрить наличие инфекционного заболевания, но и разобраться с причинами развития.
Тщательный сбор анамнеза предоставляет возможность сделать заключение о поражении клеточного звена иммунитета:
- Если есть частые грибковые заболевания и вирусные инфекции, то у малыша дефицит Т-клеточного иммунитета.
- Частые бактериальные инфекции могут говорить о наличии нарушений в гуморальном звене иммунитета.
Клиническое обследование не способно определить какие-либо признаки иммунодефицита, но при этом можно узнать о признаках заболеваний, являющихся следствием такого состояния.
План обследования и проведения лабораторных методов определяется иммунологом, в зависимости от выявленных нарушений. Сюда можно отнести:
- Оценку клеточного иммунитета.
- Клинический анализ крови.
- Оценку системы фагоцитов.
- Выявление антител.
Все показатели иммунограммы оценивают критически, поскольку они являются ориентиром для установки диагноза при наличии клиники иммунодефицита.
Для адекватного лечения болезни, не обойтись без правильного врачебного подхода. Очень важно уделять максимум внимания детям, которые болеют долгое время, поскольку постоянные иммунные нарушения делают организм беззащитным, слабым. Правильная тактика лечения позволяет исключить применение медикаментов:
- Строгие требования к санитарному режиму и гигиене.
- Полноценное и сбалансированное питание.
- Обеспечение работы системы пищеварения.
- Закаливания.
- Лечение в санаториях и на курортах.
- Умеренная физическая нагрузка.
- Посещение развивающих секций.
Всё это поможет восстановить детский иммунологический статус. При обнаружении иммунодефицита нужно выяснить и устранить его причину, а затем начать лечение.
Основной показатель для применения лекарственного препарата, который оказывает стимулирующее влияние, являются:
- Хронические инфекции (восстановление иммунологической реактивности).
- Сочетание иммунодефицита и опухолевого процесса.
- Аутоиммунное заболевание и иммуно-комплексный механизм развития.
Лечением вторичного дефицита занимается врач-иммунолог. При этом, он всегда принимает во внимание клинические проявления и показатели иммунного статуса:
- Если нарушена макрофагально-моноцитарная функция, назначают Ликопид и Полиоксидоний.
- Когда заболевание переносится в тяжёлой форме – Филграстим и Молграмостим.
- При наличии дефектов клеточного звена, эффективными будут Т-активин, Тималин.
- Нарушения гуморального звена могут компенсироваться назначением иммуноглобулинов.
- Пониженный синтез интерферонов говорит о необходимости назначения рекомбинантных интерферонов и иммуномодуляторов.
Профилактика
Залог хорошего иммунитета ребёнка – ответственный подход к планированию беременности, ведение здорового образа жизни как матерью, так и отцом. Важно, чтобы с рождения дети правильно питались и были здоровы. Лучшее решение – естественное вскармливание и введение качественного прикорма.
Сильный иммунитет будет лишь у тех детей, кто получает все необходимые витамины и микроэлементы. В рационе не должно быть «пищевого мусора» по типу газированных напитков, соусов и чипсов. Весной и осенью можно давать витамины для поддержания иммунитета. В любое время года в рационе должны быть овощи, ягоды и фрукты.
В свободное время дети должны гулять на улице и играть в активные игры. Гиподинамия может стать причиной ожирения, и, как результат – снижения иммунитета. Рекомендуются регулярные занятия спортом.
В возрасте одного года ребёнок должен ходить босиком по земле –стопы получат полезный микромассаж. Летом необходимо устраивать небольшие поездки на море и в сосновый лес.
Немаловажную роль играет и настрой ребёнка. Важно оградить его от стрессов и создать благоприятную эмоциональную обстановку. Постоянные ссоры родителей влияют на детскую психику. Если назревает стрессовая ситуация – лучше отвлечь малыша активной игрой или игрушкой.
Для стимуляции иммунитета рекомендуется приём натуральных препаратов и напитков на основе лекарственных трав, таких, как иммунал, женьшень, шиповник, китайский лимонник, эхинацея. Они полезны при эпидемии гриппов и ОРВИ. Но давать их нужно только после консультации с доктором.
У моего ребенка плохой иммунитет. Что такое иммунодефицит
Рейтинг: 4.9, Голосов: 10
Иммунитет — это способ защиты организма от живых тел и веществ (антигенов – АГ), несущих на себе признаки чужеродной информации, который обеспечивает выживание человека как вида в условиях экзогенной и эндогенной агрессии.
К экзогенным агентам чаще всего относят микроорганизмы (бактерии, грибы, простейшие вирусы), к эндогенным — клетки человека, модифицированные вирусами, ксенобиотиками, старением, опухолевые клетки и др.
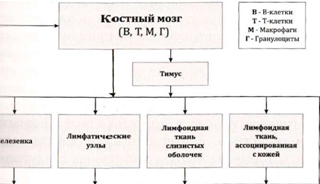
Иммунную защиту человека обеспечивает иммунная система, которая состоит из центральных и периферических органов.
К центральным органам относятся костный мозг и вилочковая железа, к периферическим — селезенка, лимфоузлы, лимфоидная ткань слизистых оболочек и лимфоидная ткань, ассоциированная с кожей.
Центральные органы иммунной системы

Главной клеткой иммунной системы является лимфоцит.
Выделяют врожденный и приобретенный иммунитет.
Врожденный иммунитет обеспечивается факторами естественной резистентности.
Внешняя среда потенциально враждебна для человека, поскольку содержит разнообразные инфекционные агенты. Некоторые механизмы борьбы с инфекцией являются врожденными, то есть присутствуют в организме до встречи с любым инфекционным агентом и их активность не зависит от предыдущей встречи с инфекцией.
Основным внешним защитным барьером, предотвращающим проникновение микроорганизмов в организм человека, являются кожа и слизистые оболочки.
Защитные свойства кожи — прежде всего ее непроницаемость (физический барьер), наличие на поверхности ингибиторов микроорганизмов (молочная кислота и жирные кислоты в поте и секрете сальных желез, низкий РН на поверхности).
Слизистые оболочки также обладают многокомпонентным механизмом защиты. Слизь, выделяемая ее клетками, препятствует прикреплению к ней микроорганизмов, движение ресничек способствует «выметанию» чужеродных веществ из дыхательного тракта, Активно вымывают чужеродные вещества со слизистых оболочек слезы, слюна и моча. Многие секретируемые организмом жидкости обладают специфическими бактерицидными свойствами. Например, соляная кислота желудка, спермин и цинк в сперме, лактопероксидаза в грудном молоке и лизоцим во многих внешних секретах (носовой, слезы, желчь, дуоденальное содержимое, грудное молоко и др.) обладают мощным бактерицидным свойством. Бактерицидным действием обладают также некоторые ферменты, например, гиалуронидаза, а-1- антитрипсин, липопротеиназа.
Фагоцитоз — это важнейший механизм неспецифической защиты.
Интерферон также входит в перечень факторов неспецифической защиты, хотя и занимает среди них несколько особое место.
Адаптивный, или специфический иммунитет. Организм человека обладает огромным набором средств специфической иммунной защиты. Ее осуществление требует участия весьма тонких механизмов.
Может ли у ребенка снижаться иммунитет?
Причин и факторов риска снижения иммунитета много. Транзиторное снижение иммунитета вызывают недостаточное по белку и энергии питание, дефицит потребления микронутриентов, особенно витаминов А, С, Е, Д, (3-каротина, эссенциальных микроэлементов (цинк, железо, селен, йод), полиненасыщенных жирных кислот, наличие хронических болезней органов пищеварения, инфекционных болезней в анамнезе, прием антибиотиков, воздействие экопатологических факторов, нарушение состава кишечной микрофлоры.
Известно, что недостаточное потребление белка и энергии снижает синтез антител. Дефицит в рационе полиненасыщенных жирных кислот, витаминов А, С, (3-каротина, цинка сопровождается нарушениями во всех звеньях иммунного ответа. Недостаток йода снижает активность фагоцитарного звена, компонентов антиоксидантной защиты (витамины А, Е, цинк, селен, др.) неблагоприятно влияет на функциональную активность и жизнедеятельность иммунокомпетентных клеток.
В современных условиях дети подвергаются воздействию вышеперечисленных факторов риска сдвигов в работе иммунной системе. В реальных условиях эти факторы неблагоприятно влияют на иммунитет у населения всех возрастных групп.
В педиатрической практике достаточно широко применяются иммуномодулирующие средства. Однако, до конца нет ясности в том, какие средства в своей практической работе должен применять педиатр и как их необходимо выбирать.
Что известно про препараты, которые могут изменять работу иммунной системы?
Среди иммунотропных препаратов выделяют три основных группы :
- иммуностимуляторы
- индукторы иммунологической толерантности
- иммуносупрессанты
В компетенции врача-педиатра может быть только назначение препаратов, способных оказывать «мягкое» модулирующее действие на иммунную систему.
Среди препаратов, направленных на повышение иммунитета, целесообразно выделять три группы лекарственных средств. Первая группа — препараты, способствующие процессам возрастного созревания иммунной системы; вторая группа — препараты, направленные на повышение функциональной активности иммунной системы; третья группа — препараты, относящиеся к средствам «неотложной» поддержки иммунной системы.
К препаратам первой группы (способствуют созреванию иммунокомпетентных клеток и функционированию иммунной системы) относят иммунонутриенты (эссенциальные микроэлементы, витамины, полиненасыщенные жирные кислоты, т.п.) и пробиотики.
Во вторую группу входит наибольшее количество иммуноориентированных средств. Среди препаратов второй группы выделяют иммунотропные средства разной природы (эндогенного происхождения и их синтетические аналоги; экзогенные вещества и их синтетические аналоги, синтетические вещества, способные влиять на разные звенья иммунной системы). Среди препаратов 2-й группы препараты интерферона занимают весьма заметное место.
В третью группу относят препараты иммуноглобулинов для внутривенного и/или внутримышечного введения (применяют для неотложной помощи иммунной системе).
Как известно иммунная система ребенка формируется внутриутробно. Ребенок рождается со стерильным кишечником. Главным условием дальнейшего созревания и полноценного функционирования иммунной системы ребенка является обеспечение полноценным питанием (витамины и эссенциальные микроэлементы, полиненасыщенные жирные кислоты) и заселение открытых локусов нормальной микрофлорой. Наибольшее значение для формирования иммунной системы имеет микрофлора кишечника.
Наиболее широкое применение в практике врача нашли препараты’ естественного происхождения, то есть те, которые соответствуют по составу факторам естественной резистентности. Среди них особое место занимает интерферон.
Наиболее значимыми являются интерфероны класса альфа-2. Их в организме вырабатывается больше всего. Существует 3 разновидности интерферона альфа-2 (а2). Это а2а, a2b и a2c. Они отличаются друг от друга всего на 1-2 аминокислоты.
Функционирование системы интерферона значительно отличается в разные возрастные периоды. В процессе развития организма происходит ее постоянное совершенствование.
Установлено, что у новорожденных, по сравнению со взрослыми, способность к продукции а- и у-интерферона значительно меньше. При этом, чем меньше гестационный возраст новорожденного ребенка, тем в большей степени снижены показатели интерферона. Это снижение является физиологическим феноменом, характерным для неонатального периода.
У детей от 1 года до 3 лет биологические свойства интерферона такие же как у взрослого человека. Однако способность к продукции а- и у-интерферона у детей до 3 лет остается сниженной. Вследствие недостаточности интерфероногенеза у детей раннего возраста отмечается склонность к частым инфекционно-воспалительным заболеваниям.
Многочисленными исследованиями установлено, что интерфероны обладают антивирусным, антибактериальным, антипролиферативным и иммуномодулирующим действием.
Противовирусный эффект является одним из основных свойств интерферонов. Препараты интерферона также повышают чувствительность бактерий к ряду антибиотиков, активируют механизмы захвата и протеолиза золотистого стафилококка, хламидий, легионелл, токсоплазм, листерий, грибов рода Candida.
Многие острые и хронические болезни негативно влияют на иммунитет, что существенно снижает резистентность ребенка к инфекции и другим повреждающим факторам. Поэтому в ряде случаев, с целью повышения эффективности лечения, предупреждения тяжелых осложнений и снижения риска неблагоприятного исхода болезни назначаются препараты, повышающие функциональную активность органов и тканей иммунной системы (иммуноориентированные препараты). Приоритетное место среди этих препаратов должны занимать лекарственные средства эндогенного происхождения, обладающие максимальной иммунотропностью и безопасностью. Прежде всего это препараты интерферона.
В экстренных ситуациях, угрожающих жизни или эпидемиологической безопасности, на определенном этапе ведущее место занимают препараты иммуноглобулинов для внутривенного или внутримышечного введения.
