Нейрофиброматоз 1 типа на мрт
Диагностика нейрофиброматоза 1 типа на МРТ, КТ головного мозгаа) Терминология: б) Визуализация нейрофиброматоза 1 типа: 1. Общие сведения: 2. Рентгенологические признаки нейрофиброматоза 1 типа: 3. КТ при нейрофиброматозе 1 типа:
4. MPT при нейрофиброматозе 1 типа: 5. Ангиография: 6. Рекомендации по визуализации нейрофиброматоза 1 типа:
в) Дифференциальная диагностика нейрофиброматоза 1 типа: г) Патология: 1. Общие характеристики нейрофиброматоза 1 типа: 2. Стадирование и классификация нейрофиброматоза 1 типа: 3. Макроскопические и хирургические особенности: 4. Микроскопия: д) Клиническая картина нейрофиброматоза 1 типа: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка. Обратите внимание: ж) Список литературы:
— Также рекомендуем «Нейрофиброматоз 2 типа на МРТ головного мозга» Редактор: Искандер Милевски. Дата публикации: 3.3.2019 |
Что такое болезнь Реклингхаузена
Нейрофиброматоз имеет 2 типа. 1 тип — нейрофиброматоз реклингхаузена – наследственное заболевание, предрасполагающее к образованию опухолей. Частота: 1:2300 (самый распространенный нейрокожный синдром).
- Аутосомно-доминантный тип наследования
- Локус гена на хромосоме 17 (17ц 11)
- В 80% случаев причиной является новая мутация
- Форма нарушения вторичной нейруляции (дефект нейрональной пролиферации, дифференциации и гистогенеза) в течение 2-4-го месяцев беременности.
- Гистология: Нейрофибромы состоят из шванновских клеток, нейронов и коллагена в неорганизованном межклеточном матриксе
- В отличие от неврином (шванном) для них характерно отсутствие капсулы и более высокое содержание коллагена и эластина.
- Нейрофиброматоз также имеет экстрацеребралъные проявления:
- Плексиформные нейрофибромы головы и шеи
- Спинальные нейрофибромы.
Клинические проявления
Типичные симптомы:
- Пятна цвета «кофе с молоком»
- Кожные нейрофибромы
- Выпячивание глазного яблока, которое может быть обусловлено глиомой зрительного нерва
- Иногда пульсирующий экзофтальм
- Нейропсихические расстройства разной выраженности
- Иногда макроцефалия.
Диагностические критерии:
- По меньшей мере 5 пятен цвета «кофе с молоком» размером более 5 мм.
- Одна плексиформная нейрофиброма или две и более кожных/подкожных нейрофибромы.
- Пигментные пятна в подмышечной или паховой области.
- Дисплазия крыла клиновидной кости или длинных трубчатых костей.
- Односторонние или двусторонние глиомы зрительного нерва.
- Два или более узелка Лиша (гамартомы радужки).
- Отягощенный семейный анамнез.
- Нейрофиброматоз у детей может проявлятся нарушение слуха или снижением остроты зрения.
Какой метод диагностики нейрофироматоза I типа выбрать: МРТ, КТ, ангиографию
Метод выбора
- МРТ
Информативна ли МСКТ головы при болезни Реклингхаузена
- Дисплазия крыла клиновидной кости
- Дисплазия кости вдоль ламбдовидного шва
- Дефекты свода черепа.
Что покажут снимки МРТ головного мозга при нейрофироматозе I типа
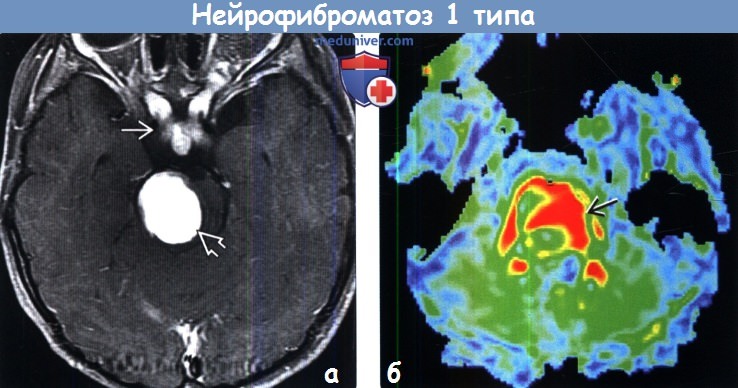
Глиомы:
- Глиомы переднего зрительного пути: двустороннее утолщение зрительного нерва (зрительного перекреста, зрительного пути) с минимальным контрастным усилением или без него
- Глиомы крыши среднего мозга: утолщение крыши среднего мозга и облитерация водопровода мозга с окклюзионной гидроцефалией
- Глиомы могут также встречаться в стволе головного мозга, мозжечке и полушариях большого мозга.
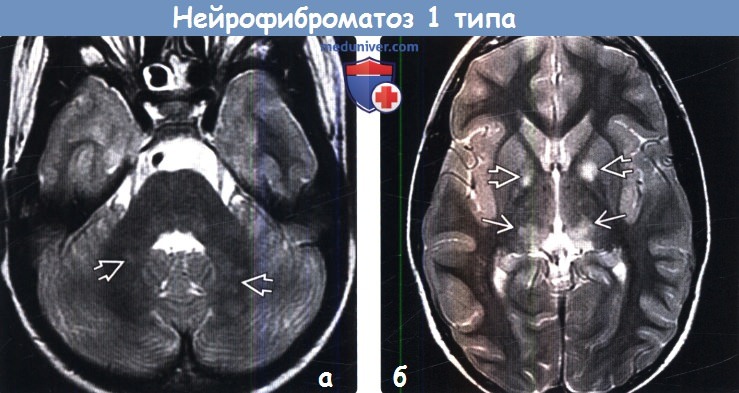
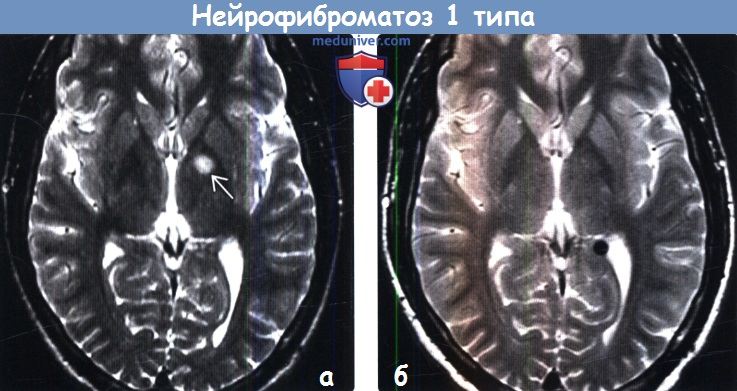
Вакуолизация миелина:
- Гиперинтенсивные очаги на Т2-ВИ в стволе мозга, внутренней капсуле и базальных ядрах, а также в валике мозолистого тела и белом веществе мозжечка
- Отсутствие контрастного усиления после введения КС
- Типично встречается в возрасте старше 3 лет
- Количество и размеры очагов увеличиваются до 10-12-летнего возраста
Вакуолизация миелина: почти никогда не встречается у больных в возрасте старше 20 лет
- Гиперинтенсивная зона на нативных Т1-ВИ (репаративные процессы)
- Нейрофибромы основания черепа и лица гиперинтенсивны по отношению к скелетной мышце на Т1- и Т2-ВИ
- Очаги могут накапливать КС
- При дисплазии крыла клиновидной кости височная доля пролабирует в глазницу.
Проводят ли ангиографию сосудов мозга при нейрофиброматозе
- Аневризмы головного мозга
- Другие сосудистые мальформации.,
Что хотел бы знать лечащий врач
- В зависимости от терапевтической значимости динамические исследования глиом или гидроцефалии
- Показать нейрофибромы.
Какие заболевания имеют симптомы, схожие с нейрофиброматозом I типа
Доброкачественный стеноз водопровода мозга:
— Расширение проксимального отдела водопро вода мозга
— Крыша среднего мозга истончена и смещена вверх.
Лечение
- Лечение гидроцефалии
- Удаление нейрофибром или глиом по показаниям (глиомы зрительного нерва удаляются только после подтверждения снижения остроты зрения или инфильтративного роста)
- Хирургическая пластика дефекта крыла клиновидной кости.
Врачи каких специальностей диагностируют и лечат нейрофиброматоз
— Невропатолог (определение неврологического дефицита)
— нейрохирург (при необходимости хирургическое вмешательство)
-врач-функциональной диагностики (дифференциальная диагностика с другими заболеваниями головного мозга)
Прогноз
Обычно благоприятный, перерождение в злокачественные опухоли бывает редко.
Возможные осложнения и последствия
Нейропсихические расстройства разной выраженности
Нейрофиброматоз I типа. МРТ , Т2-Вив аксиальной плоскости. Множественные двусторонние гиперинтенсивные очаги во внутренней капсуле (вакуолизация миелина, стрелкой).

МРТ головного мозга. Т1-взвешенная МРТ с контрастированием. Множественные менингиомы при нейрофиброматозе 2 типа. Цветовая обработка изображения.
Факоматозы (нейрокожные нарушения) – это группа врожденных дисплазий эмбриональной эктодермы (кожи, центральной и переферической нервной систем, глаза) и эндодермы (эпителиальной выстилки желудочно-кишечного тракта).
К факоматозам относят:
- Нейрофиброматоз тип I (болезнь Реклингхаузена)
- Нейрофиброматоз тип II
- Туберозный склероз (синдром Бурневиля)
- Болезнь Гиппель-Линдау
- Синдром Стурге-Вебера
- Редкие заболевания – синдром Клиппеля-Треноне-Вебера, синдром Протея, синдром Ослера-Рандю-Вебера, синдром Вайбурна-Масона, болезнь Фабри, синдром кожной гемангиомы, атаксия-телеангиэктазия (синдром Луи-Бара), менингоангиоматоз (синдром Ульмана), нейрокожный меланоз, гипомеланоз Ито, синдром эпидермального невуса, базальноклеточный невус.
Все перечисленные заболевания выявляются при МРТ головного мозга.
Нейрофиброматоз I типа (болезнь Реклингхаузена) имеет аутосомно – доминантный тип наследования (50%), сцепленный с 17 парой хромосом, или с её спонтанными мутациями. Частота заболевания составляет один на 4000 населения. Диагностическими критериями служат (National Institutes of Health, 1988) не менее 6 кожных пятен (макулы цвета “кофе с молоком” размером не менее 5 мм в пре- и 15 мм в послепубертатном периоде), и не менее 2 любых нейрофибром, либо одна плексиформная (подкожная) нейрофиброма, множественные веснушки в подмышечных и паховых областях, костные дисплазии (истончение кортикального вещества длинных трубчатых костей с коксартрозом или без него, дисплазия клиновидной кости ), двухсторонние глиомы зрительных нервов, 2 или более пигментированные гамартомы радужной оболочки глаза (узлы Лиша) и наличие ближайшего родственника с этим заболеванием. Для постановки диагноза достаточно наличия 2 из перечисленных критериев. Кроме того, характерны следующие сопутствующие патологии: невриномы, кожные нейрофибромы, макроцефалия, астроцитомы, множественные менингиомы, кифосколиоз, саркома Юинга, сирингомиелия. Из опухолей головного мозга наиболее часто (в 5-15% случаев НФ I) встречается пилоцитарная астроцитома зрительного нерва и тракта . На МРТ астроцитома видна в виде утолщения зрительного нерва. Образование изоинтенсивно или немного гипоинтенсивно на Т1-взвешенных МРТ и гиперинтенсивно на Т2-взвешенных МРТ. Среди других локализаций астроцитома может быть в стволе, гипоталамусе, III желудочке. Редко обнаруживаются анапластические астроцитомы полушарий и мозжечка. У детей при НФ I встречаются очаги , напоминающие гамартомы. Они выявляются в ножках мозга, мосте, бледном шаре, среднем мозге, зрительном бугре, продолговатом мозге, реже белом веществе полушарий и мозжечка. На Т2-взвешенных МРТ очаги слегка гиперинтенсивны, на Т1-взвешенных МРТ изоинтенсивны белому веществу, за исключением бледного шара, где они тоже чуть гиперинтенсивны. Они не превышают 15 мм в размерах, не вызывают масс-эффекта и не контрастируются. Предположительно, очаги представляют собой участки изменённого миелина.
Третьим образованием диагностируемым при нейрофиброматозе I типа является нейрофиброма, обычно расподоженная в орбите и распространяющаяся в полость черепа и на кавернозный синус. Нейрофиброма слегка гиперинтенсивнее мышцы на Т1-взвешенных МРТ и выраженно гиперинтенсивнее на Т2-взвешенных МРТ. Кистозный компонент опухоли может давать сниженный сигнал в ее центре на Т1-взвешенных томограммах. При нейрофиброматозе I типа встречается также эктазия твердой мозговой оболочки в расширенном слуховом канале и стеноз водопровода. Эктазию важно не путать с невриномой. Стеноз водопровода не связан с опухолевой компрессией, но приводит к гидроцефалии.
Нейрофиброматоз II типа также имеет аутосомно-доминантный тип наследования, но сцепленный с 22 парой хромосом. Его частота составляет один на 100 тыс. населения. Диагностическими критериями служат (National Institutes of Health, 1988) двухсторонние невриномы слуховых нервов, выявляемые на КТ или МРТ, либо сочетание наследственной предрасположенности (наличие двухсторонних неврином у ближайшего родственника) с односторонней невриномой или двумя другими типичными опухолями (плексиформная нейрофиброма, менингиома, глиома, невринома любой локализации) плюс кожные пятна. В отличие от НФ I кожные пятна единичные и не служат главным критерием, а опухолевое поражение ассоциируется не с астроцитомами, а с невриномами и менингиомама. Сопутствующими патологиями являются менингоангиоматоз, глиальные узлы, эпендимальные эктопии, гипертрофический глиоз зрительного нерва, сирингомиелия, комплекс Арнольда-Киари. Типичная невринома развивается из шванновской оболочки слуховых нервов (VIII пара), обычно с обеих сторон , реже тройничного нерва или других. При МРТ невриномы гипо- или изоинтенсивны белому веществу на Т1-взвешенных МРТ и изо- или гиперинтенсивны на Т2-взвешенных МРТ. Хорошо усиливаются гадолинием. Менингиомы, как правило, сопутствуют невриномам. Локализация не отличается от случаев не связанных с нейрофиброматозом, но встречается также нетипичное поражение сосудистого сплетения. Картина менингиом при нейрофиброматозе II типа имеет все типичные признаки.
Туберозный склероз (синдром Бурневиля) встречается реже нейрофиброматоза. Его частота по данным литературы составляет около одного на 180 тыс. населения. От 20 до 40% случаев туберозного склероза унаследованы по аутосомно- доминантному типу, остальные возникли вследствии мутаций предположительно 9 и 11 пар хромосом (тип 1), либо 19 пары (тип 2). Поражение может затрагивать практически любые органы. Патогномоничными поражениями ЦНС являются корковые узлы в головном мозге и множественные субэпендимальные глиальные узлы , а также внутрижелудочковая гигантоклеточная астроцитома, встречаются сопутствующие аномалии – агенезия мозолистого тела, пахигирия, аневризмы. Характерны дерматологические проявления в виде множественных ангиофибром лица в форме «бабочки», бледные пятна на лице и груди, фибромы кожи, под ногтями и сетчатке глаза. Из других проявлений встречаются множественные ангиолипомы почек и печени, рабдомиомы сердца, лимфангиоматоз лёгких, костные склеротические и кистозные изменения. Диагноз туберозного склероза ставится при наличии у пациента 2 из перечисленных характерных признаков.
Корковые узлы – самое частое проявление туберозного склероза. Они расположены в коре головного мозга, деформируют её, захватывают прилегающее белое вещество и подвергаются кальцификации . При МРТ узлы изоинтенсивны серому веществу на Т1-взвешенных МРТ и чуть гиперинтенсивнее его на Т2-взвешенных. Контрастирование наблюдается в 5% случаев. В белом веществе обнаруживаются тяжи , отходящие радиально от желудочков. Корковые узлы и тяжи нередко называют «гамартомами», хотя они представляют собой скорее демиелинизацию и кальцификацию, чем истинную гетеротопию.
Туберозный склероз. Гамартомы. КТ, Т2-зависимая МРТ и FLAIR
Внутрижелудочковая гигантоклеточная астроцитома встречается у 1.7 – 18% пациентов. Пик её частоты приходится на возраст 8-16 лет. Опухоль доброкачественная, растёт медленно. Расположена она субэпендимально в области отверстий Монро, вызывая обструктивный тип гидроцефалии. При МРТ гигантоклеточная астроцитома четко очерчена, гиперинтенсивна на Т2-взвешенных МРТ и гипоинтенсивна на Т1-взвешенных МРТ. Внутренняя структура может быть неоднородной в связи с кровоизлияниями и кальцинатами. Опухоль хорошо контрастируется гадолинием. Хотя гигантоклеточная астроцитома наиболее типична, при туберозном склерозе могут встретиться любые другие опухоли нейроэпителиального ряда, гемангиома или ангиома.
Субэпендимальные, то есть проецирующиеся в желудочек, но растущие со стороны паренхимы мозга, узлы чаще расположены рядом с хвостатым ядром или гипоталамической бороздой сразу за отверстием Монро, реже в области III, IV желудочков и Сильвиева водопровода. На Т2-взвешенных томограммах субэпендимальные узлы умеренно гиперинтенсивны и часто содержат кальцинаты . От астроцитом их отличает не столь яркий сигнал и меньшие размеры. Контрастирование при введении препаратов гадолиния иногда наблюдается и в субэпендимальных узлах , и всегда в астроцитомах.

Туберозный склероз. Субэпендимальные узлы. Аксиальная Т-зависимая МРТ.
Болезнь Гиппеля – Линдау представляет собой симптомокомплекс, состоящий из гемангиобластом ЦНС (40% случаев) и сетчатки глаза (45%), и висцеральных проявлений в виде кист почек (75%), печени и поджелудочной железы. Диагноз ставится при наличии двух и более гемангиобластом или одной гемангиобластомы и висцеральных изменений, либо только висцеральных проявлениий при наличии семейной наследственности. Болезнь Гиппеля-Линдау в 20% случаев имеет врожденное семейное происхождение с аутосомно-доминантным типом наследования, в остальных связана с мутацией 3 пары хромосом. Частота примерно 1 случай на 36 тыс. населения. Кроме гемангиобластом и характерных висцеральных изменений при болезни Гиппель – Линдау встречается сопутствующие патологии: карцинома почки (более четверти наблюдений) и поджелудочной железы, феохромоцитома (около 10%, часто двухсторонняя), рабдомиома сердца, кисты лёгких, эпидидимит.
Гемангиобластомы при болезни Гиппеля – Линдау всегда множественные и примерно в половине случаев локализуются в мозжечке, реже стволе, спинном мозге и полушариях. При мозжечковой локализации опухоль чаще расположена поверхностно. При МРТ определяется неоднородный узел, гиперинтенсивный на Т2-взвешенных и изо- или гипоинтенсивный на Т1-взвешенных МРТ. В ряде случаев визуализируются патологически расширенные сосуды, имеющие характерное отсутствие сигнала. Кальцификации узлов не наблюдается. Гемангиобластомы хорошо контрастируются гадолинием. Чисто солидные гемангиобластомы наблюдаются только в 10% случаев. Окружающая узел киста гиперинтенсивна на томограммах обоих типов взвешенности, так как содержит примесь белка.
Синдром Стурге – Вебера ненаследуемое заболевание, ее морфологическим субстратом является ангиоматоз, связанный с тем, что сохраняются синусоидальные эмбриональные сосуды. Таким образом, синдром Стурге – Вебера представляет собой аномалию развития в “чистом” виде. Артериальный и венозный ангиоматоз приводят к избыточной васкуляризации оболочек мозга, кальцификации оболочечных артерий. Поражаются мягкие мозговые оболочки, обычно затылочной доли, причем с одной стороны (75% случаев). Кора мозга над ангиомой атрофируется и кальцифицируется . Нередко выявляется патологически расширенная кортикальная вена. Описано также увеличение сосудистого сплетения, гемиатрофия мозга на стороне поражения, ускорение и нарушение миелинизации, мегалэнцефалия и гидроцефалия. В постановке диагноза помогает наличие невуса кожи лба, который расположен по ходу первой ветви тройничного нерва, с той же стороны, что и очаг в мозге. Из других проявлений заболевания встречаются костные – ипсилатеральная гипертрофия черепа и синусов, глазные – ипсилатеральный экзофтальм, глаукома (30%), колобома радужной оболочки, гемангиома сосудистого сплетения глаза, висцеральные – ангиоматоз щитовидной железы, лёгких, поджелудочной железы, печени, почек, кишечника. Клинически синдром проявляется контрлатеральным гемипарезом, гомонимной гемианопией, судорогами (80% случаев) и умственной отсталостью (60%). При МРТ выявляется хорошо контрастирующийся ангиоматозный клубок сосудов, утолщенная оболочка, расширенная кортикальная вена и, иногда, расширенное сосудистое сплетение.
МРТ СПб дает место выбора выполнения МРТ головного мозга. При МРТ в СПб мы выступаем за комплексный подход к диагностике факоматозов с исследованием всех их проявлений. Обычно факоматозы лучше видны в высоких полях, но многие, особенно, опухоли видны и в низкопольных открытых МРТ.