Некомпактный миокард левого желудочка мрт

Некомпактный миокард левого желудочка — тип кардиомиопатии, который характеризуется гипертрофией мышечных волокон указанной локализации, их чрезмерной трабекулярностью, образованием глубоких межтрабекулярных пространств. Пациенты жалуются на одышку, быструю утомляемость, нарушения ритма, головную боль, отеки ног. Диагностика основывается на инструментальных методах: Эхо-КГ, ЭКГ, МРТ, ПЭТ-КТ. Тактика лечения зависит от тяжести патологии, включает в себя медикаментозные и хирургические методики, направленные на коррекцию сердечной недостаточности, предупреждение опасных аритмических, тромбоэмболических осложнений.
Общие сведения
Некомпактный, или губчатый, миокард левого желудочка (НЛМЖ) — диагноз, относительно недавно введенный в клиническую практику в связи с улучшением методов исследования сердца. Является редко встречающимся заболеванием, наблюдается примерно у 0,015% взрослых людей, в 18% случаев имеет наследственный характер. Специалисты отмечают, что реальные цифры могут существенно превышать официальные данные из-за выраженной гиподиагностики сердечно-сосудистых патологий. Аномалия строения чаще диагностируется у мужчин — 56-82%. У детей составляет до 10% обнаруживаемых болезней миокарда, занимает третье место по частоте после гипертрофической и дилатационной кардиомиопатии. У больных младше 18 лет около половины наблюдений является следствием генетического дефекта.
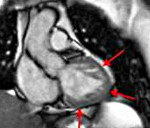
Некомпактный миокард левого желудочка
Причины НМЛЖ
Причинные факторы патологии остаются недостаточно изученными, однако существуют определенные закономерности, свидетельствующие о ее наследственном характере. Например, аномалия строения кардиальной мышцы нередко встречается у представителей нескольких поколений одной семьи, как у мужчин, так и у женщин всех возрастов. Существуют зарегистрированные случаи, не вписывающиеся в эту концепцию. С учетом этого обстоятельства были разработаны две теории развития некомпактного миокарда левого желудочка:
- Эмбриональная. Заболевание является наследственным, передача осуществляется двумя путями: с аутосомами или с половой Х-хромосомой (около 40% наблюдений). Локализовать поврежденный ген лабораторно не удалось, но можно выделить общие закономерности – мутация затрагивает нормальный биосинтез белков, ответственных за построение внутреннего клеточного скелета (бета-миозин, кардиальный альфа-актин, тропонин-Т).
- Дезадаптационная. Образование некомпактного миокарда становится патологической реакцией на повреждающие факторы. Это предположение подкрепляется фактами обнаружения заболевания у взрослых пациентов с ранее неизмененной сердечной мышцей. Подобные случаи выявлялись у молодых спортсменов и беременных женщин, что говорит о повышенной нагрузке на кардиальные структуры как о ведущей причине развития повышенной трабекулярности, возможно – на фоне существующей наследственной предрасположенности.
Патогенез
В механизме развития заболевания ведущую роль играют три основных компонента: недостаточная функция сердца, нарушения ритма, повышенный риск тромбоэмболии. Некомпактный миокард представляет собой слой кардиомиоцитов с нарушенной структурной организацией, что не позволяет ему сокращаться так же эффективно, как здоровым участкам сердечной мышцы. Чем больше аномальных мышечных волокон – тем ярче выражены признаки кардиальной недостаточности. Патологическая архитектоника ткани создает условия для расстройства микроциркуляции крови и ишемии левого желудочка. Уменьшение функциональной активности органа может быть как систолическим, так и диастолическим по рестриктивному типу, что связано с повышенной трабекулярностью.
Нарушения сердечного ритма провоцируются анатомической неоднородностью миокарда – некомпактный, рыхлый слой сменяется слоем с более плотной структурой. Это негативно влияет на распространение электрического импульса по мышечным волокнам и может приводить к развитию желудочковых аритмий. На фоне сниженной насосной функции сердца, наличия обширных полостей между дополнительными трабекулами неритмичные сокращения создают предпосылки для изменения реологических свойств крови и тромбообразования.
Классификация
Некомпактный миокард определяют как первичную структурную и функциональную патологию сердечной мышцы, развивающуюся при отсутствии заболеваний, способных вызвать нарушение строения тканей: артериальной гипертензии, дисфункции венечных сосудов, клапанной системы. Аномалию, локализованную в левом желудочке, систематизируют по наличию либо отсутствию сопутствующих изменений строения сердца:
- Изолированная форма. Губчатый миокард представляет собой единственную структурную кардиальную патологию в виде массивных трабекулярных образований. Из-за скудной клинической картины и низкой вероятности развития осложнений обычно не диагностируется.
- Сочетанная форма. Некомпактный слой кардиальной мышцы сочетается с врожденными пороками сердца (дефект межпредсердной, межжелудочковой перегородки, врожденный стеноз легочной артерии) или нейромышечными заболеваниями (метаболическая миопатия, мышечная дистрофия Беккера, Эмери-Дрейфуса). Патологии не являются причиной увеличенной трабекулярности, которая нередко обнаруживается в процессе диагностики основного заболевания.
Симптомы НМЛЖ
Заболевание имеет чрезвычайно разнообразную клиническую картину, выраженность которой во многом зависит от степени гипертрофического процесса. Обычно симптомы проявляются у детей и подростков, однако манифестация возможна и в зрелом возрасте. Пациенты отмечают нарастающие симптомы сердечной недостаточности, прежде всего – появление одышки. Учащение дыхания вначале выявляется при активной физической активности, затем – при легкой нагрузке, в терминальных стадиях — в покое. Застойные явления в сосудах легких провоцируют затруднения дыхания в положении лежа, ночные приступы кашля, иногда с примесью крови.
При выраженной гипофункции кардиомиоцитов могут наблюдаться отеки и синюшность нижних конечностей. У ряда больных обнаруживается слабость, быстрая утомляемость, спутанность сознания, нарушение сна, уменьшение диуреза, особенно в дневное время. Развитие аритмии добавляет к клинической картине ощущение сердцебиения, перебоев в работе органа, тахикардию или выраженную брадикардию, боль за грудиной, головокружение, иногда – потери сознания. Некомпактный миокард нередко сочетается с нейромышечными патологиями, что проявляется снижением тонуса скелетной мускулатуры, нарушением походки, постепенной утратой физических навыков (ходьба, способность сидеть, держать голову).
Осложнения
НМЛЖ способен привести к развитию жизнеугрожающих состояний, природа которых тесно связана с тремя основными компонентами патогенеза аномалии. Сердечная недостаточность может стать причиной тяжелых клинических синдромов: отека легких, кардиогенного шока, острой почечной недостаточности. Прогрессирующее разрастание трабекул в полости левого желудочка иногда провоцирует внезапную сердечную смерть из-за критического нарушения функции проводящей системы и развития фибрилляции желудочков. Тромбоэмболические осложнения — ведущие причины инвалидизации пациентов с некомпактным миокардом, способствующие возникновению ишемического инсульта, коронарогенного инфаркта, тромбоза артерий брыжейки, почек.
Диагностика
Симптомы некомпактного миокарда достаточно неспецифичны, поэтому на первое место в обнаружении патологии выходят инструментальные методы. На первичном приеме кардиолог или терапевт может заподозрить наличие аномального строения сердца по сочетанию признаков сердечной недостаточности и аритмического синдрома. Специалист уточняет семейный анамнез, чтобы выявить возможную наследственную предрасположенность. Из дополнительных методов обследования используются:
- Ультразвуковое исследование (Эхо-КГ). Является основным способом визуализации при нефизиологическом строении мышечного слоя левого желудочка. На патологию указывает утолщение стенки камеры из-за выдающихся в полость массивных трабекул с объемными межтрабекулярными пространствами, особенно в области верхушки, боковой стенки. Толщина некомпактной части вдвое больше нормальной, при использовании доплеровского картирования в желудочке выявляются турбулентные потоки крови. Дополнительно уточняется вид заболевания – при изолированной форме другие аномалии строения органа не просматриваются.
- Магнитно-резонансная томография. Применение этого метода дополнительно к Эхо-КГ позволяет провести более полный дифференциальный диагноз, исключить ошибку, особенно при затруднительной визуализации верхушки сердца. Применение контрастного вещества помогает повысить разрешающую способность исследования и более точно определить внутреннюю структуру левого желудочка, а также диагностировать некомпактный слой на ранних стадиях.
- Позитронно-эмиссионная томография. Дает возможность оценить объем регионарного кровотока в измененных областях кардиальной мышцы, установить коронарный резерв в участках гипокинезии, сравнить перфузию, активность метаболических процессов в нормальных и аномальных участках. Методика применяется для уточнения эффективности терапевтических мероприятий.
- Электрокардиография. С помощью ЭКГ определяют частоту и характер сердечных сокращений, выявляют экстрасистолию, аритмию, вид нарушения внутрикардиальной проводимости, исключают органические повреждения. Иногда метод дополняют велоэргометрией для оценки резервных возможностей миокарда и уточнения степени сердечной недостаточности или холтеровским мониторированием для выявления редко проявляющихся нарушений ритма.
- Электрофизиологическое исследование. Использование этого инвазивного метода диагностики требуется при выраженных аритмиях для корректировки тактики лечения. Полученные данные помогают решить вопрос о необходимости установки кардиостимулятора или (при риске развития опасной для жизни фибрилляции желудочков) кардиовертера-дефибриллятора.
Дифференциальный диагноз проводят с опухолями сердца, другими видами кардиомиопатий, добавочными хордами, трабекулами, ишемической болезнью, амилоидозом, инфарктом миокарда, кардиогенным шоком, кардиогенным дистресс-синдромом. Как причины развития одышки необходимо исключить хронические обструктивные заболевания легких (ХОБЛ, бронхиальную астму, эмфизему легких), пневмонию.
Лечение НМЛЖ
При отсутствии симптоматики, нарушений ритма, уменьшения фракции выброса левого желудочка проведение специализированной терапии не показано. Необходим контроль над состоянием в динамике, плановые осмотры у кардиолога не реже 1 раза в 6 месяцев. При выраженных проявлениях патологии необходима коррекция состояния, предупреждение опасных осложнений. Существуют две основные линии лечения некомпактного миокарда левого желудочка:
- Медикаментозная терапия. Применение лекарственных препаратов обосновано при легкой и средней тяжести болезни. Для улучшения функции миокарда, увеличения ударного объема левого желудочка используют ингибиторы АПФ, бета-адреноблокаторы, антагонисты альдостерона. Выраженные нарушения ритма, особенно желудочковой локализации требуют применения антиаритмических средств: антагонистов кальциевых, натриевых, калиевых каналов. Профилактика тромбоэмболии заключается в назначении антикоагулянтов, антиагрегантов.
- Хирургическое лечение. Инвазивные методики рекомендованы при тяжелом течении некомпактного миокарда с выраженной сердечной недостаточностью, наличием жизнеугрожающих нарушений ритма. Непосредственно резекция губчатого слоя — перспективное направление, которое в клинической практике в настоящее время почти не используется. Обычно при серьезных нарушениях работы проводящей системы сердца производится вживление кардиовертера-дефибриллятора или искусственного водителя ритма. При трехкратном преобладании патологического слоя кардиомиоцитов на фоне терминальных стадий сердечной недостаточности рассматривается возможность трансплантации сердца.
Прогноз и профилактика
Долгосрочный прогноз зависит от распространенности аномалии, возраста пациента, наличия сопутствующих заболеваний. Смертность в течение 7 лет с момента постановки диагноза достигает 24%. При своевременном обращении к специалистам, комплексном полноценном лечении возможна коррекция недостаточной функции сердца, аритмических проявлений. Из-за преимущественно наследственной этиологии некомпактного миокарда специфическая профилактика отсутствует. Общие превентивные мероприятия включают ведение здорового образа жизни, достаточную физическую активность, правильное питание, снижение психоэмоциональных нагрузок.
Некомпактный миокард левого желудочка (НМЛЖ) относят к редким формам кардиомиопатии, имеющим генетическую обусловленность. Характерной особенностью патологии является наличие губчатого строения одного из двух стенок миокарда.
Гипертрабекулярный слой ЛЖ обращен к его полости, у которого снижена сократительная способность. Нарушения закладываются во время эмбрионального развития.
Клинические признаки заключаются в проявлении сердечной недостаточности, тромбоэмболического синдрома и нарушениях сократительной ритмики. Специфического лечения на данный момент нет, пациентам с терминальной стадией показана трансплантация сердца.

Некомпактный миокард
Эпидемиология и классификация
Болезнь регистрируется как в детском, так и во взрослом возрасте. Наследственное происхождение аномалии подтверждается у 18–20% совершеннолетних и у 40–50% детей соответственно.
Распространённость в последнем случае выше – около 1,3% от общей популяции маленьких пациентов, у взрослых встречаемость заболевания ниже – 0,014 %. Однако важно понимать, что приведенная статистика должна считаться относительной, поэтому истинные цифры могут быть более значимыми.
Важно. Некомпактный миокард левого желудочка у лиц мужского пола диагностируется чаще – 55-80% от числа всех зарегистрированных случаев.
Патология формируется в период эмбрионального развития, во время образования пластов миокарда у плода. Главным признаком аномалии является развитие глубоких трабекул в ЛЖ и межжелудочковой перегородке, что негативно отображается на систолической способности сердечной камеры. У некоторых больных болезненный процесс может затрагивать и ткани правой стороны сердца.
Аномалия может иметь как спорадический, так и семейный характер. Последняя выявляется значительно чаще, поэтому болезнь классифицируют как ту, которая имеет наследственную предрасположенность.
В то же время ряд специалистов отмечают, что патологию можно считать и назальной формой, поскольку это может быть вторичным следствием других кардиологических болезней. В настоящее время данный вопрос остается дискуссионным.
Этиология
Есть несколько гипотез, объясняющих причины формирования заболевания.
Обобщая полученные научные данные, можно выделить две основные формы:
- Эмбриональная – заболевание обуславливается генными процессами (наследственность или мутагенез), что приводит к формированию неправильного (губчатого) строения миокарда левого желудочка и его межсердечной перегородки. Это объясняется мутированием цистрона G4.5, кодирующего образование таффазина. Патологии сцеплена с полом, т. е. наследуется с Х хромосомами. Кроме этого, описаны мутации других генов, например, α-дистробревина и транскрипционного фактора NKX 2.5.
- Гипотеза функциональной дезадаптации, как вероятные изменения при развитии кардиомиопатии. Данная теория не обуславливается генными изменениями во время внутриутробного развития плода. Мнение подкрепляется зарегистрированными факторами, когда синдром НМЛЖ у взрослых больных не регистрировался на более ранних обследованиях при ультразвуковом обследовании сердца.
Заметка. Заболевание может наследоваться с половыми Х-хромосомами по рецессивному типу. Это означает, что женщины (даже не являющиеся больными) могут иметь в геноме и передавать по наследству НМЛЖ. Например, вероятность того, что мальчики, рожденные ими, будут иметь мутационный ген составляет примерно 50%. Все дочки такой матери не будут больными, однако, каждая вторая девочка станет носительницей опасного гена.
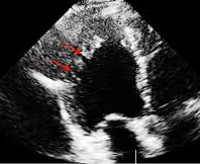
Чреспищеводная эхокардиограмма, цветное допплеровское картирование: межтрабекулярные пространства, сообщающиеся с полостью ЛЖ
Симптоматика и диагностика
Клиническая картина разнообразна, зависит от степени поражения и уровня патогенеза. Довольно часто первые признаки уже заметны в детском возрасте.
На болезнь указывает:
- возникновение и усугубление признаков сердечной недостаточности;
- патологические изменения иннервации;
- ненормальные изменения, связанные с сократительной деятельностью и ритмикой;
- систолическая дисфункция левого желудочка;
- гипертрофическая и рестриктивная кардиомиопатия;
- появление некоторых симптомов синдрома Барта;
- тромбообразование в трабекулярной зоне и возникновение осложнений;
- мышечная дистрофией Беккера (случается редко);
- неожиданная клиническая смерть, как итог заболевания.
Поскольку указанные признаки свойственны другим кардиологическим заболеваниям, диагностика часто бывает достаточно затруднена. Основные методы обследования обозначены в таблице и на закрепленном в статье видео.
Таблица. Способы диагностики некомпактного миокарда левого желудочка:
| Метод | Характеристика |
Рентген | Помогает визуализировать на фото наличие аномальных изменений в сердце. |
ЭхоКГ | Другое название – УЗИ сердца. Является основным методом обследования состояния миокарда, показания обследования становятся основой для постановки диагноза. |
МРТ и КТ | Томографии несмотря на хороший уровень визуализации сердечных структур при губчатом миокарде на данный момент применяются не часто. |
Вентрикулография левого желудочка | Контрастное рентгенологическое обследование полостей сердца, показывает аномальные изменения морфологических структур. |
Диагностическую ценность в данном случае имеют исследования, позволяющие визуально оценить состояние сердца. Главный признак, на которой обращают внимание клиницисты при верификации заболевания это наличие глубоких трабекул в миокарде ЛЖ или межсердечной перегородке.
Как правило, аномалии локализуются на верней половине органа, а также на боковой и нижней стенках левого желудочка.
Основным и наиболее информативным диагностическим методом является ультразвуковое обследование сердца (ЭхоКГ), которое показывает:
- изменение величины стенок желудочка;
- выступы ЛЖ в сердечные полости;
- наличие трабекул;
- соотношение некомпактного слоя к истинному миокардиальному;
- межтрабекулярные синусы, а также характер кровотока в измененных полостях можно хорошо увидеть на цветной доплерографии;
- наличие других патологий.
Повышенная трабекулярность миокарда левого желудочка
МРТ позволяет получать снимки высокого качества с более четкими контурами. На них видны субэндокардиальные дефекты перфузии.
Диагностическую ценность несет ситуация, когда некомпактный слой миокарда превышает компактный в 2,3 или более раз. При наличии трабекул изменяется кровоток, что представляет повышенную вероятность образования тромбов и осложнений, связанных с ними. Завихрения и изменения кровотока хорошо можно визуализировать при доплерографии.
МТР, как и КТ – это современные и достаточно высокоинформативные диагностики, однако, пока их нужно относить к перспективным методикам обнаружения некомпактного миокарда левого желудочка. На данный момент в медицинской литературе встречается достаточно мало описания критериев томографической диагностики рассматриваемого симптома.
Сегодня МРТ и КТ остаются методами выбора, как средства лучшей визуализации, когда иные диагностические процедуры не позволяют точно выяснить патологические изменения в сердце.
Вентрикулографию или коронарографию показано делать всем пациентам с подозрительными клиническими проявлениями, чей возраст выше 30 лет. Это помогает дифференцировать болезни и исключить аномалии венечных артерий.
Лечение
Специфическая терапия синдрома НМЛЖ на данный момент отсутствует и в ближайшее время медицина не сможет найти адекватное этиотропное лечение.
В основном назначается симптоматическая терапия для устранения или облегчения клиники:
- хронической сердечной недостаточности;
- нарушений сердечной ритмики;
- профилактические мероприятия против образования тромбов и всевозможных осложнений, которые с ними связаны.
В определенных случаях эффективным может быть оперативное вмешательство. Тем не менее добиться успешного результата можно только при помощи трансплантации сердца.
В некоторых источниках можно найти информацию об успешной пересадке левого желудочка. При злокачественных синдромах показана имплантация кардиовертера-дефибриллятора.

Губчатый миокард левого и правого желудочков на снимке МРТ
Прогноз
В общем прогноз является неблагоприятным. По статистике смертность в течение семилетнего периода составляет от 22 до 50%.
Основные причины летальных исходов состоят в патологии ритмики сердца или усугубленной недостаточности. Среди детей уровень смертности ниже и составляет около 18%.
Тут многое будет зависеть от уровня аномальных сегментов, того насколько функционально активен миокард (его сократительная способность), времени появления негативной клиники и скорости ее прогрессирования.
Заключение
Прошло более двадцати лет с момента описания синдрома некомпактного миокарда левого желудочка, однако, на сегодня нет четких регламентаций насчет диагностики, терминологии и классификации патологии. Не являются корректными методы исследования и верификации болезни, поэтому часто ее неверно трактуют и лечат.
В то же время высокие риски летальных исходов при НМЛЖ диктуют необходимость раннего обнаружения и высокой дифференциации диагноза. Верный подход к лечению позволит подбирать адекватную консервативную или радикальную терапию, что улучшит общие прогнозы и продолжительность жизни.
Тайное Слово: Артерия
Рекомендуем статьи по теме