Парапельвикальные кисты почек на мрт
Синусная (или парапельвикальная) киста – это простая доброкачественная киста, заполненная жидкостью, располагающаяся в области почечного синуса. Выделяют парапельвикальные кисты, возникающие в паренхиме почки и распространяющиеся в синус, и перипельвикальные кисты, происходящие из лимфатических протоков синуса. Парапельвикальные кисты обычно единичные и односторонние, перивельвикальные – множественные и двусторонние. Кисты синуса чаще обнаруживаются у мужчин, в 50% случаев имеются пациентов с болезнью Фабри. Частота обнаружения кист почек при посмертном исследовании составляет 1,3–1,5%.
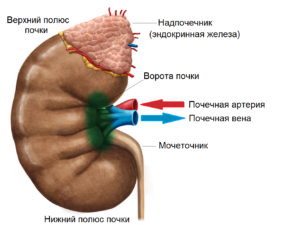 Как устроен почечный синус?
Как устроен почечный синус?
Синус, или ворота почки – это пространство, заполненное жировой тканью, которое находится в области ее внутреннего края. В области синуса находятся т. н. ворота почки, содержащие следующие структуры: почечную артерию и вену, нервы, лимфатические каналы, большие и малые чашки, жировую и фиброзную ткань в различном количестве. Синус выполняет в основном структурную функцию, являясь вместилищем для сосудов и нервов.
Симптомы синусной кисты почки
Небольшие кисты никак себя не проявляют, в то время как кисты большего размера могут оказывать объемное воздействие на расположенные рядом структуры, а также на почку, приводя к возникновению симптоматики. Самые частые симптомы включают в себя: боль в пояснице, тошноту, рвоту, хроническая усталость, повышение системного давления, признаки мочекаменной болезни. При пальпации может обнаруживаться увеличенная почка, в анализах мочи – белок и (или) кровь. К осложнениям кисты синуса почки относятся: гидронефроз, присоединение инфекции и развитие пиелонефрита, кровоизлияние в кисту, а также ее разрыв.
Как можно выявить кисту синуса почки?
Для визуализации кист почечного синуса чаще всего используются следующие методы: внутривенная урография, КТ с контрастным усилением, МРТ и УЗИ.
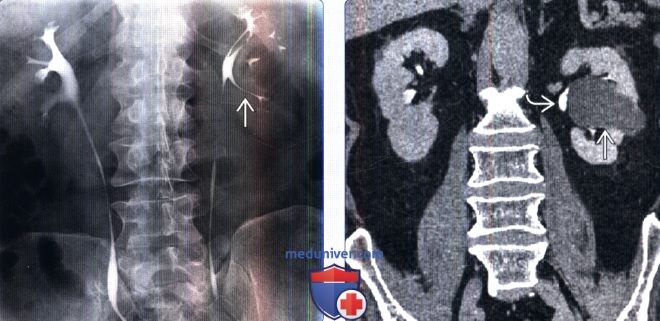
На рентгенограммах кисты лишь косвенно проявляют себя сдавлением, деформацией и смещением чашечек и лоханки, поэтому этот метод не может быть рекомендован в качестве основного.
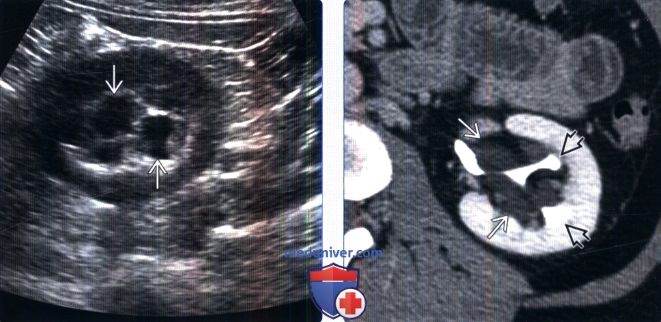
На компьютерных томограммах (КТ) в выделительной фазе через 10–15 минут после введения в вену контраста, содержащего йод, обнаруживается кистозное образование с плотностью воды, отделенное от чашечно-лоханочной системы почки и не сообщающееся с ней. Киста имеет тонкую, практически неразличимую стенку и не содержит компонент, накапливающий контраст.
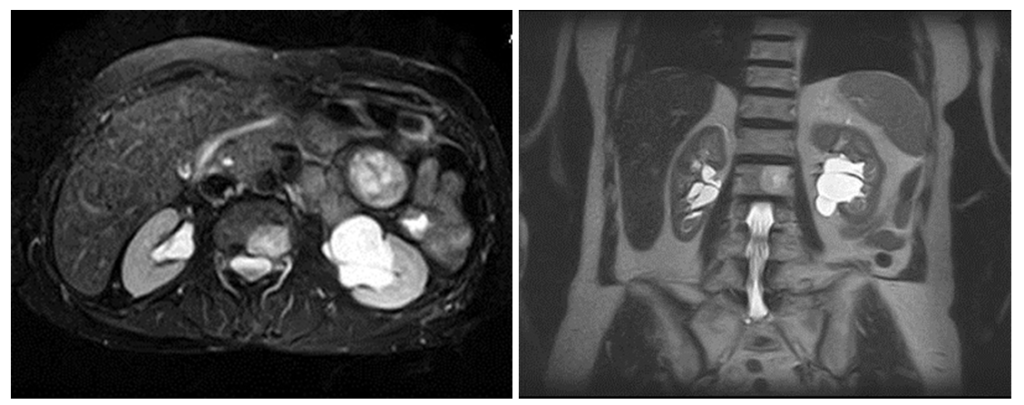
На МРТ парапельвикальная киста выглядит как образование с высокой интенсивностью сигнала в режиме Т2-ВИ и гипоинтенсивным сигналом на Т1-ВИ.
На УЗИ парапельвикальная киста выглядит как анэхогенное образование в синусе почки, не сообщающееся с лоханкой, чашечками или мочеточником. Кисту почечного синуса необходимо отличать от гидронефроза, липоматоза и лимфангиоза почки.
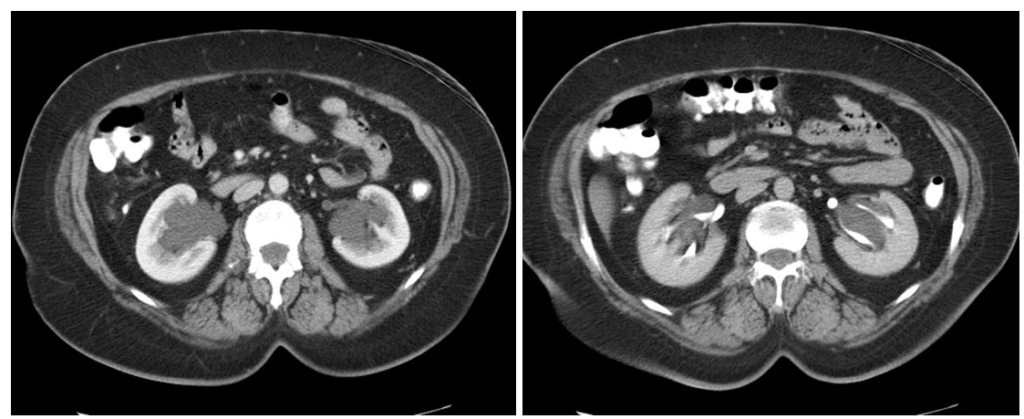
На КТ (слева – томограмма в венозной фазе, справа – в выделительной фазе) определяются множественные кисты синуса обеих почек в виде гиподенсных образований округлой и вытянутой формы, не накапливающих контраст и сдавливающих синус. Источник: https://radiopaedia.org/cases/peripelvic-cysts

На МРТ (Т2 ВИ, слева томограмма с подавлением сигнала от жира) визуализируются множественные типичные кисты синуса обеих почек с гиперинтенсивным сигналом.
ЛЕЧЕНИЕ СИНУСНЫХ КИСТ ПОЧКИ
При небольших кистах, которые не вызывают никаких симптомов, необходимости в лечении нет. Симптоматические кисты, вызывающие сдавление лоханки, застой мочи или другие осложнения, удаляются лапароскопически или открытым способом, выполняется также чрезкожная абляция (разрушение) кисты. Окончательное решение о лечении кисты принимает уролог.
При этом необходимо понимать, что анализ результатов КТ и МРТ должен быть высокопрофессиональным. Не все врачи хорошо разбираются в особенностях диагностики почечных кист. Поэтому при неуверенности в диагнозе прибегают ко второму мнению – экспертной оценке результатов КТ и МРТ у специализированного диагноста. Перепроверка результатов КТ и МРТ почек делает диагноз более достоверным и предоставляет точную информацию лечащему врачу.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
Автор Роман Григорьев На чтение 8 мин. Просмотров 1.2k. Опубликовано 14.04.2020
Парапельвикальная киста почки – это заполненная жидкостью капсула, расположенная в области почечного синуса (углубления). Небольшие доброкачественные образования диаметром до 1 см никак себя не проявляют. Более крупные парапельвикальные кисты создают давление на структуры чашечно-лоханочной системы (ЧЛС), что ведет к нарушению оттока мочи из почки. В результате возникают жалобы на гематурию (кровь в моче), болезненность в пояснице, дизурические расстройства – нарушение мочеиспускания.
Причины и механизм образования патологии
Парапельвикальная киста – одна из разновидностей синусных кист, расположенных в области почечных ворот. Доброкачественное образование имеет вид небольшого пузырька, заполненного прозрачной жидкостью. По химическому составу она идентична с плазмой крови или первичной мочой. Наружная оболочка парапельвикального пузырька состоит из соединительной (фиброзной) ткани, а внутренняя поверхность устлана кубическим эпителием.
Парапельвикальные новообразования формируются в паренхиме (почечной ткани) и выпячиваются в синус – внутрипочечную впадину в области почечных ворот. Эта редкая патология выявляется только у 1.5% пациентов уролога.
Пара- и перипельвикальная киста почки – это не одно и то же. Перипельвикальные образования асимметричны. Они возникают внутри почечного синуса, имеют лимфогенное происхождение.
Кистообразование провоцируется повреждением структурно-функциональных единиц почек – нефронов:
- рубцевание или воспаление системы канальцев ведет к изоляции тканевого фрагмента от других участков органа;
- в области почечного синуса формируется небольшой пузырек с жидким содержимым;
- дальнейшее деление клеток сопровождается увеличением диаметра парапельвикальной кисты.
Рост парапельвикальных пузырьков опасен сдавливанием окружающих почечных структур – нервных окончаний, кровеносных сосудов, крупных чашечек, лоханок. Деформация элементов собирательной системы почек приводит к нарушению их выделительной функции.
Согласно статистике, парапельвикальные кисты обеих почек встречаются крайне редко. В 8 из 10 случаев пузырьковые образования обнаруживаются только в одном органе. Они формируются из лимфатических сосудов в случае их:
- расширения;
- закупорки;
- воспаления;
- рубцевания.
Поэтому содержимое парапельвикальных образований представлено жидкостью с вкраплениями липидов. Как и большинство простых кист, они чаще выявляются у мужчин после 50 лет. Диаметр пузырьков варьируется от 2-3 мм до 5-7 см.
Причины кистообразования в почках:
- Повреждение паренхимы. Опухолевые и воспалительные реакции в почках сопровождаются повреждением почечной паренхимы, эпителия и лимфатических сосудов. В результате в области синуса появляются изолированные тканевые пузырьки, которые заполняются жидкостью. Поэтому парапельвикальные новообразования чаще обнаруживаются у страдающих пиелитом, пиелонефритом, гидронефрозом, гломерулонефритом, инфарктом почки.
- Врожденные аномалии. В 30% случаев кистозные пузырьки начинают формироваться еще в утробе матери. Это связано с нарушением развития мочевыделительной системы вследствие токсического действия на плод медикаментов, инфекций. Значительно реже парапельвикальные кисты провоцируются мутациями генов.
- Возрастные изменения. Кистозные новообразования в почках чаще выявляются после 50-55 лет. Это объясняется механизмом «накопления нарушений», изменением гормонального фона.
Парапельвикальные пузырьковые образования в 65% случаев диагностируются у людей, страдающих метаболическими патологиями – ожирением, гиперлипопротеинемией, сахарным диабетом.
Основные симптомы
Парапельвикальная киста отличается медленным ростом, поэтому на начальной стадии протекает бессимптомно. При увеличении новообразований почечные чашки и лоханки смещаются относительно анатомического ложа, что приводит к:
- сдавливанию нервов и капилляров;
- нарушению оттока мочи;
- воспалению внутрипочечных структур.
Первичные проявления парапельвикальных образований в почках:
- дискомфорт в спине;
- увеличение кровяного давления;
- учащенное сердцебиение;
- боль в пояснице после физической нагрузки.
При выпячивании крупных кист в почечный синус нарушается отток мочи в мочеточник. Из-за задержки жидкости в органах возникают дизурические расстройства:
- частые позывы в туалет;
- выделение мочи небольшими порциями;
- гематурия (кровь в моче).
Застой мочи и обратное всасывание в кровь азотистых веществ ведет к интоксикации, которая проявляется:
- ухудшением аппетита;
- головными болями;
- хронической усталостью;
- расстройством стула;
- запахом аммиака изо рта;
- белым налетом на языке;
- лихорадочным состоянием;
- апатичностью.
При образовании парапельвикальных пузырьков в обеих почках человек жалуется на отек конечностей, гипертонию, одутловатость лица. При увеличении кист боль из поясницы распространяется на пах и гениталии. Самочувствие ухудшается после употребления большого количества жидкости.
Повышение температуры, белые хлопья и неприятный запах мочи – явный признак присоединения инфекции.
Пульсирующая боль в спине свидетельствует о напряженности кисты и риске прободения ее капсулы. Если содержимое вытечет в лоханку, возможны гнойные осложнения и некроз почки.
Методы диагностики
Если размеры кисты небольшие, она никак себя не проявляет. Бессимптомное течение затрудняет своевременную диагностику и терапию. При жалобах на гематурию, расстройства мочеиспускания и усиление болей в пояснице после нагрузки врач-нефролог назначает комплексное обследование:
- Общий анализ крови. Увеличение числа лейкоцитов не является нормой. Рост концентрации иммунных клеток в крови свидетельствует о воспалении.
- Общий анализ мочи. При микрогематурии в урине обнаруживаются красные кровяные тельца. Высокий уровень лейкоцитов и бактерий свидетельствует о бактериальном поражении очагов мочевой системы.
- Биохимический анализ крови. При нарушении функций почек содержание мочевины, азотистых веществ и креатинина увеличивается.
- Внутривенная урография. В локтевую вену вводят рентгеноконтрастный раствор. Спустя 3-5 минут он достигает почек, после чего рентгенолог делает несколько снимков. По накоплению контрактного вещества уролог или нефролог определяет локализацию парапельвикальных пузырьков, их размеры.
- УЗИ почек. Простые кисты с жидким содержимым не отражают ультразвуковую волну. При наличии в ней кальцификатов или дополнительных перегородок их эхогенность повышается.
- КТ почек. При томографическом обследовании парапельвикальные кисты имеют вид небольших круглых объектов с жидкостью внутри. При введении в вену контраста врач дифференцирует парапельвикальные образования от тканевых уплотнений, которые накапливают рентгеноконтрастные вещества.
При дизурических расстройствах диагностику дополняют функциональными исследованиями – магнитно-резонансной и экскреторной урографией. По данным оценивают корректность работы почек, серьезность изменений в ЧЛС.
Лечение
Небольшие парапельвикальные кисты, которые не нарушают отток мочи, не оперируют. Назначают динамический контроль, предполагающий ультразвуковое обследование и сдачу анализа мочи дважды в год. При жалобах на боли в спине, дизурию и другие нарушения требуется операция.
Медикаментозная терапия
В 80% случаев выявляется парапельвикальная киста левой почки. Вне зависимости от ее размеров и локализации, терапия лекарствами малоэффективна. Препараты используют исключительно для симптоматического лечения – купирования болей, улучшения кровообращения, уменьшения отека.
В стандартную терапию включаются:
- НПВС (Индометацин, Напроксен) – устраняют воспаление, за счет чего уменьшается отечность мочевых путей и улучшается пассаж мочи;
- антибиотики (Моксифлоксацин, Заноцин) – уничтожают микробную флору в почках, снижают риск гнойного воспаления;
- спазмолитики (Но-Шпа, Папаверин) – расслабляют мускулатуру мочеточников, облегчают выведение мочи из почек;
- гипотензивные средства (Альбарел, Физиотенз) – понижают кровяное давление, уменьшая вероятность образования вторичных кист;
- диуретики (Индапамид, Диувер) – стимулируют выведение мочи из организма, уменьшают отек конечностей;
- регуляторы водно-электролитного баланса (Рингера-ацетат, Физиодоза) – предупреждают ацидоз, изменение pH мочи и камнеобразование.
Нежелательно сочетать гипотензивные диуретики с кардиопрепаратами, понижающими АД. Это опасно ортостатической гипотензией, обмороком и повреждением тканей мозга из-за кислородной недостаточности.
Оперативное вмешательство
Если у больного выявлена крупная парапельвикальная киста правой или левой почки, врач назначит хирургическое лечение. Объем вмешательства зависит от размера новообразований:
- Пункционная аспирация – откачивание содержимого кисты посредством полой иглы. Малоинвазивная процедура показана при относительно небольших парапельвикальных образованиях диаметром до 60 мм.
- Склеротерапия кисты – отсасывание жидкости из пузырька с последующим введением в него йодистых соединений или этанола. Препараты склеивают стенки новообразования, что впоследствии препятствует его повторному заполнению жидкостью.
- Лапароскопическая операция – малоинвазивное вмешательство, предусматривающее удаление кистозных полостей под контролем лапароскопа с доступом через небольшие проколы в брюшной стенке. Размер разрезов не превышает 4-5 см, поэтому после операции на теле не остаются заметные рубцы.
При серьезных осложнениях – разрыве кисты, абсцессе почки – выполняется открытая операция. При необходимости хирург удаляет не только парапельвикальные пузырьки, но и часть органа.
Уместны ли народные средства
Пара- и перипельвикальные кисты почек не поддаются лечению народными средствами. Но травяные отвары и настои облегчают состояние при интоксикации, отеке конечностей, гипертензии.
Рецепты народной медицины:
- Петрушка. 400 г измельченной зелени и корневищ заливают 1.5 л кипятка. Оставляют на 8 часов в теплом месте и процеживают. Выпивают по 150 мл до 6-7 раз в сутки.
- Кора осины. Кору измельчают в блендере или кофемолке до порошкового состояния. Съедают по ½ ч. л. перед едой трижды в сутки.
- Корень лопуха. 15 г сырья проваривают в 250-300 мл воды 7-10 минут. Профильтрованный отвар принимают по 2 ст. л. до 5 раз в сутки.
Средства альтернативной медицины способны вызвать аллергическую реакцию. Поэтому их используют только по совету нефролога.
Прогноз и возможные осложнения
Прогнозы терапии зависят от размера парапельвикальных образований, степени дисфункции почек, сопутствующих осложнений. У 2/3 пациентов выявляют небольшие кисты, которые не влияют на прохождение мочи. Если они медленно увеличиваются или вообще не растут, прогноз благоприятный.
Парапельвикальные кисты с внутренними перегородками встречаются очень редко. Они склонны к озлокачествлению, поэтому в таких случаях обязательно выполняется хирургическое лечение. После тотального удаления новообразований рецидивы встречаются только у 1.5% пациентов.
Вероятные осложнения кист в почках:
- гнойное воспаление;
- разрыв кисты;
- гидронефроз;
- гематурия;
- анемия;
- абсцесс почки;
- пиелонефрит;
- гипертония;
- застой мочи;
- камнеобразование;
- почечные кровотечения;
- инфекционное воспаление мочевых путей.
Застой мочи в ЧЛС создает предпосылки для почечной недостаточности. Патология трудно поддается терапии и нередко переходит в вялотекущую форму. Хроническая недостаточность почек чревата азотемией – увеличением содержания азотистых компонентов в крови. Тяжелая степень интоксикации приводит к коматозному состоянию и смерти.
Профилактика
Специфической профилактики кистообразования в почках не существует. Врачебные рекомендации сводятся к:
- лечению урологических болезней;
- избеганию переохлаждения и травм;
- своевременному опорожнению мочевика;
- контролю кровяного давления;
- исключению пагубных привычек.
Пациентам с хроническими урологическими болезнями нужно обследоваться у врача не реже 1-2 раз в год. Своевременное устранение парапельвикальных образований предупреждает опасные осложнения – гидронефроз, пиелонефрит, почечную недостаточность.
Источник
Лучевая диагностика парапельвикальной кисты почкиа) Терминология: б) Визуализация: 1. Общая характеристика: 2. Рентгенологические признаки парапельвикальной кисты почки: 3. КТ при парапельвикальной кисте почки: 4. МРТ при парапельвикальной кисте почки: 5. УЗИ при парапельвикальной кисте почки:
в) Дифференциальная диагностика парапельвикальной кисты почки: 1. Гидронефроз: 2. Липоматоз почек: 3. Лимфангиоматоз почек: г) Патология. Общая характеристика:
д) Клинические особенности: 1. Клиническая картина: 2. Демография: 3. Лечение парапельвикальной кисты почки: е) Диагностическая памятка. Советы по интерпретации изображений: ж) Список использованной литературы: — Также рекомендуем «КТ, МРТ, УЗИ при аутосомно-доминантной поликистозной болезни почек» Редактор: Искандер Милевски. Дата публикации: 1.10.2019 |
Источник