По мрт множественные очаги ишемии

МРТ в диагностике нарушений мозгового кровообращения.
Нарушение мозгового кровообращения – это актуальнейшая медико-социальная проблема настоящего времени, представляющая собой группу заболеваний, проявляющихся хроническим или острым нарушением гемодинамики в сосудах головного мозга, ведущих к снижению церебрального кровоснабжения.
В связи с прогрессирующим общим старением населения, т.е. увеличением количества лиц пожилого возраста в популяции, общая численность больных острым или хроническим нарушением мозгового кровообращения увеличивается из года в год.
Одним из наиболее информативных среди современных методов нейровизуализации является метод МРТ диагностики.
Только благодаря современным программам, используемым в МРТ диагностике, стало возможным распознавание признаков нарушения мозгового кровообращения уже в первые 24 часа.
Согласно современной классификации, нарушения мозгового кровообращения подразделяются на:
- Острые нарушения мозгового кровообращения: ишемический инсульт, геморрагический инсульт, преходящие нарушения мозгового кровообращения.
- Хронические нарушения мозгового кровообращения (дисциркуляторные энцефалопатии гипертонического и атеросклеротического генеза.
1. Острые нарушения мозгового кровообращения
Преходящие нарушения мозгового кровообращения – представляют собой остро возникающие нарушения мозгового кровообращения, проявляющиеся общемозговой или очаговой симптоматикой длительностью не более 24 часов. Их называют также транзиторными ишемическими атаками (ТИА) по причине того, что в их основе лежит преходящая ишемия в бассейне одного или нескольких сосудов головного мозга.

Первые часы ОНМК. Изменения в области правого островка демонстрирует только программа DW insult.
В отличие от преходящих нарушений мозгового кровообращения для инсультов характерны стойкие нарушения мозговых функций различной степени выраженности.
Инсульты по характеру патологического процесса делят на ишемические и геморрагические.
В списке заболеваний, приводящих к формированию ишемического инсульта, на первом месте находится атеросклероз, зачастую на фоне сахарного диабета. Кроме того частой причиной выступает гипертоническая болезнь, также в сочетании с атеросклерозом.
Между тем существует множество заболеваний, способных осложняться инсультом, из которых следует назвать клапанные пороки сердца с эмболиями, гематологические заболевания (лейкозы, эритремии), васкулиты при коллагенозах.
Этиопатогенетическим фактором, непосредственно приводящим к снижению тока крови по сосудам, является стеноз и окклюзия сосудов головного мозга. В части случаев роль играют сосудистые мальфомации и (достаточно редко) шейный остеохондроз с патологией межпозвонковых дисков – при инсультах в вертебро-базиллярном бассейне.
Триггерным фактором в развитии инсульта нередко выступает психическое и физическое перенапряжение (стресс, переутомление, перегрев, переохлаждение).
Главным патогенетическим условием развития инсульта является дефицит притока крови к определенному участку вещества головного мозга с формированием зоны гипоксии и дальнейшим некрозообразованием. Величина участка ишемического инсульта зависит от степени развития коллатерального кровообращения.
Клинически ишемический инсульт характеризуется преобладанием очаговой симптоматики над общемозговой, а также тесной связью очаговых симптомов с бассейном кровоснабжения конкретного сосуда головного мозга.
Симптоматика нарастает постепенно, на протяжении нескольких часов, а иногда и дней. Возможна смена нарастания симптомов их ослаблением (мерцание симптомов на начальных этапах инсульта).
Ишемический инсульт наиболее часто развивается в каротидном бассейне. В вертебро-базиллярном — несколько реже.
При поражениях крупных (магистральных) артерий развиваются обширные, территориальные, инсульты соответственно зоне кровоснабжения пораженного сосуда. Вследствие повреждения мелких артерий формируются лакунарные инсульты с мелкими очагами поражения.

Бассейн кровоснабжения левой верхней мозжечковой артерии, острая стадия НМК.

Зона подострого ишемического НМК, в бассейне правой средней мозговой артерии. В режиме Т1 визуализируется симтом «вуалирования»- изоинтенсивность МР-сигнала.

Подострая стадия ишемического НМК. При внутривенном контрастировании определяется накопления КВ в бороздах на уровне зоны ишемии (гиральный тип усиления).

Зона хронического ишемического НМК, в бассейне левой задней мозговой артерии.

Ишемическое ОНМК, ствол мозга (подострый период)

Одно из преимуществ МРТ в оценке последствий инсульта – возможность визуализировать нисходящую Валлеровскую дегенерацию аксонов в стволе мозга и кортико-спинальном тракте на стороне поражения.

Кортикальное ишемическое НМК

Лакунарное ишемическое ОНМК на фоне хронической сосудистой недостаточности.
Некоторые инфаркты при дисциркуляторной энцефалопатии протекают бессимптомно. Это «немые» инфаркты, которые, как правило, локализуются в глубоких отделах мозга и диагностируются только при МРТ. Этот случай показывает возможности выявление очага ограниченного ишемического ОНМК базальных ядер слева на фоне хронической ишемии.

FLAIR DWI
Выраженная сосудистая энцефалопатия с наличием множественных очагов хронической ишемии, лакунарных постишемических кист. Программа ДВИ четко показывает фокус острого ОНМК в базальных ядрах справа на фоне лейкодистрофии.

Ишемической инсульт в бассейне левой средней мозговой артерии. Отсутствие феномена пустоты потока на уровне интракраниального отдела левой ВСА (признаки замедления кровотока).

Ишемический инсульт в ВББ слева. Отсутствие феномена пустоты потока на уровне экстракраниального отдела левой позвоночной артерии (признаки замедления кровотока).

Постишемическая лакунарная киста с перифокальным глиозом (средняя треть corona radiata справа)
Развитие геморрагического инсульта чаще всего обусловлено гипертонической болезнью на фоне атеросклероза. В некоторых случаях причиной кровоизлияний может быть патология судов (врожденные ангиомы, аневризмы сосудов), а также другие причины артериальной гипертензии (феохромацитома, заболевания почек, СКВ, аденома гипофиза и др.).
происходит пропитывание плазмой крови стенки сосуда с нарушением ее трофики и последующей деструкцией, формированием микроаневризм, разрывами сосудов и выходом свободной крови в вещество головного мозга, т.е. развитие инсульта по типу гематомы. Кроме того возможно формирование инсульта по типу геморрагического пропитывания, в основе которого лежит механизм диапедеза.
В случаях кровоизлияний в мозг, обусловленных разрывом сосуда, зачастую происходит прорыв крови в желудочки мозга или субарахноидальное пространство.
Нередко крупный геморрагический инсульт сопровождается выраженным отеком, что приводит к смещению срединных структур головного мозга, различным типам вклинения, деформациям ствола мозга с последующим развитием вторичных мелких кровоизлияний.
Развитие геморрагического инсульта происходит, как правило, днем, во время активной физической деятельности. Характерно появление как общемозговых, так и очаговых симптомов. Внезапная резкая головная боль, нарушение сознания, тахикардия, учащенное громкое дыхание, развитие гемипареза или гемиплегии – типичные начальные симптомы кровоизлияния. Нарушение сознания варьирует от сопора до глубокой комы с утратой всех рефлексов, нарушением ритма дыхания, значительным повышение артериального давления, гиперемией кожных покровов, потоотделением, напряженным пульсом. Иногда отмечаются анизокария, расходящееся косоглазие, парез взора, гемиплегия, редко – менингиальные симптомы.

Внутримозговая гематома (граница острой и ранней подострой стадий – 3 суток), осложнившаяся внутрижелудочковым кровоизлиянием.

Внутримозговая гематома, поздний подострый период (14-21 день) с перифокальным отеком вокруг гематомы.

Внутримозговая гематома правой теменной доли. Граница поздней подострой и ранней хронической стадии. В Т2-ВИ виден ободок гемосидерина (стрелка).
Хочется подчеркнуть возможность МРТ в выявлении последствий геморрагического поражения – остается хорошо дифференцируемый по Т2 ободок гемосидерина, недоступный для визуализации при других методах нейровизуализации.

Стрелками показан ободок гемосидерина по периферии постишемической кисты.
2. Хронические нарушения мозгового кровообращения
Хронические нарушения мозгового кровообращения – это прогрессирующая форма цереброваскулярной патологии, характеризующаяся многоочаговым или диффузным ишемическим поражением головного мозга с постепенным развитием неврологических и психологических нарушений.
Основными причинами, вызывающими хроническое расстройство мозгового кровообращения, являются артериальная гипертензия, атеросклероз сосудов головного мозга, заболевания сердца, сопровождающиеся сердечной недостаточностью.
Клинически хронические нарушения мозгового кровообращения проявляются расстройствами в эмоциональной сфере, нарушением равновесия, ходьбы, ухудшением памяти и др. когнитивных функций, псевдобульбарными нарушениями, нейрогенными расстройствами мочеиспускания, приводящие со временем к дезадаптации больных.
Характерным проявлением ДЭП на МР-томограммах является наличие множественных очагов глиоза.

В белом веществе левой лобной и обеих теменных долей, преимущественно субкортикально, выявлены множественные мелкие очаги хронической ишемии (большинство локализованных в бассейне правой средней мозговой артерии).
Проявлением хронической ишемии является также развитие выраженных дистрофических изменений белого вещества паравентрикулярной локализации – лейкоареоз.

Выраженные дистрофические изменения белого вещества паравентрикулярной локализации – лейкоареоз.

Сочетание мультифокальных очаговых изменений с диффузной кортикальной церебральной атрофией.
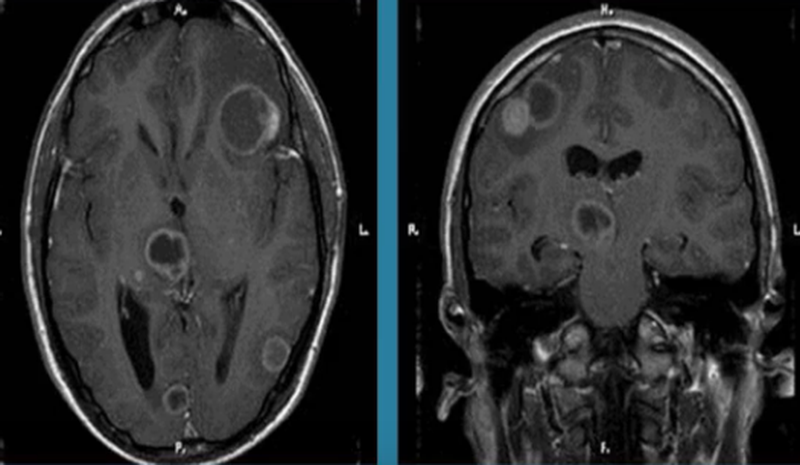 Токсоплазмоз на МРТ головного мозга
Токсоплазмоз на МРТ головного мозгаМагнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей. Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии. Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
- развитость и положение отдельных структур;
- соответствие интенсивности МР-сигнала норме;
- состояние извилин и борозд;
- размеры и строение желудочковой системы и подпаутинного пространства;
- параметры слуховых проходов, глазниц, придаточных синусов;
- структуру сосудистого русла;
- строение черепных нервов и церебральных оболочек;
- наличие признаков патологии (очаговые изменения, отек, воспаление, повреждения стенок артерий и вен).
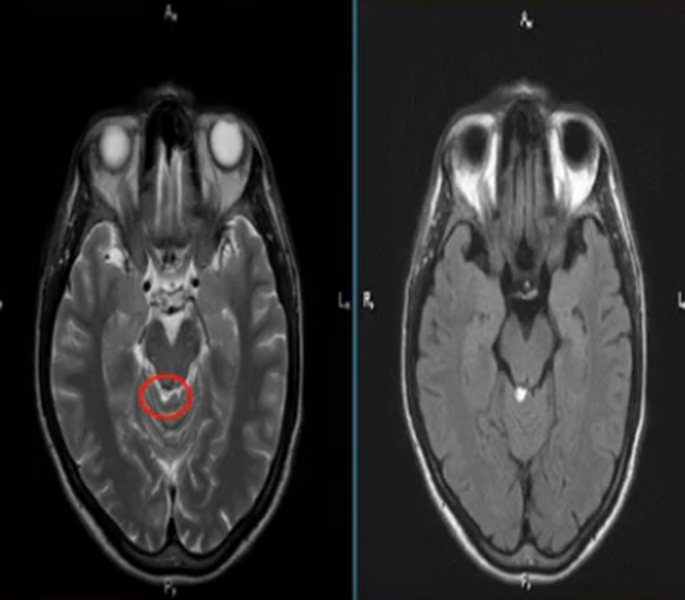 Липома четверохолмной цистерны на МРТ (обведена кругом)
Липома четверохолмной цистерны на МРТ (обведена кругом)
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
- головные боли;
- нарушения координации движений;
- дисфункции органов слуха или зрения;
- нарушения концентрации внимания;
- расстройства памяти;
- проблемы со сном;
- психоэмоциональные расстройства;
- парезы/параличи конечностей и/или мышц лица;
- чувствительные нарушения;
- судороги и пр.
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.) или контрастирования позволяет более четко визуализировать локальные изменения. То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
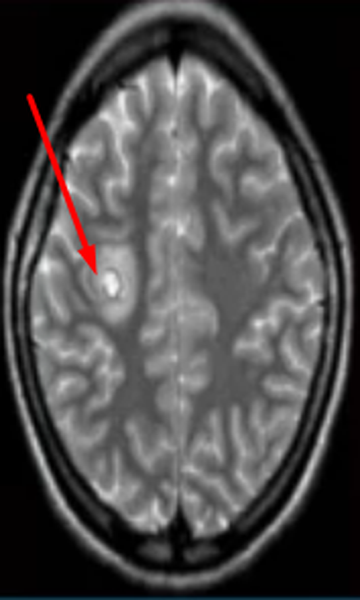 Абсцесс головного мозга на МРТ (указан стрелкой)
Абсцесс головного мозга на МРТ (указан стрелкой)
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
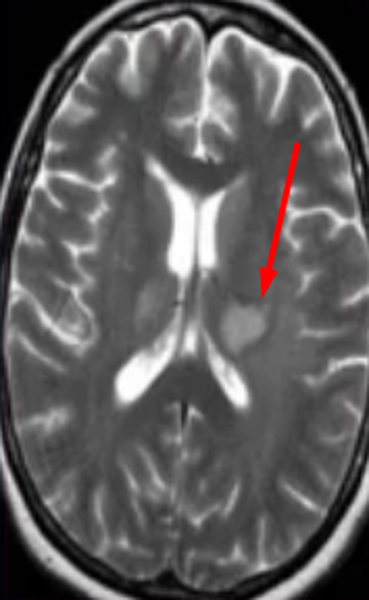 Опухоль головного мозга на МРТ (указана стрелкой)
Опухоль головного мозга на МРТ (указана стрелкой)
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой. Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз). При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
- родовой травмы;
- гипоксических процессов;
- наследственных патологий;
- гипертонии;
- эпилепсии;
- энцефалита;
- интоксикации организма;
- склеротических изменений и др.
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
- мультифокальной лейкоэнцефалопатией;
- рассеянным склерозом;
- диссимулирующим энцефаломиелитом;
- болезнью Марбурга, Девика и многими другими.
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
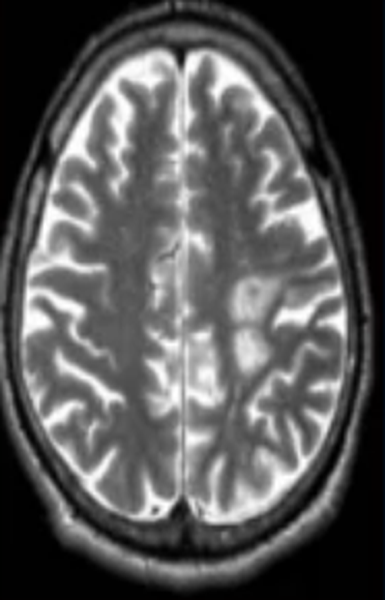
 Очаг демиелинизации на МРТ
Очаг демиелинизации на МРТ
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего. Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет. В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
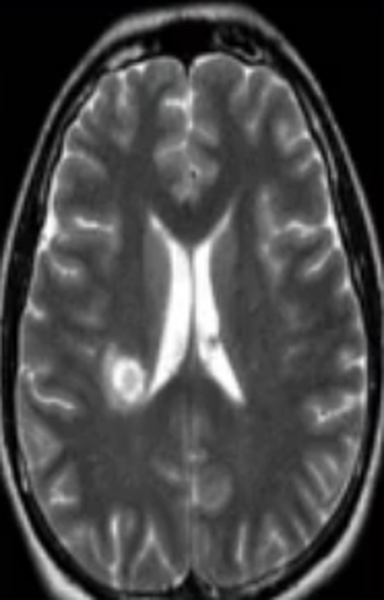
 Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина. Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер). Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
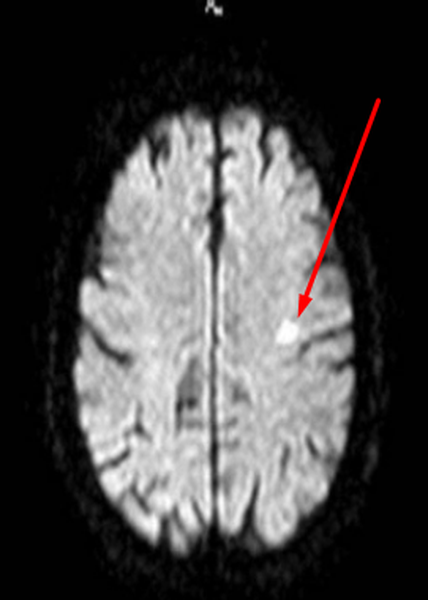
 Очаги ишемии на МРТ
Очаги ишемии на МРТ
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт). Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы. На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
- ишемию тканей;
- отек;
- некроз;
- гнойное расплавление;
- опухолевую трансформацию;
- метастатическое поражение;
- глиоз;
- демиелинизацию;
- дегенерацию и др.
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
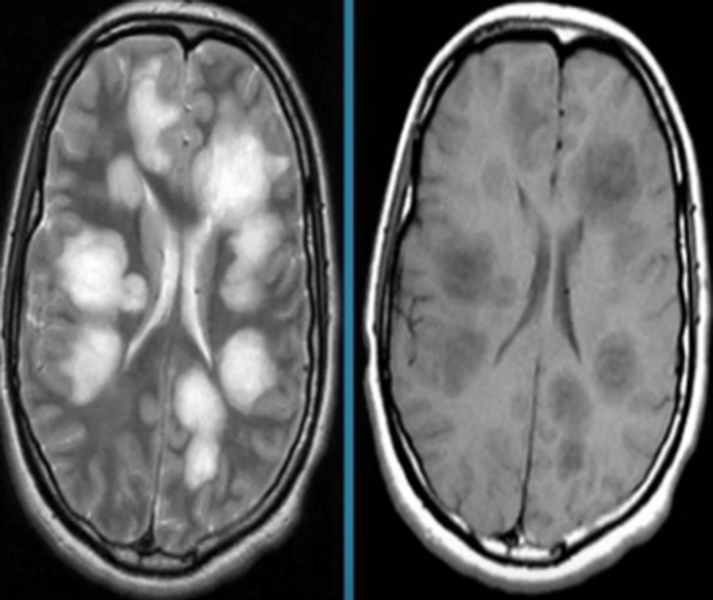 Острый рассеянный энцефаломиелит на МРТ
Острый рассеянный энцефаломиелит на МРТ
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
- атеросклерозе;
- ангиопатии;
- инсультах;
- хронической недостаточности мозгового кровообращения;
- рассеянном склерозе или иных демиелинизирующих заболеваниях;
- болезни Альцгеймера, Пика, Паркинсона и т.п.;
- энцефаломиелите и других заболеваниях.
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.
