Признаки этмоидита на мрт ребенка

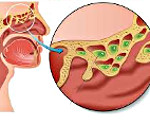
Этмоидит – это воспаление слизистой оболочки ячеек решетчатого синуса. Клинически проявляется головной болью с эпицентром в области переносицы, усугублением болевых ощущений при наклоне головы, интоксикационным синдромом, патологическими выделениями из носа, нарушением обоняния, чувством «заложенности». При обследовании больного ведущее значение имеют жалобы, анамнез заболевания, риноскопия, общеклинические лабораторные тесты, рентгенография, КТ или МРТ. В ходе лечения применяются антибиотики, симптоматические средства, физиотерапевтические процедуры, при необходимости выполняется оперативное вмешательство.
Общие сведения
Этмоидит, или этмоидальный синусит, является одним из наименее распространенных синуситов. Хроническая форма встречается несколько реже острой, составляет порядка 45-48% от общего количества воспалительных процессов в области решетчатой пазухи. Чаще всего болезнь диагностируется у детей в возрасте до 6-7 лет, что связано со скарлатинозной инфекцией. У этой же категории пациентов отмечается наиболее высокая вероятность развития осложнений – примерно в 5-15% случаев. Среди представителей мужского и женского пола патология встречается с одинаковой частотой. Наблюдается сезонность – острые процессы и обострения хронических этмоидитов чаще регистрируются в холодное время года (осенью и зимой).
Этмоидит
Причины этмоидита
Первичное воспаление клеток решетчатого лабиринта выявляется редко. Обычно этмоидит становится осложнением вирусных инфекций носоглотки и верхних отделов дыхательной системы: ОРВИ, аденовирусного и риновирусного воспаления носовой полости, гриппа. Реже заболевание провоцируется патогенными стафилококками, стрептококками, гемофильной палочкой, грибами или их комбинациями. У детей пусковыми факторами могут быть скарлатина, корь, краснуха и другие инфекции детского возраста. Возникновению воспалительного процесса в синусе способствуют:
- Недостаточность иммунитета. Этмоидит развивается на фоне угнетения активности местного и общего иммунитета. Эти состояния могут быть обусловлены длительной или бесконтрольной антибактериальной терапией, ВИЧ-инфекцией, сахарным диабетом или другими эндокринопатиями. Реже в роли предрасполагающих факторов выступают онкологические процессы, гемобластозы, декомпенсированные хронические соматические заболевания, первичные генетически обусловленные иммунодефициты.
- Хронические ЛОР-патологии. Инфицированию решетчатого синуса способствуют вялотекущие или часто рецидивирующие риниты (в том числе – аллергического происхождения), гаймориты, фронтиты, ларингиты, фарингиты, тубоотиты, различные варианты тонзиллитов. В детском возрасте большое значение имеют аденоидные разрастания, аденоидиты.
- Аномалии развития. Одним из важных этиофакторов этмоидита является нарушение полноценного дренирования полости решетчатого лабиринта. Данное состояние наблюдается при врожденных пороках носоглотки: слишком узких входных отверстиях ячеек, сужении среднего носового хода, деформации носовой перегородки.
- Травматические повреждения. Ухудшение дренажа пазухи и создание благоприятных условий для патогенной флоры отмечается при травматических деформациях с нарушением нормальной конфигурации решетчатой кости, которые наблюдаются при тяжелых черепно-мозговых травмах, обширных оперативных вмешательствах в лицевой области.
Патогенез
Ведущую роль в патогенезе этмоидита играет прекращение аэрации пазухи в комбинации с проникновением в ее полость патогенных вирусов или кокковой микрофлоры. Поскольку поражение решетчатого лабиринта в большинстве случаев является вторичным процессом, его локализация зависит от первичного очага: при гайморитах и фронтитах воспаление возникает в передних ячейках, при сфеноидитах, фарингитах – в задних.
Проникая в пазуху, вирусы или бактерии провоцируют воспалительную реакцию, которая сопровождается отеком слизистой оболочки и реакцией экссудации. Патологоанатомическая особенность заболевания – быстрое развитие отечного набухания за счет рыхлости стромы слизистой. Эти явления, в свою очередь, еще больше ухудшают аэрацию и естественное дренирование.
Нарушение нормальной вентиляции приводит к изменению характера потока воздуха, что усугубляет повреждения слизистой и замыкает «порочный круг». Дальнейшее развитие этмоидита характеризуется полной закупоркой входных отверстий, местной гипоксией и снижением парциального давления внутри решетчатого лабиринта.
Остатки кислорода всасываются слизистыми оболочками, вследствие чего запускается анаэробный гликолиз. Продукты метаболизма смещают кислотно-основное равновесие и приводят к метаболическому ацидозу, что влечет за собой снижение активности лизоцима – фермента, отвечающего за местный иммунитет. Сочетание перечисленных факторов становится причиной прогрессирования воспалительных реакций, размножения гноеродной флоры.
Классификация
С учетом характера воспалительной реакции, распространенности процесса и формирующихся в пазухе изменений в клинической практике выделяют несколько разновидностей заболевания. По локализации этмоидит может быть правосторонним, левосторонним, двухсторонним. В зависимости от особенностей воспаления различают следующие варианты поражения решетчатого синуса:
- Катаральный. Характеризуется продукцией большого количества катарального отделяемого, его скоплением в полости пазухи и выходом через носовые ходы. Внешне отделяемое выглядит как светлая, полупрозрачная масса жидкой консистенции.
- Гнойный. Сопровождается выделением умеренного количества гнойного экссудата. Морфологически отделяемое представляет собой буро-желтую, зеленую или светло-коричневую субстанцию жидкой или густой консистенции.
- Отечно-катаральный. Отличительная черта – превалирование отека слизистых оболочек над процессами экссудации. Наблюдается небольшое количество катарального или гнойного отделяемого на фоне болей и выраженного синдрома интоксикации.
- Полипозный или гиперпластический. Встречается при хроническом этмоидите. Проявляется гиперплазией внутренней оболочки синуса по типу равномерного утолщения, формированием полипозных образований на ножке или широкой основе.
Симптомы этмоидита
Поскольку воспаление решетчатого синуса является преимущественно вторичным, начальные признаки заболевания остаются незамеченными, ранние симптомы «накладываются» на клинические проявления первичных патологий. Чаще всего наблюдается сильная головная боль. По описанию пациентов, ее эпицентр находится «глубоко в переносице» или «внутри за глазами». Характерная особенность – усиление боли при наклонах головы вперед и вниз.
Помимо болевого синдрома отмечаются нарушения или утрата обоняния, заложенность носа, затруднение носового дыхания, экссудативные выделения различного характера, обычно – без запаха. Выявляется синдром системной интоксикации, включающий гипертермию в пределах 37,5-38,5° С, общую слабость, утрату аппетита, бессонницу, раздражительность.
О хроническом этмоидите говорят при сохранении симптомов заболевания на протяжении 12 и более недель на фоне проводимой терапии. В стадии ремиссии симптоматика отсутствует, реже определяется периодическая слабовыраженная разлитая головная боль. При обострениях болевые ощущения такие же, как при острой форме. Возобновляющиеся носовые выделения имеют неприятный запах, часто скудные, высыхают на слизистых оболочках носа, образуя корки.
Вовлечение в процесс задних ячеек приводит к накоплению экссудативных масс в носоглотке, преимущественно в утреннее время, сразу после пробуждения. Клинически это проявляется чувством «комка», который практически не откашливается.
Осложнения
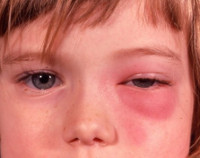
Осложнения обусловлены деструкцией стенок лабиринта при отсутствии соответствующего лечения или выборе неправильной терапевтической тактики (самолечении). Кариес стенок пазухи приводит к эмпиеме и прорыву гнойных масс в прилегающую орбитальную полость, в результате чего развивается ретробульбарный абсцесс или флегмона глазницы, характеризующиеся экзофтальмом, отеком век, дистопией глазного яблока кнаружи, концентрическим сужением зрительных полей, появлением скотом и усилением болевых ощущений. Редко процесс распространяется в полость черепа, провоцируя разлитой гнойный менингит, абсцесс головного мозга, арахноидит, энцефалит, тромбозы венозных синусов.
Диагностика
Диагноз выставляется при сопоставлении анамнестических сведений, результатов физикальных, лабораторных и инструментальных методов исследования. Во время первичного приема отоларинголог уточняет жалобы и обстоятельства, на фоне которых развилось текущее состояние: предшествующие ОРВИ, травмы, иммунодефицит, наличие пороков развития и ранее перенесенных оперативных вмешательств в области лица. Диагностическая программа включает в себя:
- Переднюю риноскопию. При визуальном осмотре полости носа — риноскопии — отмечается диффузный умеренный отек и покраснение слизистых оболочек средних отделов. Под средней раковиной могут выявляться патологические выделения. При гиперпластической форме возможно наличие полипозных разрастаний.
- Общеклинические анализы. В ОАК определяется лейкоцитоз на уровне 10-13×109/л, сдвиг лейкоцитарной формулы влево с повышением количества палочкоядерных и юных нейтрофилов от 5% и от 2% соответственно, увеличение СОЭ от 10 мм/ч и выше. Выраженность изменений зависит от активности воспалительного процесса.
- Рентген пазух. Рентгенография придаточных пазух — базовый метод диагностики при этмоидите. Рентгенологически поражение ячеек лабиринта проявляется затемнением их просвета, снижением пневматизации, неровностью и утолщением или дефектами костных стенок. При эмпиеме возможна визуализация уровня жидкости.
- Томография. Компьютерная томография синусов используется при низкой информативности рентгенографии, признаках орбитальных или внутричерепных осложнений. Кроме того, исследование применяется для достоверной дифференциальной диагностики с другими патологиями. При необходимости сочетается с МРТ придаточных пазух носа.
- Пункцию решетчатой пазухи. Назначается сравнительно редко для определения характера патологического процесса путем забора материала для бактериологического, цитологического и гистологического анализа.
- Бактериологическое исследование. Проводится с целью идентификации патогенной флоры, подбора наиболее эффективного антибактериального препарата. Исследуемый материал – содержимое ячеек лабиринта, получаемое при пункции, реже – выделения из носа.

КТ придаточных пазух носа. Двухсторонний катаральный этмоидит
Дифференциальная диагностика
Дифференциальная диагностика острого этмоидита осуществляется с остеомиелитом фронтального отростка верхней челюсти, периоститом носовых костей, патологиями верхних зубов, воспалением носослезного мешка, нагноением врожденной кисты спинки носа и стрептококковым поражением кожи лица.
Хронический вариант заболевания требует дифференциации с другими формами синуситов, хроническим ринофарингитом, гипертрофическим ринитом, разрастанием аденоидных вегетаций, аденоидитом, кистой Торнвальда, доброкачественными или злокачественными новообразованиями носоглотки, носовых ходов.
Лечение этмоидита
Лечение легких форм патологии производится в амбулаторных условиях. Среднетяжелые, тяжелые и осложнённые этмоидиты требуют госпитализации пациента в отоларингологический стационар. Основными целями проводимой терапии являются купирование воспалительного процесса, восстановление нормальной аэрации, эвакуация жидкости из пазухи, предотвращение потенциальных осложнений. Программа лечения состоит из следующих пунктов:
- Антибактериальные препараты. Эмпирическая антибиотикотерапия проводится средствами широкого спектра: цефалоспоринами II-III поколения, защищенными аминопенициллинами. При получении результатов бактериологического посева схема лечения корректируется в соответствии с чувствительностью микрофлоры.
- Симптоматические средства. Для устранения отека назначаются сосудосуживающие капли, ватно-марлевые турунды c раствором адреналина, Н1-гистаминоблокаторы. При болевом синдроме и гипертермии используются НПВС. Для укрепления иммунитета применяются поливитамины и иммуномодуляторы.
- Оперативное лечение. К хирургическому вмешательству прибегают при хронических этмоидитах. Суть методики заключается в раскрытии ячеек внутриносовым (эндоскопическим) или внешним способом, дренировании их полостей с дальнейшим промыванием. При необходимости в ходе операции выполняют септопластику, полипотомию, иссечение тканей гипертрофированной нижней носовой раковины.
- Физиотерапия. Назначается после купирования острой фазы воспалительного процесса с целью ускорения процессов репарации и регенерации. Представлена электрофорезом с антибактериальными препаратами, фонофорезом с кортикостероидами, УВЧ, гелий-неоновым лазером.
Прогноз и профилактика
Прогноз при корректной, своевременно начатой терапии острого этмоидита благоприятный – в исходе наблюдается полное излечение. При хронических формах адекватная терапия позволяет достичь стойкой ремиссии. Неспецифические профилактические мероприятия основываются на укреплении общих защитных сил организма, предотвращении переохлаждения, полноценном лечении других отоларингологических патологий, системных заболеваний, эндокринопатий, вторичных иммунодефицитов. Большое значение в профилактике синусита имеют соблюдения рекомендаций относительно приема назначенных препаратов, ранняя коррекция врожденных аномалий развития анатомических структур области носоглотки, предотвращение травм лица.

Острые респираторные вирусные заболевания, простуда и ринит (насморк) часто сопровождаются воспалениями околоносовых пазух (синусов). Их существует несколько. Общим названием их воспаление называют синуситом. Но воспаление каждой отдельной пазухи носит свое уникальное название. В данной статье на vospalenia.ru рассмотрим этмоидит.
Что это такое – этмоидит?
Что это такое – этмоидит (этмоидальный синусит)? Это воспаление одной из придаточных (околоносовых) пазух, а точнее, ячеек решетчатой кости. Зачастую является вторичным заболеванием, которое развивается на фоне воспаления верхних дыхательных путей. Занимает 5 место по распространенности болезней, которые лечатся антибиотиками.
По форме течения бывает:
- Острым – яркое и внезапное проявление. Чаще наблюдается у детей и подростков.
- Хроническим – следствие анатомической патологии или недолеченного острого этмоидита.
Различают следующие виды этмоидита:
- Совместно с другими отделами:
- Гаймороэтмоидит – воспаление решетчатой кости с гайморовыми пазухами.
- Фронтоэтмоидит – поражение лобной пазухи вместе с решетчатой костью.
- Риноэтмоидит – воспаление решетчатой кости совместно со слизистой оболочкой полости носа.
- Сфеноэтмоидит – воспаление решетчатого лабиринта с клиновидной пазухой.
- По характеру воспаления:
- Катаральный.
- Полипозный.
- Отечно-катаральный.
- Гнойный.
- По стороне воспаления:
- Правосторонний.
- Левосторонний.
- Двусторонний.
перейти наверх
Причины
Причинами этмоидита являются следующие факторы:
- Проникновение инфекции в носовую пазуху.
- Осложнение других болезней: кори, менингита, фронтита, скарлатины, ринита, гриппа, энцефалита, гайморита.
- Распространение инфекции от других органов через кровь, например, при тонзиллите.
- Снижение иммунитета.
- Анатомические патологии.
- Травмы носовой перегородки и лица.
- Аллергическая предрасположенность.
перейти наверх
Симптомы и признаки этмоидита ячеек решетчатой кости
Выделяют такие симптомы и признаки этмоидита ячеек решетчатой кости:
- Боль. Локализуется в переносице и лобно-глазничном районе. Сопровождается головными болями, высокой температурой, светобоязнью, нарушением зрения. В хронической форме наблюдается бессонница, утомляемость глаз и отечность.
- Чувство распирания в носовой полости из-за возникновения гноя и отека ячеек. Заложенность носа.
- Затрудненное дыхание носом из-за отекания слизистой оболочки. У детей возможно полное отсутствие носового дыхания.
- Выделения из носа, которые характеризуют экссудат, скопившийся в воспаленных ячейках. Бывают слизистыми, гнойными или кровянистыми. Сначала являются скудными, а потом становятся обильными.
- Частичное или полное отсутствие обоняния.
Данные симптомы характерны как острой, так и хронической форме. Следующие признаки проявляются ярко лишь при острой форме этмоидита, а при хронической – являются слабыми и невыраженными:
- Повышенная температура.
- Срыгивание (у детей) и рвота.
- Недомогание.
- Потеря аппетита.
- Нейротоксикоз.
- Слабость.
- Кишечные расстройства: как при колите или проктите наблюдается нарушение стула.
- Почечная недостаточность.
- Слезоточивость.
- Опухлость век, которые слегка или полностью закрыты. Возникает в результате разрушения части решетчатой кости и проникновения экссудата в ткань глазницы. Здесь наблюдается отклонение, выпячивание глазного яблока, снижение зрения и боль при движениях глазом.
- Кожа горячая и влажная.
Во время ремиссий при хроническом этмоидите симптоматика усугубляется лишь в интоксикации (слабость, температура, снижение работоспособности, боль в голове).
перейти наверх
Этмоидит у детей
Этмоидит часто встречается у детей (чаще, чем у взрослых). Это связано с анатомическим строением и низкой сопротивляемостью организма. Развивается он зачастую на фоне простудных заболеваний в зимнее время, когда дети передают инфекцию друг другу. Может проявляться как у новорожденных, так и у детей младшего школьного возраста и особенно у подростков.
перейти наверх
Этмоидит у взрослых
Этмоидит встречается и у взрослых часто в зимнее время, когда заболевают простудными заболеваниями и не занимаются их лечением. Наличие хронических болезней также провоцирует перенос инфекции к ячейкам решетчатой кости.
перейти наверх
Диагностика
Диагностика этмоидита заключается в общем осмотре на основе жалоб больного, по которым уже видны некоторые проявления болезни, а также в проведении лабораторных и инструментальных процедур:
- Риноскопия.
- Анализ крови.
- Рентгенограмма носовых пазух.
- Эндоскопическое исследование.
- КТ и МРТ.
- Исключение дакриоцистита, периостита костей носа, остиомиелита верхней челюсти.
перейти наверх
Лечение
Лечение этмоидита заключается в прохождении медикаментозных и физиотерапевтических процедур. Чем лечить воспаление ячеек решетчатой области носа? ЛОР-врач прописывает следующий курс лекарств:
- Антибиотики и противовирусные лекарства.
- Иммуностимулирующие препараты. Иммуномодуляторы.
- Сосудосуживающие лекарства.
- Жаропонижающие медикаменты.
- Антигистаминные лекарства.
- Нестероидные противовоспалительные препараты.
- Обезболивающие препараты.
- Галазолин.
- Ксимелин.
- Оксиметазолин.
- Амоксициллин.
- Аугментин.
- Цефотаксим.
- Биопарокс.
- Цефтриаксон.
- Ринофлуимуцил.
- Парацетамол.
- Аква Марис.
- Синуфорте.
В домашних условиях больной должен придерживаться правил:
- Повышать иммунитет.
- Проветривать помещение и увлажнять воздух.
- Соблюдать диету:
- Пить много жидкости.
- Употреблять овощи, фрукты, молочные продукты, орехи, мясо, крупы, бобовые продукты.
- Исключить алкоголь, жирное, жареное, вызывающие аллергию продукты.
- Использовать отвары из трав, ягод и фруктов.
В качестве физиопроцедур и хирургического вмешательства используются:
- Синус-катетер «ЯМИК» промывание ячеек антибиотиками.
- Другие виды промывания.
- Электрофорез с антибиотиками.
- УВЧ.
- Фонофорез с гидрокортизоном.
- Гелий-неоновый лазер.
- Эндоскопическое устранение экссудата.
- Септопластика.
- Резекция.
- Полипотомия.
перейти наверх
Продолжительность жизни
Этмоидит легко и быстро лечится. Однако если больной игнорирует лечение болезни, тогда она снижает качество жизни. Сколько живут больные? Заболевание само не отражается на продолжительности жизни, однако провоцирует несколько смертельных осложнений:
- Эмпиема.
- Менингит.
- Разрушение решетчатой кости.
- Энцефалит.
- Флегмона глазницы.
- Ретробульбарный абсцесс.
- Арахноидит.
- Абсцесс мозга.
