Снижение иммунитета при пневмонии

Пневмония – это воспаление ткани легкого, как правило, инфекционным агентом, с поражением альвеол и паренхимы.
Очень часто данное заболевание возникает в результате патологии иммунитета. Нарушается работа фагоцитов или снижается количество выделяемых иммуноглобулинов. Все это оказывает негативное влияние не только на возникновение данного состояния, но и на характер течения, тяжесть и возможность развития осложнений, которые могут привести к гибели.
Воспалительный процесс в легких обнаруживается после попадания инфекционного агента в дыхательные пути и далее в интерстициальную ткань. Способ заражения тесно связан с видом источника инфекции.
Наиболее распространенными бактериальными возбудителями являются пневмококк, гемофильная палочка, легочная хламидия и легочная микоплазма. Со стороны вирусов таковыми являются:
- Риновирусы;
- Вирус гриппа и парагриппа;
- Коронавирусы;
- Аденовирусы.
Возникающий постинфекционный иммунитет и пневмония, характеризующаяся видом возбудителя и течением являются основными звеньями в планировании лечения и профилактики заболеваний дыхательной системы.
Нарушения иммунитета, которые приводят к пневмонии
Возникновение заболевания может быть спровоцировано любым изменением в работе иммунной системы. Может снижаться фагоцитарная активность альвеолярных макрофагов и нейтрофилов, изменяться тонкий слой слизи, которая покрывает все дыхательные пути и содержит иммуноглобулин А, благодаря чему предупреждается попадание инфекции в альвеолы или стенки бронхов.
Все это происходит как правило на фоне органических заболеваний легких, сердца, почечной недостаточности, сахарного диабета, несовершенства иммунитета у детей или приема медикаментов, снижающих иммунитет.
Виды пневмонии
Существует большое количество возбудителей, которые могут вызвать воспаление легких. У больных с выраженным иммунодефицитом это число вырастает в разы из-за того, что вирулентность микроорганизмов, которые в норме обитают в организме человека, превышает иммунную защиту. В результате возникают оппортунистические инфекции.
Пневмококковая пневмония
Пневмококк является представителем нормальной флоры верхних дыхательных путей. При отсутствии сниженного иммунитета он наравне с другими микроорганизме активно участвует в метаболизме и не оказывает никакого отрицательного воздействия на организм человека.
Но во время патологий местного иммунитета он начинает присоединяться к стенке бронхов, размножаться и проникать вглубь путей вплоть до альвеол, через которые попадает в кровь и разносится по всему организму, вызывая общую клинику пневмонии.
Иммунитет после такой перенесенной пневмонии остается нестойким, но в крови будут циркулировать иммунные клетки памяти, которые немедленно будут реагировать на попадание ферментов или самих пневмококков в кровь. Но сформированный иммунитет относится только к определенному типу этой бактерии.
Микоплазменная пневмония
Начальные звенья патогенеза схожи с пневмококковой пневмонией. Но отличие заключается в том, что микоплазма легче прилипает к стенке дыхательных путей и паразитирует на мембране или внутри клетки. Это ведет к тому, что пораженная клетка начинает восприниматься организмом как инородная и активизируется воспалительная реакция.
Также микоплазма поражает лимфоциты, и сама активизирует их размножение, что приводит к распространению её по всему организму.
После заболевания формируется кратковременный иммунитет, который позднее теряет способность к своевременной борьбе с данным микробом.
Хламидийная пневмония
Механизм воздействия хламидии на респираторную систему плохо изучены, но очень похож при микоплазменной инфекции. Не до конца понятна вся роль, которую играет эта бактерия.
Данный организм является обязательным паразитом, это значит, что он проникает в клетки хозяина и проживает до тех пор, пока эта клетка не погибнет, ведь он выделяет вещества, которые могут побуждать воспринимать зараженную клетку чужеродной. Это ведет к тяжелым повреждениям в легких.
Также они размножаются в иммунных клетках, которые находятся в альвеолах, стенке сосудов. При тяжелом течение хламидии распространяются по всему организму, вызывая полное поражение иммунитета.
Иммунитет после этой пневмонии не формируется.
Гриппозная пневмония
Данный вид пневмонии развивается после того, как вирус гриппа непосредственно попадает в альвеолярные мешки. Из-за нарушений в иммунитете, связанном с продукцией иммуноглобулинов, вирус проникает в эпителиальные клетки. Инфицированные клетки продуцируют иммуноглобулины, которые оказывают неспецифическое действие и снижают выработку молекул, специфичных к конкретному виду вируса.
При данной пневмонии может возникать вторичная иммунная недостаточность в результате подавления вирусом иммунитета. Это может привести к бактериальной инфекции.
Иммунитет после пневмонии очень прочен и длителен, но он касается только конкретных штаммов. Поэтому если вирус одного вида имеет хотя бы 1 антиген, отличающийся от вируса, на который был выработан иммунитет, то реакции не произойдет.
Парагриппозная пневмония
Патогенез возникновения пневмонии парагриппом схож с таковым при гриппозной пневмонии. Но в отличие от предыдущего, этот вирус проникает в клетки эпителия и начинает там размножаться. Иммунные клетки определяют, что клетка, которая заражена вирусом, является чужеродной, поэтому они начинают процесс ее разрушения. Эти вирусы также могут вызвать вторичный иммунодефицит и способствовать участию в процессе воспаления бактерий.
Иммунитет после выздоровления кратковременен. Он формируется за счёт антител, которые образовались в момент заражения и циркулируют по кровотоку.
Поддержание иммунитета
Для поддержания высокой работоспособности иммунитета необходимо изменить образ жизни. Прекратить употребление табака в любой форме потому, что он негативно влияет на местный иммунитет в респираторном тракте. Снизить потребление алкоголя, т.к. он расходует энергию организма на метаболизм его продуктов. Нужно осторожнее относиться к своему здоровью с точки зрения избегания влияния низких температур на тело.
Следует добавить в свой рацион продукты, богатые витаминами и минералами. Данные биологически активные элементы играют роль в формировании клеточного и гуморального иммунитета, правильной работе лимфоцитов, нейтрофилов и других иммунных клеток.
При серьезном дефиците витаминов, микро- и макроэлементов следует начать принимать их в таблетках, сиропах.
Роль иммунитета в предотвращении развития пневмонии огромна. При его отсутствии любой инфекционный агент мог бы вызвать тяжелые воспалительные реакции в легких. Макрофаги и иммуноглобулины в течение всей жизни человека оберегают респираторный тракт от проникновения в него чужеродных микроорганизмов.
Также после заражения иммунитет формирует клетки памяти, которые играют роль носителей информации. При повторном попадании одного и того же вида бактерии или вируса немедленно активизируется выработка антител к чужеродным белкам и организм не тратит время на то, чтобы идентифицировать данный патоген и выработать способы защиты.
Пневмония — это тяжелое и распространенное заболевание, для которого характерно воспаление лёгочной ткани, как правило, инфекционного происхождения с преимущественным поражением альвеол
Существуют три стадии развития пневмонии, через которые проходят все больные. Каждая стадия имеет свои характерные симптомы и клинические проявления.
Стадиями развития пневмонии являются:
Стадия начала воспаления легких.
Первым симптомом заболевания является повышение температуры тела (37 – 37,5 градусов). В первые сутки температура быстро растет до 38 – 39 градусов и выше. Также важными симптомами стадии начала заболевания являются кашель и боли в грудной клетке. Кашель появляется уже с первых дней заболевания. Изначально он сухой, но постоянный. Из-за постоянного раздражения и напряжения грудной клетки появляются характерные боли в загрудинной области. Стадия разгара пневмонии.
В стадии разгара симптомы интоксикации организма нарастают. Температура тела все так же держится на высоком уровне. Наибольшая интенсивность болевых ощущений отмечается при глубоких вздохах, кашле и при наклонах туловища в больную сторону. В стадии разгара сохраняется постоянный кашель.
Стадия разрешения болезни:
На стадии завершения болезни все симптомы пневмонии идут на спад. Температура тела приходит в норму, проходят признаки интоксикации организма. Кашель постепенно утихает, а мокрота становится менее вязкой, вследствие чего легко отделяется. Боли в грудной клетке появляются только при резких движениях или сильном кашле. Дыхание постепенно нормализуется, но сохраняется одышка при обычной физической нагрузке.
Если острый период пневмонии длится около двух недель, то восстановление занимает до 6 месяцев. Восстановление процесс небыстрый и дело здесь в сильном ослаблении иммунной системы. Нарушается работа всех защитных механизмов, расположенных непосредственно в легких и бронхах. К этому надо добавить необходимость выведения из легких продуктов распада клеток-возбудителей болезни и погибших защитных клеток, токсинов и т.д.
Также выздоровление осложняется тем, что после лечения антибиотиками интенсивно размножаются грибки и условно-патогенная микрофлора.
Поэтому восстановление иммунитета после пневмонии – задача комплексная, и восстанавливать надо, по сути, весь организм.
1. Рациональное питание. В период восстановления желательно отказаться от острых и жареных блюд. Они ухудшают работу желудочно-кишечного тракта. Рекомендуется потреблять свежие овощи, ягоды и фрукты, крупы (манная, гречневая, овсяная), макаронные изделия, нежирное мясо и рыбу. Из молочной продукции – творог, простоквашу, кефир, несладкий йогурт. Количество сахара лучше ограничить. Среди разрешенных продуктов — пастила, варенье, джем и мед. Обязательно выпивать не менее 1,5 литра воды. Кофе, газировку, крепкий чай лучше заменить на морсы, компоты, кисель. Чтобы усилить эффект от назначенного лечения, принимают отвары и настои, приготовленные на основе целебных трав.
2. Важнейшим фактором восстановления иммунитета является полноценный сон. Причем как ночной сон (фаза медленного сна должна составлять не меньше 1 – 1,5 часов, проверяется с помощью «умных» часов-браслетов), так и дневной. Днем достаточно 15-20 минут сна после обеда. Вечером ложиться спать надо не позднее 22 часов. И обязательно проветривать спальную комнату.
3. Умеренная физическая активность. Лучше всего подойдет ходьба или плавание. При этом старайтесь следить за пульсом, он не должен повышаться больше, чем на 20 ударов в минуту. По возможности ходить/бегать надо на свежем воздухе. Следите, чтобы обувь и верхняя одежда соответствовала сезону – была не слишком жаркой, и не слишком легкой. Это в равной степени актуально для взрослого и для ребенка.
4. Отказ от курения и от алкоголя.
Легкие – естественная мишень, поражаемая табачным дымом, и один из главных органов, выводящих из организма продукты распада этанола. Ослабленные заболеванием легкие особенно уязвимы к этим повреждающим факторам.
5. Санаторий.
Для закрепления положительного эффекта после лечения пневмонии можно посетить оздоровительные курорты. Наибольшей популярностью пользуются санатории, расположенные в сосновом лесу, на Черноморском побережье, в Крыму. Восстановление после болезни должно проходить в теплое время года. Отдых сопровождается физиотерапевтическими процедурами, среди которых:
· массаж грудной клетки;
· лечебная физкультура;
· микроволновая терапия;
· ингаляции, проводимые посредством щелочных растворов;
· УВЧ;
· электрофорез.
6. Отдельного внимания требует дыхательная гимнастика.
Тренировка дыхания с тренажером «Самоздрав» будет отличным средством восстановления после воспаления легких в период после медикаментозной терапии. Обогащение организма углекислым газом будет способствовать улучшению газообмена в лёгких, повышению эффективности кровообращения, транспорта газов и отдачи кислорода в органах и тканях.
Узнать больше о тренажере: https://samozdrav.ru/about/books/
Купить тренажер — samozdrav.ru
Будьте особенно внимательны, если ОРВИ возвращается, едва отступив.
Пневмония — это воспалительное заболевание лёгких. Как правило, его вызывают вирусы (например, вирус гриппа) или бактерии (в том числе представители нормальной микрофлоры верхних дыхательных путей человека). В лёгкие эти микроорганизмы проникают на фоне снижения иммунитета. Часто — сразу после ОРВИ .
Именно поэтому диагностировать воспаление лёгких бывает сложно: уж очень оно похоже на грипп или иную респираторную инфекцию, продолжением которой является.
Когда надо срочно вызывать скорую
Иногда инфицированная лёгочная ткань больше не может снабжать организм необходимым количеством кислорода. Из‑за этого серьёзно страдают и даже отказывают сердечно‑сосудистая система и другие жизненно важные органы, включая мозг. Такую пневмонию называют тяжёлой .
Срочно набирайте 103 или 112, если к обычной простуде добавились следующие симптомы :
- Дыхание участилось до 30 вдохов в минуту (один вдох в 2 секунды или чаще).
- Систолическое (верхнее) давление упало ниже 90 мм рт. ст.
- Диастолическое (нижнее) давление опустилось ниже 60 мм рт. ст.
- Появилась спутанность сознания: больной вяло реагирует на окружающую обстановку, медленно отвечает на вопросы, плохо ориентируется в пространстве.
Если угрожающих симптомов нет, но мысли о пневмонии остаются, сверьтесь с нашим чек‑листом .
Как отличить пневмонию от простуды
1. Ваше состояние сначала улучшилось, а потом ухудшилось
Мы уже упоминали, что пневмония часто развивается как осложнение после заболевания верхних дыхательных путей.
Сначала вы подхватываете грипп или другое ОРВИ. Пока организм борется с инфекцией, вирусы или бактерии, обитающие в носоглотке, проникают в лёгкие. Спустя несколько дней вы побеждаете исходное заболевание: его симптомы — температура, насморк, кашель, головная боль — уменьшаются, вам становится легче.
Но вирусы или бактерии в лёгких продолжают размножаться. Через несколько дней их становится столько, что уставшая иммунная система наконец‑то замечает воспаление. И бурно реагирует на него. Выглядит это так, будто простуда вернулась с новой силой — с более отчётливыми и неприятными симптомами.
2. Температура выше 40 °С
Лихорадка при воспалении лёгких гораздо сильнее, чем при обычной простуде. При ОРВИ температура поднимается примерно до 38 °С, при гриппе — до 38–39 °С. А вот пневмония часто даёт о себе знать угрожающими температурными значениями — до 40 °С и выше. Это состояние, как правило, сопровождается ознобом.
3. Вы много потеете
Если вы при этом мало двигаетесь и вокруг не сауна, у вас сильная лихорадка. Пот, испаряясь, помогает снизить экстремальную температуру.
4. У вас совсем пропал аппетит
Аппетит связан с тяжестью заболеваний. При лёгкой простуде пищеварительная система продолжает работать как обычно — человеку хочется есть. Но если речь идёт о более тяжёлых случаях, организм бросает все силы на борьбу с инфекцией. И временно «отключает» ЖКТ, чтобы не тратить энергию на пищеварительный процесс.
5. Вы часто кашляете
Кажется, даже чаще, чем в начале болезни. Кашель при пневмонии может быть как сухим, так и влажным. Он говорит о раздражении дыхательных путей и лёгких.
6. При кашле иногда появляется мокрота
При пневмонии альвеолы — маленькие пузырьки в лёгких, которые вбирают воздух при вдохе, — заполняются жидкостью или гноем.
Заставляя вас кашлять, организм пытается избавиться от этой «начинки». Если это удаётся, вы, прокашлявшись, можете заметить на платке слизь — желтоватую, зеленоватую или кровянистую.
7. Вы отмечаете колющую боль в груди
Чаще всего — когда кашляете или пытаетесь сделать глубокий вдох. Такая боль говорит об отёке лёгких — одного или обоих. Увеличившись в размерах из‑за отёчности, поражённый орган начинает давить на находящиеся вокруг него нервные окончания. Это и вызывает боль.
8. У вас легко возникает одышка
Одышка — признак того, что вашему организму не хватает кислорода. Если дыхание учащается, даже когда вы просто поднимаетесь с постели, чтобы сходить в туалет или налить себе чаю, это может быть признаком серьёзных проблем с лёгкими.
9. У вас участилось сердцебиение
В норме пульс у взрослых людей составляет 60–100 ударов в минуту. Впрочем, норма у каждого своя — и её стоило бы знать хотя бы приблизительно.
Например, если раньше ваш пульс в спокойном состоянии не превышал 80 ударов в минуту, а теперь вы отмечаете, что он прыгает за сотню, это очень опасный сигнал. Он означает, что сердце по каким‑то причинам вынуждено активнее перекачивать кровь по телу. Недостаток кислорода из‑за воспаления лёгких — один из факторов, способных провоцировать это.
10. Вы чувствуете себя уставшим и разбитым
Причина может быть всё та же — органам и тканям не хватает кислорода. Поэтому организм стремится ограничить вашу активность и посылает в мозг сигналы о том, что сил нет.
11. Губы и ногти приобрели синеватый оттенок
Это ещё один очевидный признак нехватки кислорода в крови.
Что делать, если вы обнаружили симптомы пневмонии
Если отмечаете у себя более половины перечисленных симптомов, как можно быстрее проконсультируйтесь с терапевтом или пульмонологом. Не факт, что это воспаление лёгких. Но риск велик.
Нельзя откладывать визит к врачу или его вызов на дом тем, кто входит в группы риска :
- людям старше 60 лет или младше 2 лет;
- людям с хроническими заболеваниями лёгких, астмой, сахарным диабетом, проблемами с печенью, почками, сердечно‑сосудистой системой;
- курильщикам;
- людям, у которых ослаблена иммунная система (такое бывает из‑за слишком строгих диет, истощения, ВИЧ, химиотерапии, а также приёма некоторых лекарств, угнетающих иммунитет).
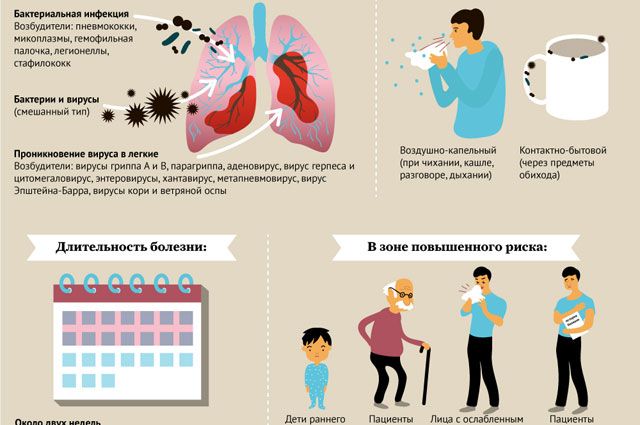
Пневмония (или воспаление легких) — острое респираторное инфекционное заболевание, вызывающее поражение легочной ткани. Основные ее симптомы — кашель (сухой или с мокротой), повышение температуры тела до 39 градусов, одышка, боли в грудной клетке со стороны поражения, повышенная потливость и общая слабость.
Однако, как было выявлено при новой инфекции COVID-19, больной какое-то время может не чувствовать ухудшения состояния и не жаловаться на повышение температуры. В некоторых случаях врачи обнаруживали пневмонию на поздних сроках, когда уже появлялись признаки дыхательной недостаточности.
Медики отмечают, что так называемая бессимптомная пневмония отличается скрытым протеканием и представляет собой достаточно серьезное заболевание, которое трудно диагностировать. Однако совершенно бессимптомным это заболевание назвать нельзя.
Как заподозрить бессимптомную пневмонию?
В случае с бессимптомной, или скрытой, пневмонией у больного вместо кашля и высокой температуры может наблюдаться снижение настроения, быстрая утомляемость и одышка. Также у человека наблюдается учащенное дыхание и проблемы с возможностью вдохнуть — нехватка воздуха. У заболевшего может измениться цвет кожных покровов — лицо становится бледным из-за нехватки кислорода. Еще одним признаком является ощущение высокой температуры при ее малых показателях.
Согласно клиническим рекомендациям Минздрава РФ, подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на острый кашель, одышку, отделение мокроты и/или боль в грудной клетке, связанную с дыханием или кашлем. Пациенты часто жалуются на немотивированную слабость, утомляемость, ознобы, сильное потоотделение по ночам. Развитию пневмонии могут предшествовать симптомы поражения верхних дыхательных путей (боли в горле, насморк и др.).

У лиц пожилого возраста характерные для пневмонии жалобы могут отсутствовать. В клинической картине заболевания могут быть такие симптомы, как сонливость или беспокойство, спутанность сознания, анорексия, тошнота, рвота. Нередко пневмония у данной категории пациентов «дебютирует» симптомами декомпенсации хронических сопутствующих заболеваний (сахарного диабета, хронической сердечной недостаточности и др.). Скрытая пневмония может наблюдаться у больных с ослабленным иммунитетом.
Какие анализы и обследования следует сделать при подозрении на пневмонию?
Диагностический алгоритм при подозрении на пневмонию включает сбор анамнеза, оценку жалоб, физическое обследование, комплекс лабораторных и инструментальных исследований, объем которых определяется тяжестью течения заболевания, а также наличием и характером осложнений, сопутствующими заболеваниями.
Амбулаторным больным с подозрением на пневмонию назначают общий анализ крови (при пневмонии будет отмечаться повышенное число лейкоцитов, увеличение количества палочкоядерных нейтрофилов и СОЭ), пульсоксиметрию (диагностическая процедура, позволяющая определить насыщение крови кислородом) и обзорную рентгенографию органов грудной полости в прямой и боковой проекциях. Пневмонию не всегда удается обнаружить обычной рентгенографией легких, поэтому пациентам с подозрением на воспаление легких врачи могут проводить рентгеновскую компьютерную томографию (КТ). У госпитализированных пациентов спектр рекомендованных исследований дополнительно включает биохимический анализ крови и электрокардиографию.
Оставить
комментарий (1)
