Спинномозговые корешки патология на мрт
МРТ спинного мозга — информативный и безопасный метод, который определяет причину появления неврологических симптомов.
На снимках визуализируются последствия травм, опухоли, метастазы, сдавливания грыжами и позвонками, наличие полостей и другие возможные патологии.
Ограничений к исследованию мало, его проводят даже детям и беременным во 2-3 триместре без опасения за состояние здоровья.
Основы анатомии и физиологии спинного мозга для понимания МРТ
Спинной мозг окружён тремя оболочками и располагается в специальном костном канале. Образован множеством позвонков, между которыми находятся суставные диски и выходят нервные корешки.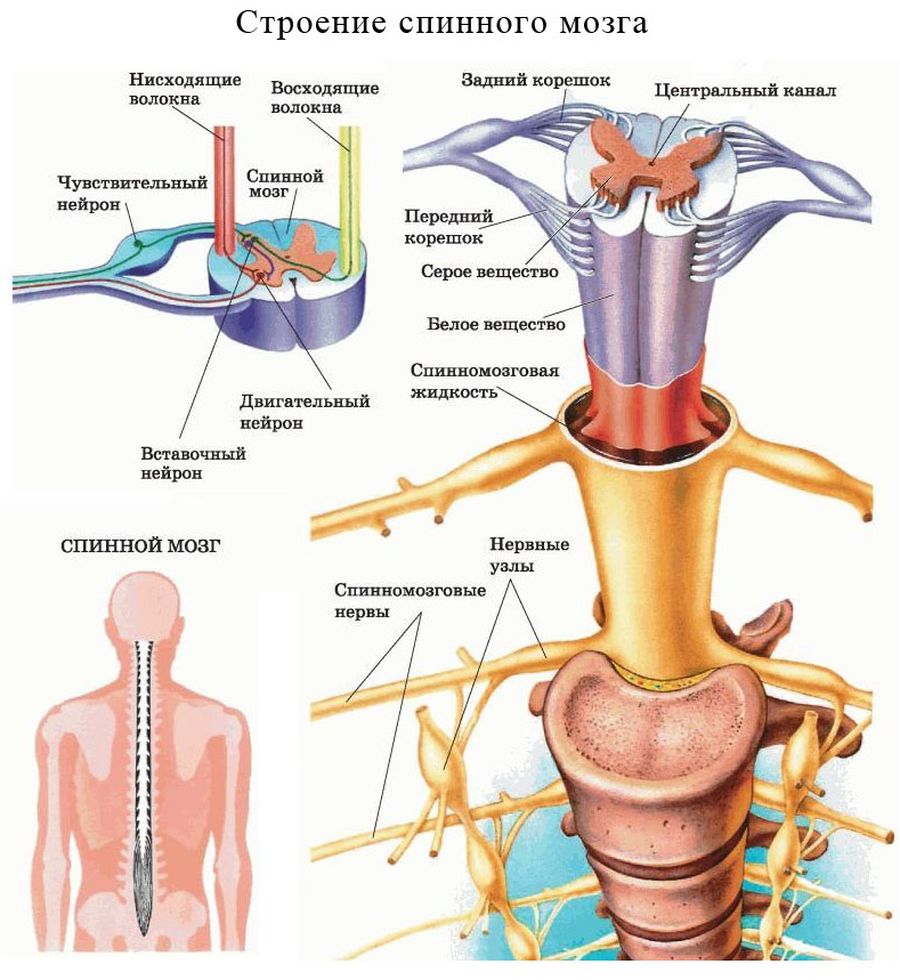
У спинного мозга две главные задачи:
- Рефлекторная — связь с внутренними органами, сухожилиями, слизистой, кожей и обеспечение автономной работы, выполнение защитной функции.
- Проводниковая — в составе спинного мозга проходят нервные волокна к коре полушарий.
При некоторых заболеваниях (грыжи, травмы) спинной мозг или его корешки сдавливаются.
Иногда в тканях образуются опухоли, полости или кисты, возникает воспаление. Эти состояния показывают снимки МРТ.
Показания и противопоказания к МРТ
Для прохождения МРТ потребуется направление от врача — невролога или ортопеда. Исследование назначается при подозрении на следующие состояния:
- травмы позвоночника;
- остеохондроз;
- артрит или артроз дугоотросчатых суставов, поражение связок позвоночника;
- межпозвоночные грыжи;
- полости, кисты в спинном мозге;
- воспаление в мягких тканях;
- онкология.
МРТ назначается для контроля пациентов после операции на позвоночнике и окружающих тканях — спинной мозг располагается в непосредственной близости, поэтому для исключения повреждения важно проводить своевременную диагностику.
Часто на обследование направляются больные по собственной инициативе при наличии болей и ограничении подвижности в позвоночнике.
Перечислим противопоказания к обследованию:
- кардиостимуляторы — в ходе процедуры выходят из строя;
- металлические имплантаты — создают помехи при проекции изображения, провоцируют болезненность;
- судороги, повышенная активность — при проведении обследования требуется полная неподвижность продолжительное время;
- сильное ожирение — для аппаратной капсулы существуют ограничения по весу и размерам.
Относительные противопоказания, при которых МРТ назначается с осторожностью и под наблюдением врача:
- клаустрофобия;
- 2-3 триместр беременности;
- расстройства психики;
- татуировки с краской на основе металла;
- наличие у пациента инсулинового насоса.

Как подготовиться к обследованию
Для проведения МРТ не требуется сложной подготовки, процедура простая и безболезненная. Пациенту требуется придерживаться нескольких правил:
- отказаться от алкоголя за 5-7 дней до исследования;
- посетить врача за пару дней до процедуры;
- не курить за двое суток.
Пациентам с клаустрофобией разрешается принимать успокаивающие средства, чтобы снизить страх и исключить возможную панику.
Как проводится обследование
После подготовки к исследованию пациент приходит в назначенный день в кабинет МРТ-диагностики. Процедура состоит из следующих этапов:
- обследуемый переодевается в специальную пижаму и обувь, снимает металлические украшения;
- проводится инструктаж, выдаётся специальная кнопка, которую используют в экстренной ситуации;
- туловище и конечности пристёгиваются ремнями, пациент одевает наушники, перемещается в тоннель аппарата;
- в течение 40-60 минут делаются снимки, процедура заканчивается.
МРТ спинного мозга с использованием контрастного вещества
Если назначено МРТ с контрастом — делают аллергическую пробу, она подразумевает введение вещества в минимальном количестве.
Если отсутствуют кожные высыпания и расстройства в работе сердца, самочувствие пациента не нарушено — тест считается пройденным.
Процедура проходит натощак, контрастное вещество вводится непосредственно перед обследованием внутривенно. Во время инъекции пациент чувствует холод или лёгкое тепло, что считается нормальным.
Советы пациентам при проведении МРТ
Во время процедуры важно соблюдать следующие рекомендации врача:
- стараться не двигаться — главное правило получения качественных снимков;
- если у вас боязнь замкнутого пространства — постарайтесь отвлечься и поразмышлять;
- при возникновении паники — закройте глаза, успокойтесь, медленно и глубоко дышите с небольшими паузами;
- если чувствуете себя плохо — воспользуйтесь кнопкой обратной связи «кнопка клаустрофоба».
Проведение МРТ у детей
У ребёнка провести процедуру сложнее, поскольку дети не могут длительное время сохранять неподвижность.
В таких случаях доктор назначает введение седативных препаратов, которые обладают снотворным эффектом. Лекарства безопасны и не вызывают серьёзных осложнений.
Что может показать МРТ
Магнитно-резонансная томография спинного мозга выявляет:
- сдавливание спинного мозга;
- наличие полостей;
- сужение позвоночного канала;
- патологии сосудов и их последствия;
- склероз;
- опухоли.
Это группа отклонений, которые увидит врач при анализе снимков.
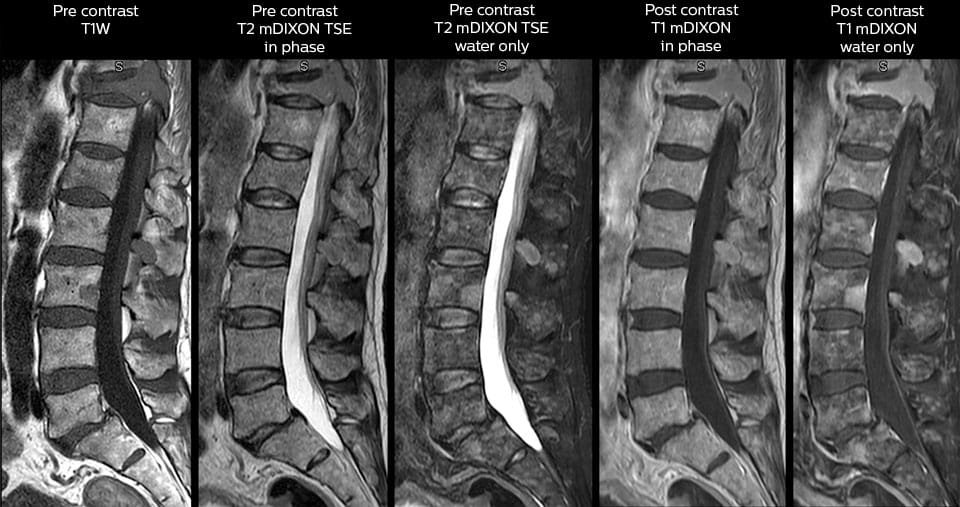 МРТ с контрастом
МРТ с контрастом
Трактовка результатов
Отметим состояния, которые определяют по снимкам МРТ и их отличительные черты.
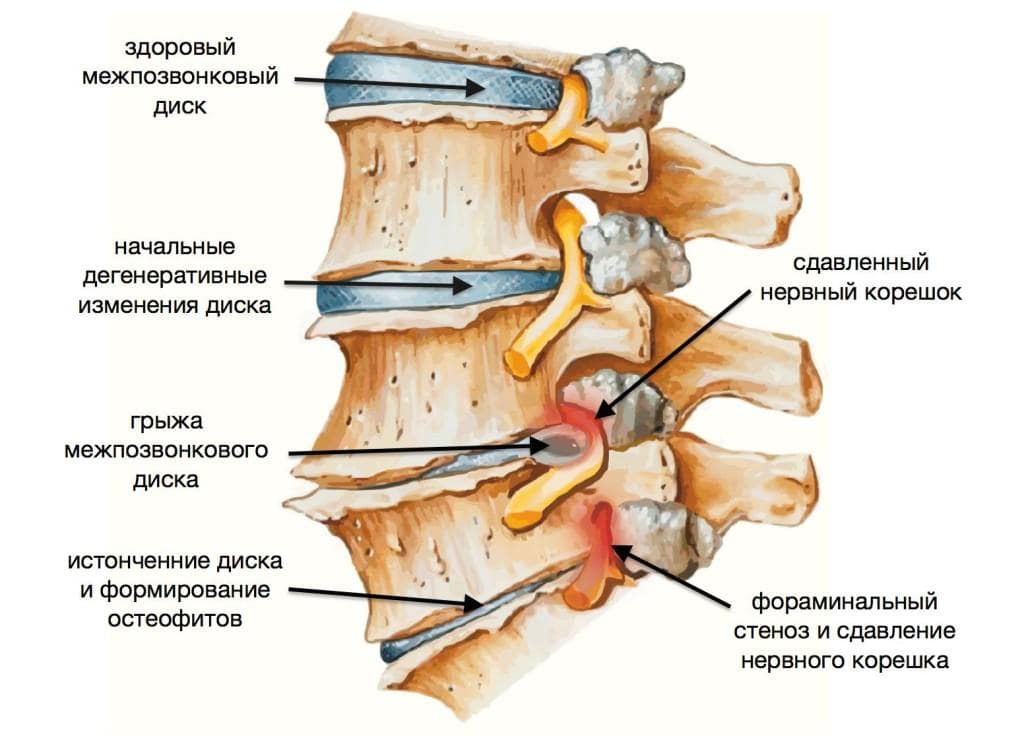
- Сдавливание спинного мозга — в эту группу входят грыжи и протрузии, заболевания суставов. В первом случае на снимках будет прослеживаться выбухание диска в сторону позвоночного канала. При артритах, артрозах и остеохондрозе отмечается искривление в соответствующем отделе, что и вызывает болевые повреждения в спинном мозге.
- Наличие полостей — в эту группу входят и кисты, определяющиеся как тёмные пятна с розовыми границами.
- Сужение позвоночного канала — в норме диаметр изменяется в зависимости от отделов, достигая максимума в пояснице, слепо заканчивается в области крестца. Уменьшение просвета будет между соответствующими позвонками.
- Патологии сосудов и их последствия — выявляются при введении контрастного вещества. Группу риска представляют инсульты и инфаркты, которые отображаются усилением сигнала в зоне поражения.
- Склероз — на снимках отмечаются округлые бляшки, характеризующиеся усилением сигнала, накапливанием контрастного вещества.
- Опухоли — выглядят как разрастания там, где их быть не должно. У доброкачественных образований ровные и чёткие границы, при злокачественных — очертания размыты.
Выше описаны признаки состояний на МРТ с ознакомительной целью. Помните, что пациент иногда ошибается — окончательное заключение выставляет врач.
Постановка диагноза по симптомам
МРТ назначается на основании симптоматики. Чаще делаются снимки грудного или поясничного отделов, иногда — шейного. После прохождения обследования выявляют следующие заболевания:
- инсульты и инфаркты;
- поражение оболочек спинного мозга;
- рассеянный склероз;
- сужение позвоночного канала;
- заболевания околопозвоночных мышц воспалительного характера;
- поражения нервных корешков;
- сочетанные патологии головного и спинного мозга.
КТ или МРТ для сканирования спинного мозга
Оба метода выявляют заболевания позвоночника, но отличаются принципом действия:
- КТ — даёт высокую дозу облучения, поэтому запрещён детям и беременным. Снимки не показывают изменения в мягких тканях, зато отчётливо отображают состояние костных структур, которые могли травмировать спинной мозг. Проводится быстро, процедура занимает несколько секунд.
- МРТ — безопасен, выявляет изменения в мягких тканях с высокой точностью. Незаменимое исследование при воспалении, опухолях, грыжах, наличии кист и полостей. Плохо выявляет переломы, для проведения процедуры требуется длительное нахождение в замкнутом пространстве.
 Отличия КТ и МРТ
Отличия КТ и МРТ
Есть ли побочные эффекты
Побочных эффектов, кроме клаустрофобии, не выявлено.
Остальные осложнения развиваются при игнорировании противопоказаний (утаивание наличия кардиостимуляторов, ранней беременности, металлических имплантатов и т. д.).
Цены на МРТ спинного мозга
Средняя стоимость процедур составляет: 6000-7000 рублей обследование одного отдела, 14000 рублей — комплексное МРТ позвоночника.
МРТ — безвредный и эффективный метод, не требующий тщательной подготовки. Перед исследованием важно придерживаться рекомендаций врача, во время процедуры сохранять неподвижность.
При выполнении правил получаются чёткие снимки, с помощью которых выявляют заболевания спинного мозга и условия, спровоцировавшие повреждение.
Видео
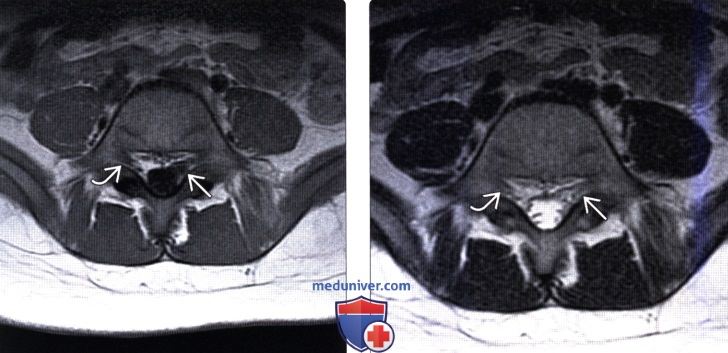
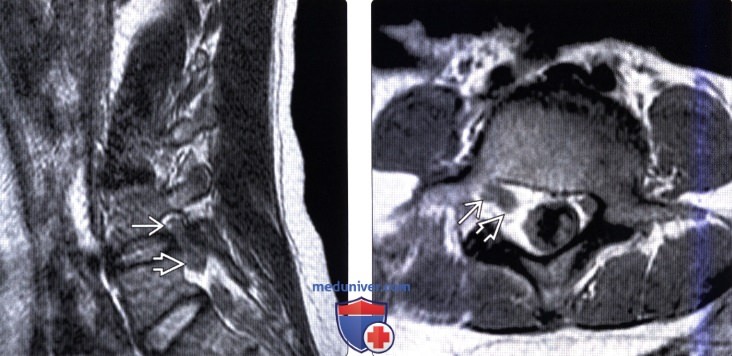
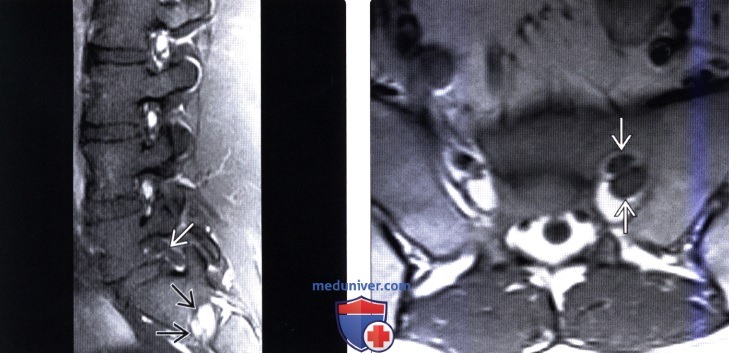
КТ, МРТ, УЗИ признаки объединенных корешков спинного мозгаа) Терминология: б) Визуализация: 1. Общие характеристики объединенных корешков спинного мозга: 2. Рентгенологические данные: 3. КТ признаки объединенных корешков спинного мозга: 4. МРТ: 5. Ультразвуковая диагностика: 6. Несосудистые рентгенологические исследования: 7. Рекомендации по визуализации:
в) Дифференциальная диагностика объединенных корешков спинного мозга: 1. Опухоль оболочек нерва (ООН): 2. Грыжа диска: 3. Синовиальная киста: г) Патология объединенных корешков спинного мозга: 1. Общие характеристики: 2. Макроскопические и хирургические особенности: 3. Микроскопия: д) Клинические особенности объединенных корешков спинного мозга: 1. Клиническая картина: 2. Демография: 3. Течение заболевания и прогноз: 4. Лечение: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: ж) Список литературы: — Также рекомендуем «Limbus vertebra на рентгенограмме, КТ, МРТ» Редактор: Искандер Милевски. Дата публикации: 13.7.2019 |