Субарахноидальное кровоизлияние последствия на мрт
Диагностика травматического субарахноидального кровоизлияние на КТ, МРТ
а) Терминология:
1. Сокращения:
• Травматическое субарахноидальное кровоизлияние (тСАК)
2. Определение:
• Кровь в субарахноидальных пространствах:
о Располагается между мягкой и паутинной мозговыми оболочками
б) Визуализация:
1. Общие характеристики травматического субарахноидального кровоизлияния (тСАК):
• Лучший диагностический критерий:
о Высокая плотность на бесконтрастной КТ
о Высокая интенсивность сигнала в области борозд, цистерн на FLAIR (у пациентов с травмой)
• Локализация:
о САК может быть очаговым или диффузным:
— Очаговая САК располагается в области контузии, субдуральной/эпидуральной гематомы, перелома, разрыва тканей:
Наиболее часто в области сильвиевой щели, нижней лобной доли, субарахноидальных пространств
Изолированно в бороздах конвекситальной поверхности (в области ушиба)
— Диффузно в субарахноидальном пространстве и/или базальных цистернах
— Гравитационно-зависимое растекание по намету мозжечка
2. КТ при травматическогом субарахноидальном кровоизлиянии (тСАК):
• Бесконтрастная КТ:
о Высокая плотность в субарахноидальном пространстве/цистернах
о Гиперденсная кровь в межножковой цистерне может быть единственным признаком слабовыраженного САК
о Признаки идентичны аневризмальному САК за исключением локализации:
— В области ушибов, субдуральной гематомы
— Борозды конвекситальной поверхности > базальные цистерны
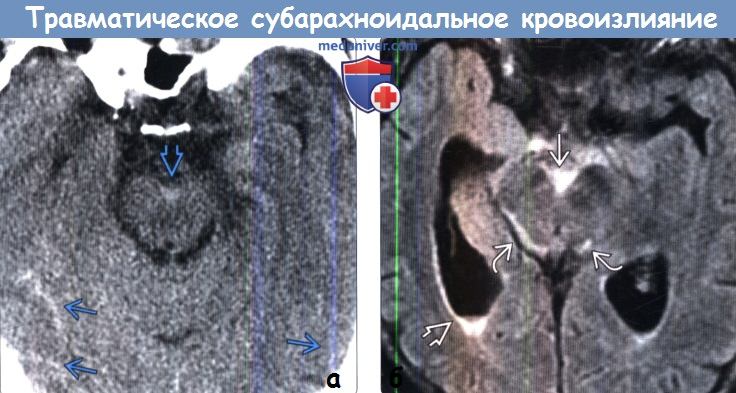
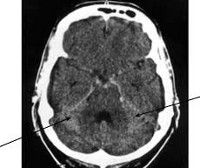
(а) КТ, аксиальный срез: в бороздах, левой сильвиевой щели, обводной цистерне, а также в межполушарной борозде определяется гиперденсное субарахноидальное кровоизлияние.
(б) Бесконтрастная КТ, аксиальный срез: небольшое скопление гиперденсной жидкости вдоль левой средней лобной борозды, представляющей собой травматическое субарахноидальное кровоизлияние.
3. МРТ при травматическом субарахноидальном кровоизлиянии (тСАК):
• Т1-ВИ:
о Сигнал гиперинтенсивен сигналу от ликвора в желудочках («грязная» СМЖ)
• Т2-ВИ:
о Сигнал изоинтенсивен сигналу от ликвора (САК не обнаруживается)
• FLAIR:
о Гиперинтенсивные борозды/цистерны; более чувствительный, менее специфичный метод по сравнению с КТ
• Т2* GRE:
о Иногда определяется гипоинтенсивность сигнала
• ДВИ:
о Выявление тСАК-индуцированного спазма
— Ограничение диффузии в зонах ишемии
4. Ангиография:
• Традиционная ЦСА:
о Исключение аневризмы, выявление тСАК-индуцированного спазма: КТ-ангиография заменяет ЦСА
о Спазмированные сосуды по типу бусин:
— От 2-3 дней до двух недель после травмы
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о Бесконтрастная КТ; FLAIR для выявления слабовыраженной САК

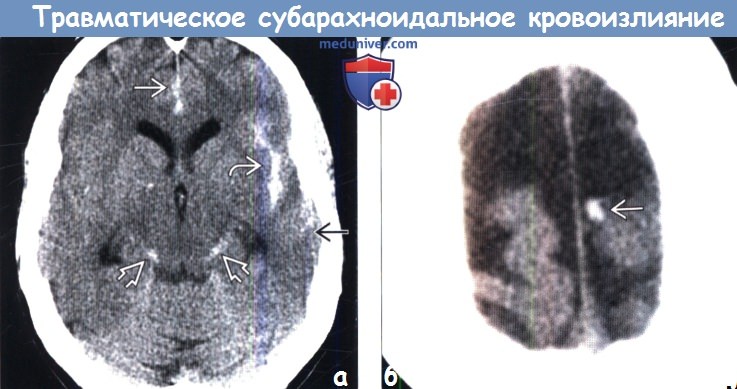
(а) Бесконтрастная КТ, аксиальный срез: в нескольких бороздах и в межножковой цистернах определяется скопление гиперденсной крови вследствие травматического субархноидального кровоизлияния (тСАК).
(б) MPT, FLAIR, аксиальный срез: определяется аномальный гиперинтенсивный сигнал от СМЖ, расположенной в межножковой, а также обводной/четверохолмной цистернах. Также выявляется небольшое количество крови в гравитационно зависимом отделе правого лобного рога бокового желудочка.
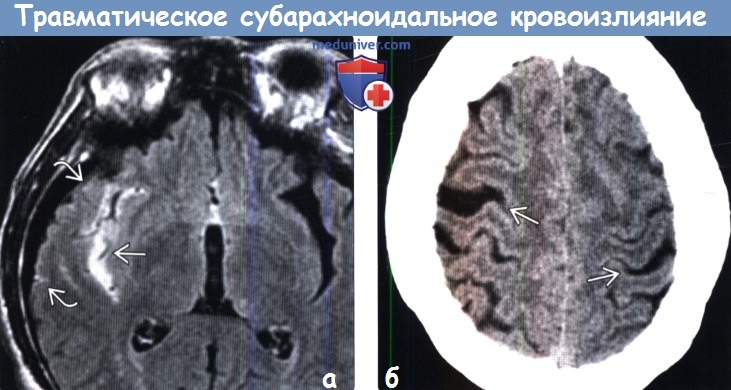
(а) MPT, FAIR, аксиальный срез: от СМЖ правой сильвиевой щели, а также в нескольких бороздах правого полушария определяется аномальный гиперинтенсивный сигнал, соответствующий травматическому субарахноидальному кровоизлиянию (тСАК).
(б) Бесконтрастная КТ, аксиальный срез: двустороннее расширение борозд (больше справа) за счет скопления изоденсной ликвору крови (подострая-хроническая стадия САК).
в) Дифференциальная диагностика травматического субарахноидального кровоизлияния (тСАК):
1. Нетравматическое САК (нтСАК):
• Разрыв аневризмы:
о Является причиной 80-90% всех нтСАК о Визуализация аневризмы при ЦСА, КТ-, МР-ангиографии в > 90% случаев
• Разрыв расслаивающей аневризмы
• Артериовенозная мальформация (АВМ):
о Причина 15% нтСАК
о Визуализация АВМ при ЦСА, КТ-, МР-ангиографии
• Перимезенцефальное венозное кровоизлияние:
о Ограничено базальными цистернами: тромб вокруг основной артерии
о При ЦСА, КТ-, МР-ангиографии изменений не выявляется
• Ишемический инсульт с реперфузионным кровотечением: О Ишемический инсульт в анамнезе
• Антикоагулянтная терапия:
о Длительная терапия варфарином (кумадином); обычно нераспознанная легкая черепно-мозговая травма
о Злоупотребление алкоголем как причина аномальной коагуляции
• Патология крови:
о Обычно наличие указаний в анамнезе
• Эклампсии (гипертензия, вызванная беременностью):
о Осложнения, симптоматика эклампсии в анамнезе
• Спинальная сосудистая мальформация:
о При начальной и повторной ЦСА сосудов головного мозга мальформации не выявляется
о МРТ: спинальное САК, отек спинного мозга
о МР-ангиография и ЦСА позволяют установить диагноз
2. Менингит: клеточный и белковый детрит:
• «Грязная» СМЖ на КТ
• Гиперинтенсивный сигнал на FLAIR вследствие укорочения Т1 и отсутствия обнуления сигнала
3. Карциноматозный менингит:
• Клеточная СМЖ предотвращает обнуление сигнала от СМЖ на FLAIR
4. Псевдосубарахноидальное кровоизлияние:
• Выраженный отек мозга → диффузное снижение плотности головного мозга
• Твердая мозговая оболочка, циркулирующая кровь в артериях/венозных синусах относительно гиперденсна по сравнению с соседней мозговой тканью
5. Введение гадолиния:
• В/в введение гадолиний содержащего контрастного препарата при рутинной МРТ с контрастированием может обусловливать гиперинтенсивный сигнал на FLAIR:
о Инсульт, глиомы высокой степени злокачественности или менингиомы (поверхности новообразований контактируют с субарахноидальными пространствами/желудочками)
о Изменения СМЖ более выражены возле патологического очага и/или пораженного полушария
6. Вдыхание кислорода высокой концентрации:
• 100% O2 во время общей анестезии:
о Может обусловливать неполное обнуление сигнала от субарахноидальной СМЖ
о Гиперинтенсивный на FLAIR сигнал от СМЖ, располагающейся в области борозд
о В СМЖ желудочков патологических изменений не выявляется
г) Патология:
1. Общие характеристики травматического субарахноидального кровоизлияния (тСАК):
• Этиология:
о Разрыв сосудов, располагающихся в субарахноидальном пространстве
о Травматическая расслаивающая аневризма → САК в базальные цистерны:
— Чаще при расслоении позвоночной артерии
— Возможно при переломе костей основания черепа
— Имитирует аневризмальное САК
• Генетика:
о АРОЕ еε аллель предрасполагает к неблагоприятному исходу черепно-мозговой травмы (ЧМТ), САК, геморрагического инсульта
• Ассоциированные аномалии:
о Ушибы, субдуральная или эпидуральная гематома, диффузное аксональное повреждение
2. Стадирование и классификация:
• Класс 1: тонкий слой крови < 5 мм
• Класс 2: толстый слой крови > 5 мм
• Класс 3: тонкий слой крови в сочетании с объемным(и) повреждением(ями)
• Класс 4: толстый слой крови в сочетании с объемным(и) повреждением(ями)
3. Макроскопические и хирургические особенности:
• Острое скопление крови в бороздах/цистернах
• Данные аутопсии:
о Кровотечение из корковых артерий/вен
о Кровотечение из области поверхностных ушибов
4. Микроскопия:
• Превращения гемоглобина при САК отличаются от описанных при внутримозговой гематоме:
о Более медленное превращение, распад
о Вероятно является вторичным по отношению к высокому парциальному давлению кислорода субарахноидальной СМЖ
г) Клинические признаки травматического субарахноидального кровоизлияния (тСАК):
1. Проявления:
• Наиболее частые признаки/симптомы:
о Головная боль, рвота, нарушение сознания
• Другие признаки/симптомы:
о Возможен ↑ риск пролонгации корригированного интервала Q-T на ЭКГ, желудочковой тахикардии, внезапной смерти
• Клинический профиль:
о Травма (не разрыв аневризмы) является наиболее частой причиной САК
2. Демография:
• Возраст:
о Медиана = 43 года (среднеквадратическое отклонение = 21,1 год)
• Пол:
о М:Ж = 2:1 при подтвержденной черепно-мозговой травме
• Эпидемиология
о тСАК обнаруживаются у 33% пациентов с ЧМТ средней степени тяжести и у 60% пациентов с тяжелой ЧМТ
о При аутопсии обнаруживается практически у всех таких пациентов
о тСАК-ассоциированный вазоспазм отмечается в 2-10% случаев
• Факторы риска при ЧМТ:
о Молодой возраст, низкий доход, хроническое злоупотребление алкоголем/наркотическими веществами
о Предыдущие эпизоды ЧМТ
3. Течение и прогноз:
• Исход определяется при анализе регрессии согласно:
о Шкале комы Глазго
о Количеству крови в субарахноидальном пространстве
• Изолированная тСАК при ЧМТ средней степени тяжести:
о Обычно имеет доброкачественное течение
о При отсутствии какой-либо другой значительной травмы можно обойтись без диагностической визуализации в динамике/лечения в условиях ОИТ
• При сочетании САК с другими травматическими повреждениями внутричерепных структур прогноз неблагоприятный:
о Количество тСАК при первичной КТ коррелирует с отсроченной ишемией, неблагоприятным исходом
о У 46-78% пациентов с ЧМТ умеренной и тяжелой степенями тяжести в сочетании с тСАК отмечается:
— Высокая заболеваемость, что приводит к тяжелой инвалидности и вегетативному состоянию
Высокий уровень смертности (выше более, чем в два раза)
• Острая гидроцефалия:
о Редко; как правило, обусловлена обструкцией свернувшейся крови водопровода или выпускного отверстия IV желудочка
о Обструктивная не сообщающаяся гидроцефалия:
— Асимметричная дилатация желудочков
• Отсроченная гидроцефалия:
о Нарушение резорбции СМЖ
о Обструктивная сообщающаяся гидроцефалия:
— Симметричная желудочковая дилатация
о Наблюдается у 11.96% пациентов с ЧМТ после трехмесячного периода наблюдения
о Корреляция между локализацией травматического субарахноидального кровоизлияния (тСАК) и развитием гидроцефалии отсутствует
• Вазоспазм:
о При травматическом субарахноидальном кровоизлиянии (тСАК) развивается раньше, чем при аневризмальном САК
о Пик — 7-10 дней после травмы
о Угроза остается до двух недель
о Редкая причина посттравматического инсульта
• Отмечается ↓ нейропсихологических функций, худший профессиональный исход по сравнению с лицами без САК в течение одного года наблюдения
4. Лечение:
• Поддерживающая терапия является основным методом лечения:
о Интубация, кислородная поддержка, в/в введение жидкости, измененные основные показатели жизненно важных функций
о Седативные препараты; препараты для снятия боли, тошноты и рвоты
о Антиконвульсанты при судорогах
• Нимодипин (блокатор кальциевых каналов) может предотвратить вазоспазм и его осложнения
д) Диагностическая памятка. Советы по интерпретации изображений:
• Травматическое субарахноидальное кровоизлияние (тСАК) часто сопровождается дополнительными повреждениями
• Часто отмечается изолированное скопление крови в бороздах супратенториально
• Единственным признаком слабовыраженного субарахноидального кровоизлияния (САК) может быть наличие гиперденсной крови в межножковой цистерне
е) Список литературы:
- Rubino S et al: Outpatient follow-up of nonoperative cerebral contusion and traumatic subarachnoid hemorrhage: does repeat head CT alter clinical decision-making? J Neurosurg. 121 (4):944—9, 2014
- Servadei F et al: Traumatic Subarachnoid Hemorrhage. World Neurosurg. ePub, 2014
- Quigley MR et al: The clinical significance of isolated traumatic subarachnoid hemorrhage. J Trauma Acute Care Surg. 74(2):581-4, 2013
- Yuh ELet al: Magnetic resonance imaging improves 3-month outcome prediction in mild traumatic brain injury. Ann Neurol. 73(2):224-35, 2013
— Также рекомендуем «Ушиб головного мозга на КТ»
Редактор: Искандер Милевски. Дата публикации: 8.3.2019
Источник
Субарахноидальное кровоизлияние (САК) является одним из видов экстрааксиального внутричерепного кровоизлияния и характеризуется наличием крови в субарахноидальном пространстве.
Эпидемиология
Возникает обычно у пациентов среденго возраста, обычно до 60 лет [2]. Cубарахноидальные кровоизлияния встречаются при инсультах в 3% случаев, и в 5% случаев при инсультах вызывают смертельный исход [2].
Клиническая картина
Клиника у пациентов развивается внезапно, в виде резкой головной боли (напоминающей «удар по голове» и которая обычно описывается пациентом, как наихудшая боль в его жизни). Часто сочетается с светобоязнью и менингизмом. У значительного числа пациентов (почти половины [2]), сочетается с угнетением и потерей сознания, некоторые пациенты в последующем возвращаются в сознание. Фокальный неврологический дефицит часто сочетается с головной болью или появляется вскоре после её начала [2]. Пациенты, в зависимости от клинической картины, могут быть разделены на 5 групп, наиболее часто для этого используются шкала Hunt-Hess, которая позволяет прогнозировать исход заболевания. Иногда используют шкалу Фишера или шкалу комы Глазго.
Патология
Выделяют три патерна субарахноидальных кровоизлияний, каждый из которых имеет свою этиологию, лечение и прогноз [4]:
- супраселлярная цистерна с диффузным периферическим распространением.
- перимезенцефально и основная цистерна.
- изолированно по конвексу больших полушарий.
Этиология
Причины возникновения включают [1]:
- травматическое субарахноидальное кровоизлияние (ассоциированно с ушибом головного мозга)
- спонтанное
- разрыв мешотчатой аневризмы: 85% [1]
- перимезэнцефальное кровоизлияние: 10% [4]
- артериовенозная мальформация (АВМ)
- дуральная артерио-венозная фистула
- спинальная артериовенозная мальформация
- венозный инфаркт [1]
- апоплексия гипофиза
- прием кокаина
- церебральный васкулит [6]
Факторы риска
факторы риска включают [2]:
- семейный анамнез
- артериальная гипертензия
- злоупотребление алкоголем
- патология соединительной ткани
- аутосомно-доминантная поликистозная болезнь почек
- Синдром Элерса — Данлоса IV типа
- нейрофиброматоз 1 типа
Диагностика
Хотя МРТ более чувствительна чем КТ к наличию крови в субарахноидальных пространствах и к выявлению причин кровоизлияния, логистические ограничения и меньшая доступность в большинстве случаев приводит к тому, что первоначальным исследованием обычно является компьютерная томография.
Компьютерная томография
Чувствительность КТ к наличию крови в субарахноидальных пространствах связанна с количеством крови и временем, прошедшим с момента кровоизлияния.
Диагноз подозревается при наличии высокоплотного прокрашивания субарахноидальных пространств.
В большинстве случаев наблюдается около Виллизиевого круга, поскольку большинство мешотчатых аневризм локализуется в этой области (~65%), или в Сильвиевой щели (~30%) ref needed. Небольшие по количеству крови кровоизлияния могут иногда быть выявлены за счет скопления в медножковой цистерне или в виде гиперденсивного треугольника в затылочном роге бокового желудочка [5]. Субарахноидальные кровоизлияния разделяют на 4 категории в соответствии со шкалой Фишера, в зависимости от количества крови.
Магнитно-резонансная томография
МРТ чувствительна к наличию крови с субарахноидальных пространствах и может хорошо её визуализировать в первые 12 часов, обычно, в виде гиперинтенсивности в субарахноидальных пространствах на FLAIR изображениях [3]. Изображения взвешенные по магнитной восприимчивости так же чувствительны к продуктам распада гемоглобина.
МР ангиография и МР венография могут выявить аневризму или иной источник кровотечения. Однако МРТ уступает КТ, за счет более низкой доступности, более длительного времени сканирования, больших сложностей с транспортировкой и наблюдением за пациентом во время исследования (особенно нестабильными или интубированными пациентами).
ЦАГ: ангиография
Цифровая субстракционная ангиография остается «золотым стандартом» в диагностике сосудистых патологии и в большинстве клиник, даже при выявленной при КТ или МРТ причине кровоизлияния, перед хирургическим вмешательством выполняется субстракционная ангиография. Преимущества ЦАГ:
- высокое пространственное разрешение: позволяет лучше визуализировать мелкие сосуды, шейку аневризмы и прилежащие сосуды
- временное разрешение: визуализируется поступление и вымывание контраста в сосудистой мальформации, давая важную информацию о питающих сосудах (нарп. артериовенозные мальформации (АВМ) или дуральные артериовенозные фистулы (ДАВФ))
- Кроме того, исходя из причины, эндоваскулярное вмешательство может быть показано как лечебная манипуляция (напр. койлинг аневризмы).
Лечение и прогноз
Лечение зависит от основной причины кровоизлияния, однако, независимо от его источника, встречаются
следующие осложнения и базовые подходы к их лечению:
- повышение внутричерепного давления
- часто требуется ВЧД мониторинг
- гидроцефалия -может потребоваться дренаж
- церебральный вазоспазм
- triple H терапия (Гемодилюция, Гипертензия, Гиперволемия)
- блокаторы кальциевых каналов (напр. нимодипин)
- эндоваскулярное вмешательство (напр. внутриартериально введение вазодилятаторов (таких как NO) и/или баллонная ангиопластика)
- гипонатриемия
- коронарный спазм
- нейрогенный отек легких
Прогноз значительно зависит от:
- причины субарахноидального кровоизлияния
- степени субарахноидального кровоизлияния
- наличия сопутствующих повреждений/патологии
Малые травматические субарахноидальные кровоизлияния или малые перимезеэнцефальные кровотечения имеют хорошие прогнозы с незначительными долгосрочными последствиями. Аневризматические субарахноидальные кровоизлияния V степени, наоборот, имеют плохой прогноз и требуют более агрессивного лечения.
Дифференциальный диагноз
Важно понимать, что гиперденсивность патогномонична не только для субарахноидального кровоизлияния. Другие диагностические варианты включают:
- псевдосубарахноидальное кровоизлияние
- бактериальный менингит
- туберкулезный менингит
- гранулематозный менингит
- нейросаркоидоз
Источник
Субарахноидальное кровоизлияние — состояние, обусловленное мозговым кровотечением, при котором кровь скапливается в подпаутинном пространстве церебральных оболочек. Характеризуется интенсивной и резкой головной болью, кратковременной потерей сознания и его спутанностью в сочетании с гипертермией и менингеальным симптомокомплексом. Диагностируется по данным КТ и ангиографии головного мозга; при их недоступности — по наличию крови в цереброспинальной жидкости. Основу лечения составляет базисная терапия, купирование ангиоспазма и хирургическое выключение церебральной аневризмы из кровотока.
Общие сведения
Субарахноидальное кровоизлияние (САК) представляет собой отдельный вид геморрагического инсульта, при котором излитие крови происходит в субарахноидальное (подпаутинное) пространство. Последнее располагается между арахноидальной (паутинной) и мягкой церебральными оболочками, содержит цереброспинальную жидкость. Кровь, излившаяся в подпаутинное пространство, увеличивает объем находящейся в нем жидкости, что приводит к повышению внутричерепного давления. Происходит раздражение мягкой церебральной оболочки с развитием асептического менингита.
Спазм сосудов, возникающий в ответ на кровотечение, может стать причиной ишемии отдельных участков головного мозга с возникновением ишемического инсульта или ТИА. Субарахноидальное кровоизлияние составляет около 10% всех ОНМК. Частота его встречаемости за год варьирует от 6 до 20 случаев на 100 тыс. населения. Как правило, САК диагностируется у лиц старше 20 лет, наиболее часто (до 80% случаев) в возрастном промежутке от 40 до 65 лет.
Субарахноидальное кровоизлияние
Причины
Наиболее часто субарахноидальное кровотечение выступает осложнением цереброваскулярных заболеваний и травм головы.
- Разрыв сосудистой аневризмы. Является причиной субарахноидального кровоизлияния в 70-85% случаев. При наличии аневризмы сосудов головного мозга вероятность ее разрыва составляет от 1% до 5% в год и от 10% до 30% в течение всей жизни. К заболеваниям, часто сопровождающимся наличием церебральной аневризмы, относятся: синдром Элерса — Данлоса, факоматозы, синдром Марфана, аномалии виллизиева круга, коарктация аорты, врожденная геморрагическая телеангиэктазия, поликистоз почек и др. врожденные заболевания. Церебральные АВМ обычно приводят к кровоизлиянию в желудочки мозга или паренхиматозно-субарахноидальному кровотечению и редко бывают этиофактором изолированного САК.
- Травмы головы. Субарахноидальное кровоизлияние травматического генеза происходит при ЧМТ и обусловлено ранением сосудов при переломе черепа, ушибе головного мозга или его сдавлении. Примером подобного САК может служить субарахноидальное кровоизлияние, обусловленное родовой травмой новорожденного. Факторами риска САК новорожденного являются узкий таз у роженицы, стремительные роды, переношенная беременность, внутриутробные инфекции, крупный плод, аномалии развития плода, недоношенность.
- Патология эктракраниальных артерий. Субарахноидальное кровоизлияние может возникать вследствие расслоения позвоночной или сонной артерии. В подавляющем большинстве случаев речь идет о расслоении экстракраниальных отделов позвоночной артерий, распространяющемся в ее интрадуральный участок.
- Редкие факторы. В отдельных случаях причиной САК выступают миксома сердца, церебральная опухоль, васкулит, ангиопатия при амилоидозе, серповидно-клеточная анемия, различные коагулопатии, антикоагулянтное лечение.
Факторы риска
Наряду с непосредственными причинами возникновения САК выделяют способствующие факторы: артериальную гипертензию, алкоголизм, атеросклероз и гиперхолестеринемию, курение. В 15-20% САК установить причину кровоизлияния не удается. В таких случаях говорят о криптогенном характере САК. К таким вариантам относится неаневризматическое перимезэнцефалическое доброкачественное субарахноидальное кровоизлияние, при котором кровотечение происходит в цистерны, окружающие средний мозг.
Классификация
В соответствии с этиофактором субарахноидальное кровоизлияние классифицируется на посттравматическое и спонтанное. С первым вариантом зачастую сталкиваются травматологи, со вторым — специалисты в области неврологии. В зависимости от зоны кровоизлияния различают изолированное и сочетанное САК. Последнее, в свою очередь, подразделяется на субарахноидально-вентрикулярное, субарахноидально-паренхиматозное и субарахноидально-паренхиматозно-вентрикулярное.
В мировой медицине широко применяется классификация Фишера, основанная на распространенности САК по результатам КТ головного мозга. В соответствии с ней выделяют:
- класс 1 — кровь отсутствует
- класс 2 — САК толщиной менее 1мм без сгустков
- класс 3 — САК толщиной более 1 мм или с наличием сгустков
- класс 4 — преимущественно паренхиматозное или желудочковое кровоизлияние.

КТ головного мозга. Кровь в субарахноидальных ликворных пространствах справа. (фото Вишняков В.Н.)
Симптомы субарахноидального кровоизлияния
Догеморрагический период
Предвестники САК наблюдаются у 10-15% больных. Они обусловлены наличием аневризмы с истонченными стенками, через которые просачивается жидкая часть крови. Время возникновения предвестников варьирует от суток до 2 недель перед САК. Некоторые авторы выделяют его как догеморрагический период. В это время пациенты отмечают преходящие цефалгии, головокружения, тошноту, транзиторную очаговую симптоматику (поражение тройничного нерва, глазодвигательные расстройства, парезы, нарушения зрения, афазию и пр.). При наличии гигантской аневризмы клиника догеморрагического периода имеет опухолеподобный характер в виде прогрессирующей общемозговой и очаговой симптоматики.
Острый период
Субарахноидальное кровоизлияние манифестирует остро возникающей интенсивной головной болью и расстройствами сознания. При аневризматическом САК наблюдается необычайно сильная, молниеносно нарастающая цефалгия. При расслоении артерий головная боль носит двухфазный характер. Типична краткосрочная потеря сознания и сохраняющаяся до 5-10 суток спутанность сознания. Возможно психомоторное возбуждение. Продолжительная потеря сознания и развитие его тяжелых нарушений (комы) свидетельствуют в пользу тяжелого кровотечения с излитием крови в церебральные желудочки.
Патогномоничным признаком САК выступает менингеальный симптомокомплекс: рвота, ригидность мышц затылка, гиперестезия, светобоязнь, оболочечные симптомы Кернига и Брудзинского. Он появляется и прогрессирует в первые сутки кровоизлияния, может иметь различную выраженность и сохраняться от нескольких дней до месяца. Присоединение очаговой неврологической симптоматики в первые сутки говорит в пользу сочетанного паренхиматозно-субарахноидального кровоизлияния. Более позднее появление очаговых симптомов может являться следствием вторичного ишемического поражения мозговых тканей, что наблюдается в 25% САК.
Обычно субарахноидальное кровоизлияние протекает с подъемом температуры до фебрилитета и висцеро-вегетативными расстройствами: брадикардией, артериальной гипертензией, в тяжелых случаях — расстройством дыхания и сердечной деятельности. Гипертермия может иметь отсроченный характер и возникает как следствие химического действия продуктов распада крови на церебральные оболочки и терморегуляторный центр. В 10% случаев возникают эпиприступы.
Атипичные формы САК
У трети пациентов субарахноидальное кровоизлияние имеет атипичное течение, маскирующееся под пароксизм мигрени, острый психоз, менингит, гипертонический криз, шейный радикулит.
- Мигренозная форма. Протекает с внезапным появлением цефалгии без потери сознания. Менингеальный симптомокомплекс проявляется спустя 3-7 дней на фоне ухудшения состояния больного.
- Ложногипертоническая форма. Зачастую расценивается как гипертонический криз. Поскольку проявляется цефалгией на фоне высоких цифр АД. Субарахноидальное кровоизлияние диагностируется на дообследовании пациента при ухудшении состояния или повторном кровотечении.
- Ложновоспалительная форма имитирует менингит. Отмечается цефалгия, фебрилитет, выраженные менингеальные симптомы.
- Ложнопсихотическая форма характеризуется преобладанием психосимптоматики: дезориентации, делирия, выраженного психомоторного возбуждения. Наблюдается при разрыве аневризмы передней мозговой артерии, кровоснабжающей лобные доли.
Осложнения САК
Анализ результатов транскраниальной допплерографии показал, что субарахноидальное кровоизлияние практически всегда осложняется спазмом церебральных сосудов. Однако клинически значимый спазм отмечается, по различным данным, у 30-60% пациентов. Церебральный ангиоспазм обычно развивается на 3-5 сут. САК и достигает максимума на 7-14 сутки. Его степень прямо коррелирует с объемом излившейся крови. В 20% случаев первичное субарахноидальное кровоизлияние осложняется ишемическим инсультом. При повторном САК частота церебрального инфаркта в 2 раза выше. К осложнениям САК также относят сопутствующее кровоизлияние в паренхиму головного мозга, прорыв крови в желудочки.
Примерно в 18 % случаев субарахноидальное кровоизлияние осложняется острой гидроцефалией, возникающей при блокаде оттока цереброспинальной жидкости образовавшимися кровяными сгустками. В свою очередь, гидроцефалия может привести к отеку мозга и дислокации его структур. Среди соматических осложнений возможны обезвоживание, гипонатриемия, нейрогенный отек легких, аспирационная или застойная пневмония, аритмия, инфаркт миокарда, декомпенсация имеющейся сердечной недостаточности, ТЭЛА, цистит, пиелонефрит, стрессовая язва, ЖК-кровотечение.
Диагностика
Заподозрить субарахноидальное кровоизлияние неврологу позволяет типичная клиническая картина. В случае атипичных форм ранняя диагностика САК представляется весьма затруднительной. Всем пациентам с подозрением на субарахноидальное кровоизлияние показана КТ головного мозга. Метод позволяет достоверно установить диагноз в 95% САК; выявить гидроцефалию, кровотечение в желудочки, очаги церебральной ишемии, отек мозга.
- Визуализирующие методики. Обнаружение крови под паутинной оболочкой является показанием к церебральной ангиографии с целью установления источника кровотечения. Проводится современная неинвазивная КТ или МРТ-ангиография. У пациентов с наиболее тяжелой степенью САК ангиография осуществляется после стабилизации их состояния. Если источник кровотечения не удается определить, то рекомендуется повторная ангиография через 3-4 нед.

КТ головного мозга. Гиперденсная кровь в субарахноидальных ликворных пространствах
- Люмбальная пункция. При подозрении на субарахноидальное кровоизлияние производится при отсутствии КТ и в случаях, когда при наличии классической клиники САК оно не диагностируется в ходе КТ. Выявление в цереброспинальной жидкости крови или ксантохромии служит показанием к ангиографии. При отсутствии подобных изменений ликвора следует искать иную причину состояния пациента.
- УЗ-методы. Транскраниальная УЗДГ и УЗДС церебральных сосудов позволяют выявить ангиоспазм в ранние сроки САК и вести наблюдение за состоянием мозгового кровообращения в динамике.
В ходе диагностики субарахноидальное кровоизлияние следует дифференцировать с прочими формами ОНМК (геморрагическим инсультом, ТИА), менингитом, менингоэнцефалитом, окклюзионной гидроцефалией, черепно-мозговой травмой, мигренозным пароксизмом, феохромоцитомой.
Лечение субарахноидального кровоизлияния
Базисная и специфическая терапия
Базисная терапия САК представляет собой мероприятия по нормализации сердечно-сосудистой и дыхательной функций, коррекции основных биохимических констант. С целью уменьшения гидроцефалии при ее нарастании и купирования церебрального отека назначается мочегонная терапия (глицерол или маннитол). При неэффективности консервативной терапии и прогрессировании отека мозга с угрозой дислокационного синдрома показана декомпрессивная трепанация черепа, наружное вентрикулярное дренирование.
В базовую терапию также входит симптоматическое лечение. Если субарахноидальное кровоизлияние сопровождается судорогами, включают антиконвульсанты (лоразепам, диазепам, вальпроевую к-ту); при психомоторном возбуждении — седативные средства (диазепам, дроперидол, тиопентал натрия); при многократной рвоте — метоклопрамид, домперидон, перфеназин. Параллельно осуществляют терапию и профилактику соматических осложнений.
Пока субарахноидальное кровоизлияние не имеет эффективных консервативных способов специфического лечения, позволяющих добиться остановки кровотечения или ограничения количества излившейся крови. В соответствии с патогенезом специфическая терапия САК направлена на минимизацию ангиоспазма, предупреждение и терапию церебральной ишемии. Стандартом терапии является применение нимодипина и ЗН-терапия. Последняя позволяет поддерживать гиперволемию, управляемую гипертензию и гемодилюцию, в результате чего оптимизируются реологические свойства крови и микроциркуляция.
Хирургическое лечение
Оперативное лечение САК оптимально в первые 72 ч. Оно проводится нейрохирургом и направлено на исключение разорвавшейся аневризмы из кровотока. Операция может состоять в клипировании шейки аневризмы или эндоваскулярном введении заполняющего ее полость баллон-катетера. Эндоваскулярная окклюзия предпочтительней при нестабильном состоянии пациента, высоком риске осложнений открытой операции, раннем ангиоспазме. При декомпенсации церебрального ангиоспазма возможно стентирование или ангиопластика спазмированного сосуда.
Прогноз и профилактика
В 15% субарахноидальное кровоизлияние заканчивается смертельным исходом еще до оказания медпомощи. Летальность в первый месяц у больных САК достигает 30%. При коме смертность составляет около 80%, при повторных САК — 70%. У выживших пациентов зачастую сохраняется остаточный неврологический дефицит. Наиболее благоприятен прогноз в случаях, когда при ангиографии не удается установить источник кровотечения. По всей видимости, в подобных случаях происходит самостоятельное закрытие сосудистого дефекта вследствие его малой величины.
Вероятность повторного кровоизлияния каждый день первого месяца держится на уровне 1-2%. Субарахноидальное кровоизлияние аневризматического генеза повторяется в 17-26% случаев, при АВМ — в 5% случаев, при САК другой этиологии — намного реже. Профилактика САК подразумевает терапию цереброваскулярных патологий, ЧМТ и устранение факторов риска.
Источник
