Токсокароз головного мозга на мрт
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ наверх
1. Этиологический фактор: нематоды из рода Toxocara, которые являются случайными паразитами человека, мигрирующие на протяжении многих лет в личиночной форме в тканях и внутренних органах (печени, миокарде, легких, скелетных мышцах, глазных яблоках и ЦНС), никогда не достигая половой зрелости. Взрослая форма нематоды развивается соответственно в организме домашней собаки (Тохосаrа canis) или кошки (Тохосаrа cati). Яйца паразита, выделяемые с калом животных, попадают в почву, где наступает их дальнейшее биологическое развитие.
2. Резервуар и пути заражения: домашние и дикие собаки и кошки; инфицирование человека происходит через случайное употребление инвазивных яиц Тохосаrа spp. с землей, загрязненной фекалиями животных (напр. песочницы, скверы и городские парки, приусадебные участки и районные игровые площадки для детей), через немытые руки или загрязненные землей сырые овощи и фрукты.
3. Эпидемиология: встречается во всем мире. Факторы риска заражения: геофагия, разведение собак или кошек, нерегулярные дегельминтизации домашних животных (особенно молодых, <8 мес.), профессиональный контакт с животными (ветеринары, заводчики), почвой, загрязненной калом (фермеры, рабочие парков и городских зон отдыха, геологи), а также загрязненными землей фруктами и овощами, употребляемыми в пищу сыром виде (дачники, садоводы).
В Европе особый риск заражения представляют зоны отдыха и приусадебные участки в центрах крупных городов, где загрязнение земли инвазивными яйцами паразита может быть очень высоким. Случаи заболевания часто могут носить семейный характер.
4. Инкубационный и заразный период: от 2 нед. до нескольких месяцев или лет. Больной не является заразным для контактирующих с ним людей.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Системная форма: проявляется полносимптомным синдромом висцеральной мигрирующей личинки: лихорадка, увеличение печени и селезенки, эозинофилия, гипергаммаглобулинемия и поражение дыхательной системы; также может возникнуть неполный синдром висцеральной мигрирующей личинки с наличием нескольких, указанных выше симптомов. Полносимптомные случаи с тяжелым течением редки и в основном касаются детей в возрасте 2–5 лет с геофагией. Миграция личиночных форм паразита сопровождается болями в животе, потерей аппетита, потерей массы тела, кашлем, приступами одышки, кратковременной кожной сыпью (крапивница или экзема), воспалением лимфатических узлов, мышечными и суставными болями, реже миокардитом или менингитом.
2. Локализованная форма: токсокароз органа зрения и токсокароз ЦНС (нейротоксокароз, очень редкая форма) являются следствием инвазии небольшого количества личинок, обычно даже одной личинки в пределах органа зрения или головного мозга. При глазном токсокарозе наблюдается одностороннее ослабление остроты зрения, лейкокория (белый зрачковый рефлекс), косоглазие, иногда болезненность глазного яблока. При токсокарозе ЦНС преобладают симптомы энцефалита, часто с генерализованными или парциальными судорожными припадками.
3. Скрытый токсокароз: разнообразные и мало характерные симптомы, напр. острый бронхит, пневмония с синдромом Леффлера или без него, бронхиальная астма, хроническая крапивница, аллергическая экзема, генерализованная лимфаденопатия, воспаление мышц или суставов. Может перейти в полносимптомный синдром висцеральной или глазной мигрирующей личинки. Скрытый токсокароз обычно диагностируется только на основании уменьшения или исчезновения неспецифических симптомов после применения противопаразитарного лечения.
4. Бессимптомная форма: чаще всего диагностируется на основании положительных результатов серологических тестов у членов семьи больного. Личинки Тохосаrа spp. со сниженной активностью, оставшиеся в тканях, сохраняют на протяжении всей жизни способность активироваться и снова начать миграцию.
ДИАГНОСТИКАнаверх
Паразит не развивается до половозрелой формы в организме человека, поэтому никогда не обнаруживают яиц собачьего или кошачьего токсокара в кале. Единственным способом подтверждения инфекции являются косвенные исследования.
Дополнительные методы исследования
1. Идентификация этиологического фактора: серологические исследования:
а) специфические антитела IgG или IgE в сыворотке (ИФА, подтверждающий тест вестерн-блоттинг);
б) определение авидности антител IgG позволяет дифференцировать острую фазу активной инвазии (<5 мес. от заражения: низкая авидность) от хронического периода заболевания (высокая авидность);
в) сравнительный анализ иммунологического профиля специфических антител IgG в сыворотке, а также в жидкости, взятой из передней камеры глаза, или внутриглазной жидкости методом иммуноблоттинга.
2. Другие:
1) определение общего количества антител IgE в периферической крови — это имеет значение в случае аллергических симптомов, сопровождающих миграцию личиночных форм нематод, особенно при скрытой форме заболевания (напр. при бронхиальной астме и хронической крапивнице);
2) морфология крови и концентрация иммуноглобулинов: при полносимптомных случаях висцеральной формы синдрома мигрирующей личинки увеличение количества и процента эозинофилов и количества лейкоцитов в периферической крови, а также гипергаммаглобулинемия в сыворотке крови; в случае эозинофильного энцефалита и менингита высокая эозинофилия в периферической крови и спинномозговой жидкости;
3) визуализирующие методы обследования:
а) УЗИ или КТ брюшной полости — обнаруживают увеличение печени и многочисленные гранулемы в печени, образующиеся вокруг личиночных форм паразита;
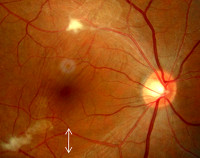
б) КТ или МРТ головного мозга — обнаруживает хорошо отграниченные от окружающих тканей очаговые изменения в белом веществе или коре, часто единичные и частично кальцифицированные;
в) рентгенография грудной клетки — может обнаружить летучие инфильтраты при эозинофильном воспалении легких на аллергическом фоне (сидром Леффлера);
г) УЗИ органа зрения при глазной форме синдрома мигрирующей личинки — обнаруживает гранулемы, расположенные внутри глаза или под сетчаткой; изменения, в основном, односторонние и единичные;
4) офтальмологическое исследование — при глазной форме можно обнаружить серо-белую гранулему в заднем полюсе или на периферии сетчатки, часто с поствоспалительным пролиферативным фиброзным валиком и серповидной элевацией сетчатки вокруг изменения.
Диагностические критерии
Положительный эпидемиологический анамнез (напр. геофагия в анамнезе, наличие не дегельминтизированных щенков в ближайшем окружении, привычка есть немытые фрукты и овощи с приусадебного участка, игра детей в не защищенной песочнице), а также ≥1 из следующих критериев: специфические антитела IgG или IgE в периферической крови, эозинофилия в периферической крови (> 440/мкл или >4 %); характерные клинические симптомы или изменения при визуализирующих исследованиях.
Дифференциальная диагностика
1. Синдром мигрирующей личинки — висцеральная форма: заражение Baylisascaris procyonis, синдром тропический легочной эозинофилии (Wuchereria bancrofti, Brugia malayi) личиночная форма аскаридоза, стронгилоидоз, аллергические заболевания (астма, крапивница, атопический дерматит, реакции на лекарства), аутоиммунные заболевания (системная красная волчанка, узелковый полиартериит, полимиозит и дерматомиозит), лимфо- и миелопролиферативные заболевания, идиопатическая эозинофилия.
2. Нейротоксокароз: эозинофильное воспаление мозга, вызванное Gnathostoma spinigerum и Angiostrongylus cantonensis, цистицеркоз ЦНС (нейроцистицеркоз).
3. Синдром мигрирующей личинки — глазная форма: ретинобластома и другие опухоли глазного яблока, глазной токсоплазмоз, туберкулез органа зрения, экссудативный ретинит (болезнь Коатса).
ЛЕЧЕНИЕ наверх
1. Синдром мигрирующей висцеральной личинки: препаратом выбора является альбендазол п/о 15 мг/кг массы тела/ день (макс. 800 мг/день) в течение 5–10 дней.
2. Глазной токсокароз: альбендазол, а также глюкокортикостероиды системно или местно и оперативное лечение (витрэктомия и лазерная фотокоагуляция).
МОНИТОРИНГ наверх
Регулярный контроль эозинофилии, а также активности аминотрансфераз в периферической крови во время лечения альбендазолом. Лечение должно быть прекращено в случае появления признаков токсического гепатита. Периодическое обследование глазного дна осуществляется в случае повторного ухудшения остроты зрения.
ОСЛОЖНЕНИЯ наверх
1. Синдром висцеральной мигрирующей личинки: потеря или отсутствие набора массы тела, задержка физического развития, печеночная недостаточность, фиброз легких, эозинофильный миокардит с сердечной недостаточностью.
2. Глазной токсокароз: тракционная отслойка сетчатки, катаракта, атрофия глазного яблока, косоглазие, постоянные дефекты поля зрения, амблиопия, слепота.
3. Нейротоксокароз: изменения личности и поведения, эпилепсия.
ПРОГНОЗ наверх
Прогноз благоприятный у больных с неполным синдромом висцеральной мигрирующей личинки, а также со скрытой формой инфекции. Серьезный и неопределенный прогноз при глазном токсокарозе и в случае локализации мигрирующих личинок в ЦНС или миокарде.
ПРОФИЛАКТИКА наверх
Регулярная дегельминтизация собак и кошек, особенно молодых, тщательное мытье фруктов и овощей перед употреблением, использование защитных перчаток для работы в саду, удаление фекалий собак и кошек из зон отдыха и городских парков, защита песочниц от загрязнения фекалиями животных.

Токсокароз – это хроническое инфекционное заболевание, вызываемое личинками круглого червя токсокары. Для инвазии характерна лихорадка, рецидивирующие высыпания и увеличение размеров печени. Патология сопровождается поражением глазных яблок и внутренних органов: сердца, головного мозга, легких. Диагностика заключается в обнаружении специфических антител к возбудителю. Лечение этиотропное (антигельминтные препараты), также применяются средства симптоматической терапии, в некоторых случаях производятся хирургические вмешательства.
Общие сведения
Токсокароз относится к гельминтозам, связанным с миграцией личинок гельминта животных (кошек, собак, лисиц). Токсокару в 1782 году открыл немецкий ученый Вернер, заболевание человека, вызываемое этим гельминтом, известно с 1950 года. Гельминтоз распространен повсеместно, наибольшее число случаев зарегистрировано во Франции, Испании, Австрии, США, Индии, Японии, Корее, Бразилии, Китае и России. Сезонность летне-осенняя. В группу риска входят дети младше 6 лет, что обычно связано с геофагией, работники коммунальных служб, ветеринары, собаководы, автослесари, владельцы приусадебных участков и землекопы.
Токсокароз
Причины токсокароза
Возбудитель – круглый червь Toxocara, наиболее часто встречаются инвазии видами Т. сanis (собачий) и T. сati (кошачий). Основной цикл развития паразита не включает в себя человеческий организм, поэтому люди оказываются случайными хозяевами гельминта, который в подобных условиях неспособен достигать половозрелой формы. Источником инфекции является больное животное (чаще собака), больной человек эпидемиологически не опасен. Считается, что доля зараженных токсокарозом среди взрослых собак варьирует от 15 до 50%, щенков – до 80%.
Больные животные выделяют яйца гельминтов с фекалиями, сами паразиты в половозрелой форме находятся у постоянного хозяина в пищеварительном тракте. Наиболее опасными считаются дворы, детские площадки, парки, поскольку контаминация земли яйцами паразита встречается в 10-40% почвенных проб. Инфицирование людей происходит контактным и пищевым путем – при поглаживании, играх со зверями, особенно бродячими, употреблении в пищу немытых ягод, фруктов и овощей. Отмечено, что тараканы могут поглощать яйца токсокар с последующим выделением до 25% потенциально жизнеспособных особей, что играет важную роль в распространении инфекции в быту.
Патогенез
После попадания яиц токсокары в тонкий кишечник человека (преимущественно двенадцатиперстную кишку) высвобождаются личинки, проникающие в системный кровоток через слизистую оболочку. Сначала токсокары заносятся в печень и правую половину сердца, затем в легочную артерию и левый желудочек, откуда выходят в большой круг кровообращения. Распространяясь по организму, личинки оседают в различных органах и тканях, вызывая геморрагические и некротические изменения, образование воспалительных очагов в виде гранулем, в центре которых находится некротизированная ткань и личинка, вокруг – воспалительный инфильтрат.
При попадании в кровеносное русло продуктов жизнедеятельности возникают аллергические реакции. Часть личинок гибнет, оставшиеся гельминты выделяют особую маскирующую субстанцию, которая позволяет им персистировать в организме до 10 лет, периодически мигрируя по кровеносной системе и поражая новые ткани. Характерной особенностью токсокар является формирование гранулем в поджелудочной железе, головном мозге, печени, легких, миокарде и мезентериальных лимфатических узлах. Патогенез поражения глаз до конца не изучен, имеются гипотезы о низкой активности инвазии и малой выраженности иммунного ответа.
Патогенез эпилепсии при токсокарозе окончательно не ясен. Предполагается, что поражение головного мозга может привести к формированию волокнистых рубцов после острого воспаления или хронических гранулем. Другая теория объясняет появление эпилептических припадков при повреждении нейронов усиленным образованием провоспалительных цитокинов из-за повышения проницаемости гематоэнцефалического барьера, вызываемого паразитами, а также аутоантителами к нейрональным элементам, которые нередко обнаруживаются у больных токсокарозом.
Классификация
Классификация токсокароза у человека основывается на глубине инвазии в организм человека. Гельминтоз практически всегда протекает с минимальной либо неспецифической клиникой (субклинически), бессимптомная форма встречается в 13% случаев заболевания, органные поражения более характерны для детей. Выделяют следующие виды токсокароза:
- Глазной.Типичен для детей старше 8 лет, подростков и молодых взрослых. Поражение зрительного аппарата обычно одностороннее, протекает в виде хронического эндофтальмита, увеита, абсцессов стекловидного тела, папиллитов, кератитов и косоглазия. При длительном течении возможна слепота.
- Висцеральный.Протекает остро или хронически с вовлечением дыхательной системы, сердца, кожи, лимфатических узлов, селезенки, печени, суставов и мышц. Часто наблюдается диарея, тошнота и рвота. Описаны поражения головного мозга: рецидивирующие головные боли, менингоэнцефалит, эпилептические припадки.
Симптомы токсокароза
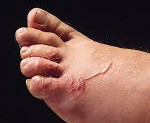
Инкубационный период определить сложно, считается, что он может занимать несколько лет. При остром начале наблюдается лихорадка до 38,5°C и выше, поражения дыхательной системы – от заложенности носа, сухого кашля и першения в горле до тяжелой одышки и астматического статуса. На коже появляется зудящая сыпь в виде волдырей и пятен, при подкожном расположении личинок видны приподнятые над поверхностью прямые или извилистые красновато-коричневые ходы. У детей нередко выявляются увеличенные плотноэластические безболезненные лимфоузлы. Пациенты с токсокарозом часто предъявляют жалобы на боли в животе, тошноту, иногда – рвоту и срывы стула.
Хронический вариант токсокароза протекает с периодами ремиссий и обострений. Около 30% больных отмечают рецидивирующие кожные сыпи, похудание, длительно сохраняющийся субфебрилитет (37-38°C) и увеличение лимфатических узлов. В период хронической инвазии могут возникать боли в области сердца, чувство «замирания», учащенное сердцебиение, что свидетельствует о поражении сердечной мышцы. Возможны боли и ограничение движений в крупных суставах, бледность кожи и слизистых, извращение вкуса, быстрая утомляемость. У детей токсокароз может проявляться замедлением роста и умственного развития, агрессией.
Глазной токсокароз сопровождается постепенным ухудшением зрения, зрения, появлением «точек» перед глазами, слепого участка в поле зрения (скотомы). В подавляющем большинстве случаев поражается один глаз. Температурная реакция и явления интоксикации отсутствуют. Поражения нервной системы характеризуются повышением раздражительности, гиперактивностью, сильными головными болями, эпилептическими припадками и параличами, могут протекать с выраженной лихорадкой (более 39°C), ознобами, усталостью, слабостью, нарушениями сознания, утратой способности к продуктивному контакту.
Осложнения
Диагностика
Диагноз токсокароза подтверждается врачом-инфекционистом. Для исключения сочетания висцерального и глазного гельминтоза обязательным является осмотр офтальмолога, по показаниям назначаются консультации других специалистов. Диагностические методы, необходимые для верификации токсокарозного поражения, включают следующие методики:
- Физикальное исследование. Осмотр кожных покровов выявляет наличие уртикарной, эритематозной сыпи, лимфаденопатия. В легких при аускультации могут выслушиваться сухие и влажные хрипы. Живот мягкий, чувствительный при пальпации, часто наблюдается гепатоспленомегалия. При поражении головного мозга выявляются менингеальные знаки.
- Офтальмологическое обследование. При токсокарозе глаза в ходе офтальмоскопии обнаруживаются личинки токсокар в стекловидном теле, макуле и области диска зрительного нерва; при осмотре возможна фиксация движения паразита. Экссудативные витреальные изменения описываются как «снежные шары», часто наблюдаются кровоизлияния, фиброз и отслойка сетчатки.
- Лабораторные исследования. В общеклиническом анализе крови при токсокарозе наблюдается выраженный лейкоцитоз, увеличение СОЭ, нередко – эозинофилия (6-90%). При длительной инвазии выявляется анемия. Биохимические показатели в пределах нормы, может отмечаться увеличение активности АЛТ, АСТ, общего билирубина, амилазы и креатинфосфокиназы, гипоальбуминемия и гипергаммаглобулинемия. Общий анализ мочи без специфических изменений. В мокроте пациентов с легочным поражением можно обнаружить кристаллы Шарко-Лейдена.
- Выявление инфекционных агентов. Ведущим методом является серологический. ИФА с антигенами токсокар считается положительным при титре 1:400 (инвазия), значения 1:800 и более являются признаком висцеральной формы. Для глазного поражения диагностическим считается титр антител 1:200 и выше, более информативно исследование слезной жидкости. Подтверждение диагноза токсокароза возможно методом иммуноблоттинга.
- Инструментальные методики. При поражении легких на рентгенограммах ОГК визуализируются облаковидные инфильтраты, «симптом метели». На УЗИ брюшной полости при висцеральной формеобнаруживаются гиперэхогенные округлые очажки в паренхиматозных органах. Проведение МСКТ или МРТ головного мозга показано при подозрении на инвазию токсокар в головной мозг: специфическими симптомами считаются округлые гранулемы, расположенные в коре либо субкортикально. При признаках поражения сердца проводится электрокардиография; при возникновенииэпиприступов назначается ЭЭГ.
Дифференциальную диагностику проводят с аскаридозом, при котором нередко наблюдаются кишечная непроходимость, острая обструкционная дыхательная недостаточность. Необходимо исключить описторхоз и стронгилоидоз, которые протекают с желтухой, болями в правом подреберье и срывами стула. Глазную форму токсокароза дифференцируют от ретинобластомы, проявляющейся лейкокорией, косоглазием, слезотечением, светобоязнью, вторичной глаукомой. Кожные проявления могут быть следствием укусов насекомых, воздействия аллергенов.
Лечение токсокароза
Показанием для стационарного лечения являются висцеральные формы болезни. Постельный режим назначается только при наличии лихорадки и рекомендуется до 2-4 дней устойчивого отсутствия высоких цифр температуры тела. Специальной диеты нет, однако, учитывая некоторые побочные эффекты применяемых препаратов, рекомендуется воздержаться от приема жирной, жареной пищи, алкоголя, специй, маринадов, сладостей. Важно соблюдение питьевого режима, исключение контакта с возможными пищевыми и бытовыми аллергенами. Недопустимо самовольное прекращение начатого медикаментозного лечения.
- Антигельминтная терапия. Высокоэффективными антигельминтными средствами для разрушения мигрирующих личинок считаются албендазол, мебендазол, диэтилкарбамазин, которые применяются в таблетированных формах. В отношении токсокар, находящихся в гранулемах, данные препараты не обладают выраженным нейтрализующим эффектом.
- Хирургические методы лечения применяются при глазном токсокарозе и включают в себя микрохирургическое удаление гранулем, лазерную коагуляцию для расщепления личинок в средах глаза и коррекции отслойки сетчатки.
- Симптоматическая терапия проводится по показаниям. Включает жаропонижающие (парацетамол, целекоксиб), дезинтоксикационные (хлосоль, глюкозо-солевые растворы), десенсибилизирующие (глюконат, хлорид кальция), антигистаминные (хлорапирамин, дезлоратадин), отхаркивающие (ацетилцистеин, мукалтин), ферментативные (панкреатин) и другие средства.
Прогноз и профилактика
Прогноз при неосложненных формах благоприятный, летальных случаев не описано. Длительность приема лекарственных средств может составлять до 3-4 недель и более, иногда требуются несколько курсов с перерывами в 2-4 месяца. Критериями эффективности считаются исчезновение клиники, снижение уровня антител и эозинофилии крови. Описаны случаи диссеминированного токсокароза среди ВИЧ-инфицированных лиц в стадии СПИДа, а также пациентов, длительно принимающих системные глюкокортикостероиды или проходящих лучевую терапию по поводу онкологических болезней.
Профилактические вакцины на основе ДНК показали положительный эффект в экспериментах на мышах, исследования в настоящее время продолжаются. Рекомендуется осуществлять контроль за популяцией бродячих животных, проводить выгул собак на специально отведенных территориях. Важными мерами неспецифической борьбы с заболеваемостью являются отучение детей от поедания земли, привитие навыков личной гигиены после игр на улице, песочнице, общения с животными; тщательное мытье ягод, зелени, овощей и фруктов перед едой; назначение антигельминтных препаратов беременным собакам, новорожденным щенкам.
