Травмы спинного мозга на мрт

МРТ спинного мозга — информативный и безопасный метод, который определяет причину появления неврологических симптомов.
На снимках визуализируются последствия травм, опухоли, метастазы, сдавливания грыжами и позвонками, наличие полостей и другие возможные патологии.
Ограничений к исследованию мало, его проводят даже детям и беременным во 2-3 триместре без опасения за состояние здоровья.
Основы анатомии и физиологии спинного мозга для понимания МРТ
Спинной мозг окружён тремя оболочками и располагается в специальном костном канале. Образован множеством позвонков, между которыми находятся суставные диски и выходят нервные корешки.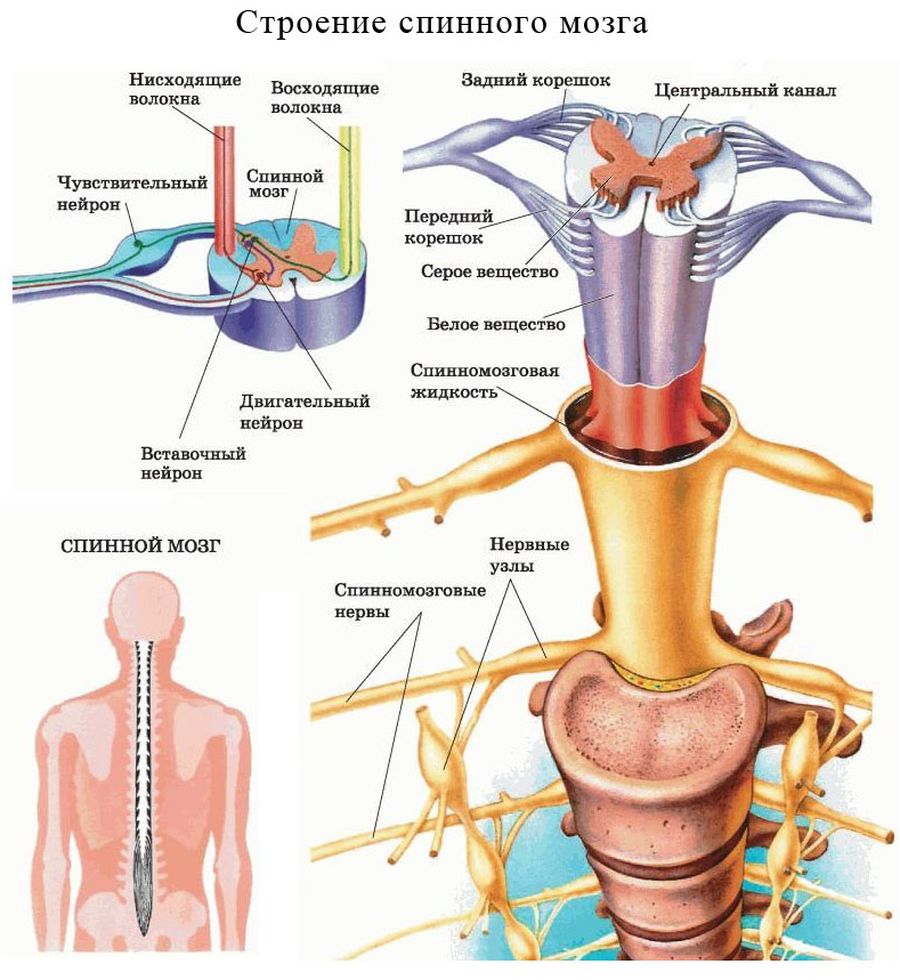
У спинного мозга две главные задачи:
- Рефлекторная — связь с внутренними органами, сухожилиями, слизистой, кожей и обеспечение автономной работы, выполнение защитной функции.
- Проводниковая — в составе спинного мозга проходят нервные волокна к коре полушарий.
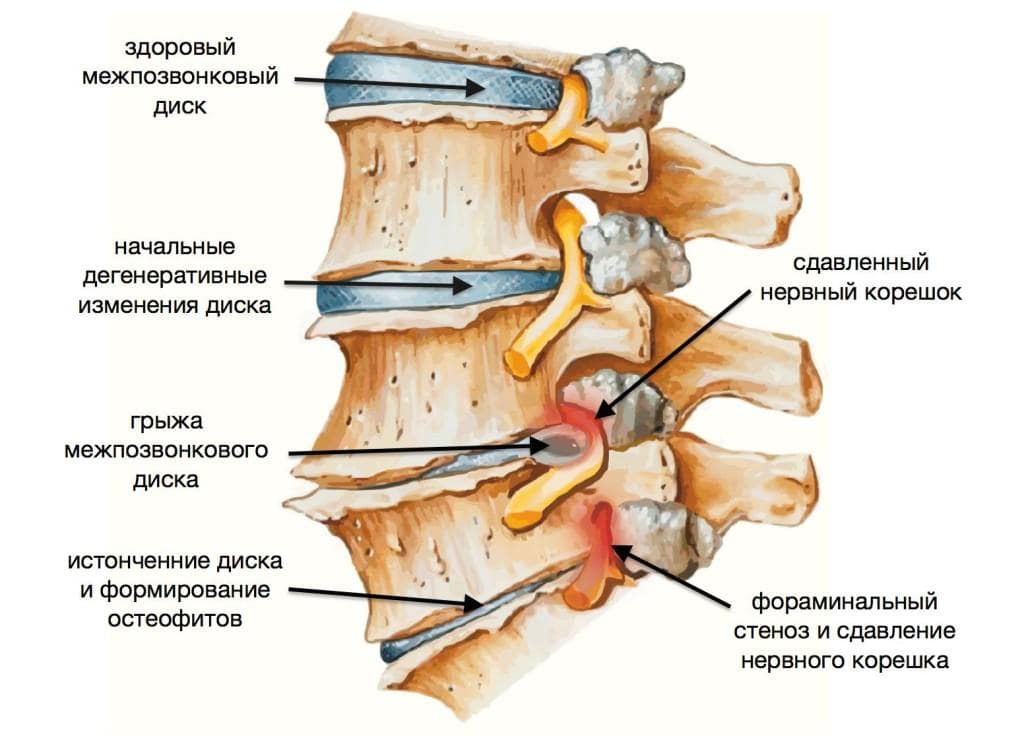
При некоторых заболеваниях (грыжи, травмы) спинной мозг или его корешки сдавливаются.
Иногда в тканях образуются опухоли, полости или кисты, возникает воспаление. Эти состояния показывают снимки МРТ.
Показания и противопоказания к МРТ
Для прохождения МРТ потребуется направление от врача — невролога или ортопеда. Исследование назначается при подозрении на следующие состояния:
- травмы позвоночника;
- остеохондроз;
- артрит или артроз дугоотросчатых суставов, поражение связок позвоночника;
- межпозвоночные грыжи;
- полости, кисты в спинном мозге;
- воспаление в мягких тканях;
- онкология.
МРТ назначается для контроля пациентов после операции на позвоночнике и окружающих тканях — спинной мозг располагается в непосредственной близости, поэтому для исключения повреждения важно проводить своевременную диагностику.
Часто на обследование направляются больные по собственной инициативе при наличии болей и ограничении подвижности в позвоночнике.
Перечислим противопоказания к обследованию:
- кардиостимуляторы — в ходе процедуры выходят из строя;
- металлические имплантаты — создают помехи при проекции изображения, провоцируют болезненность;
- судороги, повышенная активность — при проведении обследования требуется полная неподвижность продолжительное время;
- сильное ожирение — для аппаратной капсулы существуют ограничения по весу и размерам.
Относительные противопоказания, при которых МРТ назначается с осторожностью и под наблюдением врача:
- клаустрофобия;
- 2-3 триместр беременности;
- расстройства психики;
- татуировки с краской на основе металла;
- наличие у пациента инсулинового насоса.

Как подготовиться к обследованию
Для проведения МРТ не требуется сложной подготовки, процедура простая и безболезненная. Пациенту требуется придерживаться нескольких правил:
- отказаться от алкоголя за 5-7 дней до исследования;
- посетить врача за пару дней до процедуры;
- не курить за двое суток.
Пациентам с клаустрофобией разрешается принимать успокаивающие средства, чтобы снизить страх и исключить возможную панику.
Как проводится обследование
После подготовки к исследованию пациент приходит в назначенный день в кабинет МРТ-диагностики. Процедура состоит из следующих этапов:
- обследуемый переодевается в специальную пижаму и обувь, снимает металлические украшения;
- проводится инструктаж, выдаётся специальная кнопка, которую используют в экстренной ситуации;
- туловище и конечности пристёгиваются ремнями, пациент одевает наушники, перемещается в тоннель аппарата;
- в течение 40-60 минут делаются снимки, процедура заканчивается.
МРТ спинного мозга с использованием контрастного вещества
Если назначено МРТ с контрастом — делают аллергическую пробу, она подразумевает введение вещества в минимальном количестве.
Если отсутствуют кожные высыпания и расстройства в работе сердца, самочувствие пациента не нарушено — тест считается пройденным.
Процедура проходит натощак, контрастное вещество вводится непосредственно перед обследованием внутривенно. Во время инъекции пациент чувствует холод или лёгкое тепло, что считается нормальным.
Советы пациентам при проведении МРТ
Во время процедуры важно соблюдать следующие рекомендации врача:
- стараться не двигаться — главное правило получения качественных снимков;
- если у вас боязнь замкнутого пространства — постарайтесь отвлечься и поразмышлять;
- при возникновении паники — закройте глаза, успокойтесь, медленно и глубоко дышите с небольшими паузами;
- если чувствуете себя плохо — воспользуйтесь кнопкой обратной связи «кнопка клаустрофоба».
Проведение МРТ у детей
У ребёнка провести процедуру сложнее, поскольку дети не могут длительное время сохранять неподвижность.
В таких случаях доктор назначает введение седативных препаратов, которые обладают снотворным эффектом. Лекарства безопасны и не вызывают серьёзных осложнений.
Что может показать МРТ
Магнитно-резонансная томография спинного мозга выявляет:
- сдавливание спинного мозга;
- наличие полостей;
- сужение позвоночного канала;
- патологии сосудов и их последствия;
- склероз;
- опухоли.
Это группа отклонений, которые увидит врач при анализе снимков.
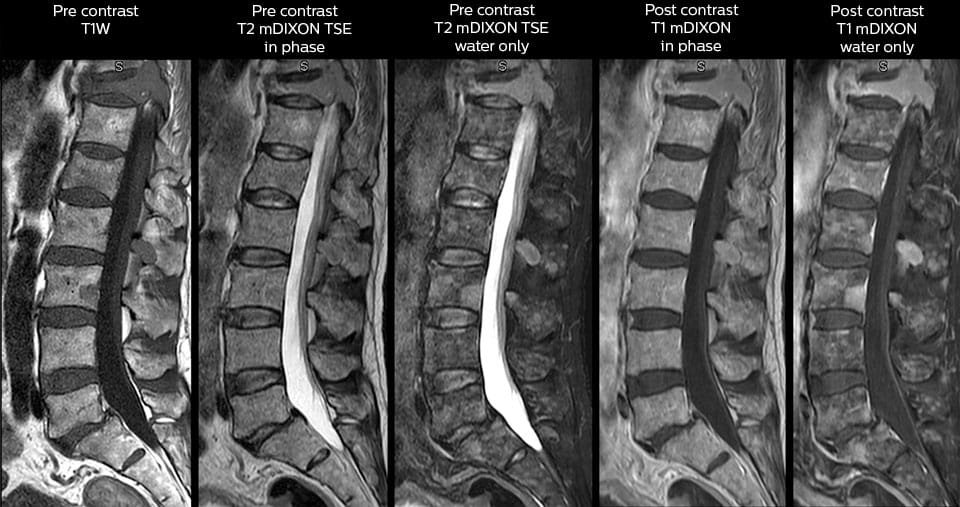 МРТ с контрастом
МРТ с контрастом
Трактовка результатов
Отметим состояния, которые определяют по снимкам МРТ и их отличительные черты.
- Сдавливание спинного мозга — в эту группу входят грыжи и протрузии, заболевания суставов. В первом случае на снимках будет прослеживаться выбухание диска в сторону позвоночного канала. При артритах, артрозах и остеохондрозе отмечается искривление в соответствующем отделе, что и вызывает болевые повреждения в спинном мозге.
- Наличие полостей — в эту группу входят и кисты, определяющиеся как тёмные пятна с розовыми границами.
- Сужение позвоночного канала — в норме диаметр изменяется в зависимости от отделов, достигая максимума в пояснице, слепо заканчивается в области крестца. Уменьшение просвета будет между соответствующими позвонками.
- Патологии сосудов и их последствия — выявляются при введении контрастного вещества. Группу риска представляют инсульты и инфаркты, которые отображаются усилением сигнала в зоне поражения.
- Склероз — на снимках отмечаются округлые бляшки, характеризующиеся усилением сигнала, накапливанием контрастного вещества.
- Опухоли — выглядят как разрастания там, где их быть не должно. У доброкачественных образований ровные и чёткие границы, при злокачественных — очертания размыты.
Выше описаны признаки состояний на МРТ с ознакомительной целью. Помните, что пациент иногда ошибается — окончательное заключение выставляет врач.
Постановка диагноза по симптомам
МРТ назначается на основании симптоматики. Чаще делаются снимки грудного или поясничного отделов, иногда — шейного. После прохождения обследования выявляют следующие заболевания:
- инсульты и инфаркты;
- поражение оболочек спинного мозга;
- рассеянный склероз;
- сужение позвоночного канала;
- заболевания околопозвоночных мышц воспалительного характера;
- поражения нервных корешков;
- сочетанные патологии головного и спинного мозга.
КТ или МРТ для сканирования спинного мозга
Оба метода выявляют заболевания позвоночника, но отличаются принципом действия:
- КТ — даёт высокую дозу облучения, поэтому запрещён детям и беременным. Снимки не показывают изменения в мягких тканях, зато отчётливо отображают состояние костных структур, которые могли травмировать спинной мозг. Проводится быстро, процедура занимает несколько секунд.
- МРТ — безопасен, выявляет изменения в мягких тканях с высокой точностью. Незаменимое исследование при воспалении, опухолях, грыжах, наличии кист и полостей. Плохо выявляет переломы, для проведения процедуры требуется длительное нахождение в замкнутом пространстве.
 Отличия КТ и МРТ
Отличия КТ и МРТ
Есть ли побочные эффекты
Побочных эффектов, кроме клаустрофобии, не выявлено.
Остальные осложнения развиваются при игнорировании противопоказаний (утаивание наличия кардиостимуляторов, ранней беременности, металлических имплантатов и т. д.).
Цены на МРТ спинного мозга
Средняя стоимость процедур составляет: 6000-7000 рублей обследование одного отдела, 14000 рублей — комплексное МРТ позвоночника.
МРТ — безвредный и эффективный метод, не требующий тщательной подготовки. Перед исследованием важно придерживаться рекомендаций врача, во время процедуры сохранять неподвижность.
При выполнении правил получаются чёткие снимки, с помощью которых выявляют заболевания спинного мозга и условия, спровоцировавшие повреждение.
Видео
Что неоходимо знать о травме спинного мозга
- При травмах позвоночника с повреждением спинного мозга преобладают повреждения мягких тканей без повреждения костей
- Травмы позвоночника и спинного мозга возникает при 10-30%
- Частота повреждения шейного отдела позвоночника возрастает в направлении сверху вниз.
- В большинстве случаев при травмах позвоночника шейного отдела страдают связки без повреждения костей или спинного мозга. В результате развивается посттравматическая рефлекторная симпатическая дистрофия
- Первичные травмы позвоночника с повреждением спинного мозга непосредственно связаны с травмой
- Вторичные повреждения возникают вследствие отека, нарушений кровообращения или поздних кровоизлияний
- У молодых спортсменов довольно часто наблюдается спинальный шок
- Он является следствием обратимой полной потери проводимости с характерными клиникой травмы спинного мозга
Какие существуют виды травм спинномозгового канала
Спинальный шок = сотрясение спинного мозга — неврапраксия:
- временная, полностью обратимая потеря функции спинного мозга, которая может включать полное поперечное повреждение при травмах позвоночника с повреждением спинного мозга, повреждение переднего или заднего столбов спинного мозга с характерными симптомами в зависимости от места повреждения.
Ушиб спинного мозга:
- кратковременное сдавление спинного мозга.
Сдавление спинного мозга:
- стойкое повреждение.
Какой метод диагностики выбрать: МРТ, МСКТ, рентген
Что предпочтительнее для выявления травмы спинного мозга
- При подозрении на повреждение спинного мозга в первую очередь применяют МРТ (внимание: клинические проявления и изменения на томограммах могут определяться в течение нескольких дней после травмы!).
Данные рентгенографии
Не имеют значения.
Как проводят КТ при травме спинномозгового канала
- Спиральная КТ шейного отдела позвоночника с максимальной толщиной срезов 2 мм
- Реконструкция в сагиттальной и горизонтальной плоскостях
- Дает возможность обнаружить перелом шейного отдела позвоночника при травме позвоночника с повреждением спинного мозга и причину повреждения спинного мозга
- Позволяет выявить смещение дисков, что имеет важное значение для лечения при травмах спинного мозга.
Что покажет МРТ позвоночика
- TI- и Т2-взвешенные изображения в сагиттальной проекции с применением последовательности STIR
- Т2-взвешенное изображение в горизонтальной проекции на уровне поврежденного сегмента
- Точное определение уровня и визуализация повреждения спинного мозга (отек, кровоизлияние, смещение диска)
- Позволяет выявить повреждение связок (признаки отека на Т1 -взвешенном изображении с применением
МРТ шейного отдела позвоночника. Сагиттальная проекция, Т2-взвешенное изображение (а). Незначительный отек спинного мозга. Повреждение в основании зуба, дающее сигнал со значительно повышенной интенсивностью. Сагиттальная проекция, Т2-взвешенное изображение (b). II тип перелома зуба. Очаг с повышенной интенсивностью сигнала, ушиб спинного мозга. Разрыв передней и задней продольных связок.
МРТ шейного отдела позвоночника. Сагиттальная проекция, Т1 -взвешенное изображение (а). Отсутствие деструкции позвонков. Случайная находка — зубовидная кость (Ь, сагиттальная проекция, Т2-взвешенное изображение). Незначительное повышение интенсивности сигнала от спинного мозга на уровне позвонка вызванное ушибом спинного мозга.

Запишитесь на МРТ по телефону
(812) 493-39-22
или заполните форму

Расписание приема МРТ:
вторник и воскресенье :
ЦМРТ «Петроградский»
(812) 493-39-22
во вторник прием с 8-00 до 16-00
в воскресенье с 8-00 до 22-30 на ул. Рентгена,5
МРТ аппарат 1,5 Тл
среда и суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 16-00 на ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Четверг:
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ

МРТ позвоночника. Т2-взвешенная сагиттальная МРТ. Компрессия спинного мозга. Цветовая обработка изображения.
Изменение клинической симтоматики в хроническом периоде травмы, такое как наростание симптомов миелопатиии, повышение уровня неврологического дефицита, боли и увеличение мышечного спазма служат признаками развития поздних осложнений. Для оценки их характера показана МРТ позвоночника. Вместе с тем, надо иметь ввиду, что у таких пациентов часто имплантированы металлические конструкции, создающие артефакты. Осторожности требует исследование пациентов с нейростимуляторами.
Типичными для хронической травмы изменениями при МРТ позвоночника являются миеломаляция, киста и атрофия спинного мозга. Посттравматический отёк спинного мозга приводит к его ишемии, с последующей демиелинизаций и глиозом. Патогенетической основой формирования кисты служит интрамедуллярная гематома. При ее резорбции остаётся локальная киста. Соединение кисты со спинномозговым каналом приводит к его расширению, а адгезия к нарушению оттока ликвора.
Миеломаляция, видимая при МРТ – это не конкретное заболевания, а изменения спинного мозга по типу локального отёка, последующего некроза, и заместительного глиоза. Миеломаляция при МРТ позвоночника может выявляться уже через 2 месяца после травмы. «Ранняя» (до 6 мес мосле травмы) миеломаляция может обратима. В большинстве случаев изменения сохраняются годами и сочетаются по данным МРТ с атрофией спинного мозга и сирингомиелитической кистой. Клинические проявления миеломаляции состоят из нижнего вялого парапареза, арефлексии и нарушений чувствительности ниже уровня поражения. Иногда встречается восходящее течение неврологического дефицита, что отражает диффузную миеломаляцию. Миеломаляция на МРТ выглядит как нечётко очерченный небольшой участок гиперинтенсивный на Т2-зависимых МРТ и гипоинтенсивный на Т1-зависимых МРТ.

МРТ шейного отдела спинного мозга. Миеломаляция. Т2-взвешенная сагиттальная МРТ.
Локальная киста обычно наблюдается в месте наибольшего сдавления спинного мозга кистой или грыжей диска. Чаще они наблюдаются при травмах шейного отдела позвоночника. Киста при МРТ позвоночника имеет типичный ликворный сигнал в спинном мозге и может быть окружена зоной миеломаляции.

МРТ шейного отдела позвоночника. Локальная киста. Т2-взвешенная сагиттальная МРТ.
Атрофией считается уменьшение передне-заднего измерения спинного мозга по результатам МРТ меньше 7 мм в шейном отделе и меньше 6 мм в грудном. Участок атрофии при МРТ может быть локальным или протяжённым, если он распространяется более чем на 2 позвонковых сегмента. Граница атрофии на Т2-взвешенных МРТ нечёткая. Распространённая атрофия является типичным отдалённым последствием спинальной травмы.

МРТ шейного отдела позвоночника. Компрессия и атрофия спинного мозга. Т2-взвешенная сагиттальная МРТ.
Сирингомиелитические кисты как отдалённое последствие спинальной травмы встречаются у 3-4% пациентов с неврологическими нарушениями. В целом, они относятся к отдалённым последствиям трамы, хотя известны случаи раннего формирования сирингомиелитических кист. Чаще кисты выявляются при МРТ грудном отделе спинного мозга. Замечена связь сирингомиелитических кист с деформацией позвоночного канала и посттравматическим его стенозом. В отличие от истинной сирингомиелии они развиваются на фоне атрофии и обычно не сопровождаются вздутием спинного мозга. Кисты наблюдаются с одинаковой частотой как выше, так и ниже уровня травмы. Протяжённость кисты может быть любой. Содержимое кисты обычно ликворное, но бывает и с примесью белка, что повышает сигнал от её содержимого на Т1-зависимых МРТ. На Т2-зависимых МРТ в кисте могут быть зоны потери сигнала, что отражает повышенное давление внутри неё. Отмечено, что дренаж кист в этих случаях наиболее эффективен. Изредка при МРТ в кистах встречаются перегородки.

МРТ шейного отдела позвоночника. Кистозно-атрофические изменения. Т2-взвешенная сагиттальная МРТ.
Под разрывом спинного мозга понимают отсутствие его изображение при МРТ на протяжении участка на уровне травма или ниже его. Разрывы чаще наблюдаются в грудном отделе с частотой около 4%. Полный перерыв нередко сочетается при МРТ позвоночника с миеломаляцией и атрофией окружающего спинного мозга.

МРТ грудного отдела позвоночника. Полный разрыв спинного мозга.
Спинной мозг может прикрепляться прочно к к стенке позвоночного канала, что даже приводит к его продольным разрывам. Часто при МРТ наблюдается весь комплекс изменений спинного мозга : диффузная атрофия, кисты и расщепление.
МРТ СПб позволяет выбирать место томографии, при этом специализированное нейрохирургическое учреждение – лучший выбор. При МРТ в СПб мы чаще смотрим последствия спинальной травмы в в том числе и в открытом МРТ,
Остались вопросы? Звоните +7 (812) 493-39-22 или оставьте свои данные и мы
Вам перезвоним!
 24.01.2018
24.01.2018
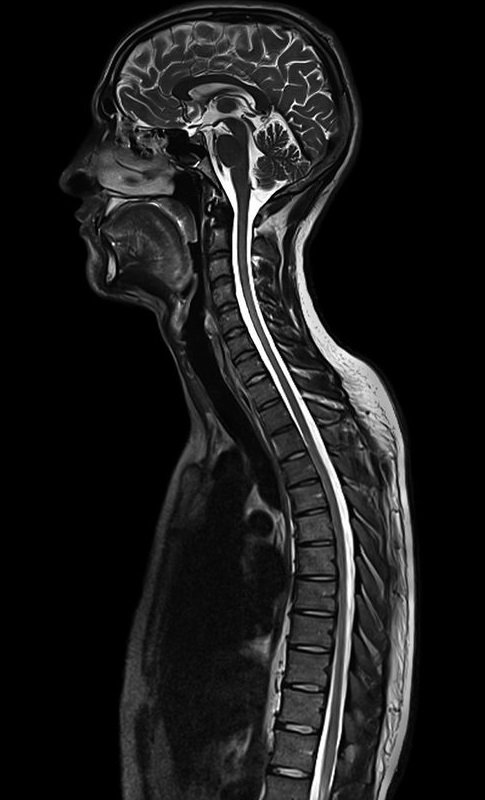
Магнитно-резонансная томография при острой травме шейного отдела позвоночника
Больные с травмой шейного отдела позвоночника относятся к одной из наиболее тяжелой категории пациентов. При остром повреждении позвоночника диагностические мероприятия концентрируются на выяснении взаимоотношений спинного
мозга, тел позвонков, размеров позвоночного канала, смещения межпозвонкового диска, связок и гематомы.
Введение
Больные с травмой шейного отдела позвоночника относятся к одной из наиболее тяжелой категории пациентов. По данным В.В. Крылова и соавт. [4], больные с сочетанной травмой позвоночника и спинного мозга составляют 7% среди всех пациентов.
У них в 60–80% случаев развивается травматический шок, а летальность достигает 53,3%.
При остром повреждении позвоночника диагностические мероприятия концентрируются на выяснении взаимоотношений спинного мозга, тел позвонков, размеров позвоночного канала, смещения межпозвонкового диска, связок и гематомы.
Неврологическое исследование при острой травме ограничивается сегментарным уровнем и направлено на определение нарушений со стороны периферических корешков и самого спинного мозга. Рентгенологическое исследование при травме позвоночника может дать информацию о состоянии костных структур, но состояние мягкотканных элементов остается не оцененным. Между тем,выбор тактики лечения зависит от точной диагностики анатомических и функциональных изменений.
Большое значение для выявления места и размеров повреждений позвоночника и спинного мозга приобрела магнитно-резонансная томография (МРТ) [1–3, 5, 7–10]. МРТ является первым диагностическим методом, который позволил прямо визуализировать протяженность повреждения спинного мозга и всех составляющих структур зоны травмы. К сожалению, до настоящего времени накопленный материал по МРТ при острой травме невелик [1, 3, 6, 8, 11, 12].
Материал и методы
Сообщение основано на анализе данных исследования 56 пациентов с острой травмой шейного отдела позвоночника. Мужчин было 42, женщин – 14, возраст их колебался от 14 до 56 лет. Причинами травмы шейного отдела позвоночника явились: 1) дорожнотранспортные происшествия – у 31 пострадавшего (из них только 3 были сбиты автомобилем, а 28 находились в салоне автомобиля), 2) падения с высоты – 7 больных, 3) травма “ныряльщика” – 18 пострадавших.
Изолированного повреждения структурных компонентов позвоночника в остром периоде травмы мы не встретили. Таким образом, травма позвоночника включает изменения всех его структур, включая в том числе спинной мозг.
Всем больным при поступлении в стационар была выполнена рентгенография шейного отдела позвоночника в двух проекциях, а так же магнитнорезонансная томография в сроки от трех до семи суток после травмы.
При МРТ у пострадавших с острой травмой шейного отдела протокол исследования строится таким образом, чтоб были обязательно получены Т1и Т2 взвешенные изображения(ВИ) в импульсной последовательности (ИП)спинэхо (SE) в сагиттальной и аксиальной проекциях.
Изображения в коронарной проекции были дополнительными; их получали только в тех случаях, когда это позволяло состояние больного и требовалось уточнение некоторых деталей травмы, невидимых в основных проекциях. ВИ и ИП для коронарной проекции выбирались в зависимости от обстоятельств. Т2 ВИ оптимальны с многокомпонентным ЭХО.
ИП GE обычно не применяется при наличии даже неферромагнитных металлических элементов внутри магнитного поля из-за повышенной ее чувствительности к артефактам магнетизации и негомогенности.
Контрастное усиление при острой травме из-за тяжести состояния пациентов не использовалось.
Результаты
При рентгенографии диагностированы 39 переломов позвонков, 20 нарушений статики, 28 нестабильностей позвоночника, 7 дислокационных изменений в виде вывиха и подвывиха.
Спинальные повреждения, выявленные при МРТ шейного отдела позвоночника (рис.1–8), были разделены на:
I. Интрамедуллярные повреждения:
1) сотрясение спинного мозга – 9;
2) ушибразмозжение – 4;
3) гематомиелия – 14;
4) разрыв с расхождением отрезков – 4;
5) центральный и/или диффузный отек – 28.
II. Экстрамедуллярные повреждения:
1) экстрамедуллярные гематомы (эпи и субдуральные, внутри и подсвязочные, мягких тканей) – 48;
2) компрессия спинного мозга и/или корешков – 23;
3) повреждения связок (разрывов) – 38;
4) переломы позвонков – 39;
5) вывих и подвывих – 5;
6) нарушение статики – 14;
7) неустойчивость – 24;
8) переломы позвонков – 39;
9) травматические грыжи диска – 17.
Обсуждение
Острая травма позвоночника и спинного мозга является комплексным патологическим процессом, включающим потенциальную нестабильность позвоночника, переломы позвонков и различные варианты повреждения спинного мозга и нервных корешков, дисков связок и мышц. Указанные изменения определяются с помощью МРТ как при полном, так и неполном повреждении спинного мозга и варьируют от увеличения его объема в результате отека и/или кровоизлияния до полного перерыва. О наличии отека или кровоизлияния свидетельствует изменение МР сигнала внутри спинного мозга. Четко видимая компрессия спинного мозга и дурального пространства указывают на мелкие костные фрагменты,которые смещены в позвоночный канал, но не видимы и-за того, что корковая кость практически не дает МРсигнала. В последнем случае единственным МРТпризнаком может быть компрессия спинного мозга без определения ее причины. Ограниченная визуализация костных элементов не дает возможности назвать МРТ методом выбора при оценке повреждения костных структур. Обязательно выполнение рентгенографии, реже КТ.
МРТ не должна ухудшать состояния больного, что может возникнуть при попытке оставить пациента без стабилизирующих устройств и приборов жизнеобеспечения. Все металлические “тела” по возможности следует заменить на пластмассовые или деревянные.
В качестве груза лучше использовать воду.
Повреждение спинного мозга проявляется в виде компрессии, отека, геморрагии, контузии, частичного или полного перерыва, что отражается на характере и интенсивности МР сигнала. Описаны четыре типа изменений сигнала при травме [1, 9].
Тип I – на Т2 ВИ имеется участок с центральным гипоинтенсивным МРсигналом, окруженным ободком с гиперинтенсивным сигналом. На Т1 ВИ вся зона повреждения дает неоднородный сигнал. Эти признаки соответствуют истинной геморрагии.
Изменения III типа через 7–10 дней после травмы частично исчезают.
Тип IV – характерно полное “отсутствие”МРсигнала – перерыв спинного мозга, контуры которого на уровне повреждения нечеткие, что лучше всего прослеживается на Т1 ВИ,Т2 ВИ могут быть не информативными.
Имеются данные о корреляции выше приведенных МРТпризнаков с неврологической симптоматикой и ее трансформацией [1, 6, 9,12]. Первый тип изменений характерен для тяжелого повреждения спинного мозга и кровоизлияния в него, выявляется у больных без существенного улучшения неврологического статуса. При втором типе, когда речь идет об отеке или неполном повреждении спинного мозга, измененные неврологические функции медленно восстанавливаются, иногда вплоть до нормы.
При третьем типе, соответствующем контузии спинного мозга или кровоизлиянию, регресс неврологической симптоматики более медленный, чем при II типе, восстановление функций лишь частичное. У больных с IV типом сигнала,свидетельствующем о полном перерыве спинного мозга, улучшения не бывает. Таким образом, МРТ может оказаться полезным для прогнозирования неврологического исхода с учетом МРТ картины в момент травмы.
Анализ МРТ признаков повреждения спинного мозга у человека и результатов исследования у животных [6, 8, 9, 11, 12] дал сле
дующую корреляцию:
1) низкий центральный МРсигнал на Т2 ВИ – геморрагия;
2) негомогенный центральный МРсигнална Т1 ВИ – центральное скопление крови в острой фазе с частичным превращением оксигемоглобина в деоксигемоглобин;
3) диффузный интенсивный МРсигнал на Т2 ВИ – отек;
4) третий тип МРсигнала соответствует ушибу спинного мозга, когда имеются отек и петехиальные кровоизлияния.
Особой группой являются больные с травмой спинного мозга без повреждения костей,куда как подгруппа могут быть включены больные со стенозом позвоночного канала,у которых имеет место повреждение по типу гиперфлексия–гиперэкстензия, и дети, у которых связки обладают большей эластичностью и мобильностью, чем у взрослых. У этой категории больных интрамедуллярный очаг поражения хорошо выявляется.
Экстрамедуллярное повреждение позвоночника включает в себя: эпидуральное кровоизлияние, посттравматическую грыжу меж
позвоночного диска, компрессию спинного мозга и корешков, вызванную смещением костными отломками или эпидуральной гематомой. Эти повреждения четко визуализируются при магнитнорезонансной томографии.
МРТ признаком эпидуральной гематомы является наличие объемного образования в виде линзы с широким основанием.
Характер МР сигнала зависит от сроков и соответственно от трансформации гемоглобина.
Острая гематома в срок до 24 ч дает изоинтенсивный МРсигнал на Т1 ВИ и гипоинтенсивный на Т2 ВИ, что является результатом наличия внутриклеточного деоксигемоглобина.
По мере перехода деоксигемоглобина в метгемоглобин МРсигнал от гематомы становится более интенсивным как на Т1 ВИ, так и на Т2 ВИ. МРТ при эпидуральных гематомах четко позволяет судить о степени сужения дурального пространства, протяженности и выраженности компрессии спинного мозга.
МРТпризнаки, методика исследования и критерии оценки травматических грыж межпозвоночных дисков такие же, как при дегенеративных изменениях нетравматического генеза.
При острой травме может иметься отличие от хронического поражения диска, выражающееся в отсутствии снижения МРсигнала на Т2 ВИ внутри травмированного пространства диска и скудности дегенеративных изменений позвонков, если таковые не были выражены до травмы.
Способность оценивать по данным МРТ состояние связок является значительным преимуществом перед другими методами лучевой диагностики. До внедрения МРТ диагноз разрыва связки мог быть установлен только на основе наличия подвывиха при рентгенографии или клинической подвижности при сгибании–разгибании. При МРТ связки видны как линейные структуры с низкой интенсивностью МРсигнала независимо от ИП и времени релаксации: Т1 и Т 2. В сагиттальной проекции визуализируется передняя и задняя продольные и желтая связки. С помощью МРТ определяется до 45% случаев разрыва связок [1, 5–7, 9].
Перелом позвонка сам по себе выявляется хуже, чем при рентгенографии. Но из-за возможности получения прямого изображения в трех плоскостях в ряде случаев обнаруживаются переломы, не диагностированные даже при КТ [1, 6, 9].
Перелом дает линейный сигнал изоинтенсивный по отношению к костному мозгу, как на Т1, так и на Т2 ВИ. Его можно обнаружить, если линия перелома идет непрерывно через кортикальный слой и спонгиозную кость позвонка или задние его элементы. Смещенный кзади фрагмент позвонка виден четко при больших его размерах на Т1, но лучше на Т2 ВИ. Мелкие отломки определяются по косвенным признакам: деформации и компрессии дурального пространства и спинного мозга.
Т. А. Ахадов
Центральная клиническая больница РАН,лаборатория РАН г. Москва
Список литературы
1. Ахадов Т.А., Панова В.О., Айхофф У. Травма спинного мозга и позвоночника и ее последствия // Магнитнорезонансная томография спинного мозга и позвоночника. М., 2000. С. 586–633.
2. Ахадов Т.А., Кравцов А.К., Белов С.А. и др. Магнитнорезонансная томография при заболеваниях позвоночника // Магнитнорезонансная томография в медицинской практике: Матер. научнопрактической конфер. М., 1995.
3. Жестовский В.К., Притула И.М., Ахадов Т.А.Трактовка данных компьютерной томографии при осложненных переломах шейного отдела позвоночника // Актуальные вопросы вертеброневрологии.Новосибирск, 1991. С. 31–32.
4. Крылов В.В., Галанкина И.Е., Поздняков А.В. и др.Причины летальных исходов и ошибки диагностики при повреждении позвоночника и спинного мозга у больных с сочетанной травмой // Нейрохирургия.2003. No 3. С. 17–21.
5. Chakeres D.W., Fliocinger F., Bresnahan J.C. et al.MR imaging of acute spinal cord trauma // Am. J.Neuroradiol. 1987. V. 8. No 1. P. 391–396.
6. Colombo N., Maccagnano C., Corona C. et al. Cervical Spine Trauma: A Guide to Neuroradiological Diagnosis// Rivista di Neuroradiol. 1997. V. 10. No 1. P. 63–103.13
7. Flanders A.E., Schaefer D.M., Doan H.T. et al. Acute cervical spinal trauma: correlation of MR imaging findingswith degree of neurologic deficit. // Radiology. 1990.V. 177. No 1. P. 25–33.
8. Hackney D.B., Sato R.A., Joseph P.M. et al.Hemorrhage and edema in acute spinal cord compression demonstrated by MR imaging // Radiology. 1986. V. 161. No 2.P. 387–390.
9. Kulkarni T., Mc Ardle C.B., Kopanicky D. et al.Acutespinal cord injury: MR imaging at 1.5 T // Radiology.1987. V. 164. No 3. P.
837–843.
10. Rizzoto S. J., Vaccaro A.R., Cotler J. M.Cervical spinetrauma. // Spine. 1994. V. 19. P. 2288 –2298.
11. Scarabino T., Polonaro G., Perfetto F. et al.Fast Spin Echo MR imaging in acute spinal trauma. // Rivista di Neuroradiol. 1996. V. 9. No 5. P. 565–571.
12. Swenson S.J., Keller P.L., Bergquist T.H. et al.Magnetic resonance imaging of hemorrhage // Am. J. Roentg.1985. V. 145. No 5. P. 921–927
Теги: шейный отдел
234567
Начало активности (дата): 24.01.2018 12:51:00
234567
Кем создан (ID): 989
234567
Ключевые слова:
магнитно-резонансная т?
