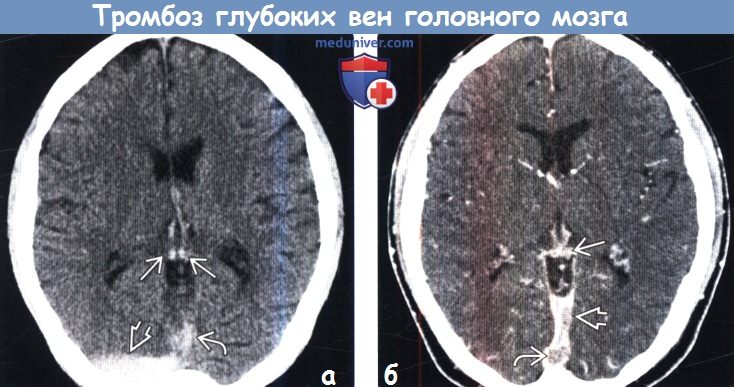
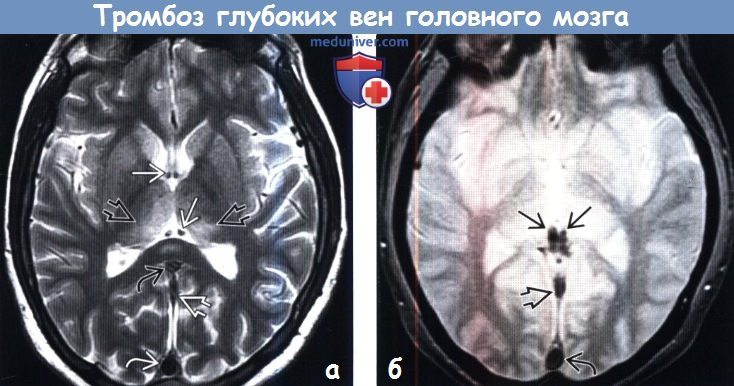
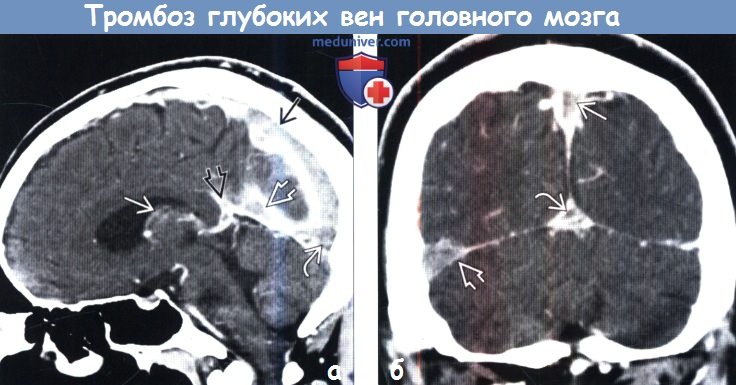
Тромб в голове на мрт
Магнитно-резонансная томография позволяет визуализировать сеть кровеносных сосудов, определяя просвет, тонус, состояние стенок вен и артерий. Тромбы на МРТ видны при использовании специальных последовательностей и/или контрастного усиления, когда обследуемому внутривенно вводят «окрашивающий» раствор солей гадолиния.
 Снимок МРТ головного мозга в аксиальной проекции с признаками кровоизлияния в острейшем периоде
Снимок МРТ головного мозга в аксиальной проекции с признаками кровоизлияния в острейшем периоде
Метод диагностики основан на использовании магнитного поля, изменяющего положение диполей воды в клетках организма. Датчики томографа фиксируют резонанс атомов водорода, программное оборудование преобразует сигнал в серию послойных фотографий, которые поступают на монитор компьютера. Сканирование проводит в аксиальной, сагиттальной и фронтальной проекциях. На основании полученных снимков врач может восстановить трехмерное изображение изучаемого участка кровеносной системы.
Почему образуются тромбы в организме?
Процесс свертывания крови является защитной реакцией, возникающей в ответ на повреждение сосуда. Сгусток представляет собой биологическую “повязку”, которая рассасывается с течением времени (фибринолиз). Тромбоз (образование кровяных пробок в просвете сосуда) возникает при следующих патологических состояниях организма:
- гиперкоагуляция;
- повреждение клеток эндотелия;
- изменение характера кровотока.
При нарушении системы гемостаза процесс коагуляции крови ускоряется, снижается активность фибринолиза. Происходят наслоение тромботических масс, увеличение размеров сгустка и окклюзия сосуда. В некоторых случаях образование отрывается от внутренней поверхности стенки и перемещается с током крови, что приводит к эмболии вен и артерий. Данный термин означает присутствие и циркуляцию частиц, которые в норме не встречаются в названной жидкой среде.
Эмболия служит одной из причин стеноза (сужения) и окклюзии (нарушения проходимости) кровеносных сосудов. Тромбоз вен нижних конечностей и малого таза наблюдается наиболее часто, что связано с особенностями строения и физиологии человеческого тела.
Факторы, провоцирующие образование тромбов в организме:
- травмы, сопровождающиеся нарушением целостности сосудистой стенки;
- хирургические вмешательства;
- прием гормональных препаратов, контрацептивов, гипотензивных средств;
- ожирение;
- нарушение обмена веществ;
- пожилой возраст;
- беременность;
- эндокринные нарушения;
- варикозное расширение вен;
- низкая двигательная активность;
- злокачественные новообразования;
- инфекционный эндокардит.
Ранняя диагностика тромбоза позволяет выбрать эффективный метод лечения и предупредить развитие опасных осложнений (эмболии легочной артерии и др.)
Показывает ли МРТ тромбы?
Магнитно-резонансная томография является информативным видом диагностики сосудистых патологий. Тромбы на МРТ определяются менее точно, чем при КТ-ангиографии, по косвенным признакам. Для лучшей визуализации при магнитно-резонансном сканировании может быть использован контрастный раствор. Препарат вводят в просвет сосуда, в месте окклюзии соли гадолиния останавливаются, “упираясь” в тромб за счет отсутствия кровотока в данном участке, либо визуализируют пристеночный дефект наполнения русла. Однако оба варианта, особенно второй, могут быть вызваны не только образованием сгустка.
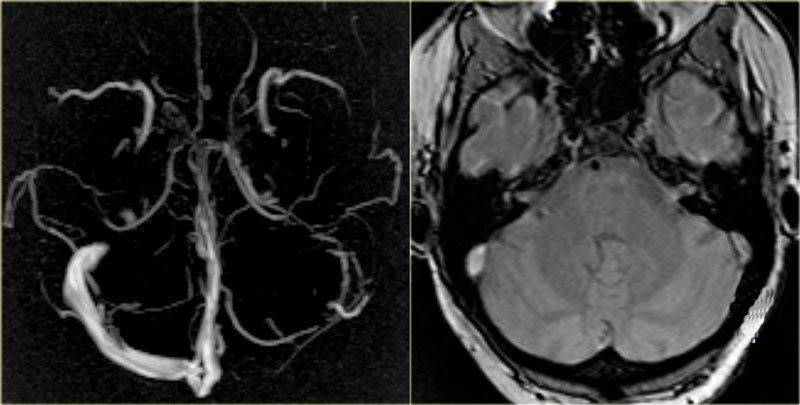
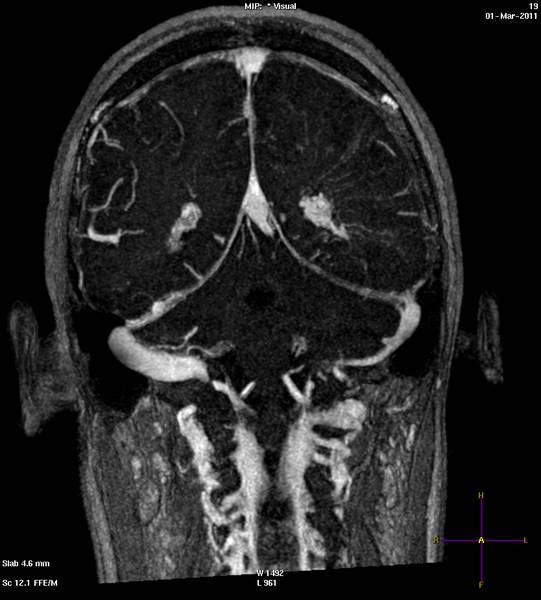
 Тромбоз сигмовидного синуса слева при МР-ангиографии (левое изображение) с отсутствием визуализации венозного русла. На нативном снимке (правая картинка) патология не видна
Тромбоз сигмовидного синуса слева при МР-ангиографии (левое изображение) с отсутствием визуализации венозного русла. На нативном снимке (правая картинка) патология не видна
МРТ позволяет:
- определить наличие и расположение тромба;
- уточнить размеры, качество прикрепления к сосудистой стенке;
- выявить эмболы в процессе движения по кровеносному руслу;
- определить степень проходимости сосуда.
При тромбофлебите сканирование показывает признаки воспаления венозной стенки (утолщение, расслоение, изменение структуры и т.п.).
МРТ визуализирует состояние окружающих мягких тканей, помогая определить причину нарушения кровотока (сдавливание сосуда опухолевыми массами и пр.). Диагностика тромбоза с помощью магнитно-резонансной томографии позволяет уточнить последствия названного патологического явления, визуализирует очаги ишемии и коллатерали в зоне исследования.
Контрольные МРТ проводят для определения эффективности проводимого лечения, направленного на восстановление системы гемостаза.
На МРТ видны небольшие тромбы, сгустки, расположенные глубоких венах, сосудах нижних конечностей, головного мозга, внутренних органов. Названный вид инструментального исследования обеспечивает объемное изображение, визуализируя состояние участка кровеносной системы и взаимодействие с окружающими тканями.
Как выглядят тромбы на фотоснимке МРТ?
В результате магнитно-резонансной томографии врач получает серию послойных изображений системы кровоснабжения зоны интереса. Тонкая настройка аппарата дает возможность делать фотографии срезов с шагом от 1 мм, что обеспечивает визуализацию сгустков малого размера.
Благодаря изменению сигнала, во время сканирования на МРТ видны тромбы в кровеносном русле. В случаях эмболии сосудов наблюдается нарастание интенсивности сигнала в участке выше окклюзии.
На снимках МРТ тромб выглядит как образование округлой формы, которое уплощается в месте прикрепления к сосудистой стенке, либо как полная окклюзия, т.е. остановка локального кровотока. На Т1-взвешенных изображениях сгусток вначале возникновения изоинтенсивный (имеет нейтральный цвет). Затем постепенно очаг приобретает светлый оттенок.
Т2-взвешенные изображения определяют тромб в острой стадии (первые 12 часов) развития заболевания как гипоинтенсивный участок (темного цвета).
Внешний вид сгустка на томограммах зависит от:
- характера патологического процесса;
- способа сканирования (Т1 ВИ, Т2 ВИ и др.);
- зоны исследования.
Расшифровкой результатов должен заниматься квалифицированный специалист.
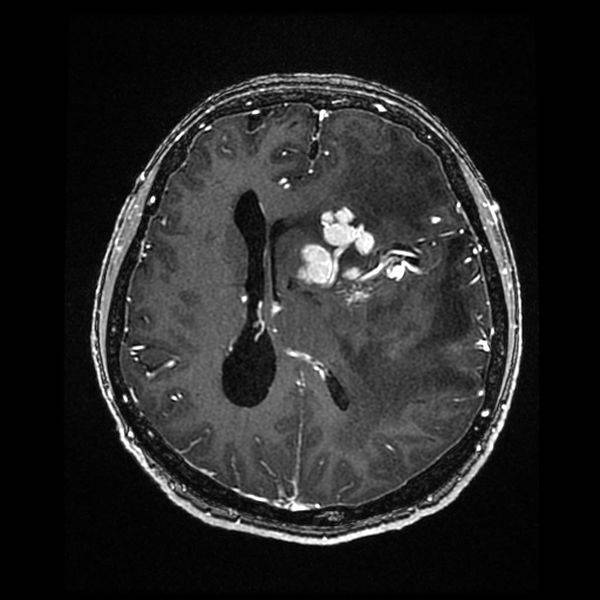
 Тромбоз сосудов головного мозга на МРТ (Т1 ВИ)
Тромбоз сосудов головного мозга на МРТ (Т1 ВИ)
Клиника «Магнит» в Санкт-Петербурге предлагает пройти обследование и бесплатно проконсультироваться с врачом-рентгенологом при получении результатов. Запись на МРТ возможна на сайте диагностического центра и по контактному телефону +7 (812) 407-32-31.
Диагностика тромбоза глубоких вен головного мозга по КТ, МРТ, ангиограммеа) Терминология: б) Визуализация: 1. Общие характеристики тромбоза глубоких вен головного мозга:
2. КТ при тромбозе глубоких вен головного мозга: 3. МРТ при тромбозе глубоких вен головного мозга:
4. Ангиография при тромбозе глубоких вен головного мозга: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика: 1. Невенозное ишемическое повреждение: 2. Первичная лимфома ЦНС: 3. Биталамическая астроцитома: 4. Отравление угарным газом: в) Патология: 1. Общие характеристики тромбоза глубоких вен головного мозга: 2. Стадирование и классификация: 3. Макроскопические и хирургические особенности: 4. Микроскопия: г) Клиническая картина: 1. Проявления тромбоза глубоких вен головного мозга: 2. Демография: 3. Течение и прогноз: 4. Лечение: д) Диагностическая памятка: е) Список литературы:
— Также рекомендуем «Аберрантные арахноидальные грануляции синусов твердой мозговой оболочки на КТ, МРТ, ангиограмме» Редактор: Искандер Милевски. Дата публикации: 25.3.2019 |
Даже далекий от медицины человек знает, что тромб – это что-то опасное. Именно он становится причиной большинства случаев внезапной смерти. Вроде здоровый человек собирался утром на работу, вдруг потерял сознание и умер за пять минут. «Оторвался тромб»- слышим потом от людей.
Тромб в кровеносном сосуде может перекрыть его просвет и вызвать некроз (гибель тканей) того органа или его части, который получает кровоснабжение из этого сосуда. В артериях конечностей он может привести к гангрене, в сердце – к инфаркту, в мозге – к инсульту, в легочной артерии – к острой легочно-сердечной недостаточности. В венах они не так фатальны, но могут стать источником тромбоэмболии (когда кусочки от венозного тромба отрываются и распространяются с током крови в сердце и другие органы).
Что такое тромб
Наш организм запрограммирован на самосохранение. Он имеет механизмы собственной защиты от различных повреждений и инфекций. Одним из таких механизмов защиты является свертываемость крови. Это очень сложная система, которая активируется при повреждении эндотелия сосудов. Если рассмотреть ее упрощенно, то картина будет такой:
- при повреждении внутреннего слоя сосудистой стенки на это место устремляются тромбоциты, которые заклеивают место повреждения и склеиваются друг с другом;
- в сгустке тромбоцитов застревают и другие клетки крови – лейкоциты, эритроциты;
- далее в него вплетаются нити фибрина для еще большего уплотнения.
Образование тромбов предохраняет наш организм от потери крови при кровотечениях. Но бывают ситуации, когда этот механизм запускается и без кровотечения. Основные причины этого: 
- надрыв внутренней стенки сосуда при росте атеросклеротической бляшки;
- инфекционное и неинфекционное (аутоиммунное) воспаление, затрагивающее сосуды и клапаны сердца;
- повышенная вязкость крови;
- замедление кровотока;
- длительный спазм сосудов.
Как образуются тромбы в голове
- Наиболее распространенный процесс их образования – атеротромбоз. Он происходит так: в результате нарушения липидного обмена в интиме сосуда откладывается холестерин – образуется атеросклеротическая бляшка. На начальном этапе она никак себя не проявляет. Постепенно увеличиваясь, она сужает просвет сосуда, создаются в этом месте завихрения крови. В какой-то момент бляшка может надорвать стенку артерии (наиболее часто это бывает при внезапном скачке давления). В место надрыва устремляются тромбоциты и формируется тромб.
Образовавшийся сгусток может перекрыть ток крови в месте своего расположения, а может оторваться и закупорить другой, более мелкий сосуд.
- Инфекционно-воспалительные процессы (синуситы, отиты, менингиты, фурункулы ит.д.) могут вызвать септический тромбоз венозных синусов.
- Тромбоэмболия в сосуды головы из других мест. Это именно то, что в народе называют «оторвался тромб». Чаще всего в мозг он попадает из левых отделов сердца (левый желудочек – аорта – плечеголовной ствол – сонная артерия – артерии мозга). В то же время тромбообразование в сердце происходит при:
- инфаркте миокарда;
- поражении клапанов (ревматические пороки, инфекционный эндокардит);
- наличии искусственных клапанов;
- аневризмах сердца;
- мерцательной аритмии. Это наиболее частая на сегодня причина тромбоза: при аритмии сердце сокращается с разной частотой и силой, кровоток замедляется, образуется сгусток.
Но оторваться тромб может и в самой голове – например из общей или внутренней сонной артерии попадает в более мелкие ветви и закупоривает их.
Факторы риска тромбоза и эмболии
Что способствует тромбообразованию:
- Повышенный уровень «плохого» холестерина. ЛПНП (липопротеины низкой плотности) – это наиболее атерогенный класс липопротеинов. Именно он приводит к развитию атеросклероза и атеротромбоза.
- Высокое артериальное давление (АД). Постоянно высокие цифры АД ведут к длительному напряжению сосудистой стенки и ее повышенной ломкости.
- Заболевания сердца (аритмии, миокардиты, эндокардиты, пороки клапанов, сердечная недостаточность).
- Курение. Никотин вызывает сужение сосудов, а также повышает уровень фибриногена.
- Сгущение крови (при недостатке жидкости, в жаркую погоду, увлечение баней, сауной, мочегонными).
- Заболевания крови, при которых повышается уровень эритроцитов, тромбоцитов (полицитемия, эритремия, тромбоцитоз).
- Малоподвижный образ жизни, длительный постельный режим.
- Ожирение.
- Сахарный диабет.
- Беременность и роды.
- Онкологические заболевания.
- Хирургические вмешательства, ангиография.
- Аутоиммунные заболевания, затрагивающие сосуды (васкулиты, системная красная волчанка, узелковый периартериит, болезнь Такаясу)
- Прием некоторых препаратов (например, гормональных противозачаточных средств).
Факторы, способствующие тромбоэмболии
Если тромб в организме уже есть (в сердце или в сосудах), то это бомба замедленного действия. В какой-то момент он может оторваться и закупорить мозговую артерию. Способствовать этому могут:
- Резкий скачок давления. Причем чаще всего это резкое снижение.
- Физическая нагрузка.
- Приступ аритмии.
- Нервный стресс.
- Горячая ванна или баня.
Но довольно часто тромбоэмболия случается без каких-либо провоцирующих моментов, например утром после пробуждения.
Симптомы
Симптомы тромба в голове проявляются только тогда, когда он полностью перекрывает просвет сосуда. Участок мозга перестает получать кислород и выключается из работы. А мозг – это наш компьютер, он отдает команды всем внутренним органам и нашим мышцам. Каждый участок мозга отвечает за определенные функции: лобная кора – за движение, мыслительные процессы, затылочная часть – за зрение, мозжечок – за равновесие, в мозговом стволе находятся жизненно важные дыхательный и сосудистый центр и т.д.
Поэтому при выключении из работы какого-либо участка мозга выпадает и та функция, которую он выполняет. Возникает ишемический инсульт. В 40% случаев он вызывается первичным тромбозом, в 55%- тромбоэмболией, и только в 5% случаев – другими причинами.
Клиника его развивается по времени от нескольких минут до нескольких часов. Первые признаки тромба в голове– чувство оглушенности, дезориентации. Головная боль для ишемического инсульта не очень характерна. Потеря сознания возможна только при поражении ствола или обширном поражении полушарий. На первый план выходит очаговая неврологическая симптоматика, которая нарастает в течение нескольких часов, иногда – дней.
Основные очаговые симптомы, которые могут быть при инсульте:
- Параличи и парезы конечностей.
Это нарушение движений в конечностях. Полное отсутствие движений – это паралич. Если движения сохраняются, но значительно ослабевают – это парез. Двигательная функция выпадает на стороне, противоположной поражению мозга: при тромбозе в средней мозговой артерии слева – правосторонний паралич, при поражении правой артерии – левосторонний. Движения могут отсутствовать в обеих конечностях с одной стороны (гемипарез), или же страдает только рука или только нога (соответственно верхний и нижний монопарез).
- Снижение чувствительности (гипестезия, парестезия) одной половины тела, или одной конечности.
- Нарушение речи (афазия). Афазия возникает при поражении доминантного полушария мозга (у правшей – левого). Она может быть моторной (пациент понимает речь, но не может сам сказать) или сенсорной (человек не понимает слова, не может синтезировать нормальную речь).
- Двоение в глазах (диплопия).
- Нарушение памяти, ориентировки во времени и пространстве.
- Ограничение полей зрения.
- Нарушение равновесия – атаксия.
- Поперхивание при еде – нарушение глотания.
- Реже, но могут быть головная боль, тошнота, рвота, судороги, нарушение сознания.
Клиника в зависимости от локализации тромбоза
| Поврежденная артерия | Симптомы |
| Средняя мозговая | Нарушение речи, паралич верхних или нижних конечностей. Нарушение чувствительности. Снижение зрения. |
| Передняя мозговая | Паралич руки или ноги справа или слева, парез мимических мышц лица. Возможны изменения психики |
| Задняя мозговая | Выпадение полей зрения, зрительные галлюцинации |
| Вертебро-базиллярная | Признаки поражения черепных нервов, головокружение, нистагм |
Если тромб локализуется в экстракраниальном (внечерепном) отделе сонной артерии, то наблюдается «мерцание» симптомов, то есть они могут самостоятельно исчезать и появляться с разной выраженностью и частотой.
Тромбоз в венах и венозных синусах мозга
Тромбирование вен и синусов мозга происходит чаще всего при гнойных процессах в пазухах носа, в среднем ухе, в мозговых оболочках, реже — при распространении инфекции из других органов. Способствуют данной патологии также операции, послеродовый период.
Клинические признаки тромбоза вен могут проявиться резко, а могут развиваться постепенно. Если такое осложнение возникает на фоне менингита или гнойного синусита, его не сразу удается распознать. Основные симптомы тромбоза вен мозга:
- головная боль распирающего характера, усиливающаяся в положении лежа;
- тошнота, рвота;
- повышение температуры;
- расширение подкожных вен на голове;
- отечность, покраснение лица;
- напряжение и болезненность затылочных мышц;
- нарушение зрения;
- оглушенность сознания, сопор;
- судороги;
- парезы, параличи.
Как диагностировать
В первую очередь, по симптомам. Заподозрить инсульт может даже не медик. Если человеку внезапно стало плохо, нужно попросить его:
- Улыбнуться. У человека с инсультом улыбка получится кривая, подниматься будет только один угол рта, второй останется опущенным.
- Поднять вверх обе руки. При парезе одна из них будет отставать.
- Попросить назвать свое имя, возраст, адрес, сегодняшнее число и месяц. При инсульте он не сможет ответить вообще, или же речь будет смазана и непонятна.
Этот тест называется FAST(Face Arm Speech Test) – лицо-рука-речь.
При наличии хотя бы одного из признаков необходимо вызывать скорую помощь, при этом четко и ясно перечислить симптомы.
Что сделать до приезда скорой
При подозрении на инфаркт мозга пациента желательно уложить, слегка приподняв головной конец, успокоить. Не рекомендуется резко снижать давление, лучше до приезда медиков не давать никаких гипотензивных препаратов. Достаточно дать рассосать несколько таблеток глицина.
При подозрении на инсульт больного доставляют в неотложном порядке в ближайший сосудистый центр или неврологическое отделение. Если после начала развития симптомов прошло не более 6 часов пациент направляется в блок нейрореанимации. Транспортировка – на носилках с приподнятым головным концом.
Тромбоз – состояние неотложное, и чем быстрее пациент будет доставлен в специализированный стационар, тем больше шансов на полное выздоровление.
Что сделают в больнице
- КТ (компьютерная томограмма) головного мозга. Это первое, что должны сделать при подозрении на катастрофу в голове. Данное исследование позволяет исключить внутримозговую гематому, увидеть очаг ишемии (но не всегда, иногда он сформируется только через 10-12 часов).
- Осмотр врача невролога с оценкой тяжести состояния.
- Ультразвуковое сканирование сосудов.
- В некоторых случаях назначается КТ или МРТ-ангиография мозговых сосудов.
- Спинномозговая пункция.
- ЭКГ.
- Анализы общие, биохимический и коагулограмму.
- Консультации врачей-специалистов (терапевта, кардиолога, эндокринолога, офтальмолога, нейрохирурга).
Лечение тромба. Тромболизис
Если возник тромб в голове, лечение должно начинаться как можно скорее. Существует так называемое «терапевтическое окно», то есть то время, в течение которого можно его медикаментозно растворить и получить полный регресс симптомов.
Это время – до 4,5 часов после появления первых признаков, максимально – до 6 часов.
Тромболизис (введение препаратов для растворения сгустка крови) выполняется в специализированных отделениях в реанимационном блоке. Для его проведения врачи должны убедиться в том, что инсульт не геморрагический, а именно ишемический, а также исключить противопоказания:
- (низкая свертываемость крови,
- пониженные тромбоциты,
- высокие цифры АД,
- низкий или очень высокий сахар в крови.
Введение тромболитиков (стрептокиназа, урокиназа, метализе и др.) может проводиться внутривенно капельно или же избирательно в пораженную артерию (селективный тромболизис). Последний метод выполняется в условиях специальной рентгенхирургической операционной и относится к высокотехнологичной медпомощи.
При соблюдении всех условий тромболизис дает замечательный результат: все симптомы могут уйти в течение суток.
Но все же чаще эти условия не соблюдаются:
- слишком поздно доставлен пациент,
- неизвестно точное время заболевания,
- больница не имеет специалистов,
- до специализированного центра далеко и т.д.
В таких случаях следует ожидать того, что сформировавшийся очаг ишемии в головном мозге вызовет длительное выпадение функций.
- Иногда регресс симптомов может произойти самостоятельно в течение суток, это называется ТИА (транзиторная ишемическая атака).
- В легких случаях улучшение наступает через несколько дней и в течение двух месяцев пациент полностью восстанавливается.
- При более глубоких инсультах симптомы исчезают более медленно, срок восстановления может затянуться до 2 лет.
- При тяжелом поражении мозга последствия тромба (симптомы неврологического дефицита) сохранятся до конца жизни, человек может остаться лежачим.
Лечение тромбоза мозга без тромболизиса
По статистике, тромболизис применяется только в 3-6% случаев ишемического инсульта. В остальных случаях проводится консервативное лечение, которое может быть дифференцированным и недифференцированным.
Дифференцированное лечение тромба в голове – это меры, направленные на стабилизацию очага ишемии и предупреждение его прогрессирования. Назначаются:
- препараты, понижающие свертываемость крови – гепарин, аспирин, клопидогрел, фенилин;
- разведение крови для уменьшение ее вязкости – внутривенные инфузии физиологического раствора, реополиглюкина;
- препараты, улучшающие кровообращение на границе ишемии – пентоксифиллин, инстенон, винпоцетин, нейропротекторы — глицин, церебролизин, мексидол, семакс.
Недифференцированное лечение тромбоза – это меры, направленные на поддержание жизненно-важных органов и систем, профилактика осложнений:
- поддержание уровня артериального давления на цифрах, чуть превышающих рабочее;
- лечение сердечной недостаточности, аритмии;
- поддержание оптимального уровня сахара крови у пациентов с диабетом. Желательно на время острого периода назначение инсулина вместо таблеток;
- успокаивающие средства при повышенном нервном возбуждении;
- профилактика пролежней, пневмоний;
- кормление через зонд у больных с нарушением глотания.
Восстановление
Произошло то, что произошло – тромб сделал свое дело и выключил участок мозга. Известно, что нервные клетки не восстанавливаются. Значит ли это, что паралич или нарушение речи останутся навсегда? Вовсе нет. Все зависит от обширности поражения. При небольших очагах некроза соседние участки мозга постепенно «переобучаются» и берут на себя функцию погибших нейронов.
Этот процесс требует времени, сил и настроя самого пациента и его близких.
Реабилитация после инсульта включает в себя медикаментозное лечение, а также массаж, лечебная физкультура, физиопроцедуры, занятия с логопедом и другие восстановительные мероприятия.
Последствия могут исчезнуть без следа, могут значительно уменьшиться, могут остаться на всю жизнь.
Профилактика тромба
Благодаря современным достижениям медицины можно значительно снизить риск тромбоза. Профилактика может быть первичной (у лиц, имеющих факторы риска тромбообразования) и вторичной (у пациентов, уже перенесших тромбоз или ТИА).
Основные мероприятия по профилактике:
- Снижение уровня холестерина и ЛПНП (прием гиполипидемических препаратов).
- Прием средств, уменьшающих свертываемость крови. В зависимости от уровня риска тромбообразования назначаются антикоагулянты (варфарин, фенилин, прадакса, ксарелто) или антиагреганты (клопидогрел, аспирин).
- Подбор адекватных доз препаратов, снижающих артериальное давление.
- Отказ от курения.
- Поддержание нормального уровня сахара в крови.
- Снижение веса.
- Тщательное обследование и, при необходимости, оперативное лечение (удаление тромбов из сердца, из сонных артерий).
- Электроимпульсная терапия для восстановления правильного ритма сердца.
Оперативное лечение при тромбозе в голове
Многих интересует вопрос: можно ли удалить тромб из головы хирургическим путем? Теоретически такую операцию (тромбэктомию) провести можно. Доступом из бедренной артерии под МРТ — контролем к тромбу можно подвести катетер со специальным баллончиком, который его«засасывает». Но практически такую манипуляцию в остром периоде тромбоза мозга почти не проводят.