Вакцинация от гриппа ослабляет иммунитет

Я не ставлю прививку от гриппа себе и не даю согласие на вакцинацию своих детей.
У меня большие сомнения по поводу пользы данного мероприятия, поэтому у меня возникло сразу несколько вопросов:
1. Штаммов гриппа великое множество, он постоянно мутирует и приспосабливается к нашим антителам. На сколько я знаю, нет еще, на сегодняшний день, универсальной прививки от гриппа.
2. Нет никакой подробной информации о противопоказаниях данной прививки (главное, чтобы на момент вакцинации пациент не болел вирусным заболеванием, как я понял), для себя я узнал, что данная вакцина содержит куриный белок, а на него у моего семейства аллергия, поэтому у нас есть вполне вменяемое оправдание для отказа.
3. Нет также информации о производителе, т.е. мы только знаем, что вакцина отечественная.
4. По моим личным наблюдениям, те,кто все таки был привит все равно болеют, причем в тяжелой форме! Что это? Может эта прививка еще и иммунитет ослабляет?
5. Вакцинация от гриппа ежегодно носит навязчивый характер. Если обычные прививки нужно делать в поликлинике, то эту придут делать и деский сад, и в школу, и на работу и, даже говорят, в Москве прямо в уличных палатках, делают всем желающим. Телевизор в эти дни надрывается:
Малышева прививает подруг:
фото из открытых источников
Путин устроил допрос о прививках правительству:
фото из открытых источников
Личным примером, так сказать, показывают нам неразумным.
Такая навязчивая «забота» государства настораживает, по тому что привык ничего хорошего от государства не ждать.
фото из открытых источников
Сразу скажу, я не против прививок в целом, более того считаю, что отказываться совсем от прививок — это преступная халатность.
С прививками против столбняка, коклюша, дифтерии, краснухи и т.п. все понятно (есть заболевание, которое вызывает определенный вирус, для профилактики этого заболевания в организм вводится «мертвый вирус» и наш организм вырабатывает антитела, чтобы в дальнейшем, если в организм попадет «живой вирус» наша иммунная система смогла противостоять этому заболеванию).
Итак, учитывая то как интенсивно государство пытается нас осчастливить, пришлось немного этот вопрос по изучать. И вот что я выяснил:
1. Существуют импортные и отечественные вакцины от гриппа.
Импортные:
-французский Ваксигрип и голландский Инфлювак, до недавнего времени они ввозились на территорию России, сейчас простым смертным эту вакцину не достать
Отечественные (Те вакцины, которые Минздрав прививает нам за счет средств ОМС):
— «Грипполом плюс»
— «СОВИГРИПП»
Чем же эти вакцины отличаются и почему предпочтение отдается отечественным?
Вакцина «Гриппол плюс» относится к субъединичным, т. е. ни живого ни убитого вируса она не содержит, при этом построенный Петроваксом совместно с производителем Инфлювака компанией Солвей Фарма (поглощённой позднее американским Эбботом) производственно-складской комплекс в подмосковном селе Покров фасует в преднаполненные шприцы в том числе и антигены голландского производства, и так по договору будет длиться ещё какое-то время. Однако эта вакцина идёт в коммерцию, а в «бесплатную» Петровакс заряжает антигены, произведённые СПбНИИВС ФМБА РФ (есть мнение, что вполне качественные, тогда возникает вопрос почему только голландские антигены в коммерцию поступают).
Производство вакцин дело очень дорогостоящее, и поэтому, отечественные производители смогли найти способ этот процесс удешевить. Схема очень проста: содержание антигенов, отвечающих за формирование иммунитета к вирусу, в «Грипполе плюс» втрое меньше той, что соответствует стандартам ВОЗ — 5 мкг вместо 15 мкг, а для якобы стимуляции иммунного ответа добавлен «иммуномодулятор» Полиоксидоний. Такая уникальная формула для вакцинации против сезонного гриппа нигде в мире не применяется.
Итак во всем мире вакцина содержит 15 мкг, а наша гениальная вакцина 5 мкг! Думаю что ждать какой нибудь пользы от данного препарата все равно что от козла молока требовать.
А что если эта вакцина еще и вред причинит организму?
Я не готов рисковать своим здоровьем и здоровьем своих детей!
В зоне риска могут оказаться сотни тысяч людей.
Нужно бояться?
Глава Роспотребнадзора Анна Попова 29 июля сообщила, что осенью и зимой в России появятся новые штаммы гриппа, от которых россиян ещё не прививали. Практически одновременно с главой Роспотребнадзора выступил заместитель председателя Комитета Госдумы по науке и образованию Геннадий Онищенко. Он заявил, что коронавирус нельзя считать более заразным, чем грипп, «поскольку речь идёт о десятках миллионов заражённых, а не о сотнях». По словам Онищенко, один раз за всю историю наблюдения было выявлено 900 млн заражённых вирусом гриппа.
Данные Роспотребнадзора за предыдущие годы наблюдения вирусных инфекций показывают, что в эпидсезоне 2018/2019 в Москве гриппом и острыми респираторными вирусными инфекциями переболело 21,2 % населения города. Всего за сезон было зарегистрировано 2 млн 616 тыс. 612 больных гриппом и ОРВИ, что на 8,6% меньше, чем в предыдущем эпидсезоне с показателем в 2 млн 862 тыс. 587 человек. При этом гендиректор ВОЗ Тедрос Аданом Гебреисус после начала пандемии коронавируса выступил с заявлением, в котором сообщил реальные данные о смертности от гриппа и нового коронавируса. По его словам, смертность от нового коронавируса (SARS-CoV-2) составляет 3,4%, в то время как от сезонного гриппа — менее 1%. При этом новый коронавирус вызывает больше тяжёлых заболеваний и осложнений, чем вирус сезонного гриппа, однако сезонный грипп каждый год уносит жизни около 650 тыс. человек по всему миру.
Главная проблема состоит в том, что новый коронавирус передаётся от человека к человеку очень быстро. Существенно быстрее, чем коронавирус нового типа.

Кого убьёт?
Главная задача противовирусного коктейля, который называют вакциной, — обучить организм и подготовить его к встрече с патогеном. Для этого небольшую часть вируса в составе специального раствора вводят в организм человека через укол, и дальше начинается процесс генетически-клеточного обучения. Однако в случае с новым штаммом вируса гриппа вакцинация может не сработать. Штамм нового вируса гриппа в официальных заявлениях Роспотребнадзора не указывается, однако предупреждение о возможной вспышке заболевания ведомство делало ещё в начале июля.
Вирус, который получил название G4 EA H1N1, — далёкий «родственник» А H1N1 pdm09, ставшего причиной пандемии в 2009 году. Лабораторные исследования показали, что новый штамм может передаваться воздушно-капельным путём и проникать в клетки лёгких человека. Врач-инфекционист Владимир Коноваленко отмечает, что, несмотря на малоизученную структуру нового штамма, сходить на вакцинацию от сезонного вируса гриппа обязательно стоит.
Те инструменты, из которых сконструирована российская вакцина от сезонного гриппа, помогут пережить вспышку нового штамма в наиболее спокойной эпидемиологической обстановке. По сути, существующая вакцина от сезонного гриппа даёт организму время на мобилизацию ресурсов, а самому человеку — время на подготовку ресурсов. О полной безопасности в случае с новым штаммом, конечно, речь не идёт
Владимир Коноваленко
Врач-инфекционист
Одна вакцина для всего
Создание универсального инструмента для профилактики всех видов сезонного гриппа — главная задача учёных на ближайшие несколько лет. Именно высокая способность вируса меняться, адаптируясь под иммунитет и противовирусные препараты, не позволяет создать мультивакцину, с помощью которой можно избавиться от всех штаммов гриппа сразу. Но активная работа в этом направлении уже идёт, а универсальная вакцина от большинства штаммов вируса сезонного гриппа должна появиться через три-четыре года, максимум — через пять лет. Генетик, кандидат медицинских наук Даниил Прохоров отмечает, что вирусы уже хорошо изучены и бороться с ними современная медицина уже научилась.
По поводу вируса гриппа можно сказать, что большинство стабильных участков в его генетической цепочке уже выделены и хорошо изучены. Выработка антител против этих участков находится на постоянном контроле у специалистов, поэтому базовая составляющая штаммов вируса сезонного гриппа не представляет серьёзной угрозы для населения. Главное — не забывать, что вакцина — первый шаг к укреплению иммунитета
Даниил Прохоров
Генетик, кандидат медицинских наук
По словам Прохорова, лучше всего соблюдать рекомендации ВОЗ и сделать прививку до начала сезона гриппа. Кампании вакцинации против гриппа обычно проводятся в сентябре-октябре, почти сразу после появления вакцины. Защитные антитела против вируса гриппа вырабатываются в организме человека примерно через две недели после вакцинации, поэтому к началу «первой волны» заболеваемости сезонным гриппом привитый взрослый человек подходит уже с подготовленным и укреплённым организмом.
В пресс-службе холдинга «Нацимбио» госкорпорации «Ростех» нам пояснили — есть существенный риск, что в случае циркуляции в осенне-зимний период сразу двух вирусов — гриппа и CoViD-19 — нагрузка на систему здравоохранения увеличится. Массовая вакцинация от гриппа поможет этого избежать.
Основной и самый эффективный способ защитить себя от сезонного гриппа — это пройти своевременную вакцинацию. В этом году ВОЗ заменила сразу три компонента в рекомендованных вакцинах против гриппа для эпидемического сезона 2020–2021 годов для Северного полушария. Мы учли рекомендации экспертов ВОЗ, и к началу сезонной прививочной кампании в гражданский оборот поступят эффективные и безопасные российские вакцины с актуальным штаммовым составом
Пресс-служба холдинга «Нацимбио»
В пресс-службе компании отмечают, что в данный момент поставщик вакцин готовится к плановым поставкам, которые, как обычно, начнутся не позднее августа.
Как защититься от нового штамма?
Большинство генетиков и вирусологов до недавнего времени были заняты созданием вакцины от коронавируса нового типа, однако теперь все силы будут брошены ещё и на подготовку к новой волне ОРВИ. Исследователи отмечают, что создать вакцину против нового штамма вируса с годами становится существенно легче и после первых обнаруженных штаммов образцы вируса доставляются в лаборатории для изучения. Нельзя исключать, что новый штамм вируса, о возможном появлении которого россиян предупредила глава Роспотребнадзора Анна Попова, уже изучается в лабораториях.
Однако до создания полноценной вакцины для нового сезонного гриппа пока далеко. Как отмечают специалисты в области медицинских технологий, обычный срок создания вакцины от нового штамма гриппа — примерно пять-шесть месяцев. С учётом накопленного опыта и мобилизации сил для борьбы с коронавирусной инфекцией «антидот» к сезонному гриппу могут создать и раньше — примерно за три-четыре месяца. Это значит, что уже в сентябре-октябре могут начаться тесты новой вакцины, способной помочь в предотвращении пандемии гриппа в России.
По прогнозам Всемирной организации здравоохранения-ВОЗ, в наступающем сезоне зимы 2016-2017 года на планете будут циркулировать два штамма вируса гриппа: в очередной раз мутировавший так называемый «свиной грипп», вобравший в себя штаммы прошлых лет типа А: H1N1 (Калифорния/7/2009) и H3N2 (Конг/361/2011, а также вирус гриппа В (Брисбен/60/2008).
По расчетам специалистов Роспотребнадзора, пик эпидемического подъема заболеваемости гриппом и ОРЗ можно ожидать с 6-9 недели 2017 года (с последней декады января – до второй декады февраля). В этом году медики планируют охватить прививочной кампанией 40 млн. россиян, прививки будут делаться до начала декабря. И, по мнению большинства врачей, вопрос «Делать или не делать прививку от гриппа?», которым задаются многие, – риторический. «Конечно же, делать», – скажет практически любой терапевт. Попробуем разобраться, почему лучше все-таки сделать прививку против гриппа, чем отказываться от нее.
Миф первый: прививка снижает иммунитет
Иммунитет после вакцинации снизится не может, наоборот, после введения вакцины, в течение определенного периода формируется стойкий ответ иммунной системы на конкретный возбудитель. Если прививка сделана правильно и вовремя, иммунитет к болезни сформируется в течение 2-3 недель и ослабевать начнет не ранее, чем через полгода. Главная ошибка – делать прививку, если вы простужены или начинаете заболевать, в этом случае попавшие в организм вирусы, пусть даже инактивированные, действительно могут стать тем дополнительным фактором, который свалит с ног. По этой же причине, если в вашем ближайшем окружении уже есть заболевший с подтвержденным диагнозом ОРВИ или гриппа, вакцинацию стоит отложить.
Татьяна Алихашкина
врач высшей категории, заместитель заведующего поликлиникой №1 НМХЦ имени Пирогова
Людям, в ближайшем окружении которых, уже кто-то заболел, стоит предпринять меры экстренной профилактики: промывать нос солевыми растворами или спреями на основе морской воды, использовать защитные мази, которые наносятся на слизистую носа и препятствуют проникновению вирусов и бактерий в организм, принимать противовирусные препараты.
Миф второй: прививка от гриппа не эффективна.
Эффективность вакцинации действительно доказана и наукой, и практикой: по статистике ВОЗ если введенная вакцина совпадает со штаммом, циркулирующим среди населения, то ее эффективность достигает 80-90%.
Миф третий: прививку не обязательно делать каждый год.
Наоборот – обязательно ежегодно. Вирус гриппа постоянно изменяется, и наш организм не может выработать к нему иммунитет один раз и навсегда, «прошлогодняя» прививка не спасет от новой инфекции в этом году.
Миф четвертый: прививка особенно опасна для маленьких детей, беременных и пожилых людей.
Нет, нет и еще раз нет. Все перечисленные как раз наоборот находятся в группе риска и им советуют делать прививку от гриппа. Врачи настоятельно рекомендуют родителям прививать детей: в возрасти до пяти лет нет иммунологической памяти, и иммунная система еще не созрела для борьбы с вирусами. Рекомендуют прививаться беременным женщинам во втором и третьем триместре, а также пожилым людям, возрастной иммунодефицит которых связан с угасанием иммунной системы. По статистике, заболеваемость пожилых людей гриппом в 10 раз выше, чем в других возрастных группах, на них же приходится 80% летальных исходов от гриппа и его осложнений.
Миф пятый: если есть хронические заболевания – от прививки лучше отказаться.
На самом деле противопоказаний и ограничений у вакцины против гриппа немного, среди них – аллергия к белку куриного яйца, на основе которого она делается, сильные аллергические реакции на предыдущую вакцинацию, острое инфекционное заболевание или обострение хронического заболевания, воспаление или простуда накануне вакцинации, злокачественные новообразования и другие серьезные заболевания. Что же касается большинства хронических болезней вне стадии обострения, то наоборот: прививка от гриппа необходима хронически больным людям. Прежде всего, страдающим заболеваниями бронхолегочной и сердечно-сосудистой систем, сахарным диабетом; людям, часто болеющим ОРВИ: осложнения гриппа у них особенно часты и наиболее опасны.
Миф шестой: после прививки гриппом точно не заболеешь.
Увы. Прививка – это не 100-процентная защита от вируса в период эпидемий и не гарантия того, что вы не заболеете. Это лишь необходимая профилактическая мера, которая способна существенно снизить риск заражения и осложнений. Если человек, прошедший иммунизацию, все же заразится, он переболеет гриппом в более легкой форме и, с большей долей вероятности, без осложнений.
Миф второй: прививки ослабляют собственный иммунитет и вредят организму
Иммунизация как метод борьбы с заболеваниями существует уже несколько веков. Первые письменные упоминания о вариоляции (лат. variola — «оспа») — методе активной иммунизации против натуральной оспы — появились в X веке нашей эры в Китае.

Лекари вскрывали созревший оспенный пузырек на теле заболевшего и смачивали содержимым лоскут хлопковой материи. После — касались им ноздрей здорового человека, которому хотели передать иммунитет к вирусу.
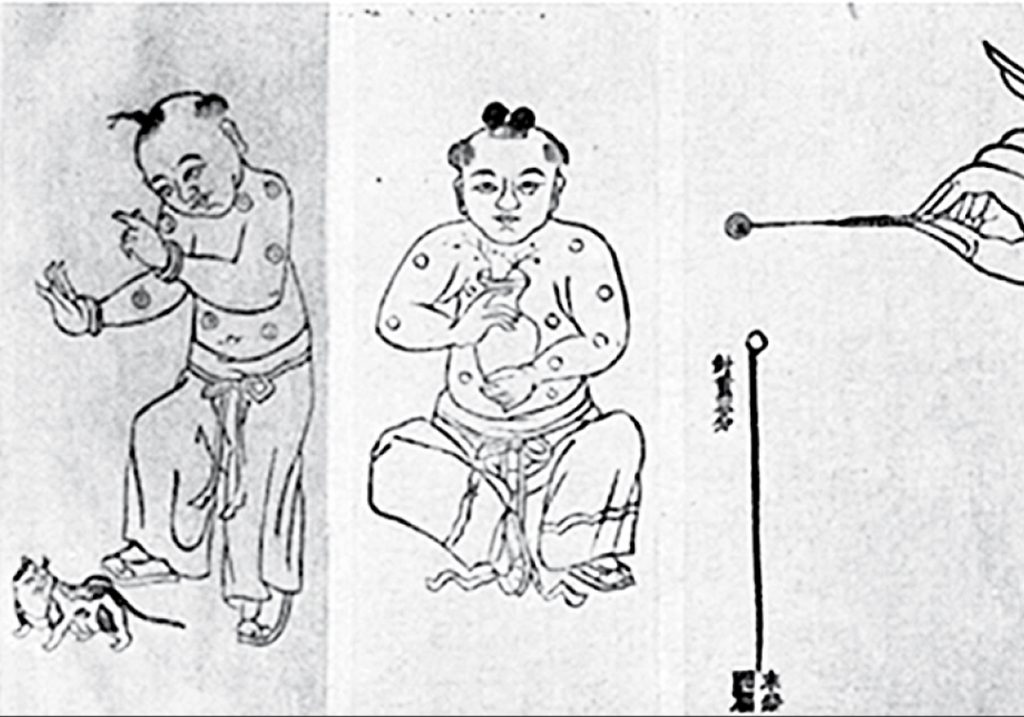 Инокуляция. Книга о традиционной китайской медицине. (Источник: The Historical Medical Library of The College of Physicians of Philadelphia. The History of Inoculation and Vaccination for the Prevention and Treatment of Disease. Lecture Memoranda. A.M.A. Meeting, Minneapolis. Burroughs Wellcome and Co. London, 1913)
Инокуляция. Книга о традиционной китайской медицине. (Источник: The Historical Medical Library of The College of Physicians of Philadelphia. The History of Inoculation and Vaccination for the Prevention and Treatment of Disease. Lecture Memoranda. A.M.A. Meeting, Minneapolis. Burroughs Wellcome and Co. London, 1913)
В XVII–XVIII веках в Индии отмечали, что эпидемии натуральной оспы бывают разной «силы». Поэтому во время вспышек «мягких эпидемий», когда жертв было не так много, детей оборачивали простынями больных оспой для того, чтобы они перенесли слабую форму заболевания и тем самым обеспечили себе иммунитет.
Другой способ передачи оспы от человека к человеку, существовавший примерно в те же века в Индии, Китае и Северной Африке — инокуляция или прививка (от лат. inoculare — «прививать», «пересаживать»), то есть подкожное введение вируса натуральной оспы. В прошлом под прививкой подразумевали надрез или укол скальпелем, которым предварительно вскрывали пузырек оспы на теле больного. Через три дня на месте пореза появлялся крупный оспенный пузырек, а спустя четыре или пять дней по мере развития инфекции их становилось множество. Кроме того, у больного проявлялись и другие характерные для оспы симптомы.
В Европе об этих методах предотвращения эпидемий натуральной оспы стало широко известно только в XVIII веке, когда появилась тенденция перенимать оригинальные идеи восточных народов и культур. Самое раннее упоминание о вариоляции было обнаружено в Дании в XVII веке — европейцы переняли практику прививок от оспы у турков.
Сами турки приписывали этот метод черкесам, которые использовали его в меркантильных целях. Этот народ был беден, но, несмотря на это, красивых черкешенок выдавали замуж за богатых иноземцев или продавали в качестве рабынь в гарем турецким султанам. Черкесские женщины прививали своих шестимесячных или годовалых детей от оспы, снижая риск возникновения заболевания. Вариоляция служила гарантией того, что лицо и кожа девочек не будут позже испорчены оспой.
Постепенно инокуляция стала распространяться за пределами Дании. Известный французский философ Вольтер был настолько впечатлен этим явлением, что ему удалось передать через переписку свой энтузиазм Екатерине II.
После того, как от оспы привилась сама императрица, ее сын Павел и граф Орлов, этот метод профилактики заболевания стал популярен и в России.
Считается, что метод вакцинации впервые предложил врач Эдвард Дженнер в 1796 году. Слово «вакцинация» происходит от названия вируса коровьей оспы Variolae vaccinae. Ученый успешно привил восьмилетнего Джеймса Фиппса (James Phipps) вирусом коровьей оспы, в результате чего мальчик получил иммунитет и против натуральной оспы.
 Картина художника Эрнеста Борда «Эдвард Дженнер прививает Джеймса Фиппса»
Картина художника Эрнеста Борда «Эдвард Дженнер прививает Джеймса Фиппса»
В истории науки существуют доказательства того, что Дженнер был далеко не первым, кто наблюдал невосприимчивость переболевших коровьей оспой доярок к натуральной оспе. Например, в 1774 году английский фермер Бенджамин Джести во время эпидемии привил своих сыновей и жену вирусом коровьей оспы. После того, как они переболели менее тяжелой формой заболевания, семья приобрела иммунитет и к натуральной оспе. Тем не менее широкое признание получил именно Эдвард Дженнер. Он не только решил проверить собственные давние наблюдения, но и ввел термины «вакцинация» и «вакцина», которые мы используем и по сей день. Экс-перименты в области прививок дали толчок развитию учения о вакцинах. Именно им мы обязаны исчезновению вируса натуральной оспы. Последняя смерть от этого заболевания была зафиксирована в 1978 году в Англии — фотограф заразилась натуральной оспой в лаборатории.
В настоящее время существует более 100 видов вакцин от десятков инфекций, которые по основным характеристикам делятся на 4 класса:
1. Инактивированные вакцины
Инактивированные вакцины содержат убитые бактерии, вирусы, либо их части. К таким вакцинам относятся прививки против гриппа, брюшного тифа, клещевого энцефалита, бешенства, гепатита А и другие.
2. Живые (аттенуированные) вакцины
В этих вакцинах присутствуют ослабленные возбудители, которые не способны вызвать заболевание. При их введении в организм человека запускается иммунный ответ с образованием антител и клеток-памяти. Благодаря аттенуированным вакцинам организм в большинстве случаев защищен от туберкулеза, ротавирусной инфекции, кори, краснухи, полиомиелита, ветряной оспы («ветрянки») и других заболеваний.
3. Анатоксины (токсоиды)
Этот тип вакцин содержит токсины бактерий, которые были обработаны специальным образом. При этом теряются их вредоносные свойства, но сами токсины не сильно изменяют свою структуру. На основе анатоксинов создают прививки от дифтерии, коклюша и столбняка.
4. Молекулярные вакцины
Молекулярные вакцины содержат белки или фрагменты белков микроорганизмов, характерных для определенного типа возбудителей. В наши дни такая вакцина существует против вирусного гепатита B. Необходимые компоненты для молекулярных вакцин получают с помощью методов генной инженерии. Эти вакцины создаются для предупреждения болезни: прививку делают здоровому человеку, чтобы заранее «вооружить» организм средствами борьбы с инфекцией.
Но существует исключение — вакцина, которая применяется после инфицирования. Луи Пастер и его ученик Эмиль Ру разработали средство против бешенства, которое вводят уже после укуса зараженным животным. Эффективность такой вакцинации можно объяснить длительным инкубационным периодом этого вируса. Он поражает центральную нервную систему — головной и спинной мозг. Чтобы проникнуть в эти органы, вирусу необходимо время. Так что иммунная система успевает выработать ответ и болезнь не развивается.
После того, как в организм попадают компоненты вакцин, запускается тот же механизм, который срабатывает при возникновении инфекции.
Организм вырабатывает антитела, но при этом не атакует предполагаемый патоген, поскольку вакцины заболевания вызвать не могут. Это, своего рода, «репетиция» действий иммунной системы в ответ на попадание опасного возбудителя заболевания. «Боевые учения», которые при возникновении реальной угрозы позволят организму адекватно на нее реагировать.
После прививки и синтеза необходимых антител, организм уже «выигрывает время»: его B-клетки «помнят», какие именно антитела нужно производить при встрече с определенным патогеном.
Как для поддержания эффективности войск нужны регулярные учения, так и прививки необходимо делать несколько раз для выработки антител, которые будут максимально быстро распознавать антиген. Каждое следующее появление антигена усиливает иммунитет к конкретному возбудителю инфекции, поэтому его удаление из организма происходит все быстрее и быстрее.
В итоге при иммунизации в теле человека остаются только те B-клетки, которые производят наиболее сильнодействующие антитела.
Что происходит в случае отсутствия антител к инфекционному агенту? Например, при заболевании полиомиелитом может развиться паралич. Корь в некоторых случаях вызывает энцефалит и слепоту. А клещевой энцефалит при отсутствии прививки может привести к летальному исходу. Прививка в большинстве случаев — это способ приобрести иммунитет к отдельному возбудителю без каких-либо затрат и потерь для организма.
В некоторых случаях после прививки могут наблюдаться побочные эффекты в виде недомоганий (боли в месте укола, слабость, головная боль, небольшое повышение температуры и другие), а иногда даже возможны серьезные приступы аллергических реакций. Побочные эффекты вакцин часто становятся поводом для возникновения множества вопросов и недоверия к прививкам. Многие люди отказываются делать их себе и своим детям, аргументируя это решение наличием у вакцин побочных эффектов. При этом большинство отказников не учитывают, что сами заболевания, от которых им предлагают вакцинироваться, в большинстве случаев намного опаснее сопутствующих эффектов прививок. Таким образом люди повышают уязвимость собственного иммунитета и риск заразиться серьезным заболеванием с намного более серьезными последствиями.
Лицензированные вакцины тщательным образом проверяются, а после выхода на рынок становятся постоянным объектом повторных проверок и отзывов.
Один из аргументов против вакцинации звучит следующим образом: «Я не прививался(-лась) и не заболел(-а), значит, можно обходиться без прививок». Действительно, у каждого из нас по теории вероятности есть шанс никогда не встретиться с возбудителем заболевания, или, встретившись, не заболеть. Это может быть связано со множеством факторов, в том числе — коллективным иммунитетом, сильным врожденным иммунитетом человека и другими. Но отказываться от прививок — в корне неверно.
И вот почему.
Во-первых, без поддержания на определенном уровне показателей иммунизации — коллективного иммунитета — могут вернуться редкие заболевания, которые прекратили свое распространение благодаря вакцинации большого количества людей.
Например, эпидемии коклюша и эпидемии полиомиелита могут возобновиться в случаях массовых отказов от прививок. В наши дни отсутствие заболевания у человека может быть связанно именно с коллективным иммунитетом. Прививка позволяет не только обезопасить свое здоровье, но и поддержать коллективную защиту от определенного вида инфекции.
Еще одна причина отказа от вакцинирования — использование тиомерсала или соединения ртути, которое необходимо для консервации вещества некоторых вакцин, выпускающихся в многодозовых флаконах.
В течение более 10 лет Всемирная организация здравоохранения (ВОЗ) тщательным образом изучала вопрос о безопасности использования этого вещества и неизменно приходила к однозначному выводу — количество содержащегося в вакцинах тиомерсала не представляет опасность для здоровья человека.
По данным ВОЗ, каждый год иммунизация позволяет предотвращать от двух до трех миллионов случаев смерти от дифтерии, столбняка, коклюша и кори. Помимо того, что прививки могут останавливать развитие и распространение инфекционных заболеваний, с помощью вакцинации удается препятствовать росту некоторых видов злокачественных опухолей. Так, например, известно, что некоторые виды онкологических заболеваний связаны с инфицированием отдельных тканей вирусами — рак шейки матки, вульвы, вагины, анального отверстия — вызываются вирусом папилломы человека (ВПЧ). Рак печени может спровоцировать вирус гепатита B. Если провести вакцинацию против этих возбудителей, то с очень высокой вероятностью можно избежать образования этих видов опухоли.
По данным сайта ВОЗ, вакцина против ВПЧ может предотвратить 70 % случаев развития рака шейки матки, 80 % случаев рака анального отверстия, 60 % случаев рака влагалища, 40 % случаев рака вульвы и, возможно, даже предупредить развитие некоторых видов рака ротовой полости.
В случае использования вакцины против вируса гепатита B вероятность заболеть раком печени составляет всего 5 %.
Существует еще один важный аргумент в пользу вакцинации. Дело в том, что привитому человеку совсем не понадобятся антибиотики для борьбы с бактериями-возбудителями, поскольку никакого лечения инфекционных заболеваний и не потребуется. Вакцинация косвенно предупреждает возникновение супербактерий — штаммов, устойчивых к антибиотикам, и способствует ограничению распространения устойчивости к антибиотикам, в том числе и к самым сильно действующими.
 Супербактерия, устойчивая к антибиотику
Супербактерия, устойчивая к антибиотику
Бактерия может стать устойчивой к действию антибиотика за сравнительно небольшой промежуток времени. Так, например, группа ученых из Гарварда под руководством профессора Роя Кишони показала, что кишечная палочка может стать устойчивой к 1000-кратной дозе антибиотика всего за 12 дней.
Устойчивость может развиваться не только к действию антибиотиков, но и к спирту — одному из главных антимикробных средств.
Австралийские ученые из Университета Мельбурна выяснили, что бактерии Enterococcus faecium из рода энтерококков часто являются причиной больничных инфекций. Этим бактериям не страшны не только многие антибиотики, но и дезинфицирующие средства на основе спиртов.
Спирт в составе гелей растворяет клеточную стенку — защитную оболочку бактерий. Профессор Тимоти Стиниа и его коллеги предполагают, что мутации в генах E. faecium, по всей видимости, наделили этих бактерии способностью создавать клеточные стенки, которые не растворяются под действием спирта.
