Видно ли на мрт арахноидит

Заболеваемость церебральным арахноидитом и арахноидит головного мозга растет в связи с увеличением числа пациентов с иммуно-дефицитными состояниями.
Церебральный арахноидит и арахноидит головного мозга характеризуется воспалительным процессом в мозговых оболочках и субарахноидальном пространстве. Сопровождается образованием фибринозного экссудата.
Причины развития арахноидита
- Послеоперационный и посттравматический.
- Инфекционный церебральный арахноидит и арахноидит головного мозга (бактериальный, вирусный, паразитарный).
- Интратекальное введение жирорастворимых контрастных средств (в настоящее время запрещено), анестетиков, антибиотиков и глюкокортикоидов.
- Кровоизлияния под оболочки спинного мозга.
Осложнения:
- сирингомиелия, арахноидальные кисты спинного мозга, оссифицирующий арахноидит.
Симптомы заболевания
- Хроническая боль в пояснице
- Парез вследствие фиксации и/или сдавления спинного мозга
- Слабость в нижних конечностях
- Нейрогенная дисфункция мочевого пузыря и кишечника.
Тактика лечения арахноидита
- Симптоматическое лечение
- Хирургическое разделение спаек.
Какой метод диагностики выбрать: МРТ, КТ-миелография
Покажет ли КТ арахноидит
КТ-миелография:
- Неравномерное накопление контраста вокруг утолщенных нервных корешков.
- Дефекты наполнения вследствие образования грануляционной ткани.
Что покажет МРТ при арахноидите
- Сагиттальная проекция (Т1- и Т2-взвешенные изображения, STIR).
- Горизонтальная проекция (Т2-взвешенное изображение).
- Сагиттальная и горизонтальная проекции (Т1-взвешенное изображение с подавлением сигнала от жировой ткани и контрастированием).
Результаты МРТ
Типы:
- Тип I: спайки приводят к формированию конгломератов вокруг нервных корешков.
- Тип II: «пустой дуральный мешок»: волокна конского хвоста формируют спайки с твердой мозговой оболочкой, что создает впечатление «пустого дурального мешка» на срезах в горизонтальной проекции.
- Тип III: на последней стадии воспалительного процесса в дуральном мешке визуализируется мягкотканное объемное образование.
Снимки МРТ позвоночника в Т1-взвешенном изображении:
- Сигнал от ЦСЖ усилен, поэтому наружный контур спинного мозга имеет нечеткие границы.
- Обычно выявляются равномерные линейные, реже узловатые, очаги накопления контраста в оболочках спинного мозга и волокнах конского хвоста.
- В случае заполнения дурального мешка воспаленными мягкими тканями наблюдается диффузное накопление контраста в субдуральном пространстве.
В течение нескольких месяцев после хирургического лечения грыжи диска LIV—LV больного беспокоят усиливающиеся боли в ногах, а также задержка мочи. При клиническом обследовании выявлены седловидная анестезия и наличие остаточной мочи. Повышен уровень маркеров воспале¬ния. МРТ поясничного отдела позвоночника (сагиттальная проекция, Т2-взвешенное изображение). Волокна конского хвоста неразличимы; в позвон¬ках LV-S1 определяется отек.
МРТ поясничного отдела позвоночника (сагиттальная проекция, Т1-взвешенное изображение с контрастированием). Утолщение волокон конского хвоста и накопление контраста в диске LIV—LV, ранний спондилодисцит LV-S1.
МРТ позвонка LIV (горизонтальная проекция, Т2-взвешенное изображение), волокна конского хвоста спаяны с твердой мозговой оболочкой, что создает впечатление «пустого дурального мешка» (тип II).
МРТ позвонка LIV, (горизонтальная проекция, Т2-взвешенное изображение). Нормальная структура волокон конского хвоста.
Т2-взвешенное изображение на снимках МРТ покажет:
- Утолщение нервных корешков с образованием спаек.
- Облитерация субарахноидального пространства грануляционной тканью.
- Образование спаек между мягкой и паутинной оболочками.
Заболевания, схожие с арахноидитом
Ниже приведены отличительные признаки схожих патологий:
Опухолевая инфильтрация
- При метастатическом поражении мозговых оболочек обычно наблюдается более интенсивное накопление контраста
- Очаги утолщения мозговых оболочек имеют чаще округлую, неправильную и асимметричную форму
- При МРТ не всегда возможно дифференцировать от арахноидита
- Анамнез имеет решающее значение для диагностики
Интрадуральные
- Анамнез
- Опухоль обычно лучше накапливает контраст
Саркоидоз мозговых оболочек
- Накапливающие контраст очаги поражения мозговых оболочек обычно сочетаются с накапливающими контраст очагами поражения в ткани спинного мозга
- Изменение костной структуры тел позвонков
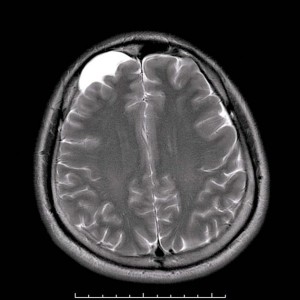
Что такое ликворокистозные арахноидальные изменения?
Довольно часто, пройдя МРТ головного мозга, вы получаете заключение врача: «МР картина ликворокистозных арахноидальных изменений». Многие спрашивают, что это такое и очень ли это страшно.
Ответим на эти вопросы.
Арахноидит — причины, признаки, симптомы
Сначала разберемся с таким понятием, как арахноидит. Считается, что различные перенесенные в детстве заболевания головного мозга (черепно-мозговые травмы, микрокровоизлияния, скрытые менингиты) могут вызывать хроническое воспаление мягкой и паутинной мозговых оболочек – так называемый арахноидит.
-

Арахноидит вы в зоне риска
- 01
Черепно-мозговые травмы
- 02
Микрокрово- излияния
- 03
Скрытые минингиты
…если вам поставили диагноз арахноидит, всегда нужно иметь в виду, что большого смысла он в себе не несет
Диагноз «арахноидит головного мозга» ставится врачами-невологами клинически, на основании жалоб на головные боли, утомляемость, приступы тошноты и рвоты, нарушения памяти и т.п. Но сложность в том, что все эти симптомы являются неспецифическими и могут иметь разные причины, и поэтому в современной медицине диагноз хронический арахноидит является очень спорным. Хотя бы потому, что мы не можем достоверно доказать, есть или нет хроническое воспаление мозговых оболочек. У нас просто нет никаких методов, которые могли бы достоверно выявить это воспаление. Поэтому, если вам поставили диагноз арахноидит, всегда нужно иметь в виду, что большого смысла он в себе не несет.
Почему точный диагноз трудно поставить?
- Симптомы не являются специфическими
- Трудно выявить хроническое воспаление
- Характер арахноидальной кисты трудно установить
На МРТ головного мозга арахноидит чаще всего не имеет достоверных признаков, но иногда может приводить к формированию кист, расположенных в субарахноидальном пространстве, то есть между мозгом и костью черепа. Это так называемые арахноидальные кисты. Арахноидальные кисты имеют четкие признаки на МРТ. Но, к сожалению, чаще всего мы не можем сказать, возникли эти кисты вследствие арахноидита, или они имеют врожденный характер. Поэтому в современной неврологии понятия «арахноидит» и «арахноидальная киста» различаются, и путать их не стоит.
МР картина арахноидальных изменений ликворокистозного характера — что это?
…ликворокистозные арахноидальные изменения — это чаще всего просто выдумка рентгенологов…
Чаще всего диагноз «арахноидальные изменения ликворокистозного характера» пишется тогда, когда на МРТ достоверно не видно никаких кист, а имеется просто неравномерное расширение субарахноидального пространства, то есть увеличение количества спинномозговой жидкости (ликвора) между мозгом и костью черепа. К арахноидальным кистам это расширение не имеет никакого отношения, поэтому ликворокистозные арахноидальные изменения — это чаще всего просто выдумка рентгенологов, не имеющая достоверной морфологической основы. В научной литературе этот термин отсутствует. На англоязычных сайтах, например на главном мировом сайте радиологов Radiopaedia, вы его также не встретите.
Что делать, если поставили диагноз «Картина умеренных арахноидальных изменений ликворокистозного характера»?
Прежде всего, советуем вам разобраться в вопросе, действительно ли у вас выявили на МРТ арахноидальные кисты, или никаких кист на самом деле нет. Путаница в таком вопросе недопустима, так как некоторые арахноидальные кисты требуют оперативного вмешательства нейрохирурга!
Поэтому лучше всего показать результаты МРТ другому специалисту-рентгенологу, который сможет правильно их расшифровать. Можно получить второе мнение по МРТ головного мозга в различных сервисах, например – в системе Национальная телерадиологическая сеть. Здесь вы получите подробную расшифровку МРТ головного мозга от врачей Института мозга человека РАН.
Если поставили диагноз, нужно:

Действовать быстро
Ретроцеребеллярная киста на МРТ, вызывающая сдавление мозжечка и окклюзию четвертого желудочка с развитием гидроцефалии: опасное состояние

Разобраться в вопросе
Как сказано выше путаница в таком вопросе недопустима, так как некоторые арахноидальные кисты требуют оперативного вмешательства нейрохирурга!

Получить второе мнение
Можно получить второе мнение по МРТ головного мозга в системе Национальная телерадиологическая сеть. Здесь вы получите подробную расшифровку МРТ головного мозга
Узнайте больше о Национальной Телерадиологической сети, из видео ниже
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Запишитесь на МРТ по телефону
(812) 493-39-22
или заполните форму

Расписание приема МРТ:
вторник и воскресенье :
ЦМРТ «Петроградский»
(812) 493-39-22
во вторник прием с 8-00 до 16-00
в воскресенье с 8-00 до 22-30 на ул. Рентгена,5
МРТ аппарат 1,5 Тл
среда и суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 16-00 на ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Четверг:
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ

МРТ поясничного отдела позвоночника. Аксиальная Т2-взвешенная МРТ. Адгезивный арахноидит (красные точки, ликвор показан желтой точкой).
Арахноидит – это обобщенный термин, под которым понимают воспаление оболочек и субарахноидальных пространств. Этиология арахноидита может быть инфекционная (бактериальная, вирусная, грибковая, паразитарная) и неинфекционная (асептическое возпаление после операции, кровоизлияния или субарахноидального введения препарата). Классические признаки арахноидита при МРТ позвоночника – утолщение и слипание корешков, блокада субарахноидальных пространств, «пустой» дуральный мешок хорошо видны при миелографии и КТ-миелографии. Методом выбора, безусловно, служит МРТ поясничного отдела позвоночника, так как она рутинно не требует интратекального введения контрастирующего вещества. Хотя, методика МРТ с интратекальным контрастированием предлагалась (Tali E.T.et al.,2002; Munoz A.et al., 2007), она не нашла многочисленных последователей. Главной проблемой при МРТ в СПб с нашей точки зрения состоит не только в диагностике арахноидита, но и попытке понимания его этиологии и дифференциальнной диагностике с лептоменингеальным метастазированием. Это эффективно осуществляется нами в закрытом и в открытом МРТ.
В ранние послеоперационные сроки при МРТ позвоночника типична «размытость» корешков конского хвоста. Ни в одном из наших наблюдений мы не видели высокого сигнала от ликвора на Т1-взвешенных МРТ. Этот МРТ признак характерен для инфекционных процессов и отражает повышение содержания белка в ликворе. В поздние сроки после операции при МРТ позвоночника наблюдается адгезия корешков конского хвоста по периферии дурального мешка, либо их слипание в единый ствол, что на Т2-взвешенных МРТ напоминает утолщение конечной нити. Контрастное усиление при МРТ с введением гадолиния отмечается у единичных пациентов, причем слабое и по типу подчеркивания границ корешков. Известно, что линейный тип контрастировали при МРТ, наряду с узловым, может быть при инфекционных процессах, однако контрастирование более выражено. Узловой и диффузный тип контрастировали при МРТ позвоночника, а также утолщение оболочек, встречаются при инфекционном арахноидите и карциноматозном менингите.
Таким образом, послеоперационный арахноидит имеет характерные черты при МРТ. Появление нетипичных признаков, таких как повышение сигнала от ликвора на Т1-взвешенных МРТ, утолщение и выраженное контрастирование оболочек должно вызывать настороженность в плане инфекционной этиологии процесса.

МРТ поясничного отдела позвоночника. Сагиттальная Т1-взвешенная томограмма. “Слипание” корешков конского хвоста.

МРТ поясничного отдела позвоночника. Аксиальная Т1-взвешенная томограмма. “Слипание” корешков конского хвоста.
Остались вопросы? Звоните +7 (812) 493-39-22 или оставьте свои данные и мы
Вам перезвоним!
Мозг человека покрыт тремя оболочками: твердой, арахноидальной и мягкой. Между паутинной и мягкой оболочками есть полость – субарахноидальное пространство. Там содержится ликвор в объеме 130 мл. Это пространство может расширяться под воздействием негативных факторов, например, перенесенной черепно-мозговой травмы. В этом свободной пространстве может образоваться киста – доброкачественное новообразование, содержащее жидкость внутри. Иначе говоря, это – «легкая» опухоль с водой внутри. В 4 раза чаще фиксируется у мужчин.
Из-за образования кисты в субарахноидальном пространстве структура паутинной оболочки изменяется, что формирует клиническую картину. Арахноидальные изменения ликворокистозного характера – это совокупный термин, обозначающий ряд органических повреждений паутинной оболочки и пространства под ней.
В медицине такой постановка такого диагноза сталкивается с несколькими проблемами:
- Симптомы, появляющиеся в результате патологии неспецифичны, то есть они характерны для многих других заболеваний.
- Сам по себе диагноз спорный: нет доказательств в пользу существования самого диагноза.
Принято считать, что воспаление паутинной оболочки развивается вследствие образования под ней арахноидальной кисты. Однако и здесь есть проблемы: магнитно-резонансная томография не показывает воспаление оболочки, а только само новообразование. А вызывает ли киста ликворная воспаление оболочки – вопрос так же спорный.
Кроме того, диагноз арахноидальных изменений ликворокистозного характера ставится после исследования мозга на МРТ, когда на снимках, кроме расширения субарахноидального пространства, ничего не обнаружено.
Причины
Ликворная киста представляет собой новообразование, сформированное тканями арахноидальной оболочки.
По происхождению арахноидальная киста бывает двух типов:
- Врожденная, истинная, первичная. Возникают в период внутриутробного формирования плода из-за механических травм, гипоксии мозга или нарушения оттока ликвора.
- Вторичные, приобретенные. Возникают после перенесенных инфекционных заболеваний (чаще после менингита), операции на головном мозге, при болезни Марфана или отсутствии мозолистого тела. Вторичная киста характеризуется тем, что ее стенки укрыты соединительной тканью.

Симптомы
Если киста не достигает патологических размеров и не затрудняет отток ликвора – симптомов не будет. Клиническая картина появляется в том случае, когда новообразование задерживает цереброспинальную жидкость в субарахноидальном пространстве, что приводит к повышению внутричерепного давления. Раздражая арахноидальную оболочку, киста также вызывает клиническую картину менингеального синдрома.
Общемозговые признаки арахноидальных изменений:
- Головная боль распирающего и ноющего характера. Усиливается утром. В ответ на это возникает рвота, приносящая облегчение больному.
- Головокружение и тошнота.
- Вегетативные нарушения: сильная потливость, дрожание рук, чередование диареи и запора, боли в сердце, утрудненное мочеиспускание, чувство недостатка воздуха, ощущение комка в горле, ноющие боли в животе.
- Нарушение общей чувствительности: в разных участках тела возникает онемение, озноб или чувство ползания мурашек.
- Диплопия – двоение в глазах. Иногда возникают эпизоды ухудшения зрения.
- Шаткость ходьбы, нарушение координации движений и их точность.
К симптомам раздражения и воспаления паутинной оболочки относится:
- Ригидность затылочных мышц. У больных сокращаются мышцы затылка, из-за чего у больного, лежащего на спине, голова запрокидывается назад. Привести голову в нормальное положение не получится: из-за сильного спазма туловище будет следовать за головой.
- Тризм. Что это такое – спазм жевательных мышц.
- Симптом Биккеля – руки постоянно согнуты в локтевых суставах.
- Симптом одеяла: пациент невольного удерживает одеяло, если попытаться его стянуть.
- Светобоязнь, раздражение на слабый запах или вкус.
- Гиперестезия – повышенная чувствительность к тактильному контакту. Прикосновение к коже больного вызывает у него неприятные ощущения, вплоть до боли.
При арахноидите могут возникать двигательные и чувствительные расстройства по типу моно- и гемипарезов. Это означает, что мышечная сила ослабляется в одной конечности или на одной стороне тела (левая рука и нога вместе). К нарушению чувствительности относятся галлюцинации. Их содержание и модальность определяется приближением воспалительного очага к определенному участку коры (затылочная – зрительные галлюцинации, височная – слуховые галлюцинации).
Если киста достигает больших размеров и начинает сдавливать кору, у больного возникают фокальные эпилептические припадки. При тяжелом течении малые припадки переходят в генерализованный эпилептический приступ, отягощающийся эпилептическим статусом.
Арахноидальная изменения ликворокистозного характерна могут имитировать межпозвоночную грыжу. В таком случае возникают боли по ходу позвоночника, которая отдает в ягодицы, бедра или руки. В этих же местах ослабляется чувствительность и возникают парестезии.
Диагностика
Для диагностики заболевания используются методы нейровизуализации:
- Магнитно-резонансная томография. Выявляет кисту, ее размеры и соотношение к соседним тканям.
- Рентгенография черепа в двух проекциях.
- Цистернография. После введения в организм контрастного вещества изучаются полости и цистерны субарахноидального пространства. Обычно сочетается с компьютерной томографией.
- Ультразвуковая допплерография сосудов головного мозга.
За диагностикой следует обращаться в том случае, если киста вызывает симптомы и понижает уровень жизни. При нормальных размерах и «приемлемых» арахноидальных изменениях болезнь в большинстве случаев протекает бессимптомно и не нуждается в лечении.
Не нашли подходящий ответ?
Найдите врача и задайте ему вопрос!
Узнать больше о неврологических заболеваниях на букву «О»:
Обморок (синкопе);
Окклюзионная гидроцефалия;
Окклюзия сонных артерий;
Оливопонтоцеребеллярные дегенерации;
Оптико-хиазмальный арахноидит;
Оптикомиелит;
Опухоли головного мозга;
Опухоли мозжечка;
Опухоли периферических нервов;
Опухоли спинного мозга;
Опухоли ствола мозга;
Опухоли ЦНС;
Опухоль конского хвоста;
Опухоль эпифиза;
Оромандибулярная дистония;
Остеохондроз позвоночника;
Отек головного мозга;
Отравление угарным газом;
Офтальмоплегическая мигрень.
Оптико-хиазмальный арахноидит — когда воспалена паутинная оболочка
Это нарушение относится к базальным менингоэнцефалитам средней черепной ямки. При оптико-хиазмальном арахноидите поражаются хиазма и зрительные нервы. Симптомами являются:
-
 Быстрая зрительная утомляемость;
Быстрая зрительная утомляемость; - Боль в глазницах;
- Общая слабость;
- Ухудшение зрения.
Для постановки диагноза требуется проведение офтальмоскопии, визометрии, периметрии, уранографии. Также необходимо провести исследование реакции зрачков на свет. При консервативном лечении показано назначение глюкокортикостероидов, антибактериальных препаратов, антигистаминных лекарств, витаминов группы В и С. Если медикаментозная терапия оказывается малоэффективной, возможно оперативное вмешательство.
Общие сведения о заболевании
Эта болезнь считается наиболее распространенной формой воспаления паутинной оболочки. При ней воспалительный процесс локализован в основании головного мозга. По статистике в 60-80% случаев причинами развития патологии является наличие хронических очагов инфекции в придаточных синусах носа. В 10-15% этиология остается неустановленной. Тогда ставится диагноз: идиопатический оптико-хиазмальный арахноидит. Сейчас идет исследование роли аутоиммунных механизмов на возникновение болезни. Базальный менингоэнцефалит распространен во всех географических зонах среди лиц как мужского, так и женского пола.
Причины возникновения
Основной процент развития данной болезни приходится на воспаление околоносовых пазух. Оттуда вирусы и бактерии попадают в черепную коробку через естественные отверстия. В некоторых случаях причинами развития патологии становится острый мастоидит, отит. К основным этиологическим факторам причисляют:
-
 Нейроинфекции. Паутинная оболочка воспаляется из-за внутричерепных осложнений, которые проявляются на фоне ангины, гриппа и туберкулёза. Характерная клиническая картина часто выявляется у больных нейросифилисом. Фиброзирующая форма характерна для длительной персистенции вируса гриппа в ликворе.
Нейроинфекции. Паутинная оболочка воспаляется из-за внутричерепных осложнений, которые проявляются на фоне ангины, гриппа и туберкулёза. Характерная клиническая картина часто выявляется у больных нейросифилисом. Фиброзирующая форма характерна для длительной персистенции вируса гриппа в ликворе. - Черепно-мозговая травма может спровоцировать образование фиброзных спаек в районе арахноидеи. Поскольку симптоматика может проявиться спустя значительное время связь между ЧМТ и базальным менингоэнцефалитом не всегда легко установить.
- Врожденные пороки строения зрительного канала и костных стенок орбиты увеличивают проницаемость инфекции во внутричерепную полость. Из-за этого не только появляется очаговая симптоматика, но и патология имеет рецидивирующее течение.
- Множественный склероз относится к аутоиммунным патологиям. При нем поражается миелиновая оболочка нервных волокон головного и спинного мозга. Нарушение особенно сильно заметны на участке перивентрикулярного пространства больших полушарий и зрительного перекреста.
Механизм развития
Патогенез связан с влиянием на оболочки мозга инфекционного агента, чаще им выступают вирусы. При этом первой поражается паутинная оболочка, а после нее – мягкая. Наиболее выражены изменения структуры нервных тканей в зрительных нервах и зоне хиазмы. Локальный воспалительный процесс приводит к увеличению проницаемости сосудов и их расширению. В мозговых оболочках начинается экссудация и формирование клеточных инфильтратов. Это приводит к гипоксии и появлению аллергических реакций.
В дальнейшем воспаление приводит к фибропластическим изменениям арахноидеи в районе оптического нерва и зрительного перекреста. Соединительная ткань разрастается, отчего образуются обширные синехии между паутинной и твердой оболочки. Также образуются кисты с серозным содержимым и фиброзные тяжи. Кистозные образования могут быть как крупными единичными, так и множественными небольшого размера. Если они окружают хиазму со всех сторон, это вызывает сдавление зрительных нервов. Компрессия – основная причина дегенеративно-дистрофических изменений и атрофии.
Классификация оптико-хиазмального арахноидита
Болезнь имеет острую и хроническую форму. Хронически протекает амавроз Лебера, то есть наследственная семейная атрофия зрительных нервов. У этой патологии отслеживается четкая генетическая предрасположенность. В клинической классификации имеется 3 типа оптико-хиазмального арахноидита в зависимости от доминирующих симптомов:
- При кистозных образованиях клиника сходна с симптомами опухоли оптико-хиазмальной области. Рост кист способствует усилению сдавливания мозговых структур. При небольших кистах болезнь протекает бессимптомно.
- Наиболее распространенным типом течения является синдром ретробульбарного нерва. Для него характерно ассиметричное или одностороннее снижение зрения. Происходит фасцикулярное уменьшение зрительных полей.
- Осложненный застой диска зрительного нерва встречается довольно редко. При этом виде болезни нет симптомов воспалительного процесса. Из-за повышения внутричерепного давления происходит нарастание отека. В процесс включается внутренняя оболочка глазного яблока.
Симптоматическая картина
 Заболевание отличается острым дебютом. У больных возникает сильная головная боль, и двухстороннее ухудшение зрения. Анальгетики не купируют цефалгию. При зрительных нагрузках (просмотре телепередач, чтение, работе за компьютером) появляется повышенная утомляемость. Развиваясь, патология приводит к сильной боли в окологлазничной области. Болевые ощущения иррадиируют в переносицу, лоб, виски и надбровные зоны. Могут локализоваться в орбите глаза. В сложных случаях дисфункция достигает наибольшей силы спустя несколько часов. При более легком течение процесс занимает 2-3 суток. Из зрительного поля начинают выпадать отдельные участки. Может пострадать цветовосприятие, особенно ощущение красного и зеленого цветов. Часто зрачки пациента становятся разного размера. Этот период сопровождается диспепсическими нарушениями: тошнотой, рвотой. Острая фаза может переходить в хроническую. Кроме того могут поражаться черепные нервы ответственные за обоняние. У больных отмечается литеральное опущение рта или глаза в связи с нарушением иннервации лицевого нерва.
Заболевание отличается острым дебютом. У больных возникает сильная головная боль, и двухстороннее ухудшение зрения. Анальгетики не купируют цефалгию. При зрительных нагрузках (просмотре телепередач, чтение, работе за компьютером) появляется повышенная утомляемость. Развиваясь, патология приводит к сильной боли в окологлазничной области. Болевые ощущения иррадиируют в переносицу, лоб, виски и надбровные зоны. Могут локализоваться в орбите глаза. В сложных случаях дисфункция достигает наибольшей силы спустя несколько часов. При более легком течение процесс занимает 2-3 суток. Из зрительного поля начинают выпадать отдельные участки. Может пострадать цветовосприятие, особенно ощущение красного и зеленого цветов. Часто зрачки пациента становятся разного размера. Этот период сопровождается диспепсическими нарушениями: тошнотой, рвотой. Острая фаза может переходить в хроническую. Кроме того могут поражаться черепные нервы ответственные за обоняние. У больных отмечается литеральное опущение рта или глаза в связи с нарушением иннервации лицевого нерва.
Если поражение распространяется на гипоталамическую область, у пациентов отмечаются:
- Вегетососудистые кризы;
- Судорожные сокращения мышц;
- Нарушение терморегуляции;
- Жажда;
- Повышенная потливость;
- Субфебрилитет;
- Нарушения сна.
При хронической форме клинические признаки развиваются постепенно. После проведения диагностической цистернографии зрение у ряда больных восстанавливается на небольшой промежуток времени.
Возможные риски
Самое часто встречающееся осложнение — атрофия зрительного нерва. Возможна дислокация структур головного мозга. При разрастании кистозных тканей, появляется очаговая симптоматика и компрессия тканей. Если процесс переходит на другие оболочки мозга, отмечается менингит и менингоэнцефалит. Течение может осложняться внутричерепными абсцессами. Если произошло вторичное поражение желудочков, появляется вентрикулит. Такие больные попадают в группу риска острого нарушения мозгового кровообращения.
Диагностические методы
На ранних стадиях обнаружить болезнь сложно. Поскольку наиболее часто ее вызывает поражение околоносовых синусов, показана рентгенография или МРТ пазух. В процессе обследования выявляется небольшая пристеночная отечность слизистой клиновидного синуса. Также может обнаружиться поражение задних ячеек решетчатого лабиринта. Аппаратная диагностика включает:
-
 Визометрию;
Визометрию; - Периметрию;
- Исследование зрачковой реакции;
- Офтальмоскопию;
- Краниографию;
- Пневмоцистернографию.
При односторонней форме спустя 2 недели обследование дублируется, чтобы исключить отсроченное поражение второго глаза. Патология может сопровождаться мигрирующими дефектами. Отдельные изменения определяются в иных участках.
Терапия
При острой форме показано консервативное лечение. Терапия занимает 3-6 месяцев. После окончания острой фазы, назначаются физиотерапевтические процедуры, например электрофорез с витамином РР или препаратами кальция. Хорошо себя зарекомендовала иглорефлексотерапия. Для достижения эффекта требуется не менее 10 сеансов. В качестве медикаментозного лечения назначают:
- Гормональные глюкокортикостероиды;
- Антибактериальные средства;
- Антигистаминные препараты;
- Поливитаминные комплексы;
- Гипотензивное лечение;
- Дезинтоксикационная терапия.
Если отсутствует эффект от медикаментозного лечения, может быть проведена люмбальная пункция с введением кислорода в оптико-хиазмальную цистерну. Она позволяет разрушить соединительнотканные сращения. Операция при отеке ДЗН, плеоцитозе и менингите противопоказана. Необходима консультация нейрохирурга.
Прогноз
Врачебный прогноз зависит от характера течения и степени тяжести. Если течение легкое, зрительные нарушения выражены слабо, доктора дает благоприятный прогноз. Более тяжелые формы оптико-хиазмального арахноидита могут приводить к стойкой слепоте.
Меры профилактики
Специфической профилактики заболевания не существует. К неспецифическим методам можно отнести своевременную диагностику и лечение воспалений околоносовых синусов и инфекций головного мозга. После получения черепно-мозговой травмы необходимо регулярно проходить диспансеризацию у невролога. Это позволяет вовремя заметить возникновение симптоматики даже в отдаленном после травмы периоде.
Автор: Мотов Михаил Михайлович
Терапевт, блоггер
