Возбудитель чумы патогенез иммунитет

Ìèêðîáèîëîãèÿ ÷óìû
×óìà (pestis) îñòðîå èíôåêöèîííîå çàáîëåâàíèå, ïðîòåêàþùåå ïî òèïó ãåìîððàãè÷åñêîé ñåïòèöåìèè.  ïðîøëîì ÷óìà áûëà ãðîçíûì áè÷îì äëÿ ÷åëîâå÷åñòâà. Èçâåñòíû òðè ïàíäåìèè ÷óìû, êîòîðûå óíåñëè ìèëëèîíû ÷åëîâå÷åñêèõ æèçíåé.
Ïåðâàÿ ïàíäåìèÿ áûëà â VI â. í. ý. Îò íåå ïîãèáëî ñ 531 ïî 580 ã. îêîëî 100 ìëí ÷åëîâåê ïîëîâèíà íàñåëåíèÿ Âîñòî÷íîé Ðèìñêîé èìïåðèè («þñòèíèàíîâà» ÷óìà). Âòîðàÿ ïàíäåìèÿ ðàçðàçèëàñü â XIV âåêå. Îíà íà÷àëàñü â Êèòàå è ïîðàçèëà ìíîãèå ñòðàíû Àçèè è Åâðîïû.  Àçèè îò íåå ïîãèáëî 40 ìëí ÷åëîâåê, à â Åâðîïå èç 100 ìëí ÷åëîâåê ïîãèáëî 25 ìëí. Âîò êàê îïèñûâàåò ýòó ïàíäåìèþ Í. Ì. Êàðàìçèí â «Èñòîðèè ãîñóäàðñòâà Ðîññèéñêîãî»: «Áîëåçíü îáíàðóæèâàëàñü æåëåçàìè â ìÿãêèõ âïàäèíàõ òåëà, ÷åëîâåê õàðêàë êðîâüþ è íà âòîðîé èëè òðåòèé äåíü óìèðàë. Íåëüçÿ, ãîâîðÿò ëåòîïèñöû, âîîáðàçèòü çðåëèùà áîëåå óæàñíîãî Îò Ïåêèíà äî áåðåãîâ Åâôðàòà è Ëàäîãè íåäðà çåìëè íàïîëíèëèñü ìèëëèîíàìè òðóïîâ, è ãîñóäàðñòâà îïóñòåëè  Ãëóõîâå è Áåëîçåðñêå íå îñòàëîñü íè îäíîãî æèòåëÿ Ñèÿ æåñòîêàÿ ÿçâà íåñêîëüêî ðàç ïðèõîäèëà è âîçâðàùàëàñü.  Ñìîëåíñêå îíà ñâèðåïñòâîâàëà 3 ðàçà, íàêîíåö, â 1387 ã. îñòàëîñü â íåì òîëüêî 5 ÷åëîâåê, êîòîðûå, ïî ñëîâàì ëåòîïèñè, âûøëè è çàòâîðèëè ãîðîä, íàïîëíåííûé òðóïàìè». Òðåòüÿ ïàíäåìèÿ ÷óìû íà÷àëàñü â 1894 ã. è çàêîí÷èëàñü â 1938 ã., óíåñÿ 13 15 ìëí ÷åëîâå÷åñêèõ æèçíåé.
Âîçáóäèòåëü ÷óìû áûë îòêðûò â 1894 ã. ôðàíöóçñêèì ó÷åíûì À. Èåðñåíîì, â ÷åñòü êîòîðîãî è ïîëó÷èë íàçâàíèå Yersinia pestis. Ðîä Yersinià îòíîñèòñÿ ê ñåìåéñòâó Enterobacteriaceae è âêëþ÷àåò 11 âèäîâ, èç íèõ ïàòîãåííûìè äëÿ ÷åëîâåêà ÿâëÿþòñÿ òðè: Y. pestis, Y. pseudotuberculosis è Y. enterocolitica; ïàòîãåííîñòü îñòàëüíûõ ïîêà åùå íå ÿñíà.
Y. pestis èìååò äëèíó 1 2 ìêì è òîëùèíó 0,3 0,7 ìêì.  ìàçêàõ èç îðãàíèçìà áîëüíîãî è èç òðóïîâ ïîãèáøèõ îò ÷óìû ëþäåé è ãðûçóíîâ âûãëÿäèò êàê êîðîòêàÿ îâîèäíàÿ (ÿéöåâèäíàÿ) ïàëî÷êà ñ áèïîëÿðíîé îêðàñêîé.  ìàçêàõ èç áóëüîííîé êóëüòóðû ïàëî÷êà ðàñïîëàãàåòñÿ öåïî÷êîé, â ìàçêàõ èç àãàðîâûõ êóëüòóð áåñïîðÿäî÷íî (ñì. öâ. âêë., ðèñ. 95). Áèïîëÿðíàÿ îêðàñêà â òîì è äðóãîì ñëó÷àå ñîõðàíÿåòñÿ, íî â ìàçêàõ èç àãàðîâûõ êóëüòóð íåñêîëüêî ñëàáåå. Âîçáóäèòåëü ÷óìû ïî Ãðàìó îêðàøèâàåòñÿ îòðèöàòåëüíî, ëó÷øå êðàñèòñÿ ùåëî÷íûìè è êàðáîëîâûìè êðàñèòåëÿìè (ñèíüêîé Ëåôôëåðà), ñïîð íå îáðàçóåò, æãóòèêîâ íå èìååò. Ñîäåðæàíèå à + Ö â ÄÍÊ 45,8 46,0 ìîë % (äëÿ âñåãî ðîäà). Ïðè òåìïåðàòóðå 37 °C îáðàçóåò íåæíóþ êàïñóëó áåëêîâîé ïðèðîäû, êîòîðàÿ âûÿâëÿåòñÿ íà âëàæíûõ è ñëåãêà êèñëûõ ïèòàòåëüíûõ ñðåäàõ. Y. pestis àýðîá, äàåò õîðîøèé ðîñò íà îáû÷íûõ ïèòàòåëüíûõ ñðåäàõ. Îïòèìàëüíàÿ äëÿ ðîñòà òåìïåðàòóðà 27 28 °C (äèàïàçîí îò 0 äî 45 °C), ðÍ = 6,9 7,1. Ïàëî÷êà ÷óìû äàåò õàðàêòåðíûé ðîñò íà æèäêèõ è ïëîòíûõ ïèòàòåëüíûõ ñðåäàõ: íà áóëüîíå îí ïðîÿâëÿåòñÿ îáðàçîâàíèåì ðûõëîé ïëåíêè, îò êîòîðîé ñïóñêàþòñÿ íèòè â âèäå ñîñóëåê, íàïîìèíàþùèõ ñòàëàêòèòû, íà äíå ðûõëûé îñàäîê, áóëüîí îñòàåòñÿ ïðîçðà÷íûì. Ðàçâèòèå êîëîíèé íà ïëîòíûõ ñðåäàõ ïðîõîäèò ÷åðåç òðè ñòàäèè: ÷åðåç 10 12 ÷ ïîä ìèêðîñêîïîì ðîñò â âèäå áåñöâåòíûõ ïëàñòèíîê (ñòàäèÿ «áèòîãî ñòåêëà»); ÷åðåç 18 24 ÷ ñòàäèÿ «êðóæåâíûõ ïëàòî÷êîâ», ïðè ìèêðîñêîïèðîâàíèè çàìåòíà ñâåòëàÿ êðóæåâíàÿ çîíà, ðàñïîëîæåííàÿ âîêðóã âûñòóïàþùåé öåíòðàëüíîé ÷àñòè, æåëòîâàòîé èëè ñëåãêà áóðîâàòîé îêðàñêè. ×åðåç 40 48 ÷ íàñòóïàåò ñòàäèÿ «âçðîñëîé êîëîíèè» áóðîâàòî-î÷åð÷åííûé öåíòð ñ âûðàæåííîé ïåðèôåðè÷åñêîé çîíîé (ñì. öâ. âêë., ðèñ. 95.3). Y. pseudotuberculosis è Y. enterocolitica ñòàäèè «áèòîãî ñòåêëà» íå èìåþò. Íà ñðåäàõ ñ êðîâüþ êîëîíèè Y. pestis çåðíèñòûå ñî ñëàáî âûðàæåííîé ïåðèôåðè÷åñêîé çîíîé. Ñ öåëüþ áûñòðåéøåãî ïîëó÷åíèÿ õàðàêòåðíîãî äëÿ Y. pestis ðîñòà íà ñðåäàõ ê íèì ðåêîìåíäóåòñÿ äîáàâëÿòü ñòèìóëÿòîðû ðîñòà: ñóëüôèò íàòðèÿ, êðîâü (èëè åå ïðåïàðàòû) èëè ëèçàò êóëüòóðû ñàðöèíû. Ïàëî÷êå ÷óìû ñâîéñòâåí âûðàæåííûé ïîëèìîðôèçì, îñîáåííî íà ñðåäàõ ñ ïîâûøåííîé êîíöåíòðàöèåé NaCl, â ñòàðûõ êóëüòóðàõ, â îðãàíàõ ðàçëîæèâøèõñÿ ÷óìíûõ òðóïîâ (ñì. öâ. âêë., ðèñ. 95.2). ×óìíàÿ ïàëî÷êà íå èìååò îêñèäàçû, íå îáðàçóåò èíäîëà è H2S, îáëàäàåò êàòàëàçíîé àêòèâíîñòüþ è ôåðìåíòèðóåò ãëþêîçó, ìàëüòîçó, ãàëàêòîçó, ìàííèò ñ îáðàçîâàíèåì êèñëîòû áåç ãàçà.
Ðåçèñòåíòíîñòü.  ìîêðîòå ïàëî÷êà ÷óìû ìîæåò ñîõðàíÿòüñÿ äî 10 äíåé; íà áåëüå è îäåæäå, èñïà÷êàííûõ âûäåëåíèÿìè áîëüíîãî, ñîõðàíÿåòñÿ íåäåëÿìè (áåëîê è ñëèçü îõðàíÿþò åå îò ãóáèòåëüíîãî äåéñòâèÿ âûñûõàíèÿ).  òðóïàõ ëþäåé è æèâîòíûõ, ïîãèáøèõ îò ÷óìû, âûæèâàåò ñ íà÷àëà îñåíè äî çèìû; íèçêàÿ òåìïåðàòóðà, çàìîðàæèâàíèå è îòòàèâàíèå íå óáèâàþò åå. Ñîëíöå, âûñûõàíèå, âûñîêàÿ òåìïåðàòóðà ãóáèòåëüíû äëÿ Y. pestis. Íàãðåâàíèå äî 60 °C óáèâàåò ÷åðåç 1 ÷, ïðè òåìïåðàòóðå 100 °C ïîãèáàåò ÷åðåç íåñêîëüêî ìèíóò; 70° ñïèðò, 5 % ðàñòâîð ôåíîëà, 5 % ðàñòâîð ëèçîëà è íåêîòîðûå äðóãèå õèìè÷åñêèå äåçèíôåêòàíòû óáèâàþò çà 5 10 20 ìèí.
Àíòèãåííûé ñîñòàâ. Ó Y. pestis, Y. pseudotuberculosis è Y. enterocolitica îáíàðóæåíî äî 18 ñõîäíûõ ñîìàòè÷åñêèõ àíòèãåíîâ. Äëÿ Y. pestis õàðàêòåðíî íàëè÷èå êàïñóëüíîãî àíòèãåíà (ôðàêöèÿ I), àíòèãåíîâ T, V W, áåëêîâ ïëàçìîêîàãóëàçû, ôèáðèíîëèçèíà, áåëêîâ íàðóæíîé ìåìáðàíû è pH6-àíòèãåíà. Îäíàêî â îòëè÷èå îò Y. pseudotuberculosis è Y. enterocolitica, Y. pestis â àíòèãåííîì îòíîøåíèè áîëåå îäíîðîäíà;
ñåðîëîãè÷åñêîé êëàññèôèêàöèè ýòîãî âèäà íåò.
Ôàêòîðû ïàòîãåííîñòè. Y. pestis ÿâëÿåòñÿ ñàìîé ïàòîãåííîé è àãðåññèâíîé ñðåäè áàêòåðèé, ïîýòîìó è âûçûâàåò íàèáîëåå òÿæåëîå çàáîëåâàíèå. Ó âñåõ ÷óâñòâèòåëüíûõ ê íåìó æèâîòíûõ è ó ÷åëîâåêà âîçáóäèòåëü ÷óìû ïîäàâëÿåò çàùèòíóþ ôóíêöèþ ôàãîöèòàðíîé ñèñòåìû. Îí ïðîíèêàåò â ôàãîöèòû, ïîäàâëÿåò â íèõ «îêèñëèòåëüíûé âçðûâ» è áåñïðåïÿòñòâåííî ðàçìíîæàåòñÿ. Íåñïîñîáíîñòü ôàãîöèòîâ îñóùåñòâèòü ñâîþ êèëëåðíóþ ôóíêöèþ â îòíîøåíèè Y. pestis îñíîâíàÿ ïðè÷èíà âîñïðèèì÷èâîñòè ê ÷óìå. Âûñîêàÿ èíâàçèâíîñòü, àãðåññèâíîñòü, òîêñèãåííîñòü, òîêñè÷íîñòü, àëëåðãåííîñòü è ñïîñîáíîñòü ïîäàâëÿòü ôàãîöèòîç îáóñëîâëåíû íàëè÷èåì ó Y. pestis öåëîãî àðñåíàëà ôàêòîðîâ ïàòîãåííîñòè, êîòîðûå ïåðå÷èñëåíû íèæå.
1. Ñïîñîáíîñòü êëåòîê ñîðáèðîâàòü ýêçîãåííûå êðàñèòåëè è ãåìèí. Îíà ñâÿçàíà ñ ôóíêöèåé ñèñòåìû òðàíñïîðòà æåëåçà è îáåñïå÷èâàåò Y. pestis âîçìîæíîñòü ðàçìíîæàòüñÿ â òêàíÿõ îðãàíèçìà.
2. Çàâèñèìîñòü ðîñòà ïðè òåìïåðàòóðå 37 °C îò íàëè÷èÿ â ñðåäå èîíîâ Ca2+.
3. Ñèíòåç V W-àíòèãåíîâ. Àíòèãåí W ðàñïîëîæåí â íàðóæíîé ìåìáðàíå, à V â öèòîïëàçìå. Ýòè àíòèãåíû îáåñïå÷èâàþò ðàçìíîæåíèå Y. pestis âíóòðè ìàêðîôàãîâ. 4. Ñèíòåç «ìûøèíîãî» òîêñèíà. Òîêñèí áëîêèðóåò ïðîöåññ ïåðåíîñà ýëåêòðîíîâ â ìèòîõîíäðèÿõ ñåðäöà è ïå÷åíè ÷óâñòâèòåëüíûõ æèâîòíûõ, ïîðàæàåò òðîìáîöèòû è ñîñóäû (òðîìáîöèòîïåíèÿ) è íàðóøàåò èõ ôóíêöèè.
5. Ñèíòåç êàïñóëû (ôðàêöèè I FraI). Êàïñóëà óãíåòàåò àêòèâíîñòü ìàêðîôàãîâ.
6. Ñèíòåç ïåñòèöèíà âèäîâîé ïðèçíàê Y. pestis.
7. Ñèíòåç ôèáðèíîëèçèíà.
8. Ñèíòåç ïëàçìîêîàãóëàçû. Îáà ýòè áåëêà ëîêàëèçîâàíû â íàðóæíîé ìåìáðàíå è îáåñïå÷èâàþò âûñîêèå èíâàçèâíûå ñâîéñòâà Y. pestis.
9. Ñèíòåç ýíäîãåííûõ ïóðèíîâ.
10. Ñèíòåç òåðìîèíäóöèáåëüíûõ áåëêîâ íàðóæíîé ìåìáðàíû Yop-áåëêîâ (àíãë. Yersinia outer proteins). Áåëêè YopA, YopD, YopE, YopH, YopK, YopM, YopN ïîäàâëÿþò àêòèâíîñòü ôàãîöèòîâ.
11. Ñèíòåç íåéðàìèíèäàçû. Îíà ñïîñîáñòâóåò àäãåçèè (âûñâîáîæäàåò ðåöåïòîðû äëÿ Y. pestis).
12. Ñèíòåç àäåíèëàòöèêëàçû. Ïðåäïîëàãàåòñÿ, ÷òî îíà ïîäàâëÿåò «îêèñëèòåëüíûé âçðûâ», ò. å. áëîêèðóåò êèëëåðíîå äåéñòâèå ìàêðîôàãîâ.
13. Ñèíòåç ïèëåé àäãåçèè. Îíè óãíåòàþò ôàãîöèòîç è îáåñïå÷èâàþò âíåäðåíèå Y. pestis, êàê âíóòðèêëåòî÷íîãî ïàðàçèòà, â ìàêðîôàãè.
14. Ñèíòåç àìèíîïåïòèäàç øèðîêîãî ñïåêòðà äåéñòâèÿ.
15. Ýíäîòîêñèí (ËÏÑ) è äðóãèå êîìïîíåíòû êëåòî÷íîé ñòåíêè, îáëàäàþùèå òîêñè÷åñêèì è àëëåðãåííûì äåéñòâèåì.
16. pH6-àíòèãåí. Îí ñèíòåçèðóåòñÿ ïðè òåìïåðàòóðå 37 °C è íèçêîé ðÍ, ïîäàâëÿåò ôàãîöèòîç è îáëàäàåò öèòîòîêñè÷åñêèì äåéñòâèåì íà ìàêðîôàãè.
Çíà÷èòåëüíàÿ ÷àñòü ôàêòîðîâ ïàòîãåííîñòè Y. pestis êîíòðîëèðóåòñÿ ãåíàìè, íîñèòåëÿìè êîòîðûõ ÿâëÿþòñÿ ñëåäóþùèå 3 êëàññà ïëàçìèä, îáíàðóæèâàåìûõ îáû÷íî âìåñòå ó âñåõ ïàòîãåííûõ øòàììîâ:
1) ðYP (9,5 ò. ï. í.) ïëàçìèäà ïàòîãåííîñòè. Íåñåò 3 ãåíà:
pst êîäèðóåò ñèíòåç ïåñòèöèíà;
pim îïðåäåëÿåò èììóíèòåò ê ïåñòèöèíó;
pla îïðåäåëÿåò ôèáðèíîëèòè÷åñêóþ (àêòèâàòîð ïëàçìèíîãåíà) è ïëàçìîêîàãóëàçíóþ àêòèâíîñòü.
2) ðYÒ (65 ÌÄ) ïëàçìèäà òîêñèãåííîñòè. Íåñåò ãåíû, îïðåäåëÿþùèå ñèíòåç «ìûøèíîãî» òîêñèíà (ñëîæíûé áåëîê, ñîñòîÿùèé èç äâóõ ôðàãìåíòîâ À è Â, ñ ì. ì. 240 è 120 êÄ ñîîòâåòñòâåííî), è ãåíû, êîíòðîëèðóþùèå áåëêîâûé è ëèïîïðîòåèíîâûé êîìïîíåíòû êàïñóëû. Òðåòèé åå êîìïîíåíò êîíòðîëèðóåò ãåíû õðîìîñîìû. Ðàíåå ïëàçìèäà èìåëà íàçâàíèå pFra.
3) pYV (110 ò. ï. í.) ïëàçìèäà âèðóëåíòíîñòè. Îíà îïðåäåëÿåò çàâèñèìîñòü ðîñòà Y. pestis ïðè 37 °C îò ïðèñóòñòâèÿ â ñðåäå èîíîâ Ca2+, ïîýòîìó èìååò äðóãîå íàçâàíèå Lcr-ïëàçìèäà (àíãë. low calcium response). Ãåíû ýòîé, îñîáåííî âàæíîé, ïëàçìèäû êîäèðóþò òàêæå ñèíòåç àíòèãåíîâ V è W è òåðìîèíäóöèðóåìûõ áåëêîâ Yop. Èõ ñèíòåç îñóùåñòâëÿåòñÿ ïîä ñëîæíûì ãåíåòè÷åñêèì êîíòðîëåì ïðè òåìïåðàòóðå 37 °C è â îòñóòñòâèå â ñðåäå Ca2+. Âñå òèïû Yop-áåëêîâ, êðîìå YopM è YopN, ãèäðîëèçóþòñÿ çà ñ÷åò àêòèâíîñòè àêòèâàòîðà ïëàçìèíîãåíà (ãåí pla ïëàçìèäû pYP). Áåëêè Yop âî ìíîãîì îïðåäåëÿþò âèðóëåíòíîñòü Y. pestis. YopE-áåëîê îáëàäàåò àíòèôàãîöèòàðíûì è öèòîòîêñè÷åñêèì äåéñòâèåì. YopD îáåñïå÷èâàåò ïðîíèêíîâåíèå YopE â êëåòêó-ìèøåíü; YopH îáëàäàåò àíòèôàãîöèòàðíîé è ïðîòåèí-òèðîçèí-ôîñôàòàçíîé àêòèâíîñòüþ; áåëîê YopN ñâîéñòâàìè êàëüöèåâîãî ñåíñîðà; YopM ñâÿçûâàåòñÿ ñ ?-òðîìáèíîì êðîâè ÷åëîâåêà.
Ýïèäåìèîëîãèÿ. Êðóã òåïëîêðîâíûõ íîñèòåëåé ÷óìíîãî ìèêðîáà ÷ðåçâû÷àéíî îáøèðåí è âêëþ÷àåò áîëåå 200 âèäîâ 8 îòðÿäîâ ìëåêîïèòàþùèõ. Îñíîâíûì æå èñòî÷íèêîì ÷óìû â ïðèðîäå ÿâëÿþòñÿ ãðûçóíû è çàéöåîáðàçíûå. Åñòåñòâåííàÿ çàðàæåííîñòü óñòàíîâëåíà ó áîëåå ÷åì 180 èõ âèäîâ, ñâûøå 40 èç íèõ âõîäÿò â ñîñòàâ ôàóíû Ðîññèè è ñîïðåäåëüíûõ òåððèòîðèé (â ïðåäåëàõ áûâøåãî ÑÑÑÐ). Èç 60 âèäîâ áëîõ, äëÿ êîòîðûõ â ýêñïåðèìåíòàëüíûõ óñëîâèÿõ óñòàíîâëåíà âîçìîæíîñòü ïåðåíîñà âîçáóäèòåëÿ ÷óìû, íà ýòîé òåððèòîðèè îáèòàþò 36.
×óìíîé ìèêðîá ðàçìíîæàåòñÿ â ïðîñâåòå ïèùåâàðèòåëüíîé òðóáêè áëîõ.  åå ïåðåäíåì îòäåëå îáðàçóåòñÿ ïðîáêà («÷óìíîé áëîê»), ñîäåðæàùàÿ áîëüøîå êîëè÷åñòâî ìèêðîáîâ. Ïðè óêóñå ìëåêîïèòàþùèõ c îáðàòíûì òîêîì êðîâè â ðàíêó ñ ïðîáêè ñìûâàåòñÿ ÷àñòü ìèêðîáîâ, ÷òî è âåäåò ê çàðàæåíèþ. Êðîìå òîãî, âûäåëÿåìûå áëîõîé ïðè ïèòàíèè ýêñêðåìåíòû ïðè ïîïàäàíèè â ðàíêó òàêæå ìîãóò âûçûâàòü çàðàæåíèå.
Îñíîâíûå (ãëàâíûå) íîñèòåëè Y. pestis íà òåððèòîðèè Ðîññèè è Ñðåäíåé Àçèè ñóñëèêè, ïåñ÷àíêè è ñóðêè, â íåêîòîðûõ î÷àãàõ òàêæå ïèùóõè è ïîëåâêè. Ñ íèìè ñâÿçàíî ñóùåñòâîâàíèå ñëåäóþùèõ î÷àãîâ ÷óìû:
1) 5 î÷àãîâ, â êîòîðûõ îñíîâíûì íîñèòåëåì ÷óìíîãî ìèêðîáà âûñòóïàåò ìàëûé ñóñëèê (Ñåâåðî-Çàïàäíûé Ïðèêàñïèé; Òåðñêî-Ñóíæåíñêîå ìåæäóðå÷üå; Ïðèýëüáðóññêèé î÷àã; Âîëãî-Óðàëüñêèé è Çàóðàëüñêèé ïîëóïóñòûííûå î÷àãè).
2) 5 î÷àãîâ, â êîòîðûõ íîñèòåëè ñóñëèêè è ñóðêè (íà Àëòàå ïèùóõè): Çàáàéêàëüñêèé, Ãîðíî-Àëòàéñêèé, Òóâèíñêèé è âûñîêîãîðíûå Òÿíü-Øàíñêèé è ÏàìèðîÀëàéñêèé î÷àãè.
3) Âîëãî-Óðàëüñêèé, Çàêàâêàçñêèé è Ñðåäíåàçèàòñêèé ïóñòûííûå î÷àãè, ãäå îñíîâíûå íîñèòåëè ïåñ÷àíêè.
4) Âûñîêîãîðíûå Çàêàâêàçñêèé è Ãèññàðñêèé î÷àãè ñ îñíîâíûìè íîñèòåëÿìè ïîëåâêàìè.
Ðàçíûå êëàññèôèêàöèè Y. pestis îñíîâûâàþòñÿ íà ðàçíûõ ãðóïïàõ ïðèçíàêîâ áèîõèìè÷åñêèõ îñîáåííîñòÿõ (ãëèöåðèí-ïîçèòèâíûå è ãëèöåðèí-íåãàòèâíûå âàðèàíòû), îáëàñòè ðàñïðîñòðàíåíèÿ (îêåàíè÷åñêèå è êîíòèíåíòàëüíûå âàðèàíòû), âèäàõ îñíîâíûõ íîñèòåëåé (êðûñèíûé è ñóñëèêîâûé âàðèàíòû). Ïî îäíîé èç íàèáîëåå ðàñïðîñòðàíåííûõ êëàññèôèêàöèé, ïðåäëîæåííîé â 1951 ã. ôðàíöóçñêèì èññëåäîâàòåëåì ÷óìû Ð. Äåâèíüÿ (R. Devignat), â çàâèñèìîñòè îò ãåîãðàôè÷åñêîãî ðàñïðîñòðàíåíèÿ âîçáóäèòåëÿ è åãî áèîõèìè÷åñêèõ ñâîéñòâ ðàçëè÷àþò òðè âíóòðèâèäîâûå ôîðìû (áèîâàðà) Y. pestis (òàáë. 28).
Ïî êëàññèôèêàöèè îòå÷åñòâåííûõ ó÷åíûõ (Ñàðàòîâ, 1985), âèä Y. pestis ðàçäåëåí íà 5 ïîäâèäîâ: Y. pestis subsp. pestis (îñíîâíîé ïîäâèä; îí âêëþ÷àåò âñå òðè áèîâàðà êëàññèôèêàöèè Ð. Äåâèíüÿ), Y. pestis subsp. altaica (àëòàéñêèé ïîäâèä), Y. pestis subsp. caucasica (êàâêàçñêèé ïîäâèä), Y. pestis subsp. hissarica (ãèññàðñêèé ïîäâèä) è Y. pestis subsp. ulegåica (óëýãåéñêèé ïîäâèä).
Çàðàæåíèå ÷åëîâåêà ïðîèñõîäèò ÷åðåç óêóñ áëîõ, ïðè ïðÿìîì êîíòàêòå ñ çàðàçíûì ìàòåðèàëîì, âîçäóøíî-êàïåëüíûì, ðåäêî àëèìåíòàðíûì ïóòåì (íàïðèìåð, ïðè óïîòðåáëåíèè ìÿñà âåðáëþäîâ, áîëüíûõ ÷óìîé).  1998 1999 ãã. ÷óìîé â ìèðå ïåðåáîëåëî 30 534 ÷åëîâåêà, èç íèõ 2 234 óìåðëè.
Äèôôåðåíöèàëüíûå ïðèçíàêè áèîâàðîâ Y. pestis
Òàáëèöà 28
Ïðèìå÷àíèå. (+) ïðèçíàê ïîëîæèòåëüíûé; ( ) ïðèçíàê îòñóòñòâóåò.
Ïàòîãåíåç è êëèíèêà.  çàâèñèìîñòè îò ñïîñîáà çàðàæåíèÿ ðàçëè÷àþò áóáîííóþ, ëåãî÷íóþ, êèøå÷íóþ ôîðìó ÷óìû; ðåäêî ñåïòè÷åñêóþ è êîæíóþ (ãíîéíûå ïóçûðüêè íà ìåñòå óêóñà áëîõè). Èíêóáàöèîííûé ïåðèîä ïðè ÷óìå âàðüèðóåò îò íåñêîëüêèõ ÷àñîâ äî 9 ñóò. (ó ëèö, ïîäâåðãíóòûõ ñåðîïðîôèëàêòèêå, äî 12 ñóò.). Âîçáóäèòåëü ïðîíèêàåò ÷åðåç ìåëü÷àéøèå ïîâðåæäåíèÿ êîæè (óêóñ áëîõè), èíîãäà ÷åðåç ñëèçèñòóþ îáîëî÷êó èëè âîçäóøíî-êàïåëüíûì ïóòåì, äîñòèãàåò ðåãèîíàðíûõ ëèìôàòè÷åñêèõ óçëîâ, â êîòîðûõ íà÷èíàåò áóðíî ðàçìíîæàòüñÿ. Áîëåçíü íà÷èíàåòñÿ âíåçàïíî: ñèëüíàÿ ãîëîâíàÿ áîëü, âûñîêàÿ òåìïåðàòóðà ñ îçíîáîì, ëèöî ãèïåðåìèðîâàíî, çàòåì îíî òåìíååò, ïîä ãëàçàìè òåìíûå êðóãè («÷åðíàÿ ñìåðòü»). Áóáîí (óâåëè÷åííûé âîñïàëåííûé ëèìôàòè÷åñêèé óçåë) ïîÿâëÿåòñÿ íà âòîðîé äåíü. Èíîãäà áîëåçíü ðàçâèâàåòñÿ ñòîëü ñòðåìèòåëüíî, ÷òî áîëüíîé ïîãèáàåò ðàíüøå, ÷åì ïîÿâèòñÿ áóáîí. Îñîáåííî òÿæåëî ïðîòåêàåò ëåãî÷íàÿ ÷óìà. Îíà ìîæåò âîçíèêíóòü è êàê ðåçóëüòàò îñëîæíåíèÿ áóáîííîé ÷óìû, è ïðè çàðàæåíèè âîçäóøíî-êàïåëüíûì ïóòåì. Áîëåçíü ðàçâèâàåòñÿ òàêæå î÷åíü áóðíî: îçíîá, âûñîêàÿ òåìïåðàòóðà è óæå â ïåðâûå ÷àñû ïðèñîåäèíÿþòñÿ áîëè â áîêó, êàøåëü, âíà÷àëå ñóõîé, à ïîòîì ñ ìîêðîòîé êðîâÿíèñòîãî õàðàêòåðà; ïîÿâëÿåòñÿ áðåä, öèàíîç, êîëëàïñ, è íàñòóïàåò ñìåðòü. Áîëüíîé ëåãî÷íîé ÷óìîé ïðåäñòàâëÿåò èñêëþ÷èòåëüíóþ îïàñíîñòü äëÿ îêðóæàþùèõ, òàê êàê âûäåëÿåò ñ ìîêðîòîé îãðîìíîå êîëè÷åñòâî âîçáóäèòåëÿ.  ðàçâèòèè áîëåçíè îñíîâíóþ ðîëü èãðàåò ïîäàâëåíèå àêòèâíîñòè ôàãîöèòîâ: íåéòðîôèëüíûõ ëåéêîöèòîâ è ìàêðîôàãîâ. Íè÷åì íå ñäåðæèâàåìîå ðàçìíîæåíèå è ðàñïðîñòðàíåíèå âîçáóäèòåëÿ ÷åðåç êðîâü ïî âñåìó îðãàíèçìó ïîëíîñòüþ ïîäàâëÿåò èììóííóþ ñèñòåìó è ïðèâîäèò (ïðè îòñóòñòâèè ýôôåêòèâíîãî ëå÷åíèÿ) ê ãèáåëè áîëüíîãî.
Ïîñòèíôåêöèîííûé èììóíèòåò ïðî÷íûé, ïîæèçíåííûé. Ïîâòîðíûå çàáîëåâàíèÿ íàáëþäàþòñÿ êðàéíå ðåäêî. Ïðèðîäà èììóíèòåòà êëåòî÷íàÿ. Õîòÿ àíòèòåëà ïîÿâëÿþòñÿ è èãðàþò îïðåäåëåííóþ ðîëü â ïðèîáðåòåííîì èììóíèòåòå, îí îïîñðåäóåòñÿ ãëàâíûì îáðàçîì Ò-ëèìôîöèòàìè è ìàêðîôàãàìè. Ó ëèö, ïåðåáîëåâøèõ ÷óìîé èëè âàêöèíèðîâàííûõ, ôàãîöèòîç èìååò çàâåðøåííûé õàðàêòåð. Îí è îáóñëîâëèâàåò ïðèîáðåòåííûé èììóíèòåò.
Ëàáîðàòîðíàÿ äèàãíîñòèêà. Èñïîëüçóþòñÿ áàêòåðèîñêîïè÷åñêèé, áàêòåðèîëîãè÷åñêèé, ñåðîëîãè÷åñêèé è áèîëîãè÷åñêèé ìåòîäû, à òàêæå àëëåðãè÷åñêàÿ ïðîáà ñ ïåñòèíîì (äëÿ ðåòðîñïåêòèâíîé äèàãíîñòèêè). Ìàòåðèàëîì äëÿ èññëåäîâàíèÿ ñëóæàò: ïóíêòàò èç áóáîíà (èëè åãî îòäåëÿåìîå), ìîêðîòà, êðîâü, ïðè êèøå÷íîé ôîðìå èñïðàæíåíèÿ. Y. pestis èäåíòèôèöèðóþò íà îñíîâàíèè ìîðôîëîãèè, êóëüòóðàëüíûõ, áèîõèìè÷åñêèõ ïðèçíàêîâ, ïðîáû ñ ÷óìíûì ôàãîì è ñ ïîìîùüþ áèîëîãè÷åñêîé ïðîáû. Ïðîñòûì è íàäåæíûì ìåòîäîì îïðåäåëåíèÿ àíòèãåíîâ ÷óìíîé ïàëî÷êè â èññëåäóåìîì ìàòåðèàëå ÿâëÿåòñÿ ïðèìåíåíèå ÐÏÃÀ, îñîáåííî ñ èñïîëüçîâàíèåì ýðèòðîöèòàðíîãî äèàãíîñòèêóìà, ñåíñèáèëèçèðîâàííîãî ìîíîêëîíàëüíûìè àíòèòåëàìè ê êàïñóëüíîìó àíòèãåíó, è ÈÔÌ. Ýòè æå ðåàêöèè ìîãóò áûòü èñïîëüçîâàíû äëÿ îáíàðóæåíèÿ àíòèòåë â ñûâîðîòêå áîëüíûõ.
Áèîëîãè÷åñêèé ìåòîä äèàãíîñòèêè çàêëþ÷àåòñÿ â çàðàæåíèè èññëåäóåìûì ìàòåðèàëîì (êîãäà îí î÷åíü çàãðÿçíåí ñîïóòñòâóþùåé ìèêðîôëîðîé) ìîðñêîé ñâèíêè íàêîæíî, ïîäêîæíî èëè, ðåæå, âíóòðèáðþøèííî.
Ïðè ðàáîòå ñ ìàòåðèàëîì, ñîäåðæàùèì âîçáóäèòåëÿ ÷óìû, òðåáóåòñÿ ñîáëþäåíèå ñòðîãîãî ðåæèìà, ïîýòîìó âñå èññëåäîâàíèÿ ïðîâîäÿòñÿ òîëüêî õîðîøî îáó÷åííûì ïåðñîíàëîì â ñïåöèàëüíûõ ïðîòèâî÷óìíûõ ó÷ðåæäåíèÿõ.
Ïðîôèëàêòèêà. Ïîñòîÿííûé êîíòðîëü çà ïðèðîäíûìè î÷àãàìè ÷óìû è îðãàíèçàöèÿ ìåðîïðèÿòèé ïî ïðåäóïðåæäåíèþ çàáîëåâàíèé ëþäåé â ñòðàíå îñóùåñòâëÿåòñÿ ñïåöèàëüíîé ïðîòèâî÷óìíîé ñëóæáîé. Îíà âêëþ÷àåò â ñåáÿ ïÿòü ïðîòèâî÷óìíûõ èíñòèòóòîâ è äåñÿòêè ïðîòèâî÷óìíûõ ñòàíöèé è îòäåëåíèé.
Íåñìîòðÿ íà íàëè÷èå ïðèðîäíûõ î÷àãîâ, ñ 1930 ã. íà òåððèòîðèè Ðîññèè â íèõ íå áûëî íè îäíîãî ñëó÷àÿ çàáîëåâàíèÿ ëþäåé ÷óìîé. Äëÿ ñïåöèôè÷åñêîé ïðîôèëàêòèêè ÷óìû èñïîëüçóåòñÿ æèâàÿ îñëàáëåííàÿ âàêöèíà èç øòàììà EV. Îíà ââîäèòñÿ íàêîæíî, âíóòðèêîæíî èëè ïîäêîæíî. Êðîìå òîãî, ïðåäëîæåíà ñóõàÿ òàáëåòèðîâàííàÿ âàêöèíà äëÿ ïåðîðàëüíîãî ïðèìåíåíèÿ. Ïîñòâàêöèíàëüíûé èììóíèòåò ôîðìèðóåòñÿ ê 5 6-ìó äíþ ïîñëå ïðèâèâêè è ñîõðàíÿåòñÿ â òå÷åíèå 11 12 ìåñ. Äëÿ åãî îöåíêè è ðåòðîñïåêòèâíîé äèàãíîñòèêè ÷óìû ïðåäëîæåíà âíóòðèêîæíàÿ àëëåðãè÷åñêàÿ ïðîáà ñ ïåñòèíîì. Ðåàêöèÿ ñ÷èòàåòñÿ ïîëîæèòåëüíîé, åñëè íà ìåñòå ââåäåíèÿ ïåñòèíà ÷åðåç 24 48 ÷ îáðàçóåòñÿ óïëîòíåíèå íå ìåíåå 10 ìì â äèàìåòðå è ïîÿâëÿåòñÿ êðàñíîòà. Àëëåðãè÷åñêàÿ ïðîáà ïîëîæèòåëüíà è ó ëèö, èìåþùèõ ïîñòèíôåêöèîííûé èììóíèòåò.
Áîëüøîé âêëàä â èçó÷åíèå ÷óìû è îðãàíèçàöèþ áîðüáû ñ íåé âíåñëè ðóññêèå ó÷åíûå: Ä. Ñ. Ñàìîéëîâè÷ (ïåðâûé íå òîëüêî â Ðîññèè, íî è â Åâðîïå «îõîòíèê» çà ìèêðîáîì ÷óìû åùå â XVIII â., îí æå ïåðâûì ïðåäëîæèë äåëàòü ïðèâèâêè ïðîòèâ ÷óìû), Ä. Ê. Çàáîëîòíûé, Í. Ï. Êëîäíèöêèé, È. À. Äåìèíñêèé (èçó÷åíèå ïðèðîäíûõ î÷àãîâ ÷óìû, íîñèòåëåé âîçáóäèòåëÿ åå â î÷àãàõ è ò. ï.) è äð.
Чума

Чума – острое антропозоонозное инфекционное заболевание, характеризующееся тяжелой интоксикацией, поражением лимфоузлов с развитием септицемии и тенденцией к эпидемическому и пандемическому распространению.
Историческая справка.
С древних времен чума известна как заболевание, протекающее в виде эпидемий с большим числом смертельных исходов. Издавна отмечено, что чума развивалась вследствие контактов с больными животными. Эпидемии чумы известны с III века до н.э. Иногда они приобретали вид пандемий. Достоверные сведения имеются о 3 пандемиях. Первая из них описана в 527-565 гг. (известна как «юстинианова» чума) – свирепствовала в Египте и Восточно-Римской империи, привела к огромным потерям среди населения (около 100 млн. человек). Вторая пандемия, названная «черной смертью», Средиземноморье и Западную Европу в 1345-1350 гг., унесла жизни около 50 млн. человек (четверть населения Европы). Третья пандемия началась в 1894 г. в Гонкоге: за 20 лет умерло свыше 10 млн. человек.
В самом начале третьей пандемии были сделаны важнейшие открытия: выделен возбудитель и доказана роль крыс в распространении чумы. Заболевание изучил Г.Н. Минх (1878 г.). Возбудителя чумы обнаружили во время эпидемии в Гонконге одновременно и независимо друг от друга французские ученые А. Иерсен и Ш. Китазато в 1894 году.
Таксономия.
Семейство – Enterobacteriaceae
Триба – Yersiniae
Род – Yersinia
Вид – Yersinia pestis
Морфология.
Палочка овоидной формы, вздутая по середине (формой напоминает «бочонок»), размеры 0,3-0,7×1-2 мкм. Грамотрицательные, окрашиваются биполярно (биполярность особенно хорошо выражена при окраске метиленовым синим или по Романовскому-Гимзе). В мазках из патологического материала располагаются цепочками, из бульонных культур – беспорядочно. В организме человека и животных, а также на кровяных средах при 370С образуют нежную капсулу. Спор и жгутиков не имеют.
Культуральные свойства.
Факультативные анаэробы. Оптимальная температура роста – 28-300С (температура тела грызунов), рН – 6,9-7,2. Хорошо растут на простых питательных средах (МПА, МПБ). На поверхности жидкой питательной среды через 48 часов культивирования образуется пленка со спускающимися вниз нитями («сталактитовый рост»). На плотных питательных средах выделяют три стадии роста колоний Yersinia pestis:
— Молодые колонии – обнаруживаются через 8-12 часов культивирования: прозрачные микроколонии с неровными краями, напоминающие «битое стекло»;
— Позднее (через 18-24 часа) – колонии сливаются и появляются нежные плоские образования со светлым зернистым центром и фестончатыми краями в виде «кружевных платочков»;
— Зрелые колонии – образуются через 48-72 часа: крупные колонии с бурым зернистым центром и неровными краями в виде «ромашек».
Биохимическая активность.
Возбудитель расщепляет многие сахара (глюкозу, галактозу, мальтозу, маннит и многие другие) до кислоты без газа. По отношению к глицерину различают 2 варианта возбудителей: глицерин-позитивный (континентальный – с суши) и глицерин-негативный (океанический – с моря). Не ферментирует лактозу, сахарозу и рамнозу. Реакция Фогес-Поскауэра – отрицательная. Протеолитическая активность отсутствует (желатин не разжижает, не восстанавливает нитраты, индол, сероводород и аммиак не образует, молоко не свертывает).
Антигенная структура.
Yersinia pestis содержит до 18 антигенов, но не все они хорошо изучены. Выделяют антигены клеточной стенки:
1. О-антиген – соматический антиген, термостабильный липополисахарид, является эндотоксином.
2. ОСА – основной соматический антиген, белковой природы, является экзотоксином, обладающим гемолитическими свойствами, токсичен для человека и животных (белых крыс и мышей).
Капсульные антигены:
1. F1-антиген (фракция-1) – термолабильный гликопептид, не обладает токсическими свойствами, но защищает возбудителей чумы от фагоцитоза и обуславливает иммуногенные свойства.
2. VW – антиген вирулентности, это фактически два антигена, но они всегда встречаются вместе: V-антиген – белок, а W-фракция – липопротеин. VW обладает антифагоцитарным действием и способствует внутриклеточному размножению возбудителя чумы.
Внутри клетки (в ЦПМ) располагается Т-антиген – «мышиный» токсин (очень ядовит для мышей), белковой природы, блокирует функции митохондрий печени.
Факторы патогенности.
Токсины:
— Эндотоксин;
— Экзотоксины – гемолизин (ОСА), «мышиный» токсин.
Ферменты – гиалуронидаза, нейроминидаза, лецитиназа, фибринолизин, плазмокоагулаза.
Структурные и химические компоненты клетки: пили I порядка, капсула, плазмиды (в них локализованы гены, детерминирующие синтез большинства факторов патогенности), бактериоцины (пестицины).
Из-за наличия большого набора агрессивных факторов возбудитель чумы относится к I группе микроорганизмов по степени опасности для человека.
Резистентность.
Возбудитель чумы обладает значительной устойчивостью во внешней среде:
— В воде, почве, на одежде – от 1 до 5 месяцев;
— В трупах погибших больных, особенно при низких температурах – неопределенно длительное время (психрофилы);
— В организме блох – живут до 1 года;
— В гнойном содержимом бубонов – 20-30 дней;
— В мокроте больных – до 10 суток;
— На овощах, фруктах – 6-11 суток.
Но высоко чувствительны к УФЛ, высушиванию, повышенной температуре (до 600С – погибают за 1 час, кипячение – 1 минута), действию дезинфиктантов (5% раствор карболовой кислоты убивает за 5-10 минут), антибиотикам (стрептомицину, тетрациклину, левомицитину, хлоранфениколу).
Эпидемиология.
Зооантропоноз (больные легочной формой могут выделять возбудителя). Основной резервуар и источник инфекции – грызуны (около 300 видов):
— в природе – сурки, суслики, песчанки, полевки;
— в синантропных очагах (городах) – серые крысы, домашняя мышь.
Механизмы передачи:
— Чаще всего трансмиссивный (путь – контаминационный, т.е. при втирании в ранку от укуса блохи ее фекалий и рвотных масс, содержащих возбудителя, переносчики – блохи);
— Фекально-оральный (путь – алиментарный – при приеме пищи, инфицированной возбудителем, например, мяса больных животных, не подвергавшегося достаточной термической обработке);
— Контактный (путь – прямой контактный, когда возбудитель проникает через поврежденную кожу или слизистые при разделке туш зараженных животных);
— Аэрогенный (путь – воздушно-капельный, реализуется при легочной форме чумы, когда возбудитель в больших количествах попадает в воздух с мокротой больного, выделяемой при кашле).
Инкубационный период – 3-6 суток.
Патогенез и клинические особенности.
Патогенез чумы включает три стадии:
1. Внедрение возбудителя в организм в месте укуса блохи (на месте проникновения образуется карбункул), от куда он быстро попадает в лимфоузлы (чаще подмышечные и паховые), где развивается некрозно-геморрагическое воспаление (образуются чумные бубоны, размером могут достигать куриного яйца).
2. Распространение возбудителя в кровоток (бактериемия).
3. Диссеминация возбудителя по различным органам и системам.
Клинически различают следующие формы чумы:
— Кожную;
— Бубонную;
— Легочную;
— Кишечную;
— Септическую.
Иммунитет.
Постинфекционный иммунитет – в основном, клеточный, напряженный, пожизненный.
Микробиологическая диагностика.
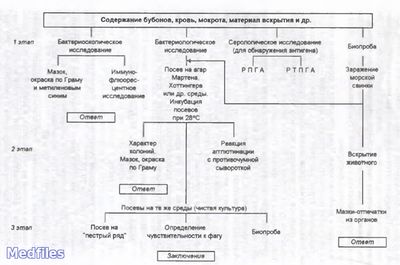
Основным методом является бактериологическое исследование. Выделенную культуру дифференцируют от других иерсиний по биохимическим и серологическим признакам. Для серодиагностики используют РНГА и другие реакции.
Специфическая профилактика.
Проводится вакцинация по эпидпоказаниям, а также планово – группам риска (в основном, военнослужащим) живой аттенуированной вакциной из штамма EV или химической вакциной.
Специфическое лечение – противочумной иммуноглобулин.
