Возрастные особенности иммунитета пмсп
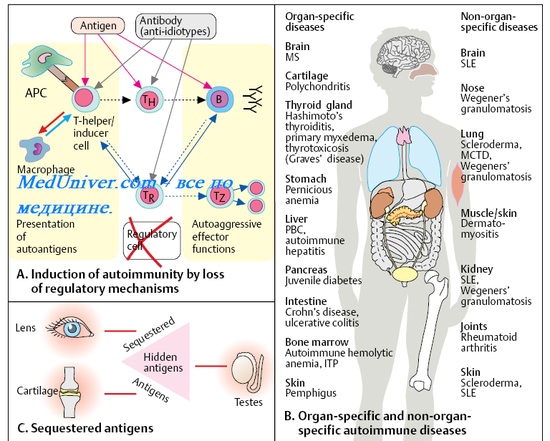
Оглавление темы «Канцерогены. Опухоли и иммунодефициты. Нарушения иммунного статуса.»:
1. Канцерогены. Канцерогенные факторы. Химические факторы образования опухоли. Тест Эймса. Промоторы. Физические онкогены. Онкогенные вирусы. ДНК-содержащие и РНК-содержащие онкогенные вирусы.
2. Опухолевые антигены ( Аг ). Пауль Эрлих. Опухолево-эмбриональные антигены ( Аг ). Антигены опухоли.
3. Противоопухолевые иммунные реакции. Иммунитет против опухоли. Влияние иммунитета на опухоль.
4. Опухоли и иммунодефициты. Иммунодефицит при опухоли. Развитие опухоли при иммунодефиците. Развитие иммунодефицита при опухоли.
5. Эффективность иммунного надзора. Иммунная толерантность при опухолях. Иммунный отбор. Антигенная модуляция при опухолях. Иммуносупрессия при злокачественных процессах.
6. Иммунодиагностика опухолей. Иммунотерапия опухолей. Методы иммунотерапии при опухолях. Адъюванты. Иммуномодуляторы. Особенности иммунотерапии опухолей.
7. Иммунный статус человека. Состояние иммунной системы. Статус имунной системы. Состояние иммунитета человека.
8. Возрастные особенности иммунной системы. Иммунная система у плода. Иммунная система у новорожденных. Критические периоды имунной системы у ребенка. Иммунная система в пожилом возрасте.
9. Нарушения иммунного статуса. Иммунодефициты. Транзиторные иммунодефициты. Дефекты системы комплемента. Расстройства функций фагоцитов.
10. Синдромы гуморальной недостаточности. Агаммагпобулинемия Брутона. Общий вариабельный иммунодефицит. Селективный дефицит IgA.
Возрастные особенности иммунной системы. Иммунная система у плода. Иммунная система у новорожденных. Критические периоды имунной системы у ребенка. Иммунная система в пожилом возрасте.
Подобно другим системам, организация защитных факторов претерпевает возрастные изменения. Полностью система защитных факторов развивается к 15-16 годам. По мере старения организма функции иммунной системы ослабевают.
Иммунная система у плода
В период внутриутробного развития у плода формируется система Аг МНС, органы иммунной системы, популяции иммунокомпетентных клеток и система комплемента. Иммунная система матери толерантна к аллоантигенам плода, поскольку их число относительно невелико, а также в силу избирательной проницаемости плаценты и наличия в крови матери и плода различных иммуносупрессивных факторов (а-фетопротеина, эстрогенов, прогестерона, простагландинов и т.д.).
Иммунная система у новорожденных
У новорождённых иммунная система структурно организована, но функционально несостоятельна. Снижено содержание компонентов комплемента, IgG, IgA и основных популяций иммунокомпетентных клеток. На проникновение инфекционных агентов лимфоидные органы отвечают гиперплазией, проявляющейся лимфаденопатией.
В развитии ребёнка выделяют критические периоды, во время которых на антигенный стимул иммунная система даёт неадекватные или парадоксальные реакции.

• Первый критический период имунной системы у ребенка — первые 30 сут жизни. Отмечают низкую активность фагоцитов. Лимфоциты способны отвечать на Аг и митогены; гуморальные реакции обусловлены материнскими IgG.
• Второй критический период имунной системы у ребенка — 3-6 мес. Материнские AT исчезают из кровотока; в ответ на попадание Аг образуются преимущественно IgM. Дефицит IgA приводит к высокой чувствительности к респираторным вирусным инфекциям (аденовирусы, вирусы парагриппа и др.). Иммунокомпетентные клетки характеризуются низкой активностью. В этот период проявляются ранние наследственные дефекты иммунной системы.
• Третий критический период имунной системы у ребенка — 2-й год жизни. Иммунная система полноценно функционирует, появляются значимые количества IgG, но по-прежнему сохраняется дефицит местных защитных факторов, что проявляется в сохранении высокой восприимчивости к бактериальным и вирусным возбудителям.
• Четвёртый критический период имунной системы у ребенка — 4-6-й год жизни. Синтез AT, исключая IgA, достигает величин, характерных для взрослых; одновременно повышается содержание IgE. Активность факторов местной защиты остаётся низкой. В этот период проявляются поздние наследственные дефекты иммунной системы.
• Пятый критический период имунной системы у ребенка — подростковый возраст. Половые гормоны, синтезируемые в этот период, угнетают иммунные реакции. Как следствие, возможно развитие аутоиммунных и лимфопролиферативных заболеваний, также повышается восприимчивость к микробам.
Иммунная система в пожилом возрасте
Ослабление свойств иммунокомпетентных клеток проявляется нарушениями распознавания клеток, несущих изменённые Аг МНС и снижением специфичности иммунных реакций. В этот период возрастает риск развития аутоиммунных и иммунодефицитных состояний, а также злокачественных опухолей.
— Также рекомендуем «Нарушения иммунного статуса. Иммунодефициты. Транзиторные иммунодефициты. Дефекты системы комплемента. Расстройства функций фагоцитов.»
Эффективная работа иммунной системы любого человека зависит от различных факторов (правильного питания, здорового образа жизни, генофонда и др.).
Не последнюю роль в ее состоянии играет и возраст. Дело в том, что любой человек проходит такие этапы в жизни , когда иммунитет у него значительно ослаблен. Поэтому, если вы следите за здоровьем, важно знать, что такое возрастные особенности иммунитета.
Как и другие системы организма, защитные факторы претерпевают серьезные возрастные изменения. Иммунная система развивается полностью только к 15-16 годам. Затем ее функции ослабевают только тогда, когда человек начинает стареть. Давайте подробнее рассмотрим этапы формирования иммунитета.
Иммунитет у плода
Еще во время внутриутробного развития у эмбриона начинают формироваться органы иммунной системы, возникают популяции соответствующих клеток. При этом иммунная система мамы остается толерантной по отношению к аллоантигенам плода, так как их число на данный момент еще невелико.
Иммунитет у детей
Хоть ко времени рождения иммунная система полностью организована, нормально функционировать она не может, потому что в ней еще нет необходимых компонентов и иммунокомпетентных клеток. Инфекция может свободно проникнуть в организм ребенка, поэтому его нужно особенно старательно оберегать и поддерживать полную гигиену в помещении.
По мере развития ребенок должен пройти через несколько критических периодов, когда иммунная система может давать неадекватные или даже парадоксальные реакции на антигенные стимулы.
В первые 30 суток после рождения иммунитет младенца еще не сформировался, поэтому он не проявляет активности и практически не может противостоять болезням. Единственное средство защиты – материнские клетки.
Следующий критический период иммунной системы проходит с третьего по шестой месяцы. За это время материнские защитные элементы исчезают из кровотока ребенка, поэтому он становится очень чувствительным ко всевозможным респираторным вирусным инфекциям (парагрипп, аденовирусы и др.). Очень низкой активностью на данном этапе характеризуются иммунокомпетентные клетки, поэтому у ребенка могут проявиться наследственные дефекты его иммунной системы, которые называются ранними.
Второй год жизни является третьим критическим периодам в развитии иммунитета маленького человека. Хоть его иммунная система и функционирует полноценно, но дефицит местных защитных элементов все еще сохраняется. Это проявляется в высокой подверженности малыша к вирусным и бактериальным возбудителям.
Четвертый критический этап становления иммунитета наблюдается уже с 4 по 6 год жизни. За это время иммунная система развивается почти до уровня взрослого человека, но местная защита остается низкой. Этот период характеризуется проявлением поздних наследственных дефектов защитной системы.
Подростковый возраст является пятым критическим периодом в развитии иммунитета. Именно тогда у подростка активно синтезируются половые гормоны, которые и угнетают иммунные реакции. Из-за этого человек становится очень восприимчивым к микробам, аутоиммунным и лимфопролиферативным заболеваниям.
Возрастные особенности иммунитета у пожилых людей
Иммунокомпетентные клетки у стареющих людей постепенно ослабевают, поэтому иммунные реакции также снижают свою активность. В этом возрасте увеличивается риск развития злокачественных опухолей и аутоиммунных состояний, а также иммунодефицита.
Во все эти периоды необходимо усиленно следить за здоровьем, питанием и образом жизни, тогда иммунитет вас не подведет.
При проведении активной иммунизации используется живая или неживая вакцины. Живая вакцина — это возбудители болезни, которые сохранили способность к размножению, но оказываемое ими действие очень слабо выражено. Такой вакциной прививают против оспы, полиомиелита, туберкулеза, желтой лихорадки, кори, краснухи и свинки.
Неживая вакцина содержит возбудителей болезни, которые не могут размножаться, однако остаются достаточно активными для того, чтобы способствовать образованию в организме антител. Такой вакциной прививают от холеры, тифа, паратифа, коклюша и гриппа.
Эффективная работа иммунной системы любого человека зависит от различных факторов (правильного питания, здорового образа жизни, генофонда и др.).
Не последнюю роль в ее состоянии играет и возраст. Дело в том, что любой человек проходит такие этапы в жизни , когда иммунитет у него значительно ослаблен. Поэтому, если вы следите за здоровьем, важно знать, что такое возрастные особенности иммунитета.
Как и другие системы организма, защитные факторы претерпевают серьезные возрастные изменения. Иммунная система развивается полностью только к 15-16 годам. Затем ее функции ослабевают только тогда, когда человек начинает стареть. Давайте подробнее рассмотрим этапы формирования иммунитета.
Иммунитет у плода
Еще во время внутриутробного развития у эмбриона начинают формироваться органы иммунной системы, возникают популяции соответствующих клеток. При этом иммунная система мамы остается толерантной по отношению к аллоантигенам плода, так как их число на данный момент еще невелико.
Иммунитет у детей
Хоть ко времени рождения иммунная система полностью организована, нормально функционировать она не может, потому что в ней еще нет необходимых компонентов и иммунокомпетентных клеток. Инфекция может свободно проникнуть в организм ребенка, поэтому его нужно особенно старательно оберегать и поддерживать полную гигиену в помещении.
По мере развития ребенок должен пройти через несколько критических периодов, когда иммунная система может давать неадекватные или даже парадоксальные реакции на антигенные стимулы.

В первые 30 суток после рождения иммунитет младенца еще не сформировался, поэтому он не проявляет активности и практически не может противостоять болезням. Единственное средство защиты – материнские клетки.
Следующий критический период иммунной системы проходит с третьего по шестой месяцы. За это время материнские защитные элементы исчезают из кровотока ребенка, поэтому он становится очень чувствительным ко всевозможным респираторным вирусным инфекциям (парагрипп, аденовирусы и др.). Очень низкой активностью на данном этапе характеризуются иммунокомпетентные клетки, поэтому у ребенка могут проявиться наследственные дефекты его иммунной системы, которые называются ранними.
Второй год жизни является третьим критическим периодам в развитии иммунитета маленького человека. Хоть его иммунная система и функционирует полноценно, но дефицит местных защитных элементов все еще сохраняется. Это проявляется в высокой подверженности малыша к вирусным и бактериальным возбудителям.
Четвертый критический этап становления иммунитета наблюдается уже с 4 по 6 год жизни. За это время иммунная система развивается почти до уровня взрослого человека, но местная защита остается низкой. Этот период характеризуется проявлением поздних наследственных дефектов защитной системы.
Подростковый возраст является пятым критическим периодом в развитии иммунитета. Именно тогда у подростка активно синтезируются половые гормоны, которые и угнетают иммунные реакции. Из-за этого человек становится очень восприимчивым к микробам, аутоиммунным и лимфопролиферативным заболеваниям.
Возрастные особенности иммунитета у пожилых людей
Иммунокомпетентные клетки у стареющих людей постепенно ослабевают, поэтому иммунные реакции также снижают свою активность. В этом возрасте увеличивается риск развития злокачественных опухолей и аутоиммунных состояний, а также иммунодефицита.
Во все эти периоды необходимо усиленно следить за здоровьем, питанием и образом жизни, тогда иммунитет вас не подведет.
Главная » Здоровье » Иммунитет
Возрастные особенности иммунитета у детей.
Возрастные особенности иммунитета у детей. Во время беременности иммунная система матери проявляет толерантность к антигенным структурам плода, благодаря чему не происходит его отторжения. Это связано с наличием плацентарного барьера, с низкой плотностью антигенов гистосовместимости на клетках трофобласта, а также с супрессорной направленностью иммунных реакций в системе мать — плод. Женский организм, плацента и плод синтезируют ряд белковых факторов (альфа-фетопротеин, уромодулин, белки трофобласта) и небелковых соединений (эстрогены, прогестерон, простагландины Е1 и Е2), подавляющих реакции отторжения.
На 8-й неделе внутриутробного периода в организме плода начинается синтез комплемента, а между 8-й и 10-й неделями появляются В-лимфоциты. Вначале это незрелые клетки, содержащие в цитоплазме тяжелые цепи lgM, а позднее — В-лимфоциты, несущие lgM и lgD на мембранах. Плод синтезирует ограниченные количества lgG. Его содержание в крови до 17 нед. беременности составляет в среднем 0,1 г/л, к 32 нед. повышается до 0,4 г/л, а у новорожденных составляет около 11,0 г/л. Однако у доношенных этот уровень достигается не за счет синтеза, а в результате активного транспорта lgG через плаценту в самые последние недели беременности. Иммуноглобулины других классов через плаценту не передаются. В случае контакта с антигенами иммунная система плода отвечает увеличением синтеза lgM. Повышение концентрации lgM в пуповинной крови более 0,3 г/л свидетельствует об антигенной стимуляции плода или о внутриутробном инфицировании. Синтез lgE может возрасти во внутриутробном периоде у детей из семей с повышенным риском развития атонических заболеваний. В этих случаях повышенная концентрация lgE определяется уже в пуповинной крови. Синтез lgA и особенно его секреторной формы у плода крайне ограничен, и лишь к 3—4 месяцам жизни секреторные lgA регистрируются в слюне, носовой слизи и слезной жидкости ребенка.
Т-лимфоциты появляются у плода на 12-й неделе внутриутробного периода, после этого срока плод способен проявлять слабые реакции гиперчувствительности замедленного типа и отторжения трансплантата. Абсолютное число лимфоцитов в крови резко повышается на первой неделе жизни (физиологический лимфоцитоз, сохраняющийся на протяжении 5—6 лет).
У новорожденных реакции бластной трансформации лимфоцитов в ответ на митогены проявляются слабо, низка цитотоксическая активность Т-лимфоцитов и естественных киллеров. Кожные пробы при постановке реакций гиперчувствительности замедленного типа отрицательны. Супрессорная активность иммунной системы сохраняется по отношению к лимфоцитам матери на протяжении всего первого года жизни. Она направлена на предупреждение тяжелой иммунокомплексной патологии, неизбежной при контакте новорожденного с огромным числом антигенов.
Особенности регуляции межклеточного взаимодействия в иммунном ответе новорожденных связаны с ограниченной продукцией интерлейкинов и интерферонов. Физиологический дефицит интерферонов определяет недостаточный противовирусный И. в ранние периоды жизни. У новорожденных ослаблены процессы активации системы комплемента, особенно альтернативного пути. Для них характерны низкие концентрации в крови компонентов системы комплемента С1, С2, С3, С4 (в 2 раза ниже уровня взрослых), что определяет низкую опсоническую активность крови новорожденных.
Для плода и новорожденного характерны определенные особенности фагоцитарной системы. Спонтанная миграция и хемотаксис фагоцитов проявляются слабо, что отчасти связано с более высокой, чем у взрослых, жесткостью мембран клеток. Низка продукция фактора, тормозящего миграцию макрофагов. Фагоцитоз часто оказывается незавершенным.
Материнские антитела класса lgG защищают новорожденного от дифтерийного токсина, вирусов полиомиелита, кори, краснухи, от микробных инфекций, вызываемых менингококками и стрептококками, отчасти от столбняка. Клеточно-опосредованная защита от некоторых вирусов и грибков обеспечивается трансплацентарной передачей трансфер-фактора и отдельных интерлейкинов. Однако новорожденные и дети первых месяцев жизни проявляют повышенную чувствительность к респираторному синцитиальному вирусу, а также к вирусу энцефаломиокардита. Полупериод элиминации (или катаболизма) материнских антител класса lgG — 21—23 сут. При крайне ограниченном собственном синтезе lgG у ребенка это ведет к существенному снижению концентрации lgG между 2-м и 6-м месяцами жизни.
Воздействие различных антигенов на первом году жизни вызывает первичный иммунный ответ, проявляющийся повышением синтеза антител класса lgM. Постепенно происходит переключение гуморальных реакций иммунного ответа на синтез антител класса lgG. К концу первого года жизни в крови имеется примерно 50—60% количества lgG и только около 30% lgA от средних значений у взрослых. К концу второго года жизни содержание lgM и lgG составляет уже около 80% значений взрослых, а lgA — около 40%. Содержание lgM достигает уровня такового у взрослых к 3—5 годам., Секреторные иммуноглобулины класса А. и секреторный фрагмент Sc полностью отсутствуют у новорожденных и появляются в секретах после 3-го месяца жизни. Но на протяжении первых четырех лет жизни их концентрация в слюне, назальных секретах в 4—5 раз ниже, чем у взрослых. Это дает основание говорить о недостаточности в первые годы жизни системы местного И. Недостаточность lgA в кишечнике предопределяет высокую частоту пищевой аллергии.
Лимфоидные органы ребенка раннего возраста отвечают на инфекционные агенты значительной гиперплазией, которая сохраняется длительное время после преодоления инфекции. Лимфаденопатия сопровождает практически любой воспалительный процесс. При конституциональном лимфатизме реакции со стороны лимфатических узлов, как правило, сильно выражены. В лимфатических узлах у детей могут длительно сохраняться микроорганизмы. При персистирующих вирусных инфекциях, вызванных цитомегаловирусом, вирусом Эпстайна — Барр, или инфекциях, обусловленных токсоплазмами, возбудителями туберкулеза, наряду с лимфатическими узлами нередко увеличена и селезенка. Дети, родившиеся с внутриутробными вирусными инфекциями, длительно рассеивают их возбудителей, поражающих чувствительных к ним сверстников и взрослых.
В процессе роста ребенка существуют определенные критические периоды развития иммунобиологической реактивности, когда на антигенные воздействия иммунная система дает неадекватный или даже парадоксальный ответ: он может оказаться недостаточным для защиты либо чрезмерным гиперергическим (аллергическим) Первый такой период охватывает первые 29 дней жизни (период новорожденности). На 5—7-е сутки происходит первый перекрест в лейкоцитарной формуле крови, нейтрофилез сменяется относительным и абсолютным лимфоцитозом. Пассивный гуморальный И. обеспечивается в основном материнскими антителами. Характерны незавершенность фагоцитоза, низкая функциональная активность системы комплемента и опсонизация микробов. Хемотаксис и миграция фагоцитов ограничены. Ребенок проявляет слабую резистентность к условно-патогенной, гноеродной, грамотрицательной микрофлоре, некоторым вирусам. Проявляется склонность к генерализации микробновоспалительного процесса, септическим состояниям.
Второй критический период (3—6 мес.), характеризуется ослаблением пассивного гуморального И. в связи с элиминацией материнских антител. Сохраняется супрессорная направленность иммунных реакций при выраженном лимфоцитоза в крови. На большинство антигенов развивается первичный иммунный ответ с преимущественным синтезом антител класса lgM, не оставляющим иммунологической памяти. Такой тип иммунного ответа наблюдается при вакцинации против столбняка, дифтерии, коклюша, полиомиелита, кори, и только после 2—3 ревакцинаций формируется вторичный иммунный ответ с образованием антител класса lgG и стойкой иммунологической памяти. Вакцинация может не повлечь иммунного ответа, если в крови детей еще циркулируют материнские антитела или дети по показаниям получали препараты крови, гамма-глобулин, плазму. Дети сохраняют очень высокую чувствительность к респираторному синцитиальному вирусу, вирусам парагриппа, аденовирусам. Вирус гепатита В редко вызывает желтушные формы болезни, чаще акродерматит (синдром Джанотти). Атипично протекают коклюш, корь, которые не сопровождаются развитием И. Проявляется недостаточность системы местного И. (повторные острые респираторные вирусные инфекции); выявляются многие наследственные иммунодефициты; нарастает частота пищевой аллергии.
Третий критический период приходится на второй год жизни, когда значительно расширяются контакты ребенка с внешним миром. Сохраняется первичный характер иммунного ответа на многие антигены, однако синтез антител класса lgM уже переключается на образование антител класса lgG. В этот период дифференцируются клоны В-лимфоцитов, синтезирующие субклассы lgGI и lgG3. Однако синтез субклассов lgG2 и lgG4 запаздывает. Процесс переключения синтеза антител от lgM на lgG находится под контролем особых генов. Супрессорная направленность иммунной системы сменяется преобладанием хелперной функции по отношению к клонам В-лимфоцитов, синтезирующим lgM. Система местного И. остается неразвитой, дети по-прежнему чувствительны к вирусным инфекциям. Полисахаридные антигены отдельных серотипов пневмококка вообще не индуцируют гуморального М., он отсутствует по отношению к палочке инфлюэнцы у 30% детей данного возраста. В этот период проявляются многие малые (минорные) аномалии И., иммунопатологические диатезы (атопия), иммунокомплексные болезни. Дети особенно склонны к повторным вирусным и микробно-воспалительным заболеваниям органов дыхания, ЛОР-органов. Проявления иммунопатологического диатеза (атопические реакции, аутоиммунный диатез) четко не дифференцируются.
Четвертый критический период — 4—6-й годы жизни. В этом возрасте наблюдается второй перекрест в содержании форменных элементов крови. Средняя концентрация lgG и lgM в крови соответствует аналогичным показателям у взрослых, уровень lgA в плазме еще не достигает окончательных значений, но значительно повышается содержание lgE. Система местного И. у большинства детей еще не завершает своего развития. Данный период характеризуется высокой частотой атонических, иммунокомплексных заболеваний, проявлением поздних иммунодефицитов. Формируются многие хронические заболевания полигенной природы.
Пятый критический период — подростковый возраст (у девочек с 12—13 лет, у мальчиков с 14—15 лет). Пубертатный скачок роста сочетается с уменьшением массы лимфоидных органов. Стимуляция секреции половых гормонов (андрогенов) ведет к подавлению клеточного звена И. и стимуляции его гуморального звена. Содержание lgE в крови снижается. Окончательно формируются типы иммунного ответа (сильный и слабый). Нарастает воздействие на иммунную систему экзогенных факторов, например курения. Отмечается новый подъем частоты хронических, воспалительных, аутоиммунных и лимфопролиферативных заболеваний Тяжесть атопических болезней (бронхиальной астмы и др.) у многих детей ослабевает.
Отклонения в развитии иммунной системы чаще всего проявляются как поздний иммунологический старт. Его причинами служат следующие факторы: низкая масса тела при рождении; внутриутробное инфицирование лимфотропными ДНК-вирусами (цитомегалии, Эпстайна — Барр, герпеса); гипербилирубинемия; малые наследственные аномалии И. (дефицит lgA, отдельных субклассов lgG, отдельных компонентов системы комплемента, интерферона, дефекты хемотаксиса фагоцитов, опсонизации и др.): экзогенные, в т.ч. ятрогенные, влияния (введение гамма-глобулина без достаточных на то оснований, игнорирование профилактики рахита, длительное применение кортикостероидов, воздействия диоксинов и фенолов атмосферного воздуха и др.). Повторные инфекции (острые респираторные вирусные заболевания и др.) также вызывают вторичную депрессию иммунной системы. При ВИЧ-инфекции резко угнетается хелперная функция лимфоцитов и становление иммунной системы в целом происходит на фоне дистрофии и вялотекущих воспалительных процессов в легких, кишечнике, коже. Следует иметь в виду, что ряд лимфоцитотропных вирусов у детей может вызвать сходное состояние, получившее название псевдо-ВИЧ-синдрома (например, врожденная Эпстайна — Барр вирусная инфекция).
В критические периоды становления иммунной системы особенно часто проявляются наследственные вариации силы иммунного ответа и иммунопатологические диатезы (атопический, лимфатико-гипоиммунный, аутоиммунный). Наиболее тяжелые состояния у детей развиваются при классических моногенных иммунодефицитах (агаммаглобулинемия, аплазия вилочковой железы, тяжелые комбинированные формы иммунной недостаточности и др.), однако они встречаются редко, отличаясь крайне неблагоприятным прогнозом уже в раннем возрасте (см. Иммунопатология).
Источник: «Малая медицинская энциклопедия»
