Зоны гиперинтенсивного сигнала на мрт

Если мне нужно сделать фотографию, я достаю из кармана мобильник, выбираю фотоприложение, навожу объектив на понравившийся объект и… щёлк! В 99% случаев я получаю снимок, который сносно отображает необходимый фрагмент реальности.
А ведь ещё несколько десятилетий назад фотографы вручную выставляли выдержку и диафрагму, выбирали фотоплёнку, устраивали проявочную лабораторию в ванной комнате. А снимки получались… ну, такие себе.
Магнитно резонансная томография — потрясающая методика. Для врача, который осознанно управляет параметрами сканирования, она предоставляет огромные возможности в визуализации тканей человеческого организма и патологических процессов.
В зависимости от настроек, одни и те же ткани могут совершенно по разному выглядеть на МР томограммах. Для относительной простоты интерпретации существует несколько более-менее стандартных «режимов» сканирования. Это сделано для того, чтобы МРТ, из категории методик, которыми владеют только одиночки-энтузиасты, пришла в широкую медицинскую практику. Как методика фотографии, которая упростилась настолько, что не только стала доступна каждому, но и порядком успела многим надоесть 😉
Здесь я расскажу о нескольких наиболее часто использующихся режимах сканирования. Поехали!
Т1 ВИ (читается «тэ один вэ и») — режим сканирования, который используется всегда и везде. Свободная безбелковая жидкость (например ликвор в желудочках мозга) на таких изображениях выглядит тёмной, мягкие ткани имеют различные по яркости оттенки серого, а вот жир ярок настолько, что кажется белым. Также на Т1 ВИ очень яркими выглядят парамагнитные контрастные вещества, что и позволяет использовать их для визуализации различных патологических процессов.
Слева — Т1 ВИ, а справа — Т1 ВИ после введения контраста. Опухоль накопила парамагнитный контраст. Просто и красиво!
А ещё на Т1 яркой будет выглядеть гематома на определённых стадиях деградации гемаглобина.
В МРТ «яркий» обозначается термином «гиперинтенсивный»,а «тёмный» — термином «гипоинтенсивный».
Т2 ВИ (читается «тэ два вэ и») — также используется повсеместно. Этот режим наиболее чувствителен к регистрации патологических процессов. Это значит, что большинство патологических очагов, например в головном мозге, будут гиперинтенсивными на Т2 ВИ. А вот определение какой именно патологический процесс мы видим требует применения других режимов сканирования. Помимо патологических процессов и тканей, яркой на Т2 будет свободная жидкость (тот же ликвор в желудочках).
Т2 ВИ — классика в визуализации головного мозга. И вообще, любимая картинка всех МРТшников.
Аббревиатура «ВИ» расшифровывается как «взвешенные изображения». Но боюсь, мне не удастся объяснить смысл этого заклинания без углубления в физику метода.
Pd ВИ (читается «пэ дэ вэ и») — изображения взвешенные по протонной плотности. Что-то среднее между Т1 и Т2 ВИ. Применяется достаточно редко, в связи с появлением более прогрессивных режимов сканирования. Контрастность между разными тканями и жидкостями на таких изображениях довольно низкая. Однако, при исследовании суставов этот режим продолжает пользоваться популярностью, особенно в комплексе с жироподавлением, о котором разговор отдельный.
Слева — Pd ВИ, справа — Т2 ВИ. Одному мне понятно, почему Pd теперь редко используют ?
Словосочетание «режим сканирования» конечно можно использовать, но правильнее использовать словосочетание «импульсная последовательность». Речь про набор радиочастотных и градиентных импульсов, которые используются во время сканирования.
FLAIR (произносится как «флаир» или «флэир») — это Т2 ВИ с ослаблением сигнала от свободной жидкости, например, спинномозговой жидкости. Очень полезная импульсная последовательность, применяется в основном при сканировании головного мозга. На таких изображениях многие патологические очаги видны лучше чем на Т2 ВИ, особенно если они прилежат к пространствам, которые содержат ликвор.
Здесь FLAIR — крайняя картинка справа. Именно на ней лучше всего видны патологические очаги, которые прилежат к желудочкам мозга и субарахноидальному пространству.
Это режимы сканирования или импульсные последовательности, которые наиболее часто используются в ежедневной практике. Но есть ещё много других, которые применяются реже и дают более специфическую информацию.
P.S. Если вам интересно узнать, что такое жиродав и каим он бывает — обязательно поставьте лайк статье, подпишитесь на мой канал в ЯндексДзен или в telegram — так я буду знать, что вы требуете продолжения 😉
- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Головной мозг регулирует и координирует работу всех органов и систем человеческого организма, обеспечивает их связь, объединяя в единое целое. Однако вследствие патологического процесса работа головного мозга нарушается, и тем самым влечет за собой сбой в работе других органов и систем, что проявляется характерными симптомами.
Самые частые симптомы поражения головного мозга:
1. Головная боль — наиболее распространённый симптом, свидетельствующий о раздражении болевых рецепторов, причина которого может быть разнообразной. Однако метод МРТ, подвергая оценке структуры головного мозга, может выявить причину или исключить большинство заболеваний.
Структурные изменения, выявляемые с помощью МР-исследования, можно трактовать в пределах метода и крайне точно локализовать расположение патологического процесса.
2. Головокружение – симптом, свидетельствующий о нарушении давления в артериях головного мозга, поражении ствола головного мозга или вестибулярного аппарата среднего уха.
Указанные анатомические отделы головного мозга хорошо различимы на МРТ и подлежат структурному анализу.
3. Нарушение координации и равновесия. Данный симптом чаще связанный с нарушением кровообращения в области ствола головного мозга и мозжечка, также могут быть иные причины поражающие указанные отделы головного мозга, например, опухоль, метастаз или воспалительный процесс.
4.Симптомы раздражения мозговых оболочек, проявляющиеся в светобоязни, гиперрефлексии, мышечных спазмах. Данный симптомокомплекс связан с субарахноидальным кровоизлиянием (острым кровотечением из аневризмы) или с острым воспалительным заболеванием, поражающим оболочки головного мозга (менингит).
Заболевания головного мозга
Дисциркуляторная энцефалопатия — хроническое расстройство мозгового кровообращения, вызванное снижением притока артериальной крови к головному мозгу, возникающее на фоне атеросклеротического поражения стенки артерии, или на фоне артериальной гипертензии.
МР-семиотика дисциркуляторной энцефалопатии включает в себя наличия очагов глиоза в белом веществе больших полушарий мозга, расположенных преимущественно субкортикально (имеющие гиперинтенсивный сигнал на Т2 и TIRM/FLAIR последовательностях и изоинтенсивный на Т1); по контуру боковых желудочков – зоны глиозирующих изменений (лейкоареоз).

МРТ головного мозга (норма)

Дисциркулярная энцефалопатия на МРТ
Инсульт — острое нарушение мозгового кровообращения (ОНМК), связанное с резким нарушением притока артериальной крови к участку головного мозга из-за острого тромбоза/эмболии артерии или падения артериального давления.
МР-семиотика ОНМК зависит от стадии патологического процесса. Следует отметить, что нет единого мнения относительно сроков диагностически значимого изменения МР-сигнала. Ряд авторов считает, что это 8 часов от начала заболевания, другие склоняются к мысли, что этот период начиняется не ранее 12-14 часов. Таким образом, ранними изменениями, отражающими ишемический процесс в паренхиме головного мозга, являются изменения МР-сигнала в Т2 и локальный отек в Т1-режиме.
МР-визуализация внутримозговых кровоизлияний имеет свои особенности, обусловленные стадией процесса. В первые часы после кровоизлияния в гематоме присутствует только оксигемоглабин, который не оказывает влияния на интенсивность сигнала по Т1 и Т2. Поэтому гематома обычна изоинтенсивна с серым веществом на Т1-ВИ и гиперинтенсивна на Т2-ВИ, что связано с наличием в основном богатого белком водного компонента. В последующие часы, когда оксигемоглобин переходит в деоксигемоглобин и находится в таком виде в течении двух суток, на Т1-ВИ гематома остаётся изоинтенсивной по отношению к веществу мозга, а на Т2-ВИ гиперинтенсивный сигнал меняется на низкий. В подострой стадии происходит окисление гмоглабина с обарзованием метгемоглобина, который обладет выраженным парамагнитным эффектом. Поэтому отмечается повышение интенсивности МР-сигнала на Т1-ВИ по периферии гематомы с постепенным распространением к центру. В начале подострой стадии метгемоглобин располагается внутриклеточно, вследствие чего гематома гипоинтенсивна на Т2-ВИ, но уже гиперинтенсивна на Т1-ВИ. В более позднем периоде, происходящий гемолиз приводит к высвобождению метгемоглабина из клеток. Поэтому гематома гиперинтенсивна и на Т2 и на Т1-ВИ. В конце подострой и начале хронической стадии по периферии гематомы начинает формироваться зона низкого сигнала, обусловленная отложением железа в виде гемосидерина вокруг кровоизлияния. В этой стадии гематома имеет повышенный сигнал на Т1 от центра и сниженный сигнал по Т2 от периферии. Отложение гемосидерина может сохранятся в течении многих лет.
МРТ позволяет выявлять ишемические и геморрагические инсульты в первые часы заболевания, что крайне важно для выбора соответствующей тактики лечения и уменьшения тяжести последствий этого заболевания.

Ишемический инсульт на МРТ

МРТ показывает область поражения в головном мозге после инсульта

МРТ показывает снижение или отсутвие кровотока по артериям
Опухоль головного мозга – заболевание, характеризующееся ростом патологической ткани из любого участка головного мозга, сдавливающее нервные центры, вызывающее повышение внутричерепного давления и сопровождающиеся разнообразными неспецифическими клиническими проявлениями.

Злокачественная опухоль на МРТ

Доброкачественная опухоль опухоль головного мозга на МРТ
МР-семиотика опухолей головного мозга разнообразна и зависит от гистологической характеристики самой опухоли. Признаки наличия патологического образования головного мозга, выявляемые с помощью МРТ, можно разделить на прямые и косвенные.

МРТ с контрастом позволяет лучше визуализировать метастазы
К прямым признакам относят различные типы изменений интенсивности МР-сигналов:
• гиперинтенсивный МР-сигнал,
• гипоинтенсивный МР-сигнал,
• гетерогенно измененный МР-сигнал,
• изонтенсивный МР-сигнал (т.е. без изменения сигнала).
К косвенным (вторичным) признакам относятся:
• латеральная дислокация срединных структур головного мозга и сосудистого сплетения,
• смещение, сдавление, изменение величины и деформация желудочко;
• аксиальная дислокация;
• блокада ликворных путей с развитием окклюзионной гидроцефалии,
• смещение, деформация, сужение базальных цистерн мозга,
• перифокальный отек вещества головного мозга (т.е. отек по периферии опухоли).
При подозрении на опухоль головного мозга МР-исследование проводится с дополнительным контрастным усилением.
Демиелинизирующее поражение головного мозга
Демиелинизирующие заболевания головного мозга являются одним из наиболее социально и экономически значимых проблем современно неврологии. Наиболее распространенное демиелинизирующее заболевание центральной нервной системы рассеянный склероз (РС), поражает лиц молодого трудоспособного возраста и быстро приводит к их инвалидизации.
МР-семиотика данной патологии характеризуется наличием очагов (бляшек) рассеянного склероза в белом веществе головного мозга, и лишь небольшая доля очагов (5-10%) расположены на границе серого и белого вещества, или в сером веществе. На Т1-взвешенных изображения очаги изонтенсивны – без изменения сигнал, либо гипоинтенсивны – со снижением интенсивности сигнала по типу «черных дыр», что характеризует хронизацию процесса.
Типичная локализации очагов РС в головном мозге:
• перивентрикулярные зоны
• зоны, прилегающие к верхнелатеральному углу боковых желудочков,
• семиовальный центр,
• височные доли,
• мозолистое тело,
• ствол головного мозга,
• мозжечок.
Воспалительные заболевания
Энцефалит воспалительное заболевание белого вещества головного мозга. В том случае, если патологический процесс распространяется на серое вещество головного мозга, говорят об энцефаломиелите.
Клиника нервных болезней знает большое число разновидностей энцефалита. Главным этиологическим фактором этого заболевания является инфекция. По анатомическому распределению энцефалит может быт диффузным или очаговым. Первичный энцефалит является самостоятельным заболеванием (клещевой, острый рассеянный энцефаломиелит); вторичный – осложнением уже имеющегося патологического процесса (коревой, гриппозный энцефалит, ревматический энцефалит, в качестве осложнения у больных СПИДом и т.д.). Отдельную группу вторичных энцефалитов составляют поствакциальные – энцефалиты, развившиеся после вакцинации.
МР-семиотика воспалительных заболеваний головного мозга разнообразна.
— Стоит ли мне сделать МРТ головного мозга?
— Стоит!
Большое количество заболеваний центральной нервной системы протекает латентно, то есть, внешне себя никак не проявляет, могут быть редкие случаи приступов головной боли, разной интенсивности, снижение концентрации внимания, снижение памяти, а также другие незначительные симптомы, которые рассматриваются врачами, как “астено-вегетативный синдром”, чаще всего ставятся различные диагнозы, а лечение не приносит желаемый результат.
При этом МРТ способна выявить любые, даже минимальные структурные нарушения в анатомии головного мозга, каждое из которых может иметь большое клиническое значение. Ранняя диагностика любого заболевания способна обеспечить не только его верное лечение, но и может дать возможность его полного исцеления.
Кроме того, если Вы уже сделали МРТ головного мозга и по заключению врача-рентгенолога у Вас есть вопросы, например, непонятно, что значат конкретные термины или Вы сомневаетесь в правильности диагноза и хотите уточнить его получив второе независимое мнение врача и расшифровку снимков, то отправьте нам ваш вопрос или снимки и мы будем рады помочь.
Другие статьи из раздела «МРТ головного мозга»
Проконсультируем бесплатно в мессенджерах
Впервые об МРТ заговорили в конце XX века, правда, называлась сначала методика ЯМР – ядерно-магнитный резонанс. Впоследствии, по мере совершенствования технологии, название сменили на МРТ – магнитно-резонансная томография.
В XXI веке, диагностика патологии головного мозга без МРТ немыслима. Наиболее продвинутый вариант – фМРТ или функциональная МРТ. Он позволяет оценить не только органические, анатомические изменения в нервной ткани, но и предоставляет сведения о функции интересующих отделов мозга.
Историческая справка
Явление ядерного магнитного резонанса было продемонстрировано американским ученым Isidor Isaac Rabi в 1937 году, когда он работал в команде, разрабатывающей атомную бомбу.
К практической медицине, открытый Раби, «метод магнитного резонансного детектирования», адаптировали только в 1971 году. В Бруклинском медицинском центре, США. Физик Raymond Damadian, экспериментируя на крысах, обнаружил различия между нормальными и опухолевыми тканями при магнитном резонансе.
Физическое обоснование метода
В обычном состоянии, магнитное поле атома равно нулю: положительный заряд протонов уравновешивается отрицательным зарядом электронов.
Но когда атомы попадают в сильное магнитное поле и облучаются радиочастотным импульсом, заряд протонов меняется. У части из них, энергии становится больше, чем в покое. После того, как радиочастотный импульс отключают, накопленная «излишняя» энергия высвобождается. И эти импульсы, переход ядер атомов с повышенного энергетического уровня на обычный, можно улавливать.

Чем молекула больше, тем медленнее она накапливает и высвобождает кинетическую энергию. Разница исчисляется микросекундами и их долями, однако специальная аппаратура способна зафиксировать эту разницу во времени. Главное – чтоб было с чем сравнивать, эталонный показатель.
Таким образцом выбрали воду. Она есть в человеческом теле везде. А ее молекулы в любой ткани дают одинаковое время т.н. продольной релаксации.
Степень содержания воды в тканях, а также молекулярный спектр входящих в их состав веществ и определяет, в упрощенном варианте, физическую основу метода ЯМР или МРТ.
Полученные данные суммируются, обрабатываются компьютером и отображаются на экране монитора. Изображение состоит из пикселов, которые являются единицей изображения. Яркость пиксела пропорциональна вокселу – степени магнетизации в данной единице объема. Комбинация пикселов на экране монитора образует изображение. Характеристики картинки зависят от того, сколько воды имеется в той или иной ткани.
Кроме того, применение специальных контрастов на основе парамагнитных ионов, повышает разрешающую способность методики, способствует лучшей визуализации и дифференцировке тканей.
Контрастирование
Преимуществом МР-томографии является то, что она предоставляет изображение интересующего отдела организма без необходимости в изменении положения тела.
Сейчас в качестве основы для контраста применяется редкоземельный металл – гадолиний. Чтоб сделать его нетоксичным для человека, синтезируют хелатный комплекс гадолиния с производными этилендиаминтетрауксусной кислоты (с диэтилентриаминпентауксусной кислотой).
Контраст вводится внутривенно. Стандартная дозировка составляет 0,1 ммоль/кг. Оптимальное контрастирование наблюдается на Т1-взвешенных снимках.
Диагностические возможности
Изначально, МРТ показывало статичную анатомическую картинку. По аналогии с КТ, но с лучшей дифференцировкой мягких тканей.
С 80-х годов в медицинскую практику внедрена диффузно-взвешенная МРТ, позволяющая оценивать процессы диффузии воды в тканях. Эта методика нашла применение как в плане обнаружения ишемии, так и касательно любых функциональных аномалий.
В основе методики лежит разница магнитных свойств окси и дезоксигемоглобина, а также – изменение магнитных свойств ткани вследствие разного кровенаполнения. Неврологам, фМРТ позволяет оценивать функциональное состояние ткани головного мозга.
Конкурентом, функциональной МРТ сичтается ПЭТ. Для этой методики требуется использовать токсичиные и дорогие радиоизотопные фармпрепараты.
Магнитно-резонансная тотмография является неинвазивной, обладает минимальным списком противопоказаний. Функциональную МРТ можно повторять неоднократно, что делает ее отличным инструментом для мониторинга больного.
Ишемический инсульт
Прямыми признаками гипоксии мозга считаются изменение коэффициента диффузии интенсивности сигнала в отдельных (пораженных), участках и признаки отека. К косвенным относят изменение просвета сосудов.
К снижению коэффициента наблюдаемой диффузии приводит расстройство метаболизма тканей в условиях кислородного голодания. Второй фактор – снижение температуры в этой области.
Ранние признаки
Первые признаки острой ишемии, на МРТ, появляются через 6 – 8 часов. Фактически у всех пациентов, к концу суток, повышается интенсивность сигнала в области поражения при в режиме Т2.
Вначале очаг имеет гетерогенную структуру и нечеткие границы. На 2–3 сутки сигнал остается гетерогенным, но приобретает гомогенную структуру. Здесь уже затрудняется дифференцировка зоны отека и, собственно, очага поражения. В режиме Т1, по прошествии 24 часов, интенсивность сигнала снижается.
Косвенные признаки ишемии выявляются с первых минут ее развития.
К этим признакам относятся:
- появление внутриартериального изоинтенсивного или гиперинтенсивного сигнала от поперечного сечения сосуда;
- сочетание изоинтенсивного сигнала в просвете сосуда и гиперинтенсивного сигнала по периферии очага;
- отсутствие эффекта потери сигнала, так как подобное явление в норме характерно для кровотока.
В первые часы, с помощью МРТ с достаточной степенью вероятности, можно судить об обратимости очага ишемии. Для этого оценивают диффузионно-взвешенные снимки и изображения в режиме Т2.
Если коэффициент наблюдаемой диффузии (КНД) низкий и отсутствует изменение сигнала в режиме Т2, то в первые часы инсульта можно рассчитывать на обратимость патологии.
Если наряду с низким КНД в режиме Т2, очаг интенсивен, следует говорить о необратимости очага поражения.
Дальнейшая эволюция МР-сигнала: с уменьшением зоны отека и началом фазы резорбции со второй недели, очаг снова становится гетерогенным. С начала 4 недели снова повышается время релаксации, с соответствующим усилением интенсивности сигнала в Т2 режиме. К моменту формирования кистозной полости, к 7-8 неделе, МР-сигнал соответствует таковому для ликвора.
При контрастировании в острейший период инсульта, до 6-8 часов, в пораженной зоне контраст не скапливается. Что, вероятно, связано с сохранностью гематоэнцефалического барьера. Накопление контрастного вещества отмечают в более позднем периоде инсульта, и до образования кистозной полости. После этого, контраст снова перестает скапливаться в очаге.
Геморрагический инсульт
Изображение очага поражения при геморрагическом инсульте на МРТ зависит от соотношения оксигемоглобина и дезоксигемоглобина, которые имеют разные магнитные свойства. Динамику этого процесса можно наблюдать, оценивая изображения в Т1 и Т2 режимах.
В острейшей стадии, из-за высокого содержания оксигемоглобина, гематома визуализируется в виде изоинтенсивного и гипоинтенсивного очага.
С наступлением острого периода, оксигемоглобин преобразуется в дезоксигемоглобин. В Т2 режиме, это проявляется образованием очага низкой плотности.
В подостром периоде, дезоксигемоглобин переходит в метгемоглобин. Эти изменения можно оценивать в режиме Т1, отмечается увеличение интенсивности сигнала.
В поздней стадии, продолжается нарастание уровня и происходит лизис эритроцитов. Также в образовавшейся полости увеличивается количество воды. Такие процессы обуславливают формирование гиперинтенсивного очага как в Т1, так и в Т2 режимах.
В хронической стадии, гемосидерин и ферритин откладываются в макрофагах, которые располагаются в капсуле очага. На МРТ это проявляется в виде темного кольца вокруг гематомы в режиме Т2.
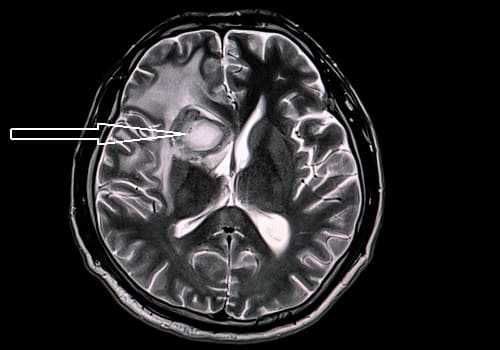
Поражение белого вещества головного мозга
Разница между биохимическими явлениями в белом и сером веществе головного мозга есть. И она обусловливает возможность дифференцировке одного от другого.
Серое вещество содержит больше воды, а в белом – больше липидов. Это позволяет их уверенно различать при проведении МРТ.
Однако нет специфических признаков, которые позволяли бы четко сформулировать диагноз после обследования. Поэтому наличествующую картину на мониторе необходимо соотносить с клиническими проявлениями патологии нервной системы.
Рассмотрим типичные проявления поражения белого вещества при заболеваниях нервной системы.
Рассеянный склероз
В отношении этой патологии, МРТ весьма информативна. Процедура выявляет очаги множественные очаги повышенной плотности, расположенные асимметрично, в глубине белого вещества. Типична локализация таких очагов по периферии желудочков мозга (перивентрикулярно), в мозолистом теле и стволовых структурах, мозжечке.
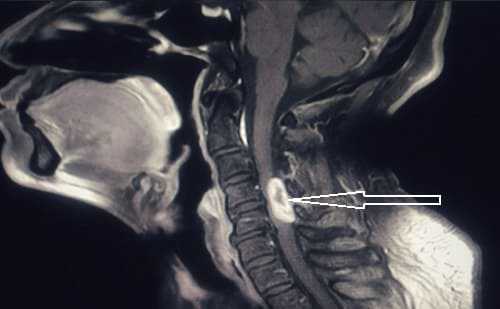
При поражении спинного мозга, обнаруживаются подобные очаги в режиме Т2. В случае ретробульбарного неврита при рассеянном склерозе, МРТ показывает усиление сигнала от зрительных нервов.
Используя контрастирование, можно установить давность процесса. Свежие очаги охотно накапливают контраст, в отличие от индифферентных старых.
Чтоб с высокой вероятностью установить диагноз рассеянного склероза на основании МРТ, требуется найти два признака. Во-первых, – очаги типичной локализации (субтенториальной, перивентрикулярной, и корковой), причем хотя бы один из них должен накапливать контраст. Во-вторых, – должны быть найдены очаги, диаметром более 5 мм.
Острый рассеянный энцефаломиелит
Такая патология на МРТ проявляется в виде крупных очагов повышенного сигнала. Расположены они, как правило, в глубоких, подкорковых отделах белого вещества и склонны к слиянию между собой.
Нейросаркоидоз
На МРТ обнаруживаются диффузные очаги, с типичной локализацией:
- хиазма (место скрещения зрительных нервов);
- гипофиз;
- дно третьего желудочка.
Также, нейросаркоидоз часто поражает мозговые оболочки.
Подострый склерозирующий панэнцефалит
Данная патологии проявляется очагами повышенной плотности в Т2 режиме. Располагаются они, преимущественно, в базальных ганглиях и по периферии желудочков мозга.
Черты очага, определяемого на МРТ, зависят от соотношения внеклеточной и внутриклеточной жидкости в образовании. Поэтому размеры образования, полученные на МРТ, не всегда соответствуют реальным масштабам распространения опухолевых клеток.
Разработан ряд диагностических критериев, позволяющих судить о природе опухоли по ее проявлениям на МРТ.
Опухоли из жировой ткани являются относительно редкими. Чаще встречаются новообразования, которые дают изоинтенсивные сигналы (например, менингеомы) или гиперинтенсивные очаги (например, глиомы).
Второй очередью оценивают характер полученного изображения. Здесь возможны два варианта:
- Структура изображения может быть гомогенной, монолитной. Типична для доброкачественных опухолей.
- И гетерогенной, неоднородной. Характерна для злокачественных новообразований, отражает процессы кальцинации, некроза, кровоизлияния в ткани опухоли.
Кальцинаты проявляются очагами низкой интенсивности. Острые кровоизлияния визуализируются в виде участка, пониженного в режиме Т2, сигнала. В подостром и хроническом периоде, кровоизлияния дают в режиме Т2 сигнал повышенной интенсивности.
О степени злокачественности объемного образования можно судить еще и по его границам.
Так, ровные и четкие края у очага больше свидетельствуют в пользу доброкачественности образования.
Злокачественным опухолям присущи нерезкие очертания, отражающие инфильтрирующий характер роста.
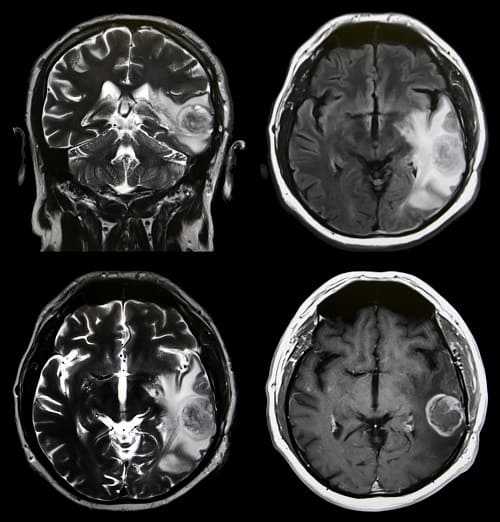
Методика позволяет установить наличие объемного образования в мозгу, даже когда его не видно при рутинном обследовании. К косвенным признакам опухоли относятся:
- деформация извилин головного мозга;
- аномалии желудочковой системы;
- внутренняя гидроцефалия;
- смещение мозговых структур с их анатомического расположения.
Для уточняющей и дифференциальной диагностики, применяют введение контраста.
Дифференцировка опухолей
Благодаря МРТ, появляется возможность заранее спрогнозировать, какой отдел стал источником опухолевых клеток. Это помогает отличить первичный узел от метастатического поражения.
Менингиомы
Как правило, проявляются изоинтенсивным сигналом в режиме Т1. Незначительное повышение сигнала в режиме Т2 характерно для ангиобластических менингиом. Фибробластические менингиомы проявляют себя скорее изоинтенсивным или гипоинтенсивным сигналом.
В таких условиях большое значение приобретают описанные немного выше косвенные признаки. А также – контрастирование. Контраст охотно накапливается менингиомой, и при проведении МРТ она выглядит гомогенным образованием с четкими границами.
Опухоли из мозговых оболочек и костей черепа
Характеризуются наличием ликворных щелей между тканью опухоли и деформированным участком головного мозга. Основание опухоли более широкое в месте прикрепления к костям черепа. Также в этой области вероятно развитие гиперостоза.
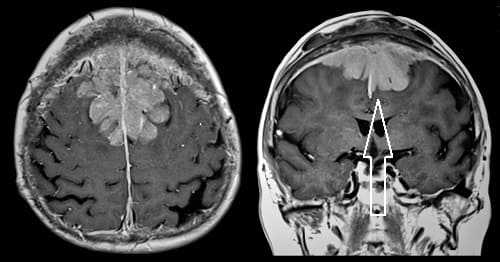
Опухоли из ткани головного мозга (глиального ряда)
Доброкачественные астроцитомы проявляются гомогенным сигналом с повышенной плотностью в режиме Т2, изоинтенсивным или гипоинтенсивным сигналом в режиме Т1.
Невриномы
Главным проявлением невриномы на МРТ является наличие объемного образования изоинтенсивного или гипоинтенсивного характера. При малых размерах опухоли – гомогенного, при большом образовании – гетерогенного типа. Контраст невринома накапливает неравномерно.
Метастатические поражения
Основным проявлением метастаза является наличие на магнитно-резонансной томограмме очага повышенной интенсивности в режиме Т2. При контрастировании, контраст накапливается по периферии опухоли с образованием кольцеобразных структур (корона-эффект).
Менингиты
Структура получаемого изображения зависит от характера патологического процесса, т. е. от нозологической формы менингита.
При серозном менингите на МРТ появляются признаки расширения желудочковой системы и субарахноидальных пространств.
При гнойном менингите также отмечают расширение желудочков головного мозга и субарахноидальных пространств. Дополнительно, возможно появление очагов повышенной интенсивности в паренхиме головного мозга в режиме Т2.
При введении контраста, он накапливается преимущественно в мозговых оболочках.
Особенностью туберкулезного менингита является появление на МРТ очага пониженной интенсивности, окруженного сигналом высокой интенсивности. Такие признаки являются патогномоничными для туберкулемы. Обычно, такие очаги локализуются на основании мозга.
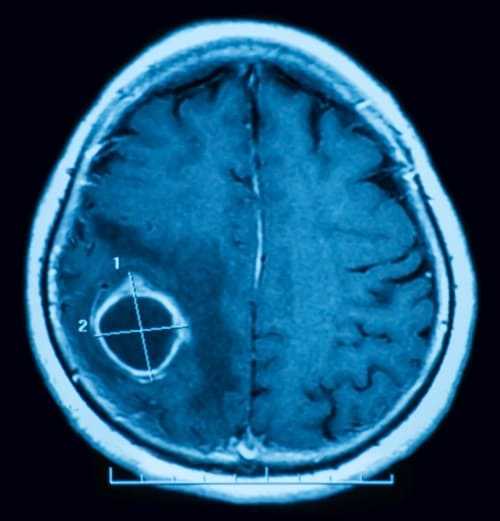
Абсцесс головного мозга
До формирования капсулы, абсцесс на МР-томограмме в режиме Т2 визуализируется как очаг повышенной плотности с неоднородной структурой. Капсула в режиме Т2 выглядит в виде ободка пониженной плотности. Введенный контраст накапливается в «ткани» абсцесса и его капсуле.
Энцефалиты. Характерным проявлением является появление очага повышенной интенсивности в режиме Т2 в веществе головного мозга, наряду с выше описанными признаками менингита.
Абсцесс головного мозга. До формирования капсулы абсцесс на томограмме выглядит как очаг повышенной плотности в режиме Т2 с неоднородной структурой. Капсула выглядит в режиме Т2 в виде ободка пониженной плотности. Контраст накапливается в «ткани» абсцесса и его капсуле.
Наследственные заболевания нервной системы
Болезнь Паркинсона проявляется признаками атрофии подкорковых структур: хвостатого ядра, бледного шара, черной субстанции, ядра Льюиса и т.д.
При синдроме паркинсонизма (типично развивается на фоне сосудистой патологии), МРТ показывает множественные участки ишемических инсультов (инфарктов) и лейкоареоз. Располагаются такие очаги, преимущественно, в области подкорковых структур.
Для хореи Геттингтона характерны атрофические изменения со стороны хвостатого ядра и бледного шара.
В случае оливопонтоцеребеллярной дегенерации, на МРТ отмечаются очаги атрофии в белом веществе мозжечка, продолговатом мозге, мосту.
При наследственной мозжечковой атаксии, отмечают признаки атрофии мозжечка (его корковых отделов и червя).
Также высока диагностическая роль МРТ в отношении пациентов с разнообразной неврологической патологией:
- аутизмом;
- эпилепсией;
- внутричерепной гипертензией;
- синдромом гиперактивности с дефицитом внимания (СГДВ);
- задержками психомоторного и речевого развития;
- минимальными мозговыми дисфункциями (ММД)
- мигренозными головными болями.
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и уз?
