Будет ли виден микроинсульт на мрт

По статистике каждый пятый человек, попавший в больницу с признаками инсульта, страдает другим заболеванием, которое имеет похожую симптоматику. К ним относят гипогликемию, отравление, приступ эпилепсии, мигрень или опухоль мозга. Все болезни лечатся по-разному, поэтому лечение, начатое до точной постановки диагноза, может быть опасным для жизни человека. Выясним, надо ли делать МРТ при подозрении на инсульт, и что покажет этот метод исследования.


Разновидности и стадии заболевания
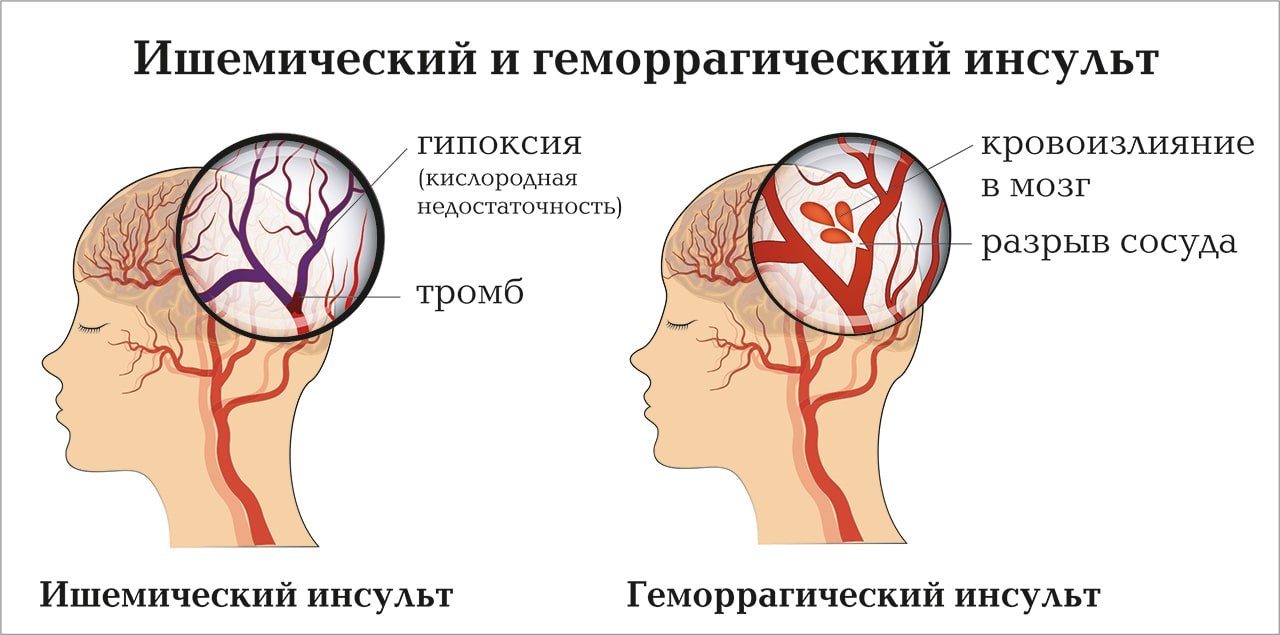
Инсультом называют острое нарушение кровообращения в мозге, которое бывает четырех видов:
- Инсульт ишемический (80% случаев). Развивается при закупорке мозговой артерии тромбом, который препятствует снабжению вышерасположенных тканей мозга кровью, богатой питательными веществами и кислородом. Характерные для инсульта признаки развиваются быстро: в течение одной минуты. Необратимые изменения в мозге происходят уже через 5 минут. Необходима скорая медицинская помощь.
- Микроинсульт, или ТИА – транзиторная ишемическая атака (2-3% случаев). Причиной микроинсультатакже становится закупоренная артерия. Но организм быстро растворяет тромб, восстанавливая кровоснабжение головного мозга. Симптомы ТИА проходят также быстро, как и начинаются – в течение нескольких минут. Но при отсутствии медицинской помощи с высокой долей вероятности в течение 1-2 суток микроинсульт может перерасти в ишемический.
- Геморрагический инсульт с кровоизлиянием в мозг (15% случаев). Артерия разрывается, и кровь выходит в мозговое вещество. Прогноз менее благоприятный по сравнению с ишемической формой.
- Геморрагический инсульт с субарахноидальным кровоизлиянием (2-3% случаев). Кровь из лопнувшей артерии вытекает не в мозговые ткани, а в пространство между мозгом и черепной коробкой.
Выделяют несколько стадий инсульта:
- Острейший период (трое суток с момента приступа). В считанные секунды развивается характерная симптоматика: неожиданная слабость, онемение или паралич половины тела, головокружение, головная боль и дезориентация в пространстве, тошнота и рвота, мушки перед глазами. У пациента наблюдаются нарушения речи и слуха, спазмы или расслабление мышечной ткани. Если симптомы проходят самостоятельно в течение 24 часов, то диагностируют транзиторную ишемическую атаку.
- Острый период (промежуток времени между 3-им и 21-ым днем с начала приступа). Признаки болезни постепенно уходят. Если к окончанию этого периода пациент восстанавливается полностью, также диагностируют ТИА.
- Период раннего восстановления (начинается с 21 дня с начала болезни до 6 месяцев). В это время медленно снижается выраженность остаточных симптомов. Если ведется активная реабилитация, частично восстанавливаются утерянные ранее функции.
- Период позднего восстановления (время от 0,5 до 2 лет с момента приступа). Функции продолжают восстанавливаться до максимально возможного предела. Если не произошел некроз отдельных участков мозга, функциональность может восстановиться до 100%.
Теперь выясним, чем может быть полезно МРТ для человека с признаками инсульта.
Назначают ли МРТ при подозрении на инсульт, при каких симптомах
Первое, что нужно сделать при диагностике инсульта – это определить его тип. Традиционно это делают с помощью компьютерной томографии. Такое обследование недорогое, точное и быстрое: уже через несколько минут можно судить о том, было ли кровоизлияние.
МРТ при инсульте делают реже, потому что по сравнению с КТ метод обладает следующими недостатками:
- Процедура длится долго (от 20 до 90 минут);
- Это дорогостоящий метод диагностики (от 3,5 тысячи рублей);
- МРТ хуже видит кровоизлияния, поэтому обследование может не показать места с мелкими излияниями крови в мозговое вещество.
В отличие от КТ магнитно-резонансная томография позволяет точно определить, какие участки мозга были поражены. Метод также с высокой точностью показывает степень их поражения. Поэтому МРТ в 85% случаев назначают для исследования головного мозга при ишемическом инсульте и ТИА, отличительными признаками которых являются отсутствие головной боли и растерянность пострадавшего. Еще один плюс в пользу МРТ – отсутствие вредного для организма рентгеновского излучения.
Внимание! МРТ наиболее информативно при проведении в острейшем и остром периоде. Но исследование может быть назначено и в период восстановления для реабилитационного прогноза, когда КТ уже неинформативно.

Как проходит процедура
При инсульте делают МРТ головного мозга и обследование его сосудов с помощью специального аппарата – магнитно-резонансного томографа. После того, как пациент попал в больницу:
- Врачи принимают решение о необходимости проведения МРТ.
- При положительном решении пациента подготавливают к процедуре, снимая с него металлические предметы. По возможности нужно предупредить специалиста МРТ о наличии зубных имплантатов или конструкций, выполненных из материалов, включающих в свой состав ферромагнетики (железо, сталь).
- Пациента укладывают на стол томографа, голова фиксируется для исключения движения во время исследования. Пациента задвигают в тоннель.
- С помощью томографа специалист выполняет послойные снимки головного мозга и его сосудов в нескольких проекциях.
- Выдвигают стол с пациентом и подготавливают результаты диагностики.
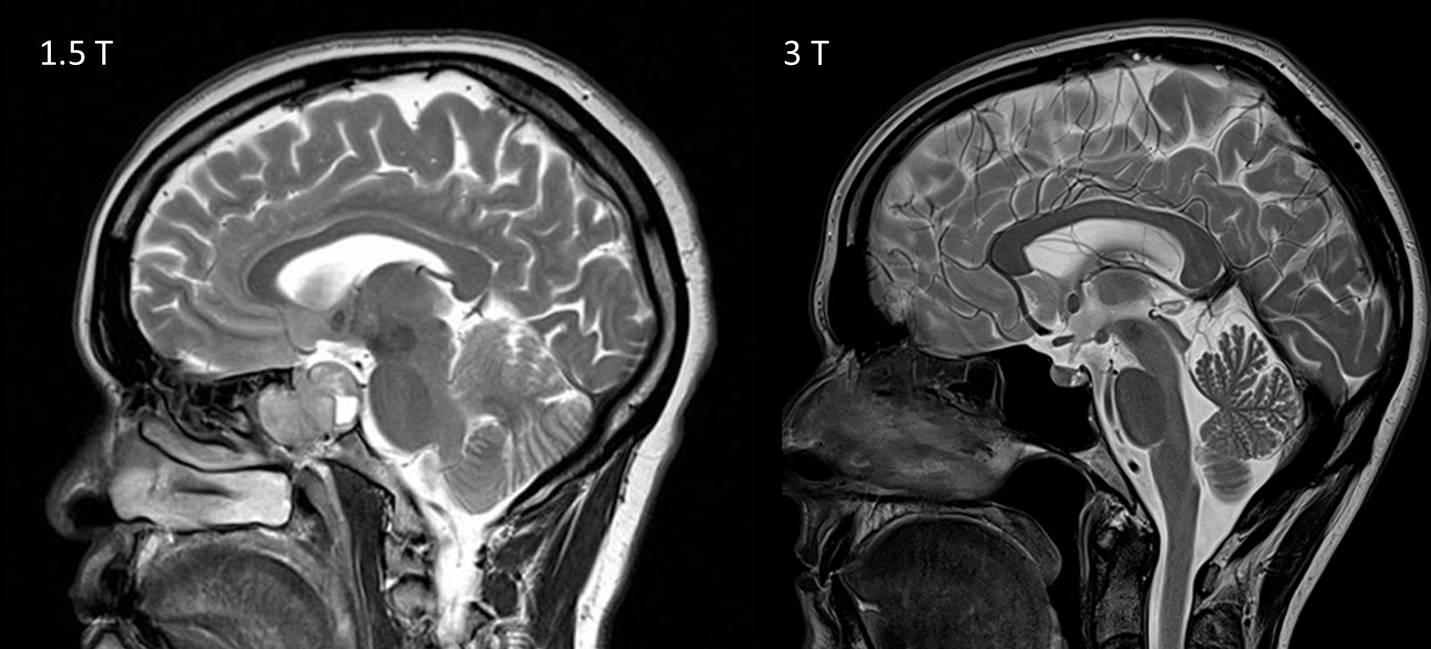
МРТ головного мозга выполняют в режимах высокого (1,5 Тл) или сверхвысокого (3 Тл) магнитного поля. При инсульте обычно отдают предпочтение сверхвысокопольной диагностике. Она не приносит вреда пациенту, но благодаря ей:
- Можно получить снимки таких срезов, которые невозможны при высокопольном МРТ. Такой режим позволяет тщательно изучить состояние головного мозга даже при микроинсульте.
- Сокращается время процедуры, так как сканирование происходит быстрее.
- Результаты исследования получаются самыми точными, так как сверхвысокопольный режим сканирования запускает программу по устранению искажений, вызываемых беспокойным поведением пациента.
- Можно точно определить объем пораженной зоны головного мозга, что позволяет контролировать восстановление органа в реабилитационный период и своевременно менять тактику лечения при отсутствии положительной динамики.
Для ангиографии сосудов головного мозга может быть применено внутривенное введение красящего вещества. МРТ с контрастированием займет больше времени, но позволит точно оценить состояние артерий, вен и даже капилляров мозговой ткани.

Как выглядят патологические очаги на снимках
Инсульт на МРТ определяется степенью ответного сигнала. Тревожной новостью будет наличие сильного отклика ткани на воздействие магнитного поля.
Ишемический инсульт на снимках МРТ выглядит как светлый участок. Именно он говорит о высоком ответном сигнале. Выявление таких зон указывает на серьезное поражение ткани мозга, чаще всего – на ее некроз (отмирание). Это необратимое явление, всегда влекущее за собой функциональные нарушения пациента.
Нужно ли проводить обследование после перенесенного инсульта, и с какой регулярностью
В период восстановления после инсульта компьютерная томография уже не выявляет очаги поражения. Единственным методом, позволяющим отслеживать состояние мозговых структур в это время, является магнитно-резонансная томография. МРТ головного мозга после перенесенного инсульта рекомендуется проводить 1 раз в год. Диагностику можно делать чаще, если на то есть показания: ухудшение состояния больного, плохие результаты анализов и других обследований.
На снимках МРТ, сделанного в раннем периоде восстановления, видна сформированная киста в месте некроза мозговой ткани. Отеки уменьшаются, а у периферии они перестают визуализироваться вовсе – это говорит о положительной динамике лечения. В позднем восстановительном периоде можно наблюдать развитие альтернативных нейронных сетей, благодаря которым пациент сможет частично восстановить свои функции. Если мозговые изменения в это время не визуализируются, можно судить об успешной реабилитации пациента и полном восстановлении утраченной на время функциональности (в случае ТИА).
МРТ-диагностика проводится после исключения геморрагического инсульта методом КТ головного мозга. Это связано с тем, что магнитно-резонансная томография наиболее информативна при ишемическом виде нарушения мозгового кровообращения. Благодаря ей можно выявить месторасположение пораженных участков мозга, а также определить степень поражения этих зон. На основании результатов исследования выбирают тактику лечения и делают прогноз для пациента.
Ежегодно в России от инсульта погибают миллионы людей — эта группа заболеваний занимает второе место по смертности после инфаркта миокарда.
Согласно статистике только 16% пациентов не остаются инвалидами, но у половины из них отмечается повторная атака страшной болезни — виной тому отсутствие своевременной диагностики.
При некоторых формах патологии осложнения предотвращает магнитно-резонансная томография, о которой мы поговорим в статье.
Типы инсульта и стадии
Чтобы понять актуальность МРТ в диагностике нарушений мозгового кровообращения, рекомендуется знать классификацию патологии. Отметим разновидности заболевания и отличительные черты.
Патология подразделяется на следующие формы:
- Геморрагический — это разрыв артерии с выходом крови за пределы сосудистого русла. В результате такого повреждения образуется внутренняя гематома, которая сдавливает нейроны и провоцирует симптомы. Такую форму делят на геморрагический инсульт оболочек и непосредственно в мозговую ткань.
- Ишемический инсульт — наоборот, отсутствие крови в некотором сегменте мозга. Происходит это из-за закупорки артерии, в результате чего ткани, расположенные по её ходу, отрезаются от сердечно-сосудистой системы, остаются без кислорода и питательных веществ. Эта форма подразделяется на микроинсульт, который характеризуется лёгким течением и быстрым периодом восстановления.
 Мозговая ткань хрупкая, кровоизлияние легко повреждает нейроны. Даже малейшее кислородное голодание вызывает гибель клеток, которые не восстанавливаются.
Мозговая ткань хрупкая, кровоизлияние легко повреждает нейроны. Даже малейшее кислородное голодание вызывает гибель клеток, которые не восстанавливаются.
Поэтому важна своевременная диагностика и предупреждение местных заболеваний.
Различают четыре стадии инсульта:
- Острейшая — развивается в первые трое суток после атаки, характеризуется яркими симптомами, которые дезориентируют больного. Отмечается сильная головная боль, нарушение координации, тошнота и рвота, выпадение чувствительности вплоть до отказа половины тела.
- Острая стадия — с 3 суток и до 3 недель. Характеризуется уменьшением симптомов и постепенной стабилизацией самочувствия. Часть функций по-прежнему утрачена.
- Ранее восстановление — с третьей недели до полугода. Обнаруживаются минимальные клинические признаки, возвращается часть утраченных функций.
- Позднее восстановление — иногда длится до 2 лет. Симптомы исчезают, возвращение функций зависит от степени поражения нейронов.
Пациент находится под пристальным наблюдением врачей. Сначала показан покой и симптоматическая терапия, затем проводится реабилитация.
При каких формах назначается диагностика
Магнитные волны подходят не для всех форм инсульта — они плохо показывают скопления жидкости, не выявляют кровоизлияния. Поэтому для геморрагической формы ценный диагностический метод — компьютерная томография.
МРТ делается при ишемическом инсульте — в этом случае исследование информативно и покажет:
- участок повреждения;
- уровень закупорки артерии;
- степень разрушения мозговой ткани.
Чтобы решить, что назначить КТ или МРТ, доктор выявляет тип заболевания по клиническим признакам.

Для ишемической — характерна дезориентация пациента и невыраженная головная боль.
У МРТ ряд преимуществ при диагностике инсульта. Главное — отсутствие облучения, поэтому исследование проводится с минимальным количеством противопоказаний.
Порядок прохождения процедуры
В отличие от среднепольного МРТ, для диагностики нарушения мозгового кровообращения используются томографы мощностью не менее 1,5 Тл. Предпочтение отдаётся высокопольным приборам 3 Тл, у которых следующие преимущества:
- выполняются снимки с большим количеством срезов — это помогает досконально изучить очаг поражения;
- изображение получается чёткое и информативное — благодаря этому ставится точный развёрнутый диагноз;
- сокращается время исследования — это снижает дискомфорт, назначается нужная терапия, делают выводы о прогнозе.
 Поскольку исследование не требует подготовки, доктор принимает решение, при согласии пациента проводится диагностика.
Поскольку исследование не требует подготовки, доктор принимает решение, при согласии пациента проводится диагностика.
Порядок проведения МРТ при инсульте включает следующие этапы:
- снятие металлических украшений;
- доктор убеждается в отсутствии металлических коронок, кардиостимулятора или инсулинового насоса;
- пациент ложится на площадку, голова аккуратно фиксируется ремнём;
- больной помещается в капсулу прибора, где делаются снимки.
Исследование займёт 30-40 минут. Если вдруг пациенту стало плохо, он использует кнопку для связи и вызывает врача.
В экстренной ситуации, когда счёт идёт на минуты и следует определить, кровь или тромб в голове — в этом случае назначают КТ (не информативно в первые 6 часов).
Ангиография при МРТ
Если требуется оценить степень нарушения мозгового кровообращения, делается ангиография с контрастным веществом, которое вводится за несколько минут до проводимой процедуры.
Контраст окрашивает артерии и определяет:
- причину ишемии (спазм сосуда, отрыв тромба, атеросклеротической бляшки);
- уровень закупорки;
- область мозга, оставшуюся без крови.
Аллергия на контраст редкая, делается минимальная проба для её определения. При отсутствии непереносимости проводится исследование.
Расшифровываем снимки
При недостатке кровообращения погибают нейроны, питающиеся от поражённой артерии.
В этом случае доктор смотрит на интенсивность МРТ-сигнала, который должен быть ослаблен.
Ишемический инсульт на снимках выглядит как белое пятнышко — изменение цвета говорит о размягчении сигнала от томографа.
При выявлении патологического участка врач подробно изучает снимки, определяет размер и расположение, пишет заключение. На основании этих данных даётся прогноз.
Кровоизлияния в мозг и его оболочки не всегда обнаруживают на МРТ, поэтому КТ проводится в первую очередь.

Ишемический инсульт

Геморрагический инсульт
При отсутствии изменений на рентгене назначается прохождение магнитного томографа.
Особенности обследования после перенесённого инсульта
После инсульта МРТ является незаменимым методом, который выигрывает перед КТ — на снимках длительное время видны изменения мягких тканей:
- отёчность — её уменьшение говорит о результативности лечения;
- киста — помогает дать прогноз;
- рост нейронных сетей — при наличии даётся оценка эффективности реабилитации и восстановления утраченных функций.
МРТ рекомендуется проводить ежегодно, при ухудшении самочувствия доктор посоветует делать снимки чаще. Ценно исследование в поздний восстановительный период.
МРТ актуально при ишемическом инсульте, кровоизлияния на снимках выявить сложно. В дальнейшем томограф поможет определить результативность лечения и реабилитации. Исследования проводятся ежегодно, по совету врача иногда назначается чаще.
Видео
Инсульт, или острое нарушение мозгового кровообращения, является второй по частоте причиной смертности людей во всем мире. Ранняя диагностика и оказание своевременной помощи поможет минимизировать последствия инсульта, избежать инвалидности или летального исхода.
1. Инсульт на МРТ
МРТ назначается пациентам для выявления патологий различных систем и органов. Особое место отводится исследованию головного мозга. Только эта процедура позволяет полностью рассмотреть все отделы внутричерепной коробки.
2. Что представляет собой инсульт?
Инсульт – состояние, связанное с внезапным нарушением кровоснабжения мозга. Чаще выявляется ишемическая форма патологии.
Существует несколько форм заболевания в зависимости от причины появления и симптоматики.
1. Геморрагический инсульт связан с повреждением сосудов головного мозга, в результате которого происходит кровоизлияние. При патологии участки мягких тканей мозга сдавливаются, а образовавшиеся пустоты заполняются кровью. Различают несколько форм инсульта:
- субдуральный – гематома образуется над оболочками органа;
- спидуральный – сгустки крови располагаются под оболочками головного мозга;
- паренхиматозный – поражается серое вещество;
- внутрижелудочковый;
- смешанный.
2. Субарахноидальный инсульт, при котором кровоизлияние локализуется в субарахноидальном пространстве. Патология поражает головной и спинной мозг.
3. Ишемический инсульт, связанный с закупоркой сосудов органа атеросклеротической бляшкой или тромбом. Из-за недостаточного поступления кислорода и питательных веществ к отдельным участкам мозга происходит отмирание тканей.
4. Лакунарный инсульт. При проблеме наблюдается повреждение малой перфорантной артерии.
3. Роль МРТ в диагностике заболеваний головного мозга
Помимо инсульта МРТ позволяет выявить и другие заболевания головного мозга:
- проблемы, связанные с нарушением поступления кислорода в головной мозг – паралич, мигрени, болезнь Паркинсона, эпилептические приступы;
- атеросклероз сосудов, при котором на стенках постепенно накапливаются бляшки, препятствующие нормальному кровотоку;
- опухоли доброкачественного характера, не распространяющиеся на соседние отделы и ткани и не дающие метастазы;
- раковые новообразования, характеризующиеся стремительным ростом и метастазированием;
- кисты различной локализации, заполненные жидкостью изнутри;
- метастазы или вторичные очаги онкологических структур.
МРТ головного мозга также позволяет определить:
- травматические повреждения черепной коробки – сотрясение, перелом, ушиб;
- воспалительные процессы оболочки мозга, связанные с инфекционными заболеваниями – энцефалит, менингит;
- аневризмы.
3.1. Ишемический инсульт
Провоцирующий фактор развития ишемического инсульта – нарушение поступления крови к определенному участку головного мозга из-за плохой гемодинамики или недостаточной проходимости артерий.
Среди причин, приводящих к ишемическому инсульту, выделяют:
- аневризмы аорты;
- прием гормональных средств;
- пожилой возраст;
- заболевания сердца и сосудов;
- повышенную свертываемость крови;
- нерациональное питание с преобладанием в рационе транс жиров;
- сахарный диабет;
- курение и потребление спиртных напитков.
Заболеванию в большей степени подвержены женщины в возрасте до 30 и после 80 лет. У мужчин ишемический инсульт чаще диагностируется с 30 до 80 лет.
В своем течении патология проходит несколько стадий:
- Острейшая (1-3 дня с момента появления первых признаков). Если симптомы патологии исчезают в течение 24 часов, то больному диагностируют ишемическую атаку.
- Острая (от 3 до 21 дня). В этот период наблюдается постепенная регрессия неврологической симптоматики. Возможно полное восстановление после окончания острого периода.
- Ранняя восстановительная (от 3 недель до полугода). Характеризуется медленным восстановлением прежних функций при условии грамотного проведения реабилитационных мероприятий.
- Поздняя восстановительная (от полугода до 2 лет). Последующая наработка двигательных функций.

Ишемический инсульт на МРТ
МРТ головного мозга используется для диагностики ишемического инсульта в острейшем, остром и позднем периоде. Нужно ли делать МРТ после инсульта? После острого периода повторную МР-томографию проводят только при ухудшении состояния пациента.
Как выглядит инсульт на снимках? В раннем и позднем восстановительном периоде пораженные участки визуализируются, как очаги кистозного или глиозного перерождения. Полное восстановление клеток и нейронов головного мозга, находившихся в участке поражения, невозможно.
Если у пациента был диагностирован микроприступ, то к 21 дню заболевания клиническая картина инсульта на МРТ становится более сглаженной.
3.2. Геморрагический инсульт
Заболевание связано с разрывом или повышенной проницаемостью стенок сосудов мозга. Оно характеризуется острой симптоматикой и нередко приводит к летальному исходу.
Основные причины патологии:
- аневризмы сосудов;
- васкулит;
- артериальная гипотензия;
- геморрагический диатез;
- аутоиммунные заболевания соединительных тканей;
- злоупотребление антикоагулянтами;
- онкологические образования в структурах ГМ.
Геморрагический инсульт протекает также, как и ишемический, в нескольких стадиях:
- Острейшая, которая длится 24 часа с момента кровоизлияния. Прогноз на выздоровление зависит от своевременности оказанной помощи.
- Острая. Длится до 3 недель после появления первых признаков патологии.
- Подострая (от 22 дней до 3 месяцев).
- Ранняя восстановительная – 3-6 месяцев.
- Поздняя восстановительная – от 6 до 12 месяцев.
- Стадия возможных осложнений – от 1 года до конца жизни.
Геморрагический инсульт развивается внезапно, как правило, в период активной деятельности больного. Первые признаки инсульта у мужчин и женщин – потеря сознания, учащение пульса, резкие головные боли.
Как выглядит геморрагический инсульт на МРТ головного мозга? В острейшем, остром и подостром периоде на снимках отчетливо видны границы кровоизлияния.

В позднем подостром периоде (после 14 дней с момента появления первых симптомов) около гематомы визуализируется перфоральный отек мягких тканей головного мозга.

Хочется отметить особую значимость МР – томографии в выявлении последствий инсульта, недоступных для других диагностических методов. При сканировании на Т2 ВИ различается ободок гемосидерина, напоминающий послеишемическую кисту.

3.3. Субарахноидальные кровоизлияния
САК – острое состояние, связанное с кровоизлиянием в субарахноидальное пространство. Оно возникает самопроизвольно или развивается на фоне травматического повреждения черепной коробки. К патологии склонны женщины в возрасте 45-60 лет.
Особое внимание следует уделить причинам субарахноидальных кровоизлияний, проявляющихся спонтанно. К провоцирующим факторам относят:
- патологии сосудов;
- артериальные аневризмы;
- воспаление стенок сосудов или дистрофические процессы в них;
- доброкачественные и онкологические образования в структурах спинного и головного мозга;
- злоупотребление антикоагулянтами.
Среди основных причин патологии следует выделить артериальные аневризмы, локализирующиеся в области крупных сосудов. Различают несколько стадий развития САК:
- Кровоизлияние в субарахноидальное пространство.
- Блокада ликворных путей из-за образования гематомы. На этой стадии возникает внутренняя гидроцефалия.
- Возникновение спазма гладкомышечных волокон из-за лизиса свертков крови. Постепенно развивается конструктивно-стенотическая артериопатия или КСА.
КСА также бывает нескольких стадий в зависимости от степени сужения сосудов:
- умеренная – изменение диаметра сосудов на 20-25%;
- выраженная – уменьшение сосуда на 50-75%;
- критическая – изменение диаметра сосудов более, чем на 75%.
Диагностику САК можно проводить в первые 12 часов с момента кровоизлияния. Во время диагностики на FLAIR – изображениях четко визуализируются гипоинтенсивные субарахноидальные пространства.
Какое МРТ делать при подозрении на инсульт, связанный с артериальной аневризмой? В этом случае врачи предлагают пациентам пройти МР-ангиографию или МР-венографию. Исследования позволяют с высокой точностью обнаружить любой источник кровотечения.
Ангиография считается «золотым стандартом диагностики» в выявлении патологий сосудов головного мозга. Процедура дополняет результаты исследований, полученных с помощью КТ и стандартного МРТ. К преимуществам ЦАГ относят:
- Возможность визуализации шейки аневризмы и мелких сосудов.
- Визуализация вымывания и поступления контрастного вещества в сосудах. Это дает врачам необходимую информацию о состоянии питающих сосудов.
- Возможность использования ангиографии в качестве лечебной процедуры.
3.4. Острая гипертоническая энцефалопатия
Данная патология чаще всего возникает на фоне гипертонического криза. Приступ одинаково часто диагностируется у гипертоников и гипотоников. В первом случае опасной отметкой служит показатель давления 180-190 мм.рт.ст, во втором – 140 мм.рт.ст.
Острая гипертоническая энцефалопатия развивается на фоне:
- острого воспаления почек;
- резких перепадов давления;
- заболеваний головного мозга;
- психологического и физического перенапряжения;
- неправильного лечения повышенного АД;
- злоупотребления лекарственными средствами.
Диагностика патологии включает в себя:
- Анализ симптоматики заболевания и выявление причины проблемы.
- Консультацию невролога для выявления имеющихся когнитивных расстройств.
- Консультацию психиатра для исключения схожих по признакам заболеваний.
- Биохимический анализ крови для выявления предрасполагающих к патологии факторов – сахарного диабета, анемии, поражения головного мозга, почечной недостаточности.
- УЗГД шейных артерий.
- МРТ или КТ головного мозга.
- ЭЭГ для оценки активности головного мозга.
- Спинномозговая функция.
На начальных стадиях гипертонической энцефалопатии редко выявляются изменения в структурах головного мозга, помимо расширения Вирхова пространства. Со 2 стадии диагностируется поражение полушарий головного с полостями в центре. Их возникновение не всегда сопровождается характерными симптомами.
При гипертензивной энцефалопатии, в отличие от инсультов, происходит поражение субкортикального пространства и белого вещества. Геморрагический и ишемический инсульт связан с повреждением сосудов.
4. Может ли МРТ не показать инсульт?
Всегда ли виден инсульт на МРТ? С помощью современного оборудования можно выявить заболевание спустя несколько часов после возникновения первых признаков инсульта у мужчин и женщин. Особенно эффективен в этом случае метод диффузионно-взвешенных изображений. С помощью процедуры выявляются изменения в структуре головного мозга, произошедшие спустя 5-10 минут после кровоизлияния.
Инсульт может быть нераспознан на снимках неопытным врачом-рентгенологом. Высококвалифицированный специалист диагностирует любой вид патологии на ранних стадиях. В стадии острого инсульта МРТ снимки четко визуализируют ткани головного мозга, пропитанные кровью. Данные исследования используются для разработки эффективной схемы терапии.
Специалисты определяют с помощью МРТ поврежденные отделы органа, причины развития патологии и длительность инсульта. Некоторые пациенты считают, что заболевание по снимкам трудно отличить от рассеянного склероза. Это мнение является ошибочным. Приступы инсульта характеризуются острой симптоматикой и сопровождаются сильными головными болями. Рассеянный склероз прогрессирует медленно и сопровождается нарушением когнитивных функций.
5. КТ и МРТ для диагностики инсульта
МР-томография выдает не менее точные снимки, чем КТ. Первый метод имеет ряд преимуществ по сравнению с компьютерной томографией: не несет для пациента лучевой нагрузки, лучше визуализирует мягкие ткани и мелкие сосуды мозга. Главный недостаток МРТ – длительность проведения (не менее 30 минут для исследования структур головного мозга). Это создает определенные трудности в диагностике инсульта у детей, лиц с неврологическими проблемами. Также МР-томография не подходит для экстренной диагностики пациентов.
При ишемическом инсульте специалисты отдают предпочтение магниторезонансному методу. С его помощью можно выявить очаги поражения через несколько часов с момента заболевания. При геморрагической форме патологии используют КТ, так как исследование лучше визуализирует кровоизлияния на ранних стадиях.
ИНСУЛЬТ МОЖЕТ КОСНУТЬСЯ КАЖДОГО!
Запомните простой тест, который поможет распознать инсульт и вовремя вызвать «скорую»
При наличие одного или нескольких признаков незамедлительно звоните в службу спасения.
Единый номер для России: 112 
