Что такое иммунитет под действием вакцины

Профилактика инфекций посредством вакцинации доказала свою эффективность, является на протяжении двух столетий неотъемлемой частью при формировании защитного иммунитета у населения. Иммунология начала зарождаться в 18 веке, когда Э. Дженнер установил, что доярки, взаимодействующие с зараженными оспой коровами, не болеют впоследствии черной оспой, поражавшей людей того времени. Не зная ничего об иммунитете, его механизмах, доктор создал вакцину, позволившую снизить уровень заболеваемости.
Последователем Дженнера считают Луи Пастера, который определил наличие микроорганизмов, являющихся возбудителями инфекций, получил вакцину против бешенства. Постепенно ученные создали препараты от коклюша, кори, полиомиелита и других, ранее опасных для жизни, здоровья человечества болезней. В 21 веке иммунопрофилактика остается главным инструментом создания специфического иммунитета среди граждан.
Что такое вакцина
Иммунный препарат в состав, которого входят ослабленные, либо убитые вирусные компоненты возбудителей получил название вакцина. Она служит для выработки в организме человека антител, противостоящих антигенам (чужеродным структурам) на протяжении длительного временного периода, отвечающих за устойчивый иммунный барьер.
Разработаны средства (сыворотки) действующие не более нескольких месяцев, отвечающие за выработку пассивного иммунитета. Они вводятся сразу же после инфицирования, позволяют спасти человека от смерти, серьезных патологий. Вакцинация – механизм, обеспечивающий организм специфическими антителами, которые он получает не болея.
Вакцина до прохождения сертификации проходит длительный экспериментальный путь. К использованию допускают препараты со следующими характеристиками:
- Безопасность — после введения вакцины отсутствуют тяжелые осложнения у граждан.
- Протективность – длительное стимулирование защитного потенциала против введенного возбудителя, сохранение иммунологической памяти.
- Иммуногенность – способность к индукции активного иммунитета с долгосрочным эффектом вне зависимости от специфичности антигена.
- Иммунная активность – направленная стимуляция выработки нейтрализующих антител, эффекторных Т-лимфоцитов.
- Вакцина должна быть: биологически стабильной, неизменчивой при транспортировке, хранении, обладать низкой реактогенностью, доступной стоимостью, удобной при применении.
Перечисленные свойства вакцин позволяют свести к минимуму проявление местных реакций и осложнений. В чем заключается разница между понятиями:
- поствакцинальные реакции или местные – кратковременный ответ организма, возникающий на введение вакцины. Он проявляется в виде припухлости, отечности или покраснения в месте инъекции, общих недомоганий – подъема температуры, головной боли. Продолжительность периода составляет в среднем 3 суток, коррекция состояний носит симптоматический характер;
- осложнения после вакцины – возникают отсрочено, принимают патологические формы. К ним относят: аллергические реакции, процессы нагноения, спровоцированные нарушением правил асептики, обострение хронических болезней, наслоение инфекций, полученных в поствакцинальный период.
Разновидности вакцин
Иммунологи разделяю вакцины на типы, отличающиеся способом получения, механизмом действия, компонентным составом и рядом других признаков. Выделяют:
Аттенуированные – препараты производят из живых, но сильно ослабленных вирусов, либо патогенных штаммов микроорганизмов измененных генетически, либо из родственных штаммов (дивергентные суспензии), которые не в состоянии вызвать заражение человека. Корпускулярные вакцины характеризуются сниженной вирулентностью (уменьшенной способностью антигена заражать) при сохранении иммуногенных свойств, то есть способности вызывать иммунный ответ и формировать устойчивый иммунитет.
Примерами живых вакцин служат средства, используемые при иммунизации против чумы, гриппа, кори, краснухи, эпидемического паротита, бруцеллеза, туляремии, натуральной оспы, сибирской язвы. После некоторых прививок, например БЦЖ, требуется ревакцинация для сохранения иммунитета на протяжении жизненного периода.
Инактивированные – состоят из «мертвых» микробных частиц, выращиваемых в других культурах, например, на куриных эмбрионах, затем, убитых под воздействием формальдегида и очищенных от белковых примесей. К обозначенной категории вакцин относятся:
- корпускулярные – добывают из целостных штаммов (цельновирионные), либо из бактерий вируса (цельноклеточные). Примером первых являются противогриппозные суспензии, от клещевого энцефалита, вторых – лиофилизированные массы против лептоспироза, коклюша, брюшного тифа, холеры. Вакцины не вызывают инфицирование организма, но тем не менее содержат протективные антигены, могут спровоцировать аллергии и сенсибилизацию. Преимуществом корпускулярных составов в их стабильности, безопасности, высокой реактогенности;
- химические – изготавливают из бактериальных единиц, имеющих определенную химическую структуру. Отличительной особенностью считают минимальное наличие балластных частиц. К ним причисляют вакцины от дизентерии, пневмококка, брюшного тифа;
- конъюгированные – содержат комплекс из токсинов и бактериальных полисахаридов. Подобные комбинации усиливают индуцирование иммуногеном иммунитета. Например, сочетание вакцины анатоксина дифтерийного и Ar Haemophilus influenzae;
- сплит или субвирионные расщепленные – состоят из внутренних и поверхностных антигенов. Вакцины хорошо очищены, поэтому переносятся без выраженных побочных проявлений. Примером служат некоторые средства против гриппа;
- субъединичные – образованы из молекул инфекционных частиц, то есть имеют изолированные антигены микробов. Например, Гриппол, Инфлювак. Отдельно обозначают анатоксин – состав, выработанный из обезвреженных токсинов бактерий, который сохранил анти- и иммуногенность. Анатоксины способствуют формированию напряженного иммунитета длительностью до 5 лет и больше;
- рекомбинантные генно-инженерные – получают при содействии рекомбинантных ДНК, переносимых из вредоносного микроорганизма. Например, вакцина от ВГВ.
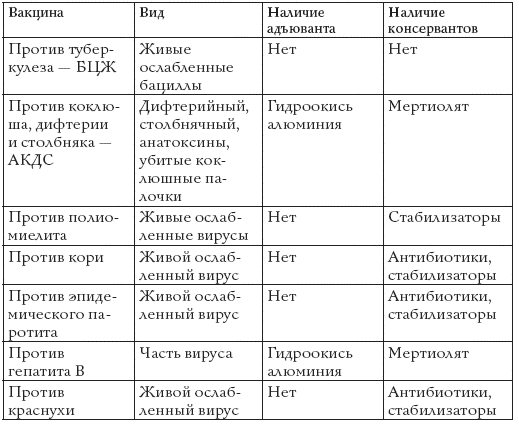
Сравнительный анализ вакцин
Таблица №1
Особенности поствакцинального иммунитета
После тех или иных прививок, у человека вырабатывается иммунитет специфичный по отношению к введенным инфекционным возбудителям, формируется невосприимчивость к ним. Основными характеристиками иммунитета, возникшего от вакцины, считаются:
- выработка антител к специфичным антигенам инфекционного заболевания;
- формирование иммунитета через 2 – 3 недели;
- поддержание способности клеток длительно сохранять информацию, отвечать реакцией при выявлении гомогенного антигена;
- пониженная невосприимчивость к инфицированию при сравнении с иммунитетом, образованным после перенесенного заболевания.
Иммунитет, приобретенный человеком посредством прививок, не наследуется, при грудном кормлении не передается. В своем становлении он проходит 3 этапа:
- Скрытый. На протяжении первых 3 дней формирование протекает латентно, без видимых изменений в иммунном статусе.
- Период роста. Длится в зависимости от препарата, особенностей организма от 3 до 30 дней. Характеризуется увеличением количества антител по отношению к возбудителю, полученному при инъекции.
- Снижения иммунитета. Постепенное уменьшение ответа от прививок штаммов.
Получить полноценный ответ на Т-зависимые антигены, возможно при соблюдении ряда условий: применять следует протективные, правильно дозированные вакцины, обеспечивающие продолжительный контакт с иммунной системой. Длительность взаимодействия обеспечивают путем создания «депо», введением суспензии по схеме с соблюдением указанных интервалов, своевременной ревакцинацией. Устойчивость организма к инфекциям обеспечивается отсутствием стрессов, ведением подвижного образа жизни, сбалансированные питанием.
Вакцинацию откладывают при высоких показателях температуры, хронических заболеваниях в обостренной фазе, воспалительных процессах, иммуннодефиците, гемобластозе. Следует оценить риски вакцинации при планировании и в период беременности, аллергических состояниях при введении предыдущих вакцин.
Глобализация применения вакцин
Каждый гражданин должен понимать, что предотвратить распространение инфекции можно лишь профилактическими мероприятиями, которые отражены в календаре прививок отдельно взятого государства. В документе указана информация о перечне вакцин, эпидемиологически оправданных для конкретной территории, сроках их постановки.
ВОЗ создала расширенную программу иммунизации (РПИ) в 1974 году, направленную на предупреждение возникновения инфекций, сокращение их распространения.
Благодаря РПИ выделяют несколько значимых этапов, позволивших сократить возникновение очагов ряда заболеваний:
- 1974 – 1990 гг. – активная иммунизация против кори, столбняка, полиомиелита, туберкулеза, коклюша;
- 1990 – 2000 гг. – ликвидация краснухи беременных, полиомиелита, столбняка новорожденных. Снижение инфицирования корью, свинкой, коклюшем, параллельная разработка, применение суспензий, сывороток против японского энцефалита, желтой лихорадки;
- 2000 – 2025 гг. – реализуется введение ассоциированных препаратов, планируется ликвидация дифтерии, краснухи, кори, гемофильной инфекции, паротита.
Масштабный охват вызывает некоторые опасения со стороны населения, среди молодых родителей, опасающихся мельчайших признаков нездоровья ребенка. Следует помнить, что средства, формирующие иммунитет, защитят от специфичных заболеваний, предотвратят осложнения, патологические изменения, смерть при инфицировании в ситуациях отказа от прививки. Даже здоровый образ жизни не способен обезопасить организм от воздействия вирусов, бактерий.
В случаях заражения после прививки, например при ненадлежащем хранении средства, нарушениях введения препарата, болезнь протекает легко и без последствий, благодаря наличию иммунитета. Плановая вакцинация экономически оправдана, так как лечение в случае инфицирования потребует больше средств, чем стоимость вакцины.
Видео: сроки формирования БЦЖ
Миф второй: прививки ослабляют собственный иммунитет и вредят организму
Иммунизация как метод борьбы с заболеваниями существует уже несколько веков. Первые письменные упоминания о вариоляции (лат. variola — «оспа») — методе активной иммунизации против натуральной оспы — появились в X веке нашей эры в Китае.

Лекари вскрывали созревший оспенный пузырек на теле заболевшего и смачивали содержимым лоскут хлопковой материи. После — касались им ноздрей здорового человека, которому хотели передать иммунитет к вирусу.
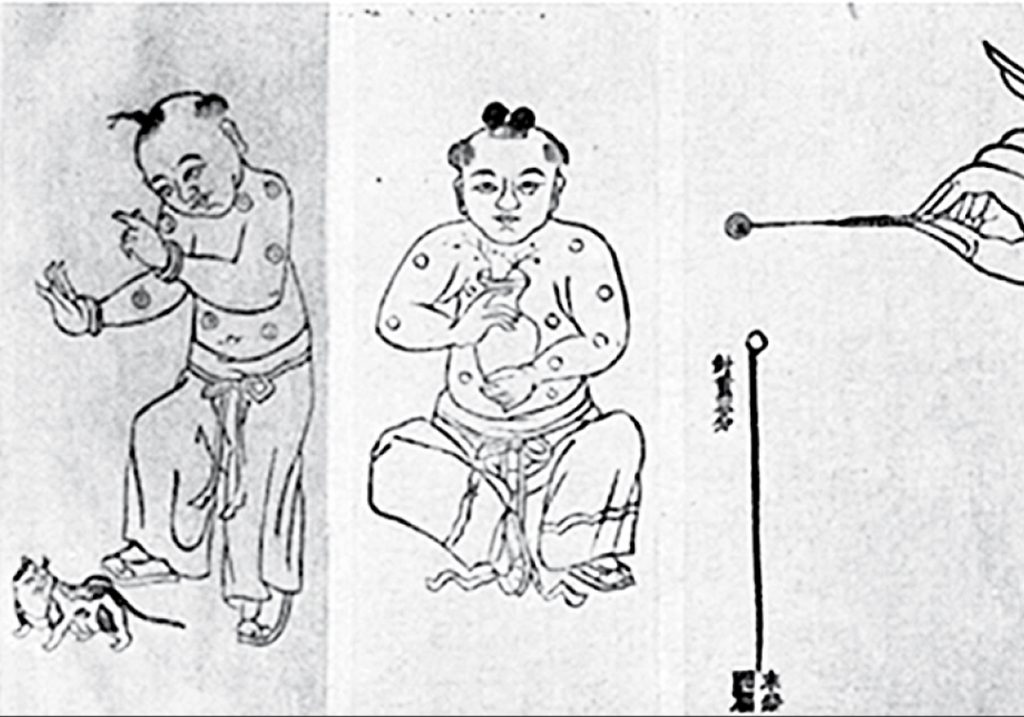 Инокуляция. Книга о традиционной китайской медицине. (Источник: The Historical Medical Library of The College of Physicians of Philadelphia. The History of Inoculation and Vaccination for the Prevention and Treatment of Disease. Lecture Memoranda. A.M.A. Meeting, Minneapolis. Burroughs Wellcome and Co. London, 1913)
Инокуляция. Книга о традиционной китайской медицине. (Источник: The Historical Medical Library of The College of Physicians of Philadelphia. The History of Inoculation and Vaccination for the Prevention and Treatment of Disease. Lecture Memoranda. A.M.A. Meeting, Minneapolis. Burroughs Wellcome and Co. London, 1913)
В XVII–XVIII веках в Индии отмечали, что эпидемии натуральной оспы бывают разной «силы». Поэтому во время вспышек «мягких эпидемий», когда жертв было не так много, детей оборачивали простынями больных оспой для того, чтобы они перенесли слабую форму заболевания и тем самым обеспечили себе иммунитет.
Другой способ передачи оспы от человека к человеку, существовавший примерно в те же века в Индии, Китае и Северной Африке — инокуляция или прививка (от лат. inoculare — «прививать», «пересаживать»), то есть подкожное введение вируса натуральной оспы. В прошлом под прививкой подразумевали надрез или укол скальпелем, которым предварительно вскрывали пузырек оспы на теле больного. Через три дня на месте пореза появлялся крупный оспенный пузырек, а спустя четыре или пять дней по мере развития инфекции их становилось множество. Кроме того, у больного проявлялись и другие характерные для оспы симптомы.
В Европе об этих методах предотвращения эпидемий натуральной оспы стало широко известно только в XVIII веке, когда появилась тенденция перенимать оригинальные идеи восточных народов и культур. Самое раннее упоминание о вариоляции было обнаружено в Дании в XVII веке — европейцы переняли практику прививок от оспы у турков.
Сами турки приписывали этот метод черкесам, которые использовали его в меркантильных целях. Этот народ был беден, но, несмотря на это, красивых черкешенок выдавали замуж за богатых иноземцев или продавали в качестве рабынь в гарем турецким султанам. Черкесские женщины прививали своих шестимесячных или годовалых детей от оспы, снижая риск возникновения заболевания. Вариоляция служила гарантией того, что лицо и кожа девочек не будут позже испорчены оспой.
Постепенно инокуляция стала распространяться за пределами Дании. Известный французский философ Вольтер был настолько впечатлен этим явлением, что ему удалось передать через переписку свой энтузиазм Екатерине II.
После того, как от оспы привилась сама императрица, ее сын Павел и граф Орлов, этот метод профилактики заболевания стал популярен и в России.
Считается, что метод вакцинации впервые предложил врач Эдвард Дженнер в 1796 году. Слово «вакцинация» происходит от названия вируса коровьей оспы Variolae vaccinae. Ученый успешно привил восьмилетнего Джеймса Фиппса (James Phipps) вирусом коровьей оспы, в результате чего мальчик получил иммунитет и против натуральной оспы.
 Картина художника Эрнеста Борда «Эдвард Дженнер прививает Джеймса Фиппса»
Картина художника Эрнеста Борда «Эдвард Дженнер прививает Джеймса Фиппса»
В истории науки существуют доказательства того, что Дженнер был далеко не первым, кто наблюдал невосприимчивость переболевших коровьей оспой доярок к натуральной оспе. Например, в 1774 году английский фермер Бенджамин Джести во время эпидемии привил своих сыновей и жену вирусом коровьей оспы. После того, как они переболели менее тяжелой формой заболевания, семья приобрела иммунитет и к натуральной оспе. Тем не менее широкое признание получил именно Эдвард Дженнер. Он не только решил проверить собственные давние наблюдения, но и ввел термины «вакцинация» и «вакцина», которые мы используем и по сей день. Экс-перименты в области прививок дали толчок развитию учения о вакцинах. Именно им мы обязаны исчезновению вируса натуральной оспы. Последняя смерть от этого заболевания была зафиксирована в 1978 году в Англии — фотограф заразилась натуральной оспой в лаборатории.
В настоящее время существует более 100 видов вакцин от десятков инфекций, которые по основным характеристикам делятся на 4 класса:
1. Инактивированные вакцины
Инактивированные вакцины содержат убитые бактерии, вирусы, либо их части. К таким вакцинам относятся прививки против гриппа, брюшного тифа, клещевого энцефалита, бешенства, гепатита А и другие.
2. Живые (аттенуированные) вакцины
В этих вакцинах присутствуют ослабленные возбудители, которые не способны вызвать заболевание. При их введении в организм человека запускается иммунный ответ с образованием антител и клеток-памяти. Благодаря аттенуированным вакцинам организм в большинстве случаев защищен от туберкулеза, ротавирусной инфекции, кори, краснухи, полиомиелита, ветряной оспы («ветрянки») и других заболеваний.
3. Анатоксины (токсоиды)
Этот тип вакцин содержит токсины бактерий, которые были обработаны специальным образом. При этом теряются их вредоносные свойства, но сами токсины не сильно изменяют свою структуру. На основе анатоксинов создают прививки от дифтерии, коклюша и столбняка.
4. Молекулярные вакцины
Молекулярные вакцины содержат белки или фрагменты белков микроорганизмов, характерных для определенного типа возбудителей. В наши дни такая вакцина существует против вирусного гепатита B. Необходимые компоненты для молекулярных вакцин получают с помощью методов генной инженерии. Эти вакцины создаются для предупреждения болезни: прививку делают здоровому человеку, чтобы заранее «вооружить» организм средствами борьбы с инфекцией.
Но существует исключение — вакцина, которая применяется после инфицирования. Луи Пастер и его ученик Эмиль Ру разработали средство против бешенства, которое вводят уже после укуса зараженным животным. Эффективность такой вакцинации можно объяснить длительным инкубационным периодом этого вируса. Он поражает центральную нервную систему — головной и спинной мозг. Чтобы проникнуть в эти органы, вирусу необходимо время. Так что иммунная система успевает выработать ответ и болезнь не развивается.
После того, как в организм попадают компоненты вакцин, запускается тот же механизм, который срабатывает при возникновении инфекции.
Организм вырабатывает антитела, но при этом не атакует предполагаемый патоген, поскольку вакцины заболевания вызвать не могут. Это, своего рода, «репетиция» действий иммунной системы в ответ на попадание опасного возбудителя заболевания. «Боевые учения», которые при возникновении реальной угрозы позволят организму адекватно на нее реагировать.
После прививки и синтеза необходимых антител, организм уже «выигрывает время»: его B-клетки «помнят», какие именно антитела нужно производить при встрече с определенным патогеном.
Как для поддержания эффективности войск нужны регулярные учения, так и прививки необходимо делать несколько раз для выработки антител, которые будут максимально быстро распознавать антиген. Каждое следующее появление антигена усиливает иммунитет к конкретному возбудителю инфекции, поэтому его удаление из организма происходит все быстрее и быстрее.
В итоге при иммунизации в теле человека остаются только те B-клетки, которые производят наиболее сильнодействующие антитела.
Что происходит в случае отсутствия антител к инфекционному агенту? Например, при заболевании полиомиелитом может развиться паралич. Корь в некоторых случаях вызывает энцефалит и слепоту. А клещевой энцефалит при отсутствии прививки может привести к летальному исходу. Прививка в большинстве случаев — это способ приобрести иммунитет к отдельному возбудителю без каких-либо затрат и потерь для организма.
В некоторых случаях после прививки могут наблюдаться побочные эффекты в виде недомоганий (боли в месте укола, слабость, головная боль, небольшое повышение температуры и другие), а иногда даже возможны серьезные приступы аллергических реакций. Побочные эффекты вакцин часто становятся поводом для возникновения множества вопросов и недоверия к прививкам. Многие люди отказываются делать их себе и своим детям, аргументируя это решение наличием у вакцин побочных эффектов. При этом большинство отказников не учитывают, что сами заболевания, от которых им предлагают вакцинироваться, в большинстве случаев намного опаснее сопутствующих эффектов прививок. Таким образом люди повышают уязвимость собственного иммунитета и риск заразиться серьезным заболеванием с намного более серьезными последствиями.
Лицензированные вакцины тщательным образом проверяются, а после выхода на рынок становятся постоянным объектом повторных проверок и отзывов.
Один из аргументов против вакцинации звучит следующим образом: «Я не прививался(-лась) и не заболел(-а), значит, можно обходиться без прививок». Действительно, у каждого из нас по теории вероятности есть шанс никогда не встретиться с возбудителем заболевания, или, встретившись, не заболеть. Это может быть связано со множеством факторов, в том числе — коллективным иммунитетом, сильным врожденным иммунитетом человека и другими. Но отказываться от прививок — в корне неверно.
И вот почему.
Во-первых, без поддержания на определенном уровне показателей иммунизации — коллективного иммунитета — могут вернуться редкие заболевания, которые прекратили свое распространение благодаря вакцинации большого количества людей.
Например, эпидемии коклюша и эпидемии полиомиелита могут возобновиться в случаях массовых отказов от прививок. В наши дни отсутствие заболевания у человека может быть связанно именно с коллективным иммунитетом. Прививка позволяет не только обезопасить свое здоровье, но и поддержать коллективную защиту от определенного вида инфекции.
Еще одна причина отказа от вакцинирования — использование тиомерсала или соединения ртути, которое необходимо для консервации вещества некоторых вакцин, выпускающихся в многодозовых флаконах.
В течение более 10 лет Всемирная организация здравоохранения (ВОЗ) тщательным образом изучала вопрос о безопасности использования этого вещества и неизменно приходила к однозначному выводу — количество содержащегося в вакцинах тиомерсала не представляет опасность для здоровья человека.
По данным ВОЗ, каждый год иммунизация позволяет предотвращать от двух до трех миллионов случаев смерти от дифтерии, столбняка, коклюша и кори. Помимо того, что прививки могут останавливать развитие и распространение инфекционных заболеваний, с помощью вакцинации удается препятствовать росту некоторых видов злокачественных опухолей. Так, например, известно, что некоторые виды онкологических заболеваний связаны с инфицированием отдельных тканей вирусами — рак шейки матки, вульвы, вагины, анального отверстия — вызываются вирусом папилломы человека (ВПЧ). Рак печени может спровоцировать вирус гепатита B. Если провести вакцинацию против этих возбудителей, то с очень высокой вероятностью можно избежать образования этих видов опухоли.
По данным сайта ВОЗ, вакцина против ВПЧ может предотвратить 70 % случаев развития рака шейки матки, 80 % случаев рака анального отверстия, 60 % случаев рака влагалища, 40 % случаев рака вульвы и, возможно, даже предупредить развитие некоторых видов рака ротовой полости.
В случае использования вакцины против вируса гепатита B вероятность заболеть раком печени составляет всего 5 %.
Существует еще один важный аргумент в пользу вакцинации. Дело в том, что привитому человеку совсем не понадобятся антибиотики для борьбы с бактериями-возбудителями, поскольку никакого лечения инфекционных заболеваний и не потребуется. Вакцинация косвенно предупреждает возникновение супербактерий — штаммов, устойчивых к антибиотикам, и способствует ограничению распространения устойчивости к антибиотикам, в том числе и к самым сильно действующими.
 Супербактерия, устойчивая к антибиотику
Супербактерия, устойчивая к антибиотику
Бактерия может стать устойчивой к действию антибиотика за сравнительно небольшой промежуток времени. Так, например, группа ученых из Гарварда под руководством профессора Роя Кишони показала, что кишечная палочка может стать устойчивой к 1000-кратной дозе антибиотика всего за 12 дней.
Устойчивость может развиваться не только к действию антибиотиков, но и к спирту — одному из главных антимикробных средств.
Австралийские ученые из Университета Мельбурна выяснили, что бактерии Enterococcus faecium из рода энтерококков часто являются причиной больничных инфекций. Этим бактериям не страшны не только многие антибиотики, но и дезинфицирующие средства на основе спиртов.
Спирт в составе гелей растворяет клеточную стенку — защитную оболочку бактерий. Профессор Тимоти Стиниа и его коллеги предполагают, что мутации в генах E. faecium, по всей видимости, наделили этих бактерии способностью создавать клеточные стенки, которые не растворяются под действием спирта.
