Как раковые клетки обманывают иммунитет
Статья на конкурс «био/мол/текст»: Иммунная система — это мощная многослойная защита нашего организма, которая потрясающе эффективна против вирусов, бактерий, грибов и других патогенов извне. Кроме того, иммунитет способен эффективно распознавать и уничтожать трансформированные собственные клетки, которые могут перерождаться в злокачественные опухоли. Однако сбои в работе иммунной системы (по генетическим либо другим причинам) приводят к тому, что однажды злокачественные клетки берут верх. Разросшаяся опухоль становится нечувствительной к атакам организма и не только успешно избегает уничтожения, но и активно «перепрограммирует» защитные клетки для обеспечения собственных нужд. Поняв механизмы, которые опухоль использует для подавления иммунного ответа, мы сможем разработать контрмеры и попытаться сдвинуть баланс в сторону активации собственных защитных сил организма для борьбы с болезнью.
Опухоль и иммунитет — драматический диалог в трех частях с прологом
Долгое время считалось, что причина низкой эффективности иммунного ответа при раке — то, что опухолевые клетки слишком похожи на нормальные, здоровые, чтобы иммунная система, настроенная на поиск «чужаков», могла их как следует распознавать. Этим как раз и объясняется тот факт, что иммунная система успешнее всего противостоит опухолям вирусной природы (их частота резко возрастает у людей, страдающих иммунодефицитом). Однако позже стало ясно, что это не единственная причина.
Оказалось, что взаимодействие раковых клеток с иммунной системой носит гораздо более разносторонний характер. Опухоль не просто «прячется» от атак, она умеет активно подавлять местный иммунный ответ и перепрограммировать иммунные клетки, заставляя их обслуживать собственные злокачественные нужды.
«Диалог» между переродившейся, вышедшей из-под контроля клеткой с ее потомством (то есть будущей опухолью) и организмом развивается в несколько стадий, и если вначале инициатива почти всецело находится на стороне защитных сил организма, то в конце (в случае развития болезни) — переходит на сторону опухоли. Несколько лет назад учеными-онкоиммунологами была сформулирована концепция «иммуноредактирования» (immunoediting), описывающая основные этапы этого процесса (рис. 1) [2].
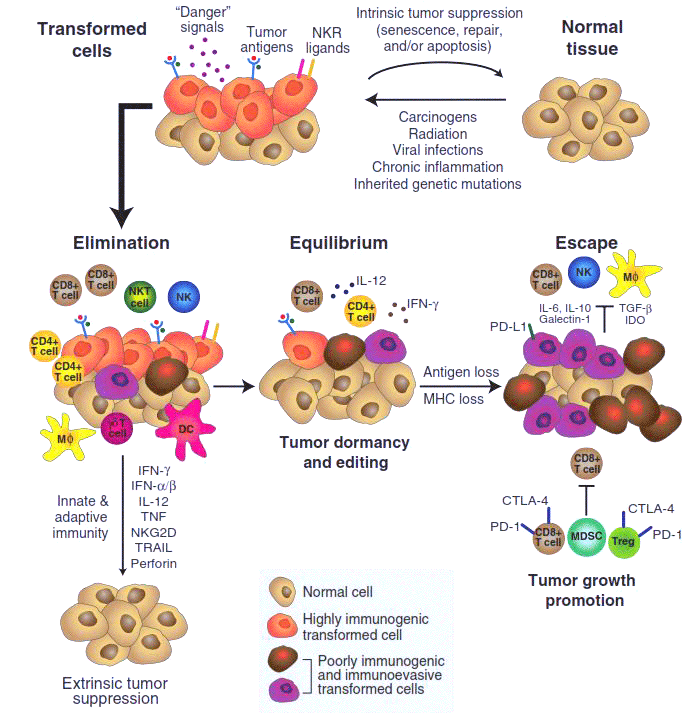
Рисунок 1. Иммуноредактирование (immunoediting) в процессе развития злокачественной опухоли.
Первая стадия иммуноредактирования — процесс устранения (elimination). Под действием внешних канцерогенных факторов или в результате мутаций нормальная клетка «трансформируется» — приобретает способность неограниченно делиться и не отвечать на регуляторные сигналы организма. Но при этом она, как правило, начинает синтезировать на своей поверхности особые «опухолевые антигены» и «сигналы опасности». Эти сигналы привлекают клетки иммунной системы, прежде всего макрофаги, натуральные киллеры и Т-клетки. В большинстве случаев они успешно уничтожают «испортившиеся» клетки, прерывая развитие опухоли. Однако иногда среди таких «предраковых» клеток оказывается несколько таких, у которых иммунореактивность — способность вызывать иммунный ответ — по каким-то причинам оказывается ослабленной, они синтезируют меньше опухолевых антигенов, хуже распознаются иммунной системой и, пережив первую волну иммунного ответа, продолжают делиться.
В этом случае взаимодействие опухоли с организмом выходит на вторую стадию, стадию равновесия (equilibrium). Здесь иммунная система уже не может полностью уничтожить опухоль, но еще в состоянии эффективно ограничивать ее рост. В таком «равновесном» (и не обнаруживаемом обычными методами диагностики) состоянии микроопухоли могут существовать в организме годами. Однако такие затаившиеся опухоли не статичны — свойства составляющих их клеток постепенно меняются под действием мутаций и последующего отбора: преимущество среди делящихся опухолевых клеток получают такие, которые способны лучше противостоять иммунной системе, и в конце концов в опухоли появляются клетки-иммуносупрессоры. Они в состоянии не только пассивно избегать уничтожения, но и активно подавлять иммунный ответ. По сути, это эволюционный процесс, в котором организм невольно «выводит» именно тот вид рака, который его убьет.
Этот драматический момент знаменует собой переход опухоли к третьей стадии развития — избегания (escape), — на которой опухоль уже малочувствительна к активности клеток иммунной системы, более того — обращает их активность себе на пользу. Она принимается расти и метастазировать. Именно такая опухоль обычно диагностируется медиками и изучается учеными — две предыдущие стадии протекают скрыто, и наши представления о них основаны главным образом на интерпретации целого ряда косвенных данных.
Дуализм иммунного ответа и его значение в канцерогенезе
Существует множество научных статей, описывающих, как иммунная система борется с опухолевыми клетками, но не меньшее количество публикаций демонстрирует, что присутствие клеток иммунной системы в ближайшем опухолевом окружении является негативным фактором, коррелирующим с ускоренным ростом и метастазированием рака [2], [3]. В рамках концепции иммуноредактирования, описывающей, как изменяется характер иммунного ответа по мере развития опухоли, подобное двойственное поведение наших защитников получило, наконец, свое объяснение.
Переориентирование иммунной системы от борьбы с опухолью на ее защиту возможно благодаря пластичности клеток этой системы. Говоря об иммунном ответе, мы, как правило, используем «воинственные» метафоры — «борьба», «уничтожение», «подавление». Но мало уничтожить врага, будь то вирус, бактерия или другой паразит. Организм должен еще и исправить причиненные им повреждения. Регенерация поврежденных тканей и заживление ран тоже находятся под контролем клеток иммунной системы: она не только «воин», но еще и «целитель». Коварство рака заключается в том, что, будучи по сути «чужеродным агентом» в организме, он выделяет специальные вещества, которые подавляют активный иммунный ответ и побуждают лейкоциты воспринимать опухоль не как врага, требующего уничтожения, а как рану, требующую помощи, защиты и исцеления.
Мы рассмотрим некоторые механизмы того, как это происходит, на примере макрофагов. Похожие приемы опухоль использует и для того, чтобы обманывать другие клетки врожденного и приобретенного иммунитета.
Макрофаги — «клетки-воины» и «клетки-целители»
Макрофаги, пожалуй, самые знаменитые клетки врожденного иммунитета — именно с изучения их способностей к фагоцитозу Мечниковым и началась классическая клеточная иммунология. В организме млекопитающих макрофаги — боевой авангард: первыми обнаруживая врага, они не только пытаются уничтожить его собственными силами, но также привлекают к месту сражения другие клетки иммунной системы, активируя их. А после уничтожения чужеродных агентов принимаются активно участвовать в ликвидации причиненных повреждений, вырабатывая факторы, способствующие заживлению ран. Эту двойственную природу макрофагов опухоли используют себе на пользу.
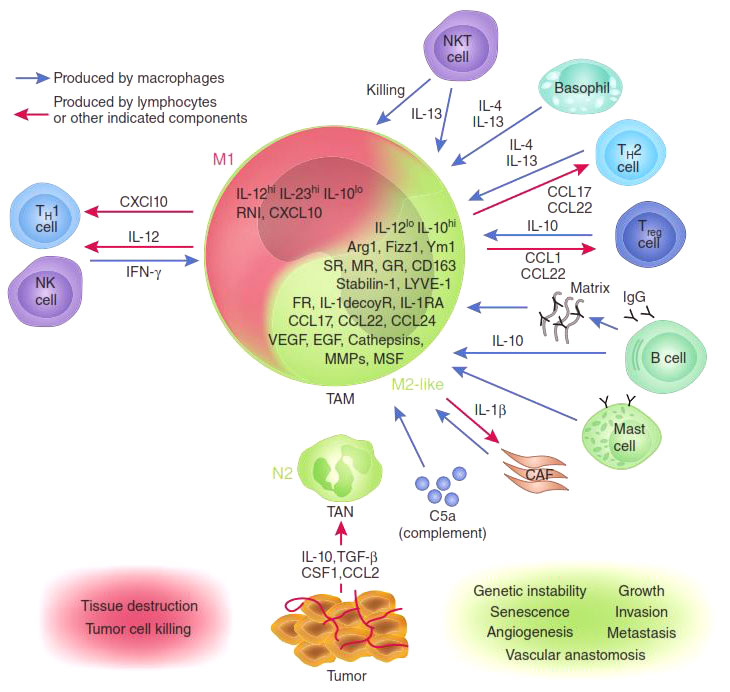
В зависимости от преобладающей активности различают две группы макрофагов: М1 и М2. М1-макрофаги (их еще называют классически активированными макрофагами) — «воины» — отвечают за уничтожение чужеродных агентов (в том числе и опухолевых клеток), как напрямую, так и за счет привлечения и активации других клеток иммунной системы (например, Т-киллеров). М2 макрофаги — «целители» — ускоряют регенерацию тканей и обеспечивают заживление ран [4], [8].
Присутствие в опухоли большого количества М1-макрофагов тормозит ее рост [5], а в некоторых случаях может вызвать даже практически полную ремиссию (уничтожение). И наоборот: М2-макрофаги выделяют молекулы — факторы роста, которые дополнительно стимулируют деление опухолевых клеток, то есть благоприятствуют развитию злокачественного образования. Экспериментально было показано, что в опухолевом окружении обычно преобладают именно М2-клетки («целители»). Хуже того: под действием веществ, выделяемых опухолевыми клетками, активные М1-макрофаги «перепрограммируются» в М2-тип [6], перестают синтезировать антиопухолевые цитокины, такие как интерлейкин-12 (IL12) или фактор некроза опухолей (TNF) и начинают выделять в окружающую среду молекулы, ускоряющие рост опухоли и прорастание кровеносных сосудов, которые будут обеспечивать ее питание, например фактор роста опухолей (TGFb) и фактор роста сосудов (VGF). Они перестают привлекать и инициировать другие клетки иммунной системы и начинают блокировать местный (противоопухолевый) иммунный ответ (рис. 2).

Рисунок 2. М1- и М2-макрофаги: их взаимодействие с опухолью и другими клетками иммунной системы.
Ключевую роль в этом перепрограммировании играют белки семейства NF-kB [7]. Эти белки являются транскрипционными факторами, контролирующими активность множества генов, необходимых для М1 активации макрофагов. Наиболее важные представители этого семейства — р65 и р50, вместе образующие гетеродимер р65/р50, который в макрофагах активирует множество генов, связанных с острым воспалительным ответом, таких как TNF, многие интерлейкины, хемокины и цитокины. Экспрессия этих генов привлекает все новые и новые иммунные клетки, «подсвечивая» для них район воспаления. В то же время другой гомодимер семейства NF-kB — р50/р50 — обладает противоположной активностью: связываясь с теми же самыми промоторами, он блокирует их экспрессию, снижая градус воспаления.
И та, и другая активность NF-kB транскрипционных факторов очень важна, но еще важнее равновесие между ними. Было показано, что опухоли целенаправленно выделяют вещества, которые нарушают синтез p65 белка в макрофагах и стимулируют накопление ингибиторного комплекса р50/р50 [7]. Таким способом (помимо еще ряда других) опухоль превращает агрессивных М1-макрофагов в невольных пособников своего собственного развития: М2-тип макрофагов, воспринимая опухоль как поврежденный участок ткани, включают программу восстановления, однако секретируемые ими факторы роста только добавляют ресурсы для роста опухоли. На этом цикл замыкается — растущая опухоль привлекает новые макрофаги, которые перепрограммируются и стимулируют ее рост вместо уничтожения.
Реактивация иммунного ответа — актуальное направление антираковой терапии
Таким образом, в ближайшем окружении опухолей присутствует сложная смесь молекул: как активирующих, так и ингибирующих иммунный ответ. Перспективы развития опухоли (а значит, перспективы выживания организма) зависят от баланса ингредиентов этого «коктейля». Если будут преобладать иммуноактиваторы — значит, опухоль не справилась с задачей и будет уничтожена или ее рост сильно затормозится. Если же преобладают иммуносупрессорные молекулы — это значит, что опухоль смогла подобрать ключ и начнет быстро прогрессировать. Понимая механизмы, которые позволяют опухолям подавлять наш иммунитет, мы сможем разработать контрмеры и сдвинуть баланс в сторону уничтожения опухолей [8].
Как показывают эксперименты, «перепрограммирование» макрофагов (и других клеток иммунной системы) обратимо. Поэтому одним из перспективных направлений онко-иммунологии на сегодняшний день является идея «реактивации» собственных клеток иммунной системы пациента с целью усиления эффективности других методов лечения. Для некоторых разновидностей опухолей (например, меланом) это позволяет добиться впечатляющих результатов. Другой пример, обнаруженный группой Меджитова [9], — обычный лактат, молекула, которая производится при недостатке кислорода в быстрорастущих опухолях за счет эффекта Варбурга [10]. Эта простая молекула стимулирует перепрограммирование макрофагов, заставляя их поддерживать рост опухоли. Лактат транспортируется внутрь макрофагов через мембранные каналы, и потенциальная терапия заключается в блокировке этих каналов.
Развитие методов антираковой терапии в настоящее время идет по нескольким направлениям сразу , и все они важны. Ведь научившись управлять иммунным ответом так же эффективно, как это делают злокачественные опухоли, мы сумеем окончательно «переиграть» эту болезнь, которая остается одной из главных причин смертности в России и в мире.
- Страшней клешней на свете нет…;
- Schreiber R.D., Old L.J., Smyth M.J. (2011). Cancer immunoediting: integrating immunity’s roles in cancer suppression and promotion. Science. 331, 1565–1570;
- Hanahan D. and Weinberg R.A. (2011). Hallmarks of cancer: the next generation. Cell. 144, 646–674;
- Martinez F.O. and Gordon S. (2014). The M1 and M2 paradigm of macrophage activation: time for reassessment. F1000Prime Rep. 6, 13;
- Ma J., Liu L., Che G., Yu N., Dai F., You Z. (2010). The M1 form of tumor-associated macrophages in non-small cell lung cancer is positively associated with survival time. BMC Cancer. 10, 112;
- Hagemann T., Wilson J., Burke F., Kulbe H., Li N.F., Plüddemann A. et al. (2006). Ovarian cancer cells polarize macrophages toward a tumor-associated phenotype. J. Immunol. 176, 5023–5032;
- Mantovani A. and Sica A. (2010). Macrophages, innate immunity and cancer: balance, tolerance, and diversity. Curr. Opin. Immunol. 22, 231–237;
- Biswas S.K. and Mantovani A. (2010). Macrophage plasticity and interaction with lymphocyte subsets: cancer as a paradigm. Nat. Immunol. 11, 889–896;
- Толл-подобные рецепторы: от революционной идеи Чарльза Джейнуэя до Нобелевской премии 2011 года;
- Colegio O.R., Chu N.Q., Szabo A.L., Chu T., Rhebergen A.M., Jairam V. et al. (2014). Functional polarization of tumour-associated macrophages by tumour-derived lactic acid. Nature. 513, 559–563;
- Как распознать рак при помощи биомаркеров?;
- Биоинформатика: большие БД против «большого Р».
У карциномы есть шанс. Феномен ускользания от иммунного контроля помогает раковым клеткам выжить, став основой для будущего опухолевого клона.
Противоопухолевая защита
Достаточно эффективная врожденная защита от злокачественных новообразований. Иммунитет изо дня в день защищает организм от внешних и внутренних врагов с помощью клеток крови: если удается обнаружить противника, то он будет уничтожен. Но раковые клетки могут обмануть противоопухолевый иммунитет. Феномен ускользания от иммунного надзора возможен за счет следующих основных факторов:
· Изменение количества клеток злокачественной опухоли (или очень мало, или сравнительно немного);
· Коррекция иммуногенности (перестать быть мишенью для иммунных клеток, чтобы проскользнуть незамеченным);
· Ослабление и дефекты иммунного контроля (но это не заслуга карциномы, а проблемы со стороны организма).
Противораковый иммунитет годами и десятилетиями эффективно уничтожает клетки с мутантными генами, не давая ни одного шанса для зарождения опухолевого клона. Но – вода камень точит: однажды «звезды сходятся», и у Карциномы появляется реальная возможность проскользнуть сквозь защитные редуты. И опухоль обязательно воспользуется этой возможностью.
Феномен ускользания
Временные и/или постоянные нарушения со стороны противоопухолевого иммунитета бывают у всех, но далеко не у всех возникает раковая опухоль. Феномен ускользания от иммунного контроля во многом зависит от количества атакующих раковых клеток. Выделяют 4 варианта:
1. Очень мало – до 101 (единичные мутантные клетки могут проскочить незамеченными, но они не способны выжить в одиночку);
2. Среднее количество – 101-103 (лимфоциты без особых проблем обнаруживают и уничтожают это небольшое количество раковых клеток);
3. Значительное количество – 103 — 106 (именно при такой величине опухолевой атаки иммунный надзор может не сработать);
4. Критически много – более 106 (огромное количество генетически чужих клеток невозможно не заметить, поэтому противоопухолевый иммунитет при такой массированной атаке активно обнаруживает и уничтожает противника).
Феномен ускользания возможен тогда, когда сравнительно немного вражеских агентов, которые еще не стали чужими: важно не только количество, но и антигенные качества раковых клеток.
Причины неэффективной иммунной защиты
Злокачественное новообразование обучаемо. Не сразу, но карцинома понимает, что для выживания надо уметь прятаться. Для этого опухоль отбирает раковые клетки с измененными «метками», по которым иммунный надзор отслеживает чужаков: изменив антигенные свойства, рак становится недоступен для опознавания.
Лимфоцит-киллер может находиться в непосредственной близости от опухолевой клетки, но – он не видит её. Феномен ускользания обеспечивается за счет появления следующих свойств клеточных структур карциномы:
· Внешнее упрощение (утратить наружные рецепторы, по которым иммунная система опознает врага);
· Камуфляж (создать те антигены-рецепторы, которые в норме есть у здоровых клеток из других тканей);
· Усложнение рецепторов (изменить антигенные признаки, вернув их к эмбриональному состоянию, которое иммунитет воспринимает, как норму);
· Обман иммунных клеток (создать антитела, которые заблокируют рецепторы и помешают лимфоцитам сделать их работу).
Все элементы паззла должны сложиться, чтобы сработал феномен ускользания, и карцинома получила шанс на прогрессию. Важны не только количество и качество раковых клеток, но иммунодефицит и другие причины неэффективности противоракового иммунитета.
Статья опубликована на сайте parashistay.ru
Опухоль — это система клеток, которые используют самые разные способы ускользнуть от иммунной системы. Они научились «притворяться» и «маскироваться». Некоторые опухолевые клетки скрывают видоизмененные белки со своей поверхности, другие уничтожают дефектные белки, третьи выделяют вещества, подавляющие работу иммунитета. И чем «злее» опухоль, тем меньше шансов у иммунной системы с ней справиться.
Ингибиторы, которые предложил использовать учёный, блокируют эти активаторы и не дают опухолевым клеткам избежать иммунной реакции. Итогом исследования учёного стала разработка препаратов-антител, ингибирующих «контрольные точки» — это его главное открытие.
Нобелевская премия по медицине-2018: в чем суть открытия
Нобелевскую премию в этом году вручают за снятие блокировки с Т-киллерных клеток. Нобелевские лауреаты 2018 года уже шесть лет помогают онкобольным в борьбе с опухолями, используя результаты своих исследований на практике. Учёные выяснили, как раковая опухоль «обманывает» иммунную систему и создали на основе своих исследований эффективную противораковую терапию — иммунотерапию.
Среди традиционных способов лечения рака наиболее распространены химио- и лучевая терапии. Существует и «естественные» методы лечения злокачественных образований, в том числе иммунотерапия. Одно из её перспективных направлений занимается использованием ингибиторов «контрольных точек иммунитета», расположенных на поверхности лимфоцитов (клеток иммунной системы).
Оба ученых-лауреата шли к открытию разными путями. Давайте рассмотрим что исследовал каждый из них и как им удалось заставить иммунитет справиться с онкологией.
Открытие доктора Джеймс Эллисон
Джеймс Эллисон сумел разблокировать иммунную систему с помощью антител против белка-тормоза. Доктор изучал действие определенного клеточного белка Т-лимфоцитов (условное название CTLA-4). Он пришел к выводу, что этот белок тормозит работу Т-лимфоцитов.
Ученый искал пути, как разблокировать иммунною систему. Ему пришла идея разработать антитело, которое свяжет белок-тормоз и заблокирует его функцию подавления иммунной системы. Джеймс Эллисон провел ряд экспериментов с мышами, зараженными раком. Его интересовал вопрос, поможет ли блокада белка (CTLA-4) антителами освободить иммунную систему для атаки раковых клеток.
Больных раком лабораторных мышей удалось вылечить с помощью терапии антителами, которые сняли торможение иммунного ответа и разблокировали противоопухолевую активность Т-лимфоцитов.
В 2010 году доктор Эллисон провел клинические исследования пациентов, больных меланомой (рак кожи). У части больных полностью исчезли остаточные следы рака кожи — как следствие иммунотерапии.
Вот так это выглядит на инфографике, созданной Нобелевским комитетом.
Иммунная система начнет активно уничтожать «чужие» клетки, если будет активирован Т-лимфоцит. Для его активации необходимо связаться клеточным рецептором с другими иммунными элементами, идентифицирующими «чужого» — антигенами. Теперь должен появиться клеточный усилитель иммунного ответа, но он заблокирован белком CTLA-4. Разблокировать его можно антителами против CTLA-4.
Слева на рисунке видно белок-тормоз и клеточный рецептор. Усилитель не работает (зеленый пупырышек).
Справа — антитела (зеленого цвета) против CTLA-4 блокируют функцию торможения лимфоцитов, белок-тормоз нейтрализован антителом, клеточный усилитель подает усиленный сигнал иммунной системе и Т-лимфоциты начинают атаковать раковые клетки.
Молекула белка CTLA-4 появлялась только на активированных Т-клетках. Заслуга Эллисона в том, что он предположил, что все наоборот: CTLA-4 появляется на активированных клетках специально, чтобы их можно было остановить! То есть, на каждой активированной Т-клетке есть ингибирующая молекула, которая конкурирует за прием сигнала (и включение или выключение работы иммунитета).
Открытие доктора Тасуку Хондзё
Доктор Тасуку Хондзё на несколько лет раньше также открыл белок-тормоз (PD-1 ), расположенный на поверхности клеток лимфоцитов. Тасуку Хондзё исследовал аналогичный белок иммунных клеток (PD1) и выяснил, что он работает как тормоз, не давая опухоли развиваться и блокируя Т-киллеры.
Ученый также синтезировал антитела к PD-1, которые сняли блокировку и, как результат — усиленная иммунная атака на раковые клетки.
Как видите, одновременно оба ученые сделали открытие, как снять механизм торможения протеинами работы иммунной системы. После блокировки этих белков-тормозов антителами (к каждому конкретному протеину), развязываются руки иммунным клеткам и они активно убивают онкологические опухоли.
Обе блокирующие молекулы — CTLA-4 и PD-1 — и соответствующие им сигнальные пути назвали иммунными чекпоинтами (от англ. checkpoint — контрольная точка).
В настоящее время проводится множество тестов и клинических опытов в области иммунотерапии рака и в качестве цели тестируются новые контрольные белки, обнаруженные нобелевскими лауреатами.
Прошло не меньше 15 лет между открытиями чекпоинтов и одобрением лекарств на основе их ингибиторов. Сейчас применяют шесть таких препаратов: один блокатор CTLA-4 и пять блокаторов PD-1. Почему блокаторы PD-1 оказались удачнее? Дело в том, что клетки многих опухолей тоже несут на своей поверхности PD-L1, чтобы блокировать активность Т-клеток. Таким образом, CTLA-4 активирует Т-киллеры в целом, а PD-L1 более специфично действуют на опухоль. И осложнений в случае блокаторов PD-1 возникает несколько меньше.
Источник
Какие препараты используют для иммунотерапии рака: название, стоимость
В нашей стране используют препараты для иммунной терапии онкологических опухолей. Большинство из них недоступны по цене для обычных больных.
К ним относятся:
- пембролизумаб (“Китруда”) — эффективен при раке легкого, меланоме
- ниволумаб (“Опдиво”) — эффективен при раке почки, меланоме
- ипилимумаб (“Ервой”)
- атезолизумаб (“Тецентрик”)
Препарат Китруда — представитель группы моноклональных антител. Его особенностью является возможность получения благоприятных результатов даже при лечении метастатических форм злокачественных опухолей. Несмотря на то что в России Кейтруда зарегистрирован в конце 2016 года, купить его практически не возможно даже в Москве и Санкт-Петербурге. Наши сограждане заказывают лекарство в странах Европы — Бельгии, Германии.
Стоимость одного флакона Кейтруда составляет 3290 евро.
Опдиво — более дешевый аналог Китруды.
Препарат Ервой. В качестве монотерапии назначают взрослым и детям старше 12 лет в дозе 3 мг/кг. Ервой вводят внутривенно на протяжении полутора часов каждые 3 недели в количестве четырех доз на курс лечения. Только по окончании терапии можно оценивать эффективность средства и ответную реакцию пациента.
Цена одного флакона препарата Ервой зависит от дозировки действующего вещества и составляет 4200 — 4500 евро за флакон 50 мг/10 мл и 14900 — 15 000 евро за флакон 200 мг/40 мл.
Тецентрик — препарат для терапии уротелиального рака, а также немелкоклеточного рака легких. Препарат можно купить не везде. Приобрести его можно в специализированных аптеках США, в Ватикане, в некоторых аптеках Германии, а также под заказ он поставляется в Израиль. Атезолизумаб является моноклональным антителом, специфичным к белку PD-L1.
Стоимость его – различная, в зависимости от того, где вы его приобретаете и через какую цепочку посредников он вам достался, составляет от 6,5 до 8 тыс. долларов США за один флакон.
Как видите, цена лечения не каждому по карману. Будем надеяться, что со временем, антитела против рака станут более доступными.
Как итог статьи. За внедрение своих разработок в лечение больных раком Нобелевская премия по медицине-2018 присуждена Нобелевским лауреатам 2018 года: Джеймс Эллисон (James Patrick Allison) и Тасуку Хондзё (Tasuku Honjo). Оба ученые сделали открытие, как снять механизм торможения протеинами работы иммунной системы и помочь иммунным клеткам расправиться с опухолью.
Посмотрите объяснения к открытию Нобелевских лауреатов в этом видео:
Прошу читателей: если статья понравилась — поделитесь информацией в соц. сетях — многие могут искать подобную информацию.
Будьте здоровы и берегите собственный иммунитет — тогда рак вас не коснется!
В статье использованы иллюстрации:
© Нобелевский Комитет по физиологии или медицине. Иллюстратор: Маттиас Карлен
Фото лауреатов Нобелевской премии — с сайтов chron.com и asahi.com.
Реклама TIZERLADY
